Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
2.3. Формирование инновационной экономической
модели здравоохранения
Вопросы инновационного развития здравоохранения во многом зависят
от экономического механизма отрасли, существующей в ней системы экономических
отношений между участвующими субъектами.
На рис. 2.4 представлена блок-схема экономической модели
здравоохранения региона [50,53].
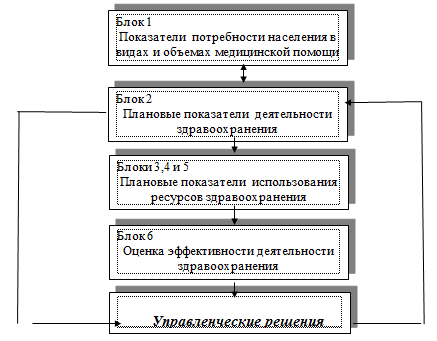
Рис.2.4. Блок-схема экономической модели
здравоохранения
Блок 1 включает показатели, которые отражают спрос населения
на медицинские услуги. Спрос характеризуется синтетическими показателями,
отражающими объемы госпитальной, амбулаторно-поликлинической и скорой
медицинской помощи, рассчитанные в соответствии с нормативами ТПГГ.
Блок 2 характеризует предложение со стороны учреждений
здравоохранения. Блок характеризуется такими синтетическими показателями, как
плановая численность пролеченных больных в стационарах, количество посещений в
поликлиниках и вызовов скорой медицинской помощи, рассчитанные в соответствии с
нормативами ТПГГ. Плановые задания в виде государственных (муниципальных)
заказов-заданий ежегодно централизованно доводятся органами управления
здравоохранением до учреждений здравоохранения.
Следовательно, ТПГГ по сути своей является инструментом
директивного централизованного планирования спроса и предложения
на виды и объемы медицинской помощи, что значительно ограничивает внедрение
рыночных механизмов в систему здравоохранения.
Блоки 3, 4 и 5 характеризуют нормативные затраты учреждений
здравоохранения (финансовые, материальные и трудовые) на производимые
медицинские услуги в расчете на единицу медицинской услуги (в стационаре –
пролеченный больной; в поликлинике – посещение, на скорой медицинской помощи –
вызов).
Блок 6 характеризует экономическую, медицинскую и социальную
эффективность системы здравоохранения и ее отдельных субъектов.
На основе анализа эффективности деятельности системы
здравоохранения принимаются альтернативные управленческие решения, направленные
на повышение ее результативности и эффективности.
В табл. 2.3 представлена существующая экономическая модель
здравоохранения.
Таблица 2.3.
Существующая экономическая модель здравоохранения
края
|
Наименование блока
|
Показатели
синтетические
|
Показатели
аналитические
|
|
Блок 1 – показатели спроса населения на медицинские
услуги:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы объемов медицинской помощи:
- показатели объемов стационарной помощи на 1000 человек;
- показатели объемов амбулаторно- поликлинической помощи на
1000 человек;
- показатели объемов медицинской помощи, предоставляемой в
дневных стационарах на 1000 человек;
- показатели объемов скорой медицинской помощи на 1000
человек
|
- Норматив уровня госпитализации – 180,8 больных;
- норматив количества койко-дней – 1942,5 койко-дней;
- норматив законченных случаев обслуживания – 3677,0
случаев;
- норматив посещений – 8458,0 посещений;
- норматив кратности посещений на один законченный случай –
2,3 посещения;
- норматив количества дней лечения в дневных стационарах,
стационарах дневного пребывания и стационарах на дому – 619 дней;
- норматив количества вызовов скорой медицинской помощи –
318
|
| |
|
Окончание табл. 2.3
|
|
Блок 2 - показатели предложения системы
здравоохранения:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы объемов медицинской помощи:
- показатели объемов стационарной помощи на 1000 человек;
- показатели объемов амбулаторно-поликлинической помощи на
1000 человек;
- показатели объемов медицинской помощи, предоставляемой в
дневных стационарах на 1000 человек;
- показатели объемов скорой медицинской помощи на 1000
человек
|
- Норматив уровня госпитализации – 180,8 больных;
- норматив количества койко-дней – 1942,5 койко-дней;
- норматив законченных случаев обслуживания – 3677,0
случаев;
- норматив посещений – 8458,0 посещений;
- норматив кратности посещений на один законченный случай –
2,3 посещения;
- норматив количества дней лечения в дневных стационарах,
стационарах дневного пребывания и стационарах на дому – 619 дней;
- норматив количества вызовов скорой медицинской помощи –
318
|
|
Блок 3 - показатели использования финансовых ресурсов:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы финансовых затрат на единицу
объема медицинской помощи*:
- стационарная помощь – на один койко-день;
- амбулаторно- поликлиническая помощь - на одно посещение;
- медицинской помощи в дневных стационарах – на один
койко-день;
- скорая медицинская помощь – на один вызов
|
- Средние тарифы стоимости пролеченного больного в
круглосуточном стационаре по профилям отделений;
- средние тарифы стоимости пролеченного больного в
стационаре дневного пребывания по профилям отделений;
- средние нормативы расходов на 1 койко-день на медикаменты
и расходные материалы по профилям отдалений круглосуточного пребывания;
- средние нормативы расходов на 1 койко-день на медикаменты
и расходные материалы в отделениях дневного пребывания по профилям;
- средние тарифы на одно посещение в
амбулаторно-поликлинических учреждениях;
- средние тарифы на случай оперативного лечения в центрах
амбулаторной хирургии;
- средние нормативы расходов на 1 койко-день на медикаменты
и расходные материалы в центрах амбулаторной хирургии
|
|
Блоки 4 и 5 - показатели использования материальных и
трудовых ресурсов в учреждениях здравоохранения
|
Единые нормативы материальных и трудовых затрат на единицу
объема медицинской помощи в здравоохранении Российской Федерации и
Хабаровского края отсутствуют
|
|
Блок 6 - показатели эффективности деятельности системы
здравоохранения
|
Единые нормы оценки эффективности деятельности системы
здравоохранения и субъектов хозяйствования в здравоохранении Российской
Федерации и Хабаровского края отсутствуют
|
К основным проблемам действующей экономической модели
здравоохранения следует отнести [50]:
- Блок 1. Не учитываются региональные особенности здоровья населения.
Нормативы объемов оказания населению медицинской помощи рассчитываются на
основе программы государственных гарантий и являются едиными для всех
субъектов Российской Федерации.
- Блок 2. Планирование деятельности системы здравоохранения и учреждений
здравоохранения осуществляется на численность населения в соответствии с
нормативами программы государственных гарантий оказания населению бесплатной
медицинской помощи. Объемы медицинской деятельности не зависят от показателей
здоровья населения.
- Блок 3. В здравоохранении Российской Федерации сохраняется
многоканальность финансирования. Отсутствуют единые подходы к расчету
нормативов финансовых затрат на единицу объема медицинской помощи.
Существующие тарифы на производимые медицинские услуги не позволяют в полном
объеме возместить затраты учреждений здравоохранения.
- Блок 4. В здравоохранении Российской Федерации до настоящего времени
отсутствуют единые нормативы материальных затрат на единицу объема медицинской
помощи.
- Блок 5. В здравоохранении Российской Федерации до настоящего времени
отсутствуют единые нормативы трудозатрат на единицу объема медицинской помощи.
- Блок 6. В здравоохранении Российской Федерации до настоящего времени
отсутствуют единые целевые показатели, позволяющие оценить результативность и
эффективность деятельности всей системы здравоохранения и учреждений
здравоохранения в зависимости от уровня и видов оказания медицинской помощи.
В итоге существующая экономическая модель здравоохранения
характеризуется следующими рисками [50]:
- отсутствием системы стратегического планирования;
- подменой системы стратегического планирования территориальной программой
государственных гарантий;
- унифицированным подходом к планированию объемов медицинской помощи через
минимальные социальные стандарты без учета региональных особенностей здоровья
населения, уровней и этапов оказания медицинской помощи;
- структурной диспропорцией здравоохранения, экстенсивным подходом к
планированию структуры здравоохранения;
- неопределенностью государственных гарантий оказания населению бесплатной
медицинской помощи;
- дефицитом программы государственных гарантий, ее дисбалансом между
объемами медицинской помощи и финансовым обеспечением;
- наличием многоканальной бюджетно-страховой модели финансирования
здравоохранения;
- стоимостными нормативами (тарифами), не позволяющими в полном объеме
возместить затраты учреждений здравоохранения;
- слабым развитием рыночных механизмов в системе здравоохранения, а также
экономической самостоятельности учреждений здравоохранения;
- слабым развитием негосударственного сектора здравоохранения;
- отсутствием критериев оценки эффективности деятельности системы
здравоохранения и субъектов хозяйственной деятельности, а также аудита
эффективности;
- системой оплаты труда, которая не мотивирует исполнителей к
производительному эффективному труду;
- слабым развитием системы стандартизации в здравоохранение и, как
следствие, недостаточной организацией системы управления качеством при
оказании медицинской помощи населению;
- отсутствием реальных механизмов принятия управленческих решений по
повышению эффективности деятельности системы здравоохранения, а также
отдельных субъектов хозяйствования.
Отмеченные риски определяют основные направления
совершенствования экономической модели системы здравоохранения [50]:
- Создание системы стратегического планирования на уровне региона.
Разработка системы стратегических целей и выбор приоритетов развития
здравоохранения.
- Увязка стратегии развития здравоохранения со стратегией
социально-экономического развития региона.
- Разработка инновационных сценариев развития здравоохранения региона с
учетом реальной потребности населения в услугах здравоохранения.
- Переход от экстенсивного к интенсивному пути развития здравоохранения
края. Формирование организационной макроструктуры здравоохранения, видов и
объемов оказания медицинской помощи населению не от численности населения, а
от реального спроса населения на медицинские услуги с учетом региональных
особенностей и прогноза будущей потребности населения в услугах
здравоохранения.
- Конкретизация программы государственных гарантий по ее видам, объемам,
финансовому обеспечению, потребителям медицинских услуг. Определение границ
ответственности государства по оказанию населению бесплатной медицинской
помощи. Достижение баланса между объемами оказания медицинской помощи
населению и финансированием здравоохранения.
- Переход на страховой принцип финансирования учреждений здравоохранения на
основе одноканального либо преимущественно одноканального финансирования
учреждений здравоохранения через систему ОМС по законченному случаю в
стационаре или посещению в поликлинике. Переход на новую парадигму развития
экономических отношений в здравоохранении по принципу: “Деньги идут за
пациентом”.
- Совершенствование тарифной политики за счет разработки системы финансовых
нормативов на единицу объема медицинской помощи (пролеченный больной в
стационаре, посещение – в поликлинике, вызов – на скорой медицинской помощи),
рассчитанных на основе МЭС, исходя из необходимости полного покрытия затрат
учреждений здравоохранения при оказании медицинской помощи.
- Создание условий для привлечения дополнительных инвестиций в систему
здравоохранения края (программа ДМС, платные медицинские услуги), в том числе
за счет негосударственного сектора здравоохранения, развития
государственно-частного партнерства.
- Развитие конкурентных отношений в здравоохранении между СМО, ЛПУ за
пациента, государственный (муниципальный) заказ-задание.
- Развитие системы стандартизации в здравоохранении, создание на этой основе
реальной системы управления качеством медицинской помощи в ее структурной,
процессной и результирующей сегментах.
- Введение системы оплаты труда, основанной на учете объема и качества труда
работников здравоохранения
- Анализ результативности и эффективности деятельности системы
здравоохранения.
С учетом основных направлений развития здравоохранения структура
экономической модели отрасли может выглядеть следующим образом (рис. 2. 5;
табл. 2. 4) [50].
Таблица 2.4.
Инновационная экономическая модель здравоохранения
региона
|
Наименование блока
|
Показатели
синтетические
|
Показатели
аналитические
|
|
Блок 1 - показатели спроса населения на медицинские
услуги:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы объемов медицинской помощи,
приведенные в соответствие с показателями здоровья населения:
- показатели объемов стационарной помощи на 1000 человек;
- показатели объемов амбулаторно-поликлинической помощи на
1000 человек;
- показатели объемов медицинской помощи, предоставляемой в
дневных стационарах на 1000 человек;
- показатели объемов скорой медицинской помощи на 1000
человек
|
- Норматив уровня госпитализации – 187,1 больных;
- норматив количества койко-дней – 2010,5 койко-дней.
- норматив законченных случаев обслуживания – 3805,7
случаев;
- норматив посещений – 8754,0 посещений;
- норматив кратности посещений на один законченный случай –
2,4 посещения;
- норматив количества дней лечения в дневных стационарах, и
стационарах на дому – 640,6 дней;
- норматив количества вызовов скорой медицинской помощи –
329
|
|
|
|
|
Блок 2 - показатели предложения населения на
медицинские услуги:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы объемов медицинской помощи,
приведенные в соответствие с показателями здоровья населения:
- показатели объемов стационарной помощи на 1000 человек;
- показатели объемов амбулаторно-поликлинической помощи на
1000 человек;
- показатели объемов медицинской помощи, предоставляемой в
дневных стационарах на 1000 человек;
- показатели объемов скорой медицинской помощи на 1000
человек
|
- Норматив уровня госпитализации – 187,1 больных;
- норматив количества койко-дней – 2010,5 койко-дней.
- норматив законченных случаев обслуживания – 3805,7
случаев;
- норматив посещений – 8754,0 посещений;
- норматив кратности посещений на один законченный случай –
2,4 посещения;
- норматив количества дней лечения в дневных стационарах и
стационарах на дому – 640,6 дней;
- норматив количества вызовов скорой медицинской помощи –
329
|
|
Блок 3 - показатели использования финансовых ресурсов:
- стационар;
- поликлиника;
- дневной стационар;
- скорая медицинская помощь
|
Территориальные нормативы финансовых затрат на единицу
объема медицинской помощи, рассчитанные на основе МЭС:
- финансовый норматив на оказание стационарной помощи из
расчета на один койко-день в среднем по учреждению;
- финансовый норматив на оказание стационарной помощи из
расчета на один законченный случай в среднем по учреждению;
- финансовый норматив на амбулаторно-поликлиническую помощь
из расчета на одно посещение;
- финансовый норматив на оказание медицинской помощи в
дневных стационарах из расчета на один койко-день;
- финансовый норматив на оказание скорой медицинской помощи
из расчета на один вызов
|
- Финансовый норматив на один койко-день в стационаре по
профилю отделений;
- финансовый норматив на один законченный случай в
стационаре по профилю отделений;
- финансовый норматив на один койко-день в стационаре по
виду нозологии;
- финансовый норматив на один законченный случай в
стационаре по виду нозологии;
- финансовый норматив на одно посещение в поликлинике по
видам помощи, в том числе:
- с целью профилактики;
- по поводу диспансеризации;
- лечебно-консультативной помощи.
- финансовый норматив на один законченный случай в
поликлинике по видам помощи, в том числе:
- с целью профилактики;
- по поводу диспансеризации;
- лечебно-консультативной помощи.
- финансовый норматив на один койко-день в дневном
стационаре по виду нозологии;
- финансовый норматив на один вызов скорой медицинской
помощи по виду нозологии
|
|
Блок 4 - показатели использования материальных ресурсов
(оборудование, мягкий инвентарь, медикаменты, расходные материалы)
|
- Нормативы затрат материальных ресурсов в стационаре на
один койко-день;
- нормативы затрат материальных ресурсов в поликлинике на
одно посещение из расчета на одну условную единицу трудоемкости (1УЕТа –
10 мин.);
- нормативы затрат материальных ресурсов в поликлинике на
оказание медицинской помощи в дневных стационарах из расчета на один
койко-день;
- нормативы затрат материальных ресурсов на оказание скорой
медицинской помощи из расчета на один вызов;
- фондовооруженность;
- фондооснащенность
|
- Нормативы затрат материальных ресурсов в стационаре на
один койко-день по профилю отделения;
- нормативы затрат материальных ресурсов в поликлинике по
виду посещения (с целью профилактики; поводу диспансеризации;
лечебно-консультативной помощи) из расчета на одну условную единицу
трудоемкости;
- нормативы затрат материальных ресурсов в поликлинике на
оказание медицинской помощи в дневных стационарах по виду нозологии из
расчета на один койко-день;
- нормативы затрат материальных ресурсов на оказание скорой
медицинской помощи из расчета на один вызов по виду нозологии
|
|
Блок 5 - показатели использования трудовых ресурсов.
|
- Трудоемкость общая по учреждению в стационаре на
пролеченного больного;
- трудоемкость общая по учреждению в поликлинике на
посещение;
- трудоемкость общая по скорой медицинской помощи на один
вызов;
- производительность труда общая по учреждению в стационаре
на пролеченного больного;
- производительность труда общая по учреждению в
поликлинике на посещение;
- производительность труда общая по учреждению по скорой
медицинской помощи на один вызов;
- интенсивность труда общая
|
- Трудоемкость по учреждению в стационаре по профилю
отделений;
- трудоемкость по учреждению в поликлинике по виду
посещения (с целью профилактики; поводу диспансеризации; лечебно-
консультативной помощи) из расчета на одну условную единицу
трудоемкости;
- трудоемкость по скорой медицинской помощи на один вызов
по виду нозологии;
- производительность труда по учреждению в стационаре по
профилю отделений;
- производительность труда по учреждению в поликлинике по
виду посещения (с целью профилактики; поводу диспансеризации;
лечебно-консультативной помощи) из расчета на одну условную единицу
трудоемкости;
- производительность труда по скорой медицинской помощи на
один вызов по виду нозологии;
- интенсивность труда по профилю отделения, по виду
посещения, по виду нозологии
|
|
Блок 6 - показатели результативности и эффективности
деятельности системы здравоохранения
|
- Целевые показатели результативности и эффективности на
уровне субъекта, муниципального образования
|
- Целевые показатели результативности и эффективности на
уровне учреждения здравоохранения, его подразделений, отдельных
специалистов
|
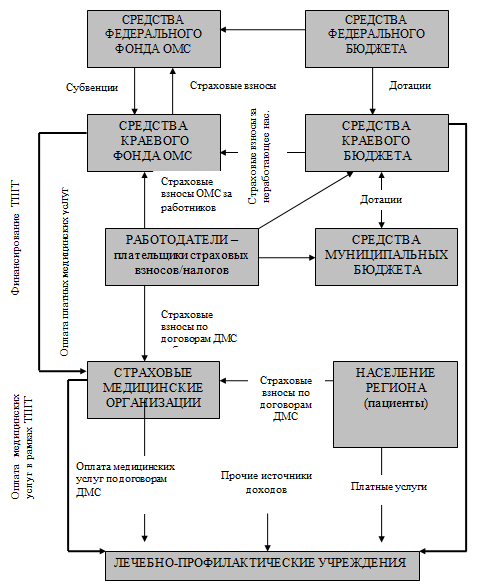
Рис. 2.5. Структура экономической модели
здравоохранения региона
Предполагается, что реализация предложенной инновационной
экономической модели здравоохранения позволит создать эффективную систему
здравоохранения, характеризующуюся следующими основными критериями [50,53]:
- Доступность медицинской помощи.
- Эффективность медицинской помощи.
- Наличие выбора для потребителя медицинских услуг.
- Защищенность потребителя медицинских услуг.
- Удовлетворенность потребителя оказанной медицинской помощью.
В разделах 2.1 и.2.2 отражены основные проблемы финансирования
системы здравоохранения Российской Федерации, в том числе в части, касающейся
базовой программы обязательного медицинского страхования.
Опыт свидетельствует, что введение страховых механизмов в
неподготовленную и неэффективную систему здравоохранения не позволяет в полном
объеме реализовать преимущества страховых принципов организации финансирования
здравоохранения. В результате за последние 15 лет после принятия закона “Об
обязательном медицинском страховании граждан в Российской Федерации” в
здравоохранении сохранились прежние принципы организации медицинской помощи
населению и содержания сети медицинских учреждений, характерные для бюджетного
финансирования, при снижении показателей обеспеченности финансовыми ресурсами,
что неизбежно отразилось на качестве оказываемой медицинской помощи населению
[11,29].
Финансовые ресурсы, выделяемые на здравоохранение, не позволяют в
полном объеме обеспечить население бесплатной медицинской помощью. Стоимость
медицинских услуг определяется по средневзвешенным тарифам, которые
рассчитываются путем деления средств, направляемых на здравоохранение, на
предполагаемое количество услуг (пролеченный больной, посещение, вызов). Такая
финансовая политика не позволяет, с одной стороны, в полном объеме обеспечить
качество оказываемых медицинских услуг, а с другой стороны – в полном объеме
возместить расходы учреждений здравоохранения на медицинскую деятельность, что в
свою очередь способствует росту соплатежей населения, а также создает условия
для развития “теневого” рынка медицинских услуг [53].
Данная ситуация является основанием для дальнейшего реформирования
системы обязательного медицинского страхования.
Целью модернизации системы ОМС является обеспечение условий
устойчивого финансирования учреждений здравоохранения для реализации населению
государственных гарантий оказания медицинской помощи. Для достижения
поставленной цели предлагается решение следующих задач:
- Достижение сбалансированности Базовой программы ОМС по объемам
предоставляемой медицинской помощи и финансовым средствам, что позволит
учреждениям здравоохранения в полном объеме возместить затраты на производимые
медицинские услуги.
- Полное выполнение обязательств страхователя неработающего населения.
- Увеличение объема финансирования системы обязательного медицинского
страхования путем привлечения дополнительных средств за счет внебюджетных
фондов, ведомств, расширения практики взаиморасчетов между территориальными
фондами ОМС за оказанные медицинские услуги населению, за счет ДМС и платных
услуг.
- Обеспечение эффективных механизмов целевого и рационального использования
средств всеми субъектами системы здравоохранения.
Модернизация системы обязательного медицинского страхования не
исключает участие частных медицинских организаций в обеспечении граждан
бесплатной медицинской помощью. С этой целью частные медицинские организации
могут включаться в реализацию территориальной программы государственных
гарантий, а также работать по системе государственного заказа [30].
Повышение эффективности использования ресурсов здравоохранения,
качество оказания медицинской помощи населению во многом зависят от проводимой
тарифной политики.
Тарифы являются денежными суммами, определяющими уровень возмещения
и состав компенсируемых расходов медицинского учреждения по выполнению
территориальной программы обязательного медицинского страхования граждан [62,
63].
К основным направлениям тарифной политики следует отнести:
- преимущественно одноканальное или одноканальное финансирование через
систему ОМС с возмещением расходов учреждений здравоохранения в полном объеме
с обеспечением их рентабельности (полный тариф);
- формирование в системе здравоохранения экономических механизмов,
направленных на реструктуризацию сети учреждений здравоохранения,
технологическое перевооружение и в конечном итоге повышение качества оказания
медицинской помощи населению.
Составляющими тарифной политики являются:
- цели и задачи, стоящие перед органами управления и учреждениями
здравоохранения по развитию системы здравоохранения;
- структура (виды) и объемы медицинских услуг, рассчитанные в соответствии с
нормативами оказания медицинской помощи, предусмотренные в территориальной
программе государственных гарантий;
- стоимость территориальной программы государственных гарантий оказания
населению бесплатной медицинской помощи;
- структура тарифа;
- адекватность возмещения расходов на производимые медицинские услуги в
структуре тарифа;
- уровень рентабельности.
Для проведения эффективной тарифной политики необходимо разработать
единые требования к системе тарифов. К ним следует отнести: единство объектов
оплаты, а также использование нормативного метода ценообразования. В структуру
полного тарифа должны входить условно-переменные расходы, непосредственно
связанные с медицинскими технологиями и зависящие от численности больных (от
объемов) и условно-постоянные расходы, величина которых не зависит от
численности больных, а определяется продолжительностью календарного периода.
Преобладание в структуре тарифа условно-переменных затрат
способствует интенсификации медицинской деятельности и увеличению объемов
оказания медицинской помощи, особенно за счет ее дорогостоящих видов. Такой вид
деятельности в большей степени соответствует страховому способу финансирования
здравоохранения. Наоборот, преобладание в структуре тарифа условно-постоянных
затрат способствует наращиванию мощности учреждений за счет расширения штатов,
коечной сети, что в наибольшей степени соответствует бюджетному способу
финансирования здравоохранения. Следовательно, оптимальным является включение в
структуру тарифа и условно-переменных и условно-постоянных расходов при условии
полноты возмещения затрат на оказываемые услуги.
Задачам оптимизация финансирования здравоохранения отвечал
“пилотный” проект, направленный на повышение качества и эффективности отрасли,
основанный на одноканальном или преимущественно одноканальном финансировании
здравоохранения через систему ОМС на основе финансовых нормативов, рассчитанных
в соответствии со стандартами медицинской помощи.
Миссией “пилотного” проекта в Хабаровском крае явилась разработка
инновационного финансово-экономического механизма управления здравоохранением,
обеспечивающего достижение сбалансированности между объемами государственных
гарантий оказания населению бесплатной медицинской помощи и ресурсным
обеспечением здравоохранения на основе преимущественно одноканального
финансирования отрасли через систему ОМС, стандартизации медицинской помощи и
перехода на финансирование учреждений здравоохранения на основе частично-полных
финансовых нормативов (тарифов), рассчитанных по стандартам медицинской помощи.
В задачи по реализации “пилотного” проекта входило:
- Достижение баланса Программы государственных гарантий между объемами
оказания медицинской помощи и их финансовым обеспечением.
- Перевод на преимущественно одноканальное финансирование системы
здравоохранения края с соотношением объемов финансирования отрасли в пропорции
примерно 60% – средства ОМС и 40% – средства консолидированного бюджета.
- Внедрение единых региональных стандартов оказания медицинской помощи,
табелей оснащения и кадрового обеспечения.
- Разработка финансовых нормативов (частично-полных тарифов), рассчитанных
на основе стандартов оказания медицинской помощи.
- Разработка и применение оплаты труда медицинских работников, при которой
ее уровень зависит от объема и качества выполненной услуги, т.е. достигнутых
планируемых результатов деятельности.
- Достижение структурной эффективности здравоохранения. Приведение в
соответствие объемов оказания медицинской помощи и штатного расписания
учреждений здравоохранения к федеральным нормативам Программы государственных
гарантий.
- Разработка научно-методического инструментария реализации “пилотного”
проекта в здравоохранении края, в т.ч. в части стратегического планирования
деятельности здравоохранения края на всех уровнях управления, а также оценки
эффективности его реализации.
В Хабаровском крае реализовывалось пять направлений “пилотного”
проекта.
1. Ориентация на конечный результат с поэтапным переходом
учреждений здравоохранения, участвующих в реализации “пилотного” проекта,
преимущественно на одноканальное финансирование через систему обязательного
медицинского страхования.
2. Обеспечение финансирования стационарной медицинской помощи в
соответствии с нормативами финансовых затрат, рассчитанными на основе стандартов
медицинской помощи, с учетом оценки качества оказанной медицинской помощи.
3. Осуществление на уровне амбулаторно-поликлинических
учреждений частичной аккумуляции средств, предназначенных для оплаты медицинской
помощи на основе финансирования по подушевому нормативу, и создание системы
внутри- и межучрежденческих взаиморасчетов.
4. Реформирование оплаты труда медицинских работников в
зависимости от конечного результата их труда.
5. Обеспечение учета объема оказанной медицинской помощи и оценки
ее качества.
К результатам реализации “пилотного” проекта в крае следует
отнести:
- Формирование преимущественно одноканального финансирования системы
здравоохранения края (средства фонда ОМС – 60%, консолидированного бюджета –
40%) с оплатой медицинских услуг по частично-полному тарифу, кроме расходов на
коммунальные услуги, капитальные вложения и социальные льготы.
- Разработка МЭС медицинской помощи, осуществление контроля и надзора за их
исполнением в установленном порядке.
- Увеличение тарифа на медицинскую помощь в стационарах и дневных
стационарах до 25%.
- Увеличение удельного веса расходов на амбулаторную помощь, в т.ч. на
развитие дневных стационаров, по отношению к стационарной и скорой медицинской
помощи.
- Переход на оплату труда стационарной помощи и в дневных стационарах по
конечному результату с учетом КМП.
- Увеличение уровня оплаты труда медицинских работников в стационарах и
дневных стационарах.
- Обеспечение персонифицированного учета пролеченных больных в стационарах и
дневных стационарах.
- Разработка табелей оснащения учреждений здравоохранением медицинским
оборудованием.
- Разработка квалификационных требований к специалистам учреждений
здравоохранения края.
- Увеличение доступности и качества оказания медицинской помощи населению
края.
Удовлетворенность населения медицинской помощью по данным опросов
колебалась в государственных и муниципальных учреждениях здравоохранения,
участвующих в “пилотном” проекте, от 87 до 100% (целевой показатель – 75%).
По мнению руководителей и специалистов, “пилотный” проект позволил:
1. Повысить уровень оплаты труда медицинских работников, что, в
свою очередь, способствовало закреплению кадров, снижению «текучести», особенно
среднего и младшего медицинского персонала, улучшению производственной
дисциплины.
3. Руководителям учреждений здравоохранения, в том числе заведующим
отделениями, управлять коллективом с использованием финансовых рычагов, внедрять
формы материального стимулирования работников, выполняющих более
высококвалифицированную работу за счет адресности выплат по “пилотному” проекту.
4. Выделять дополнительные средства на приобретение медикаментов,
расходных материалов, медицинского оборудования, что позволило внедрять новые
медицинские технологии, значительно улучшить качество оказания медицинской
помощи.
В рамках реализации “пилотного” проекта предлагается инновационная
финансовая модель здравоохранения региона, которую можно представить в виде
следующей формулы [50]:
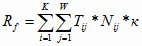 (2.1)
(2.1)
где  –
затраты на здравоохранения (консолидированный бюджет и средст-
–
затраты на здравоохранения (консолидированный бюджет и средст-
ва ОМС);
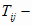 финансовые
нормативы на единицу объема медицинской помощи в Хаба-
финансовые
нормативы на единицу объема медицинской помощи в Хаба-
ровском крае;
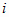 = 1, 2,
…,
= 1, 2,
…, 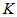 - виды услуг
(пролеченный больной, посещение, вызов);
- виды услуг
(пролеченный больной, посещение, вызов);
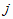 = 1, 2,
…,
= 1, 2,
…, 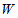 - уровень
оказания услуг (клинический, городской, районный);
- уровень
оказания услуг (клинический, городской, районный);
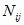 -
количество услуг;
-
количество услуг;
к – 1,035 (индекс заболеваемости) –
средне сложившийся показатель за 2003-2007
годы, рассчитывается как отношение показателя общей заболеваемости
населе-
ния в территории к показателю общей заболеваемости по Российской
Федерации.
Инновационная финансовая модель здравоохранения, представленная в
формуле 2.1, отражает расходы на здравоохранение в зависимости от видов
оказанных услуг (пролеченный больной, посещение, вызов), уровня оказания услуг
(клинический, городской, районный), финансовых нормативов на единицу объема
медицинской помощи и количества оказанных услуг. При этом учитывается
территориальный коэффициент заболеваемости. Такой подход является основой для
расчета стоимости территориальной программы государственных гарантий оказания
населению бесплатной медицинской помощи.
Соответственно формуле 2.1 затраты на здравоохранение на
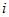 -й вид услуг
на всех уровнях оказания медицинской помощи можно рассчитать следующим образом:
-й вид услуг
на всех уровнях оказания медицинской помощи можно рассчитать следующим образом:
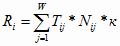 (2.2)
(2.2)
где 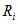 -
затраты на здравоохранение на
-
затраты на здравоохранение на
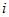 -й вид услуг на всех
уровнях оказа-
-й вид услуг на всех
уровнях оказа-
ния медицинской помощи.
Затраты на здравоохранение на все виды услуг для каждого уровня
оказания медицинской помощи можно рассчитать следующим образом:
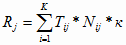 (2.3)
(2.3)
где 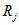 -
затраты на здравоохранение на все виды услуг для
-
затраты на здравоохранение на все виды услуг для
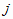 -го уровня оказа-
-го уровня оказа-
ния медицинской помощи.
Данную проблему можно решить путем расчета затрат на
здравоохранения через простую медицинскую услугу. В этом случае расчет затрат на
здравоохранение будет выглядеть следующим образом:
 (2.4)
(2.4)
где 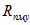 -
затраты на здравоохранение, рассчитываемые через стоимость
-
затраты на здравоохранение, рассчитываемые через стоимость
простых медицинских услуг;
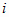 = 1, 2,
…,
= 1, 2,
…, 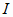 - номер
простой медицинской услуги;
- номер
простой медицинской услуги;
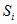 -
стоимость единицы
-
стоимость единицы 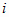 -й
простой медицинской услуги;
-й
простой медицинской услуги;
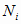 -
количество простых медицинских услуг
-
количество простых медицинских услуг
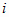 -го вида.
-го вида.
Однако предпочтение следует отдавать расчету Программы
государственных гарантий на основе медико-экономических стандартов.
Стандарт для пациента – это социальная гарантия государства на
получение больным бесплатной медицинской помощи; для главного врача стандарт в
первую очередь – это нормированный объем медицинской помощи и соответствующее
ему нормативное финансовое обеспечение; для территориального фонда ОМС и СМО –
это инструмент нормирования, финансовый инструмент и инструмент контроля
качества медицинской помощи; для врача – это конкретное содержание медицинской
услуги, инструмент дополнительного заработка.
В этом случае расчет затрат на здравоохранение будет выглядеть
следующим образом:
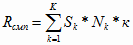 (2.5)
(2.5)
где 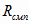 -
затраты на здравоохранение, рассчитываемые через стоимость
-
затраты на здравоохранение, рассчитываемые через стоимость
стандартов медицинской помощи;
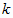 = 1, 2,
…,
= 1, 2,
…, 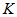 - номер
стандарта медицинской помощи;
- номер
стандарта медицинской помощи;
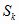 -
стоимость стандартов медицинской помощи;
-
стоимость стандартов медицинской помощи;
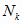 -
стандартов медицинской помощи k-го
вида.
-
стандартов медицинской помощи k-го
вида.
Таким образом, предлагаемая инновационная финансовая модель
здравоохранения, основана на учете финансовых нормативах, рассчитанных в
соответствии с медико-экономическими стандартами, позволяет привести в
соответствие объемы оказанной медицинской помощи и их финансовое обеспечение,
достигнуть баланса территориальной программы государственных гарантий оказания
населению бесплатной медицинской помощи.

