Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5.4. Ресурсное обеспечение системы здравоохранения
Хабаровского края до 2010 года
5.4.1. Модернизация системы финансирования здравоохранения Хабаровского края
В разделе 3.2. отражены основные проблемы финансирования системы
здравоохранения Российской Федерации и Хабаровского края, в том числе в части,
касающейся базовой программы обязательного медицинского страхования. Опыт
свидетельствует, что введение страховых механизмов в неподготовленную и
неэффективную систему здравоохранения не позволяет в полном объеме реализовать
преимущества страховых принципов организации финансирования здравоохранения. В
результате за последние 10 лет после принятия закона “Об обязательном
медицинском страховании граждан в Российской Федерации” в здравоохранении
сохранились прежние принципы организации медицинской помощи населению и
содержания сети медицинских учреждений, характерные для бюджетного
финансирования, при снижении показателей обеспеченности финансовыми ресурсами,
что неизбежно отразилось на качестве оказываемой медицинской помощи населению
[16,31,91]. Подобная ситуация и явилась основанием для дальнейшего
реформирования системы обязательного медицинского страхования. Проект нового
закона “О медицинском страховании граждан в Российской Федерации” предполагает
существенную модернизацию существующей системы обязательного медицинского
страхования с поэтапной реализацией с 2005 по 2008 гг.
Целью модернизации системы ОМС является обеспечение условий устойчивого
финансирования учреждений здравоохранения для предоставления населению
бесплатной медицинской помощи в рамках базовой программы обязательного
медицинского страхования.
Для достижения поставленной цели необходимо решить следующие задачи:
Разработать новые подходы к формированию территориальной программы
государственных гарантий путем выделения в здравоохранении приоритетных
направлений на основе программно-целевой модели организации бесплатной
медицинской помощи населению. Это позволит концентрировать ресурсы отрасли для
реализации приоритетных целевых программ, например, “Охрана здоровья женщин,
детей и подростков”, “Вакционопрофилактика”, “Реформирование стационарной и
амбулаторно-поликлинической службы”, “Развитие общеврачебной практики на селе”,
“Подготовка и закрепление медицинских кадров в сельских и отдаленных районах”,
“Воспроизводство активной части основных производственных фондов в учреждениях
здравоохранения” и другие.
В этом случае алгоритм формирования Программы государственных гарантий
обеспечения населения бесплатной медицинской помощью будет включать в себя:
- определение приоритетов по видам медицинской помощи;
- формирование нормативов подушевого финансирования по категориям граждан в
региональном разрезе;
- определение доли софинансирования программных мероприятий из различных
источников (средства ОМС, бюджета);
- формирование нормативов объемов медицинской помощи и нормативов ресурсного
обеспечения, необходимых для оказания качественной медицинской помощи
населению.
Достижение сбалансированности Базовой программы ОМС по объемам
предоставляемой медицинской помощи и финансовым средствам на условиях полного
тарифа финансирования, что позволит учреждениям здравоохранения в полном объеме
возместить затраты на производимые медицинские услуги. Данная мера будет
достижимой при условии установления на федеральном уровне норматива стоимости
единиц объема медицинских услуг по статьям бюджетной классификации.
Полное выполнение обязательств страхователя неработающего населения. Решение
данной проблемы возможно при условии установления федерального норматива
страхового взноса на обязательное медицинское страхование неработающего
населения с учетом численности отдельных категорий неработающих граждан,
нормативов объемов и нормативов стоимости медицинской помощи.
Изыскание источников увеличения объема финансирования системы обязательного
медицинского страхования путем привлечения средств других внебюджетных фондов,
ведомств, расширения практики взаиморасчетов между территориальными фондами ОМС
за оказанные медицинские услуги населению, за счет платных услуг.
Обеспечение эффективных механизмов целевого и рационального использования
средств всеми субъектами системы здравоохранения, в том числе изменение системы
оплаты труда медицинских работников, основанной на принципах взаимосвязи
качества медицинских услуг и уровня оплаты труда.
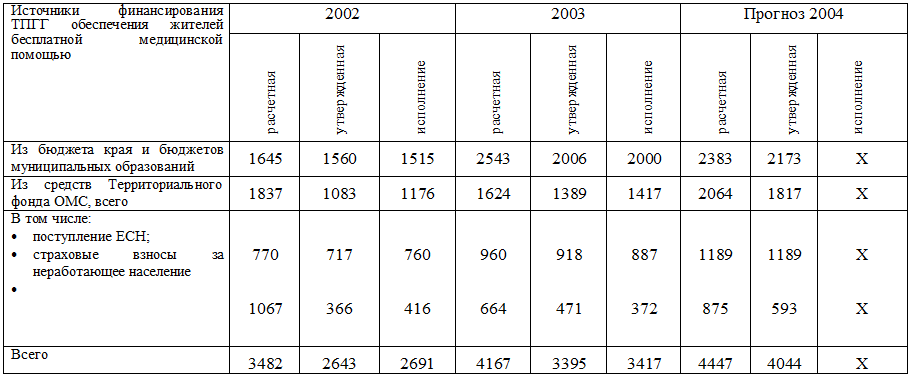
В таблицах 5.3. и 5.4. представлен сводный баланс расчетной, утвержденной
(плановой) и фактической стоимости Территориальной программы оказания населению
Хабаровского края бесплатной медицинской помощи в период с 2002 по 2004 годы.
Из таблиц следует, что в 2002-2004 гг. в крае отмечается последовательный
рост расчетной и утвержденной стоимости ТПГГ как за счет средств бюджета, так и
краевого фонда ОМС. Тем не менее, дефицит ТПГГ в крае составляет в пределах
25-30% преимущественно за счет средств краевого фонда обязательного медицинского
страхования. Обращает на себя внимание, что в крае страховые взносы на ОМС
неработающего населения исполняются только на 25% от расчетных показателей.
Аналогичные тенденции отмечаются и при анализе расчетных, утвержденных и
фактических показателей ТПГГ в расчете на одного жителя, что и определяет
приоритетные направления деятельности по формированию доходной части бюджета
здравоохранения Хабаровского края в части Базовой программы ОМС. Решение данного
вопроса возможно только при условии введения федерального норматива страхового
взноса на обязательное медицинское страхование неработающего населения с
централизацией взносов на уровне субъектов Российской Федерации.
В целях улучшения качества медицинской помощи, оказываемой неработающим
пенсионерам, с 2003 года Пенсионным фондом Российской Федерации в соответствии с
Постановлением Правительства России от 17.03.2003 №158 в 16 субъектах, в том
числе Хабаровском крае, проводится эксперимент по внедрению нового механизма
финансирования ТПГГ. В рамках базовой программы ОМС осуществлялись
дополнительные платежи на оказание адресной медицинской помощи неработающим
пенсионерам по старости в размере 16,6 млн. рублей из расчета 525 рублей в год.
В 2004 году Пенсионный фонд России продолжит отработку модели
софинансирования ОМС неработающих пенсионеров из расчета 650 рублей в год на
одного неработающего пенсионера.
Основными условиями для участия территорий в продолжающимся эксперименте
являются:
документальное подтверждение соответствия технологий реализации
территориальных программ ОМС унифицированным методикам, в том числе требованиям
постановления Правительства Российской Федерации от 17.03.2003 №158 и
распоряжения Правления Пенсионного фонда России от 20.06.2003 №60р, от
08.07.2003 №68р и от 01.12.2003 №155р, включая:
- централизованную уплату администрацией субъектов Российской Федерации
страховых взносов на ОМС неработающего населения;
- отсутствие у субъекта Российской Федерации не погашенной задолженности по
страховым взносам на ОМС неработающего населения на дату подачи заявки;
- размер страховых взносов на ОМС неработающего населения не ниже 650 руб.,
установленный в законодательном порядке;
- формирование и ведение в субъекте Российской Федерации электронной базы
данных застрахованных в системе ОМС, в том числе базы данных неработающих
пенсионеров, идентифицированной с базой данных персонифицированного учета в
системе пенсионного страхования Российской Федерации;
- ведение в накопительном режиме реестра индивидуальных лицевых счетов по
оказанию медицинской помощи неработающему населению;
- осуществление расчета тарифов на медицинскую помощь (услуги), оказываемую
гражданам в рамках программ ОМС, в соответствии с согласованной методикой,
рекомендованной для применения письмом Пенсионного фонда России от 13.11.2003
№ЮМ-24-25/11905.
Качество оказания медицинской помощи населению, повышение эффективности
использования ресурсов здравоохранения во многом зависят от проводимой тарифной
политики.
Тарифы являются денежными суммами, определяющими уровень возмещения и состав
компенсируемых расходов медицинского учреждения по выполнению территориальной
программы обязательного медицинского страхования граждан [50].
В состав тарифа включаются расходы медицинского учреждения на выполнение
территориальной программы ОМС в соответствии с бюджетной классификацией расходов
Российской Федерации. Финансирование медицинского учреждения в форме оплаты
медицинской помощи по выполнению территориальной программы ОМС обеспечивает
рентабельность медицинской деятельности, поскольку состав расходов бюджетной
классификации включает возмещение текущих затрат и финансирование развития
деятельности (расширенное воспроизводство), что соответствует статье 24 закона
Российской Федерации “О медицинском страховании граждан в Российской Федерации”,
которая гласит о том, что “Тарифы должны обеспечивать рентабельность медицинских
учреждений”.
В этой связи к основным направлениям тарифной политики в Хабаровском крае
следует отнести: возмещение расходов учреждений здравоохранения в полном объеме
с обеспечением их рентабельности;
Таблица 5.3. Сводные данные расчетной, утвержденной и
исполненной Территориальной Программы обеспечения населения Хабаровского края
бесплатной медицинской помощью за 2002-2004 гг. (млн. руб.)
| 2002 |
2003 |
Прогноз 2004 |
| расчетная |
утвержденная |
исполнение |
% исполнения от расчетной |
расчетная |
утвержденная |
исполнение |
% исполнения от расчетной |
расчетная |
утвержденная |
исполнение |
% исполнения от расчетной |
| Из бюджета края и бюджетов муниципальных образований |
2460 |
2333 |
2266 |
92 |
3778 |
2981 |
2975 |
79 |
3495 |
3187 |
Х |
Х |
| Из средств Территориального фонда ОМС, всего |
2747 |
1619 |
1759 |
64 |
2413 |
2064 |
2108 |
87 |
3027 |
2664 |
Х |
Х |
| В том числе:
поступление ЕСН;
страховые взносы за неработающее население
субвенции ФФ ОМС
прочие поступления
|
1150
1597
|
1073
441
165 |
1137
408
82
132 |
99
25,5
80 |
1426
987 |
1364
554
146 |
1320
534
72
151 |
93
54
103 |
1744
1283 |
1744
869 |
Х
Х
Х
Х |
Х
Х
Х
Х |
| Всего |
5207 |
3952 |
4025 |
77 |
6191 |
5045 |
5083 |
82 |
6522 |
5851 |
Х |
Х |
Таблица 5.4. Сводные данные расчетной, утвержденной и
исполненной Территориальной Программы обеспечения населения Хабаровского края
бесплатной медицинской помощью за 2002-2004 гг. в расчете на 1 жителя (руб.)
формирование в системе здравоохранения экономических механизмов, направленных
на реструктуризацию сети учреждений здравоохранения, технологическое
перевооружение и в конечном итоге повышение качества оказания медицинской помощи
населению.
Составляющими тарифной политики являются:
- цели и задачи, стоящие перед органами управления и учреждениями
здравоохранения по развитию системы здравоохранения;
- структура (виды) и объемы медицинских услуг, рассчитанные в соответствии с
нормативами оказания медицинской помощи, предусмотренные в ТПГГ;
- стоимость ТПГГ;
- структура тарифа;
- адекватность возмещения расходов на производимые медицинские услуги в
структуре тарифа;
- ежеквартальная индексация тарифа;
- уровень рентабельности.
Для проведения эффективной тарифной политики необходимо разработать единые
требования к системе тарифов. К ним следует отнести: единство объектов оплаты, а
также использование нормативного метода ценообразования.
Методическими рекомендациями по порядку формирования и экономического
обоснования программ государственных обеспечения граждан Российской Федерации
бесплатной медицинской помощью определено, что в структуру полного тарифа должны
входить условно-переменные расходы, непосредственно связанные с медицинскими
технологиями и зависящие от численности больных (от объемов) и
условно-постоянные расходы, величина которых не зависит от численности больных,
а определяется продолжительностью календарного периода.
В тариф медицинской услуги в части условно-переменных расходов включаются
следующие статьи экономической классификации бюджетов расходов Российской
Федерации:
110100 – “Оплата труда”. Учитывается основная и дополнительная заработная
плата. Основная заработная плата рассчитывается в соответствии с
тарификационными списками сотрудников лечебно-профилактических учреждений. При
расчете основной заработной платы учитываются надбавки за условия труда, за
непрерывный медицинский стаж, районные, дальневосточные и другие надбавки.
Дополнительная заработная плата рассчитывается через коэффициент дополнительной
заработной платы и включает в себя выплаты компенсационного характера за работу
в ночное и вечернее время, в праздничные дни, оплату отпусков, выходные пособия,
материальную помощь и пр.
110200 - “Начисления на фонд оплаты труда”. Величина начислений установлена
законодательством Российской Федерации в виде процентов (35,6%) от фонда оплаты
труда.
110310 – “Медикаменты, перевязочные средства и прочие лечебные расходы”.
Учитываются расходы на приобретение медикаментов, вакцин, витаминов,
биопрепаратов, перевязочные средства, медицинских расходных материалов,
вживляемых искусственных органов, протезов, кислород для медицинских целей и пр.
Расчеты по данной статье производятся на основании норм расходов на объект
оплаты (фактический койко-день в стационаре или врачебное посещение в
поликлинике).
110320 – “Расходы на мягкий инвентарь и обмундирование”. Расчеты по данной
статье производятся в соответствии с табелем оснащения мягким инвентарем,
утвержденным приказом министерства здравоохранения СССР от 15.04.1988 №710 “Об
утверждении табелей оснащения мягким инвентарем больниц, диспансеров, родильных
домов, медико-санитарных частей, поликлиник и амбулаторий” на основании норм
расходов на объект оплаты (фактический койко-день в стационаре или врачебное
посещение в поликлинике). При этом учитываются средние для территории цены на
предметы мягкого инвентаря.
110330 – “Продукты питания”. Объектом оплаты является фактический койко-день
в стационаре, который рассчитывается по суточным нормам питания, установленные
приказом министерства здравоохранения Российской Федерации от 05.08.2003 №330.
Учитываются средние для территории цены на продукты питания.
В тариф медицинских услуг в части условно-постоянных затрат включаются
следующие статьи экономической классификации бюджетов расходов Российской
Федерации: 110340 – “Оплата горюче-смазочных материалов”, 110350 – “Прочие
расходные материалы и предметы снабжения”, 110400 – “Командировки и служебные
разъезды”, 110500 – “Транспортные услуги”, 110600 – “Оплата услуг связи”, 110700
– “Оплата коммунальных услуг”, 111000 – “Прочие текущие расходы на закупку
товаров и оплату услуг”, 240100 – “Приобретение и модернизация оборудования и
предметов длительного пользования производственного назначения”, 130300 –
“Трансферты населению”. Условно-постоянные расходы планируются, исходя из
расчетной потребности в пределах выделенных ассигнований, и оплачиваются как
1/12 ежемесячно.
Таким образом, сочетание объекта тарифной политики (пациент), а также
структуры (соотношение условно-переменных и условно-постоянных затрат) и полноты
тарифа является основой мотивации и экономического поведения учреждений
здравоохранения.
Преобладание в структуре тарифа условно-переменных затрат способствует
интенсификации медицинской деятельности и увеличению объемов оказания
медицинской помощи, особенно за счет ее дорогостоящих видов. Такой вид
деятельности в большей степени соответствует страховому способу финансирования
здравоохранения. Наоборот, преобладание в структуре тарифа условно-постоянных
затрат способствует наращиванию мощности учреждений за счет расширения штатов,
коечной сети, что в наибольшей степени соответствует бюджетному способу
финансирования здравоохранения. Следовательно, оптимальным является включение в
структуру тарифа и условно-переменных и условно-постоянных расходов при условии
полноты возмещения затрат на оказываемые услуги. Решение данной проблемы
возможно при условии развития системы стандартизации в здравоохранении, создания
стандартов обследования и лечения больных на основе медицинских технологий и
нормирования затрат на производимые услуги.
Для здравоохранения Хабаровского края приоритетным в тарифной политике
является:
Для лечебно-профилактических учреждений, финансируемых за счет средств фонда
обязательного медицинского страхования - формирование тарифов на медицинские
услуги, включающих условно-переменные статьи, которые позволяют в полном объеме
восполнить затраты на медицинскую деятельность.
Для лечебно-профилактических учреждений, финансируемых за счет средств
бюджетов – также формирование тарифов на медицинские услуги, включающих
условно-переменные и условно-постоянные статьи расходов, которые позволяют в
полном объеме восполнить затраты на медицинскую деятельность.
Использование нормативного метода ценообразования на медицинские услуги,
позволяющего в полном объеме восполнить затраты учреждений здравоохранения.
Выбор в качестве объекта оплаты (в стационаре – пациента или пролеченного
больного; в поликлинике – пациента при подушевом финансировании).
Подобный подход интенсифицирует медицинскую деятельность, формирует у
медицинских учреждений мотивацию на эффективное использование ресурсов, повышает
качество оказания медицинской помощи населению и увеличивает уровень доходов
работников учреждений здравоохранения.
5.4.2. Развитие материально-технической базы учреждений здравоохранения
Хабаровского края до 2010 года
Состояние материально-технической базы учреждений здравоохранения края
занимает важное место в повышении качества оказания медицинской помощи населению
Хабаровского края.
Состояние и прогноз развития материально-технической базы учреждений
здравоохранения края оценивался нами с учетом остаточной стоимости и степени
износа основных производственных фондов на 01.01.2003 года.
Движение ОПФ в учреждениях здравоохранения края в 2003 году, без учета их
обновления, можно представить в виде следующей формулы:
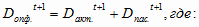
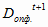
- движение
ОПФ в 2003 году;
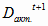
- движение
активной части ОПФ в 2003 году;
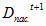
- движение
пассивной части ОПФ в 2003 году.
В этом случае в государственных учреждениях здравоохранения движение ОПФ в
2003 году будет выглядеть следующим образом:
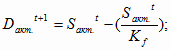
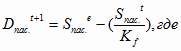 :
:
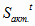
- стоимость
активной части ОПФ на базовый 2002 год;
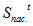
- стоимость
пассивной части ОПФ на базовый 2002 год;
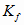
-
коэффициент физического износа ОПФ (остаточный срок эксплуатации – лет).
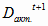
= 492,0 млн.
руб.– (492,0 млн. руб. : 60/15) =
492,0 млн. руб. – 123,0 млн. руб. = 369,0 млн. руб.
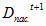
= 453,3 млн.
руб. – (453,3 млн. руб. : 65/1,7) =
453,3 млн. руб. – 11,9 млн. руб. = 441,4 млн. руб.
60 - показатель годности активной части ОПФ в государственных учреждениях
здравоохранения на 01.01.2003 года (в %);
15 – показатель годовой нормы износа активной части ОПФ (в %);
65 – показатель годности пассивной части ОПФ в государственных учреждениях
здравоохранения на 01.01.2003 года (в %);
1,7 – показатель годовой нормы износа пассивной части ОПФ в государственных
учреждениях здравоохранения (в %).
Следовательно, в 2003 году в государственных учреждениях здравоохранения
стоимость основных производственных фондов уменьшилась и составила 810,4 млн.
рублей по сравнению с 945,3 млн. рублей в 2002 году (85,7%).
Аналогичные расчеты можно сделать и по муниципальным учреждениям
здравоохранения. В этом случае стоимость активной части ОПФ в 2003 году
составила 253,0 млн. рублей (годовая амортизация стоимости ОПФ – 194,6 млн.
руб.), а пассивной части – 1034,4 млн. рублей (годовая амортизация стоимости ОПФ
– 44,9 млн. руб.). В целом в 2003 году в муниципальных образованиях стоимость
ОПФ составила 1287,4 млн. рублей по сравнению с 1526,9 млн. рублей в 2002 году
(84,3%).
При условии, что в течение 2003 года обновление ОПФ в учреждениях
здравоохранения не происходило, снижение их стоимости в государственных
учреждениях здравоохранения составило 134,9 млн. рублей, в том числе активной
части – 123,0 и пассивной части - 11,9 млн. рублей; соответственно в
муниципальных учреждениях здравоохранения снижение стоимости ОПФ составило 239,5
млн. рублей, в том числе активной части – 194,6 и пассивной части – 44,9 млн.
рублей.
Одним из механизмов воспроизводства ОПФ является их индексация в стоимостном
выражении с помощью коэффициента-дефлятора, который в 2003 году составил 1, а в
2004 году – 1,133.
В этом случаев движение активной части ОПФ в государственных учреждениях
здравоохранения в 2003 году можно представить следующим видом:
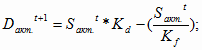
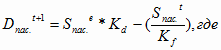
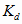 -
коэффициент-дефлятор.
-
коэффициент-дефлятор.
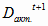
= 492,0 млн.
руб. *1 – 123,0 млн. руб. = 369,0 млн. руб.
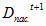
= 453,3 млн.
руб. *1 – 441,4 млн. руб. = 441,4 млн. руб.
Следовательно, использование коэффициента-дефлятора в пределах 1,0 не
позволяет возместить износ активной и пассивной частей ОПФ.
Аналогично расчеты можно представить и по муниципальным учреждениям
здравоохранения.
Более перспективным является расчет затрат (Z) на
воспроизводство ОПФ на 2004 год с учетом коэффициента-дефлятора 1,133. Для
государственных учреждений здравоохранения данный расчет будет выглядеть
следующим образом:
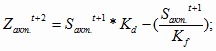

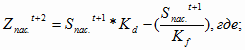
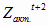
= 369,0 млн.
руб. *1,133 – 123,0 млн. руб. = 295,1 млн. руб.
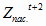
= 441,4 млн.
руб. *1,133 – 11,9 млн. руб. = 488,2 млн. руб.
Для муниципальных учреждений здравоохранения:
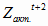
= 253,0 млн.
руб. *1,133 – 108,6 млн. руб. = 178,1 млн. руб.
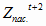
= 1034,4 млн.
руб. *1,133 – 44,9 млн. руб. = 1127,1 млн. руб.
Полученные данные свидетельствуют о том, что существующие механизмы
воспроизводства ОПФ в учреждениях здравоохранения с использованием
коэффициента-дефлятора в размере 1 и 1,133 не позволяет в полном объеме
компенсировать темпы износа их активной части. Имеет место суженное
воспроизводство активной части ОПФ, что приводит в моральному и физическому
износу медицинского оборудования, механизмов и автопарка и предполагает
дополнительные инвестиции в их приобретение.
Более благоприятно выглядит ситуация по воспроизводству пассивной части ОПФ.
Имеет место расширенное воспроизводство, что свидетельствует о достаточных
инвестициях в капитальное строительство и капитальный ремонт объектов
здравоохранения.
Следовательно, необходим механизм, который позволил бы обеспечить расширенное
воспроизводство активной части ОПФ в учреждениях здравоохранения края,
включающий полное восстановление износа и коэффициент-дефлятор не менее 1,05.
В этом случае затраты на расширенное воспроизводство активной части ОПФ за
2003 и 2004 годы для государственных учреждений здравоохранения можно
представить следующим образом:
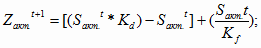
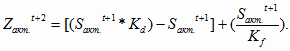
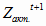
= [(492,0 *
1,05) - 492,0 ] + 123,0 =147,6 млн. руб.
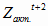
= [(516,6 *
1,05) – 516,6 ] + 129,2 = 155,1 млн. руб.
Аналогично для муниципальных учреждений здравоохранения:
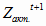
= [(447,6 *
1,05) – 447,6] + 194,6 = 216,9 млн. руб.
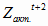
= [(469,9 *
1,05) – 469,9 ] + 204,3 = 227,8 млн. руб.
В целом для расширенного воспроизводства активной части ОПФ в учреждениях
здравоохранения края в 2003 году необходимы средства в размере 364,5 млн. руб.,
а в 2004 году – 382,9 млн. руб.
При таком подходе к планированию затрат на воспроизводство активной части ОПФ
их стоимость в государственных учреждениях здравоохранения в 2003 году составит
516,6 млн. руб., в 2004 году – 542,5 млн. руб. (2002 год – 492,0 млн. руб.). В
муниципальных учреждениях здравоохранения в 2003 году стоимость активной части
ОПФ составит 469,9 млн. руб., в 2004 году – 493,4 млн. руб. (2002 год – 447,6
млн. руб.).
Для сравнения следует отметить, что в 2002 году затраты на приобретение
оборудования, машин составили 118,0 млн. руб., в том числе за счет бюджета края
– 79,0 млн. руб. и средств муниципального бюджета – 39,0 млн. руб., что лишь
частично покрывает износ активной части ОПФ.
В приложениях 1-2 представлен прогноз воспроизводства активной части ОПФ в
государственных и муниципальных учреждениях здравоохранения до 2010 года.

