Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
3.1. Некоторые причины смены мотиваций поведения медицинского
персонала в результате рыночных реформ
Здравоохранение является сферой сохранения и приумножения здоровья трудового
потенциала материального производства России и основой экономического роста. Для
обеспечения эффективного производства медицинских услуг, конкурентоспособных как
на отечественном, так и на рынке АТР, необходимо добиться того, чтобы
медицинский персонал ЛПУ был подготовлен к работе в рыночных условиях.
В переходной экономике необходимы новые подходы к формированию
профессионально-квалификационного состава персонала ЛПУ, так как в течение двух
последних десятилетий снизилась численность высококвалифицированных медицинских
работников в отрасли здравоохранения, что свидетельствует о формировании
депрофессионализации отдельных категорий медицинского персонала. В современных
условиях необходимо повышение готовности ЛПУ к быстрой перестройке производства
медицинских услуг, исходя из конъюнктуры рынка, что в свою очередь требует более
высокой квалификации практикующих врачей и среднего медицинского персонала,
самостоятельности, высокой мотивации к качественному труду и к инновационным
решениям.
Индикатором, характеризующим финансирование кадровых ресурсов отрасли
здравоохранения в условиях рынка, является «доля расходов на оплату труда
персонала в общих государственных расходах на здравоохранение». Данный
показатель, согласно методике ВОЗ, призван оценить «эффективность распределения
ресурсов здравоохранения и возможности для их финансирования». По данным формы №
62 «Сведения об оказании и финансировании медицинской помощи населению»
Федеральной службы статистики, из общего объема государственных средств на
оплату труда (включая начисления и прочие выплаты) в 2008 г. приходилось 55,7 %.
Значение данного показателя выводит современную Россию на уровень африканских
стран, где этот показатель колеблется от 50 до 70 %. По данным Федеральной
службы статистики, среднемесячная заработная плата до 2002 года в
здравоохранении едва перекрывала прожиточный минимум (рис. 3.1).
В последние годы она составляет чуть больше трех прожиточных минимумов. И
данная положительная ситуация ─ заслуга проводимых в стране реформ в области
здравоохранения, в частности, реализация Приоритетного национального проекта
«Здоровье».
Как ни странно, но социально-экономические реформы в России стали причиной
обнищания значительной части медицинских работников, в частности практикующих
врачей. Ни для кого не является секретом то, что здравоохранение в России,
наряду с такими отраслями экономики как образование и сельское хозяйство, до сих
пор входит в тройку самых низкооплачиваемых отраслей народного хозяйства.
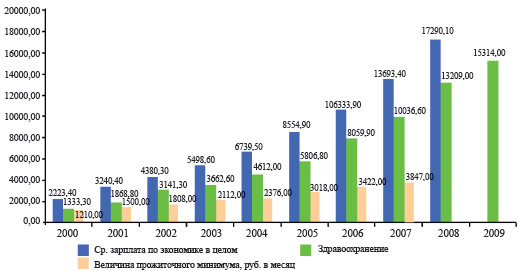
Рис. 3.1. Динамика размеров средней номинальной заработной
платы и величины прожиточного минимума за 1995–2009 гг. (руб.)
Бедность производителей медицинских услуг. Для любого жизнеустройства важным
качеством является представление о бедности ─ отношение к тому факту, что часть
членов нашего общества имеет очень низкий, по меркам этого общества, уровень
дохода. Имеется в виду тот порог в уровне доходов, ниже которого бедные и
зажиточная, благополучная часть образуют по потреблению благ и типу жизни два
разных мира.
В политику понятие бедности вошло в развитой форме в Древнем Риме. Контроль
над массой городской бедноты («пауперов») был одной из важных задач власти.
Возникновение этой социальной группы происходило в процессе разрушения общины.
Во-первых, община помогала своим членам не впасть в бедность и в то же время не
позволяла человеку опуститься. Во-вторых, уравнительный уклад общины не порождал
в человеке разрушительного самосознания бедняка. В городе зрелище образа жизни
богатой части как целого социального класса порождало неутоленные потребности и
ощущение своей отверженности. Несмотря на известный лозунг тех лет «Хлеба и
зрелищ…» в древнем Риме власти редко пользовались голодом бедноты, как средством
политического господства.
Установление рыночной экономики впервые в истории породило государство,
которое сознательно сделало голод средством политического господства. К. Поляньи
в своей книге «Великая трансформация» об истории возникновения рыночной
экономики отмечает, что когда в Англии в XVIII в. готовились новые Законы о
бедных, философ и политик лорд Таунсенд писал: «Голод приручит самого свирепого
зверя, обучит самых порочных людей хорошим манерам и послушанию. Вообще, только
голод может уязвить бедных так, чтобы заставить их работать. Законы установили,
что надо заставлять их работать. Но закон, устанавливаемый силой, вызывает
беспорядки и насилие. В то время как сила порождает злую волю и никогда не
побуждает к хорошему или приемлемому услужению, голод ─ это не только средство
мирного, неслышного и непрерывного давления, но также и самый естественный
побудитель к труду и старательности. Раба следует заставлять работать силой, но
свободного человека надо предоставлять его собственному решению».
Бедность ─ это социальный продукт общества с развитыми отношениями
собственности и рынка. Таким было общество рабовладельческое, а потом
капиталистическое. По типу бедности и отношению к ней общества в бывшем СССР
резко отличался от либерального общества Запада. Во время начала политических и
социально-экономических реформ М.С. Горбачова и Б.Н. Ельцина были отвергнуты
советские критерии и принципы, и именно переход к рыночной экономике «по
Гайдару» со всеми его атрибутами был взят за образец «правильного»
жизнеустройства общества, якобы устраняющего ненавистную «уравниловку». Следует
признать, что отрицание уравниловки стало не чем иным, как приданием бедности
части населения России, в том числе и медицинским работникам «законного
характера».
Это отношение к бедным очень нравилось отечественному либералу из
номенклатуры КПСС Е.Т. Гайдару. Он рассуждал о том, что «Либеральные идеи в том
виде, в котором они сформировались к концу XVIII в., предполагали акцент на
свободу, равенство, самостоятельную ответственность за свою судьбу. Либеральное
видение мира отвергало право человека на получение общественной помощи. В
свободной стране каждый сам выбирает свое будущее, несет ответственность за свои
успехи и неудачи».
В то же время мы отдаем себе отчет в том, что в прежнее время забота о
выброшенных за борт экономической жизни лицах лежала на тех или других более
тесных союзах ─ роде, общине, цехе и т.д. Но ныне все эти союзы оттеснены, а то
и вовсе уничтожены современным государством с молчаливого одобрения российского
общества в погоне за личным обогащением путем распродажи направо и налево бывшей
государственной собственности и невосполнимых природных ресурсов. Казалось бы,
высокий уровень доходов от этих распродаж должен был бы подержать образование,
охрану здоровья населения и социально защитить обездоленных в результате
рыночных реформ. Как известно, доступное образование, здравоохранение и
призрение бедных, сирот и т.д. в здоровом обществе считается одной из
государственных забот. Но все нынешнее призрение построено не на справедливом
отношении общества к «неудачникам», а на идее раздачи милости и потому оно
становится унизительным для бедных. Меж тем дело идет не о милости, а о долге
современного российского общества либералов перед своими сочленами, в частности
и перед представителями самой гуманной профессии ─ практикующими врачами,
медицинскими сестрами, санитарками и пр.
В реальной же ситуации, перманентный кризис отечественной системы охраны
здоровья, спровоцированный социально-экономическими реформами последних
десятилетий, сильнее всего ударил по обедневшей части населения России, к
которым без сомнения можно отнести и значительную часть медицинских работников,
в том числе и практикующих врачей. Следует отметить, что, несмотря на заверения
чиновников самого разного ранга о повышении благосостояния населения, по данным
наших наблюдений этот кризис только расширяется и углубляется.
Предполагает ли Правительство РФ принять в этой сфере какие-то специальные
меры, чтобы облегчить положение именно бедной части населения? Судить об этом
можно по тому, что сказал в 2004 г. тогдашний президент России В.В. Путин в
Послании к Федеральному собранию: «Главная цель модернизации российского
здравоохранения ─ повышение доступности и качества медицинской помощи для
широких слоев населения. Из этого, прежде всего, следует, что гарантии
бесплатной медицинской помощи должны быть общеизвестны и понятны... По каждому
заболеванию должны быть выработаны и утверждены стандарты медицинских услуг ─ с
обязательным перечнем лечебно-диагностических процедур и лекарств, а также ─ с
минимальными требованиями к условиям оказания медпомощи... Детализация
стандартов дает возможность посчитать реальную стоимость этих услуг и перейти от
сметного принципа содержания медицинских учреждений к оплате за оказанный объем
и качество медицинской помощи. Причем, такая оплата должна производиться в
соответствии с принципами обязательного страхования».
Из выше приведенного высказывания становится ясно, что целью Правительства РФ
является «повышение доступности медицинской помощи для широких слоев населения».
Это по-нашему мнению весьма важный момент, поскольку до недавнего времени, по
инерции, говорили о праве на медицинскую помощь для всего населения страны. Судя
по складывающейся ситуации, беднейшие и бедные семьи соотечественников попадают
в те «неширокие» слои населения, особенно в сельских и отдаленных районах
отечественной провинции, для которых врачебная помощь становится все менее и
менее доступной и замещается медицинской помощью доврачебного уровня.
Назад в будущее… Сегодня мы являемся свидетелями «структурной модернизации»
(уничтожения) сельского здравоохранения, когда повсеместно под различными
предлогами или ликвидируются «неэффективно» функционирующие сельские участковые
больницы и врачебные амбулатории ─ жесткий вариант модернизации, или центральный
районные больницы превращаются в «региональные центры специализированной
медицинской помощи населению»7, участковые больницы и врачебные амбулатории
трансформируются в ФАПы ─ мягкий вариант модернизации.
Складывающаяся ситуация была бы не столь провальной, если бы вся Россия
состояла из вполне благополучных в транспортном отношении краев и областей,
таких как Московская, Ленинградская, Белгородская и др. Но ведь в Сибири и на
Дальнем Востоке России жители многих сельских поселений находятся за пределами
устойчивой доступности автомобильного, железнодорожного и водного транспорта. А
стоимость авиабилетов на внутрирегиональные или внутрирайонные рейсы превышает
стоимость авиабилетов до Москвы… А, поскольку в большинство населенных пунктов
Российской глубинки: «Только самолетом можно долететь…», то доступность
врачебной медицинской помощи для ее жителей резко снижается. Самым популярным
медицинским работником в сельских и отдаленных северных районах опять становятся
средние медицинские работники ─ фельдшеры, акушерки, медицинские сестры и зубные
врачи. Таким образом, кадровая структура провинциального здравоохранения
начинает напоминать структуру здравоохранения СССР 1950–1960 гг.
Что еще весьма поучительно, так это то, что сделать здравоохранение доступных
хотя бы для широких слоев власть предполагает не с помощью повышения реального
финансирования отрасли, хотя бы до 7–8 % от ВВП, и жесткого контроля за
расходованием финансовых ресурсов, а посредством утопического плана
стандартизации медицинских услуг по каждому заболеванию. В этом есть нечто
иррациональное, даже мистическое. Как могут книги с надписью «Медицинский
стандарт» заменить покинувшего провинцию практикующего врача, закрытую больницу,
дорогие лекарства?
Авторы данной публикации как раз за стандартизацию. Однако, для того чтобы
реализовать в отечественной медицине технологические стандарты в первую очередь
необходимо подвергнуть стандартизации основные производственные фонды ЛПУ и их
ресурсную базу, в том числе и кадровую, в противном случае внедрение
технологических медицинских стандартов (протоколов) опять в который уже раз так
и останется «на бумаге». Как может выбрать современный технологический стандарт
провинциальная больница, если в ней нет канализации, а в наличии имеется печное
отопление, нестабильное электроснабжение, устаревшее медицинское оборудование,
закупленное еще в 70–80 гг. прошлого века?
Что в такой ситуации может сделать финансово-кредитное учреждение ─
Территориальный фонд обязательного медицинского страхования, из средств которого
будет оплачиваться счета за все стандартные услуги. Ведь эти учреждения уже
давно превратился в закрытое для застрахованных сообщество чиновников, которые
заинтересованы в наращивании средств на веление дел и не заинтересованы в
улучшении уровня доступности и качества медицинской помощи населению. Они не
публикуют в открытой печати своих отчетов о расходовании средств
налогоплательщиков, данных аудиторских проверок и пр. Территориальные фонды и
страховые медицинские организации продолжают ежегодно наращивать число
производимых экспертиз качества медицинской помощи, которые в своем большинстве
дублируют внутриведомственную экспертизу и никак не влияют на уровень
доступности и качества медицинской помощи застрахованным гражданам.
Конечно, крупные федеральные и региональные медицинские центры в результате
программы модернизации 2011–2015 гг. сделают значительный шаг вперед, в этом нет
сомнения, а вот модернизация медицинских учреждений в российской глубинке, без
соответствующего ресурсного (кадрового) обеспечения обречена на провал. Сегодня
необходимо позаботиться об обеспечении провинциальных ЛПУ, в первую очередь,
врачебными кадрами, незамедлительного перехода сельского здравоохранения на
технологии врача общей практики с параллельным выстраиванием стройной системы
непрерывного медицинского образования. Если этого не сделать, то в результате
«модернизации на бумаге» можно получить обратный эффект, когда никакой реальной
медицинской помощи беднейшим слоям соотечественников, проживающим в российской
провинции государство не обеспечит, а уровень доступности квалифицированной
врачебной помощи для них и дальше будет снижаться.
В этом контексте весьма важным является мотивации медицинских работников к
качественному выполнению своих профессиональных обязанностей в условиях
переходной экономики, когда старые механизмы оплаты труда становятся
неэффективными, а новые должны пройти путь становления. Активность каждого
практикующего врача в вопросах повышения эффективности профессиональной
деятельности может быть обеспечена принципиально новым качеством управления
трудом, основанном на овладении мотивационным механизмом управления поведением,
разработке действенной системы управления с персоналом ЛПУ, развитии и
возможностей реализации личностного потенциала, что в конечном итоге позволит
сформировать достойную оплату труда.
Мотивации к высокому уровню профессиональной деятельности. Построение
эффективной мотивационной структуры профессиональной деятельности в ЛПУ требует
концептуальных подходов к разработке управленческих стратегий в области работы с
персоналом. Профессиональная деятельность связана с целой группой мотивов,
образуя мотивационную сферу работника, в которой мотивы располагаются в
соподчиненной относительно друг друга иерархии.
Компоненты мотивационной структуры в системе управления конкретного
медицинского учреждения весьма разнообразны, но, с нашей точки зрения, на
психологическое состояние медицинского работника и его отношение к выполнению
собственных профессиональных обязанностей наиболее сильное воздействие
оказывают: денежное вознаграждение, оценка и признание профессиональных
достижений и возможность профессионального роста.
В условиях скудости ресурсов, важно разработать такую систему мотивации труда
медицинских работников, которая обеспечила бы баланс между приличным доходом для
них, высоким качеством медицинских услуг и эффективным управлением затрат на
оказание медицинской помощи. Это должно способствовать сохранению
высококвалифицированных кадров в отрасли здравоохранения, поднять их трудовое
сознание на уровень высшего порядка, изменив, тем самым, отношение к своей
работе, к людям, нуждающимся в лечении, повысить эффективность системы
здравоохранения в целом.
В то же время весьма важными результатами проводимых в настоящее время
социально-экономических реформ стало угасание трудовой и жизненной мотивации у
жителей Российской глубинки, на фоне снижения уровня здоровья, наблюдается
снижение квалификации работников, быстрое нарастание малограмотности и
неграмотности. Еще в 2002 г. на совещании работников образования по этой
проблеме было сказано: «У нас сейчас достигли совершеннолетия 10 млн совершенно
неграмотных и 2 млн ребят школьного возраста по разным причинам не учатся». Это
не только резко сокращает возможности для профессионального роста и увеличения
доходов, но и создает ту среду, в которой бедность воспринимается как нормальное
состояние.
В отечественном здравоохранении систематические невыплаты заработной платы
врачам и медицинским сестрам в течение 3–8 месяцев с 1994 по
1999 гг. породили страх и неуверенность в завтрашнем дне у миллионов
высококвалифицированных специалистов, особенно у высшего звена медицинских
кадров ─ практикующих врачей. Именно на этой профессиональной группе
сосредоточено большинство надежд властных структур, когда их представители
говорят о гарантиях обеспечения населения доступной, качественной и безопасной
медицинской помощью. Но, изменив отношение к данной профессиональной группе,
превратив часть из них по сути дела в изгоев и люмпенов, вынуждаемых месяцами
работать бесплатно, власти и общество предполагали, что «Клятва Гиппократа»
удержит последних на рабочих местах в разрушаемых временем и отношением властных
структур медицинских учреждениях и... просчитались.
Стратегический просчет заключался именно в том, что часть молодых
практикующих врачей и медицинских сестер (возраст до 30 лет) среагировали на
«новые, либеральные» ценности по Гайдару и сменили сферу своей деятельности. Они
ушли в бизнес, далекий от медицины, как правило, зарабатывая свои первые
миллионы с помощью перепродаж (спекуляций) изготовляемого за пределами России
ширпотреба. Другая часть практикующих врачей, как правило, более старшего
возраста (возраст после 30 лет) плавно перелились в фирмы по продаже
медицинского оборудования, лекарственных средств и расходных материалов по
обеспечению медицинских технологий. Многие из них в настоящее время «уважаемые
люди», владельцы сети аптек, магазинов и фирм по продаже, или по перепродаже,
медицинского оборудования. И третья, далеко не самая большая часть практикующих
врачей (возраст старше 40 лет), по мере организации частных медицинских клиник,
кабинетов и пр., стали в них наемными работниками.
Нищета с «человеческим лицом». Основная часть практикующих врачей осталась
работать в государственных и муниципальных ЛПУ. Именно здесь появились
перспективы оказания платных медицинских услуг пациентам с получением
соответствующего вознаграждения. Но, как оказалось в последующие годы,
заработанные средства через систему казначейства уходили в «закрома управляющих
структур», которые эти деньги и распределяли «по справедливости». Как ни
странно, но на зарплате производителей медицинских услуг (практикующих врачей,
операционных медицинских сестер, лаборантов и др.) это распределение никак не
сказывалось, поскольку «львиная доля» заработанных производителями медицинских
услуг оказывалась в карманах кучки руководителей ЛПУ. И вот тогда некоторые
практикующие врачи и медицинские сестры открыли для себя возможности теневого
(серого, черного) рынка медицинских услуг и стали «зарабатывать»…
Что же остальные практикующие врачи, которые по разным, в том числе и
моральным причинам, не встали под флаги «рыночной экономики»? Вот именно эта
значительная группа медицинских работников и продолжает влачить жалкое
существование, работая с нагрузкой по 60–80 часов в неделю за гроши. Все, в том
числе и властные структуры, и депутаты, и продвинутые журналисты, и
представители различных общественных организаций с удивлением узнают о том,
начинающий врач, отучившийся в медицинском вузе 7 лет, а затем, отработав еще
три года, получает месячное вознаграждение менее 10 тыс. рублей. В то же время,
─ уровень прожиточного минимума около 8 тыс. рублей, а оплата проживания в
однокомнатной квартире или в малосемейном общежитии еще 6–8 тыс. рублей.
На такого врача с сожалением смотрят в коммерческом банке, когда он по
наивности, наслушавшись предвыборных выступлений кандидатов на различные
выборные должности в демократической России, приходит с просьбой о выдаче ему
ипотечного кредита. Оказывается, что уровень его оплаты труда не соответствует
неким правилам и в выдаче ипотечного кредита ему отказывают.
На вопрос медицинской сестры, как ей вместе с ребенком прожить на зарплату в
4–6 тыс. рублей в месяц ─ один из лидеров «Единой России» ответил, что скоро ее
заработная плата подрастет на …надцать процентов. В этой связи следует отметить,
что число наивных врачей и медицинских сестер, которые доверчиво слушают
Российских лидеров различного уровня в последние годы становится все меньше и
меньше. Конечно, голодная смерть пока медицинским работникам не угрожает,
«население их кормит», однако чувство обреченности сначала резко снижает
мотивации к высококачественной работе, а затем, и к работе, как источнику
благосостояния. О какой справедливости по отношению к врачу, и каком среднем
классе в современном Российском обществе можно говорить в сложившейся ситуации?
Бедность медицинских работников в современной России ─ продукт социальной
катастрофы. В стране, где «структурная бедность» была давно искоренена и, прямо
скажем, забыта так, что ее уже никто не боялся, массовая бедность врачей и
прочих медицинских работников сформирована политическими средствами в 1990 гг.
Искусственное создание бедности в нашей стране ─ колоссальный эксперимент над
обществом и человеком. Он настолько жесток и огромен, что у многих не
укладывается в голове ─ люди не верят, что сброшены в безысходную бедность,
считают это каким-то временным «сбоем» в их нормальной жизни. Вот кончится это
нечто, подобное войне, и все наладится…
К сожалению, еще в преддверии реформ отечественная элитарная интеллигенция,
представленная сплоченной, но пока еще теневой интеллектуальной бригадой будущих
реформаторов типа Гайдара и Чубайса, сделала вполне определенный философский
выбор. Массовое обеднение населения России было хладнокровно предусмотрено в
доктрине реформ. Так директор Центра социологических исследований Российской
академии государственной службы В.Э. Бойков писал: «В настоящее время жизненные
трудности, обрушившиеся на основную массу населения и придушившие людей,
вызывают в российском обществе социальную депрессию, разъединяют граждан и тем
самым в какой-то мере предупреждают!?... взрыв социального недовольства». В его
работе имеется даже раздел под заголовком «Пауперизация как причина социальной
терпимости».
Поскольку в течение двух с лишним десятилетий, на фоне реформирования и
продолжающихся обещаний о выходе из социально-экономического кризиса в отрасли
здравоохранения ничего не изменилось, то в настоящее время возникли проблемы,
связанные формированием трудовых ресурсов ЛПУ через 10–15 лет, поскольку цикл
подготовки классного практикующего врача занимает именно такой временной период.
В медицинские вузы поступают молодые люди со сданным ЕГЭ, но без определенного
набора моральных качеств необходимых любому медицинскому работнику. Конкуренции
при поступлении в медицинский вуз между выпускниками средней школы почти нет.
Обеднение большой части дальневосточников и ликвидация права на равный доступ
к образованию независимо от доходов родителей создали порочный круг, резко
сокративший возможность выпускникам средних школ из сельских поселений и
отдаленных северных поселков вырваться из бедности. Этот механизм обратной связи
был создан на первом же этапе реформ. Данные проводимых на Дальнем Востоке
исследований показывает, что все более усиливается беспросветность в оценках
молодежи. Этому в немалой степени способствует дифференциация в системе среднего
и высшего образования, ибо плюрализм образования ведет к тому, что в наших
условиях лишь богатые получают право на качественное образование. Бедные сегодня
уже такого права не имеют».
Проблемы финансирования здравоохранения и качества оказания медпомощи явились
предметом слушаний, проведенных Комиссией Общественной палаты по вопросам
здравоохранения 2 ноября 2007 г. в Москве. В обсуждении проблем приняла участие
Министр здравоохранения и социального развития РФ Т.А. Голикова. Основными
проблемами качества труда медицинских работников, по мнению представителей
территорий, являются:
- отсутствие мотивации медицинских работников в качественном и интенсивном
труде, внедрении современных технологий, профилактической работе,
профессиональном росте, так как труд оплачивается государством вне зависимости
от объема, качества, эффективности и социальной значимости;
- невозможность осуществлять свои профессиональные функции по причине
изношенности материально-технической базы, несоответствия уровня ее оснащенности
современным требованиям;
- кадровый дефицит в лечебно-профилактических учреждениях;
- падение престижа профессии медицинского работника и нежелание молодых
специалистов работать по профессии в связи с низкой оплатой труда при
значительном увеличении интенсивности и чрезвычайно высокой профессиональной
ответственности;
- социальная незащищенность медицинских работников в виде отсутствием социальных
льгот (бесплатного или льготного лечения, в том числе санаторно-курортного,
страхования профессиональной ответственности, устройства детей в детсады,
возможности получить жилье и др.).
Следует отметить, что, чем дальше от «федерального центра», тем ситуация в
отрасли здравоохранения проблематичнее. Именно безысходность и высокий уровень
неверия в возможность выкарабкаться из бедности, поражает умы многих врачей и
медицинских сестер на Дальнем Востоке России. Они блокируют те немногие ростки
мотиваций к производству медицинских услуг высокого уровня доступности, качества
и безопасности, что в реальной ситуации находит свое отражение в весьма
распространенном выражении, которое, некогда оптимистично настроенные врачи,
стали повторять все чаще и чаще:
«Они (властные структуры) делают вид, что платят нам зарплату, ну а мы делаем
вид, что работаем…».
Как, например, относиться к таким новостным блокам (РИА Новости)?:
- Начальник Главного управления Алтайского края по здравоохранению и
фармацевтической деятельности Валерий Елыкомов сообщил Премьер министру РФ В.В.
Путину, что средняя зарплата медика в крае в 2010 г. составляет 12 тыс. рублей в
месяц. «Несмотря на имеющиеся сложности, правительство будет удерживать
заработную плату, а в будущем и повышать», ─ пообещал глава правительства,
поздравив сотрудников алтайской больницы с наступающим Днем медицинского
работника.
Премьер министр РФ В.В. Путин в начале декабря 2010 г. поручил
Минздравсоцразвития проанализировать ситуацию с заработной платой врачей.
Соответствующее распоряжение премьер-министр РФ отдал в ходе совещания по
вопросам подготовки региональных программ модернизации здравоохранения в
Северо-Западном федеральном округе. Он назвал несправедливой ситуацию, когда
специалисты зарабатывают в несколько раз меньше, чем руководители больниц.12
Премьер-министр отметил, что «…с таким подходом нельзя сформировать крепкие и
профессиональные врачебные коллективы…».
А следующая новость вообще вызывает недоумение. С 2013 года российских врачей
ждет существенное увеличение заработной платы. Об этом в эфире телеканала
«Россия 24» сообщила глава Минздравсоцразвития РФ Татьяна Голикова. «Хотя врачам
первичного звена добавили 10 тыс. рублей, когда начал реализовываться
национальный проект, и они сейчас эти деньги получают, все равно уровень
заработной платы в регионах невысокий», ─ подчеркнула она «…конечно, основное
увеличение, которое они получат, придется на 2013 год. В каждом регионе
по-разному». А что делать российским врачам сегодня ─ 2011 году, когда оптовые и
розничные цены на продукты питания, услуги ЖКХ, на электроэнергию и много еще на
что взлетели до заоблачных высот, и ведь этот процесс продолжается? Как дожить
или дождаться вожделенного 2013 года?
А уж, как должны были наполниться оптимизмом преподаватели медицинских вузов
России, когда Минздравсоцразвития РФ установило им минимальные базовые оклады с
01.12.09. В новом положении по оплате труда работников медвузов зафиксировано,
что минимальный базовый оклад преподавателя составит 5 тыс. рублей в месяц,
старшего преподавателя ─ 6,25 тыс. рублей, доцента ─ 8,75 тыс. рублей,
профессора ─ 12,85 тыс. рублей, заведующего кафедрой ─ 18,5 тыс. рублей, а
декана ─ 21,85 тыс. рублей. В реальном исполнении у преподавателей
дальневосточных медицинских вузов к концу
2010 г. с учетом всех доплат зарплата доцента составляет около 14–16 тыс.
рублей, а профессора ─ 24–26 тыс. рублей в месяц.
Конечно, к категории нищих преподавателей медицинских вузов по чиновничьей шкале
отнести трудно, поскольку прожиточный минимум для работающего населения,
например в Хабаровском крае в конце 2010 г., составил 9,278 тыс. рублей13.
Однако в этот прожиточный минимум не входит оплата жилья, и, если сюда
приплюсовать 8–9 тыс. рублей, которые среднестатистическая семья г. Хабаровска
ежемесячно тратит на оплату жилья, услуг ЖКХ и электроэнергии, то оказывается,
что зарплаты доцента медицинского вуза может и не хватить для того, что бы
просуществовать месяц. В эти расчеты вмешивается еще одна «неприятная деталь»,
преподаватели медицинских вузов, имеют обыкновение заводить себе детей, иметь
престарелых родителей с весьма небольшим пенсионным обеспечением и т.п. Кто
может ответить на вопрос, где та грань, которая отделяет
высококвалифицированного преподавателя вуза, ученого, врача, от нищеты?
Конечно, реальные доходы многих медицинских сестер, врачей, преподавателей
медицинских вузов и колледжей неоднородны. Чего греха таить, в условиях
производства и реализации (продажи) медицинских и образовательных услуг
фактическая заработная плата некоторых медицинских работников и преподавателей
может вырасти в разы. Но это, как правило, касается персонала крупных
муниципальных ЛПУ городов и региональных специализированных медицинских центров,
которые к тому же являются клиническими базами медицинских вузов и колледжей.
Кроме того, «львиная доля» заработанных средств уходит на пополнение растущих
аппетитов администрации учреждений и приближенных к ним практикующих врачей, на
всех остальных «проливается» моросящий дождь оставшихся финансовых средств,
который не стимулирует мотивации к повышению ни количества и ни качества
производимых услуг.
Имеется еще один источник повышения доходов части медицинского персонала ЛПУ
и медицинских образовательных учреждений ─ это теневой рынок медицинских и
образовательных услуг. Мы не хотели бы этот вариант получения доходов называть
взятками, поскольку по нашему мнению это, хотя и незаконная, но оплата труда,
т.е. дополнительная оплата сделанной операции, проведенной консультации и т.п. В
то же время мы осознаем, что услугами теневого рынка пользуется все больше и
больше потребителей, и грань, между законным и незаконным производством услуг
начинает стираться. Не замечать этих процессов, которые в отдельных ЛПУ уже
превратились в повседневную деятельность пока небольшой части персонала, нельзя,
поскольку сам по себе этот процесс «заразен» и деструктивен. Следует отметить,
что регулярно зарабатывает в рамках теневого производства услуг все-таки
незначительная часть персонала медицинских и образовательных учреждений.
Тем не менее, процесс обнищания высокообразованных людей, которые не сумели «встроиться»
в структуры теневого и спекулятивного рынков продолжается. В работах
отечественных экономистов, все чаще и чаще повторяется посыл о том, что и
здравоохранение, и образование, и социальная защита населения зависит от
состояния экономики региона. Никто с этим и не спорит. К сожалению, они правы
именно в том, что в России уже давно сформировался сырьевой тип экономики и
страна находится на сырьевой «игле». Сегодня экономика страны складывается из
небольшого числа сырьевых анклавов и анклавов промышленного производства,
ориентированных на внешний рынок и никак не интегрированных в отечественное
народное хозяйство. Вне этих анклавов идет процесс деградации и даже архаизации
производства и быта.
Возникли целые регионы с застойной бедностью, такие как Дальний Восток
России, в которых не формируется новых рабочих мест для высококвалифицированных
и образованных людей, тем более молодежи. Поэтому перспективные специалисты
уезжают на заработки в страны АТР, в самодостаточные регионы России, в то время
как многие из оставшихся ─ элементарно спиваются. Как следствие ─ рушатся
некогда благополучные семьи, формируется криминализация жизненных укладов
значительной части населения Дальнего Востока, поскольку жители многих деревень
и поселков реально существуют за счет браконьерства, рэкета на автотрассах,
контрабанды и пр. И эти тенденции набирают силу.
Другой деструктивный процесс ─ деградация и даже разрушение жилого фонда
страны и инфраструктуры ЖКХ. Дело не только в том, что оставленная без
надлежащего ухода и ремонта система бывших поселений военнослужащих,
золотодобытчиков, а так же моногородов, требует все больших и больших затрат на
ее содержание, которые перекладываются на плечи жильцов. Само проживание в
домах, которые на глазах превращаются в трущобы, создает в сознании людей
синдром бедности, который сталкивает людей в бедность реальную.
В Послании Федеральному собранию 2004 г. лидер Единой России В.В. Путин
говорил: «Очень многие люди, надо признать это, все еще живут в ветхих,
аварийных домах и квартирах. Строится ─ мало, а то, что строится, еще часто не
отвечает современным стандартам безопасности и качества. Причем новое жилье
могут позволить себе купить лишь люди с высокими доходами». Президент смягчил
проблему, сказав, что люди все еще живут в ветхих домах. Напротив, именно в
период современного правления, с 1999 г. ветхий и аварийный жилой фонд стал
расти в геометрической прогрессии ─ износ жилого фонда приобрел лавинообразный
характер. Но главное в заявлении Президента РФ это признание факта, что
большинство тех, кто живет в ветхих домах, не могут купить себе жилье ─ они
обеднели в результате проводимых социально-экономических реформ. Как бороться с
этим проявлением бедности?
Вот заключение лидера правящей в России партии: «Надо прекратить обманывать
людей, вынуждая их годами и десятилетиями стоять в очередях на получение жилой
площади. И обеспечить возможности ее приобретения на рынке для основной части
работающего населения России, одновременно с этим ─ гарантируя предоставление
малоимущим гражданам социального жилья».
Итак, вынуждать медицинских работников годами ожидать бесплатной квартиры
наше государство теперь не будет. Кто может, пусть покупает на рынке.
Большинство, как следует из распределения доходов, не сможет. Им обещается
«социальное жилье». Что это такое, сколько его реально строится, какие
государство дает «гарантии» его предоставления? Именно это и хотелось бы
услышать. Сегодня властные структуры много говорят об ипотеке, о строительстве в
кредит в счет будущих доходов, но о механизме обеспечения жильем бедных, а это
значительная часть медицинских работников, учителей, научных сотрудников ─ даже
внятных обещаний нет. И можно понять, почему. Объемы строительства такого жилья,
если не считать Москвы и СанктПетербурга, ─ ничтожны. В частности, на Дальнем
Востоке России выделять средства на строительство социального жилья и создания
его излишков для привлечения трудовых ресурсов и молодых семей из западных
регионов страны правительство пока не собирается.
Особенности складывающейся кадровой ситуации. В течение последних двадцати
пяти лет, а это миг с точки зрения истории, в России, произошли быстрые и
значительные перемены в политической и экономической системе, затронувшие
различные стороны жизни граждан. Переход от коммунистической идеологии к
свободному рынку и демократической системе совпал (или был спровоцирован этим
переходом) с общим ухудшением показателей здоровья населения, уровень которого
еще до периода реформ был значительно ниже, чем в экономически развитых странах.
Однако система здравоохранения за истекший период, за исключением некоторых
неоднозначных нововведений в области финансирования, не претерпела особых
изменений ни в инфраструктуре, ни, особенно, в плане
профессионально-квалификационная структуры кадров.
Отмена системы обязательного распределения выпускников медицинских вузов
привела к ситуации, когда поддерживавшийся в СССР баланс, при котором 80 %
выпускников заняты в терапии (в их число не входили педиатры, стоматологи и
др.), 10 % в хирургии и 10 % в акушерстве и гинекологии, изменился в пользу
большего числа т.н. узких специалистов. В последующие годы, несмотря на введение
платного обучения, большая и лучшая часть абитуриентов успешно сдает ЕГЭ и
получает бюджетное финансирование, впоследствии, однако, становясь специалистами
узкого профиля. Некоторые из лучших студентов находят работу в частном секторе и
государство не может восполнить затраты, направленные на их обучение.
Еще одна важная особенность, о которой нельзя не упомянуть, говоря о
российской системе здравоохранения ─ это наличие параллельных систем. Существуют
отдельные системы, подчиняющиеся различным министерствам (крупнейшие из них
подчиняются министерствам путей сообщения, обороны и внутренних дел) и крупным
предприятиям. Даже в так называемой системе министерства здравоохранения
существуют отдельные параллельные структуры, обеспечивающие амбулаторную, а
иногда и стационарную гинекологическую, педиатрическую, стоматологическую и
остальную помощь (взрослому населению), по крайней мере, в крупных городах.
Отдельная вертикальная система санитарной эпидемиологической службы (СЭС),
отвечающая за медицинский надзор, гигиену труда, безопасность окружающей среды и
предотвращение инфекционных заболеваний, после развала СССР в течение нескольких
лет была даже выделена в отдельное министерство, но потом вновь слилась с
министерством здравоохранения в рамках его структуры ─ Роспотребнадзора.
Следует также отметить, что Россия подписала Болонскую конвенцию только в
сентябре 2003 г. Предполагалось, что к 2010 г. система образования в России
должна была приведена в соответствие с европейскими стандартами, но, к сожалению
этого не случилось. Реформирование медицинского образования продолжает
оставаться на этапе неопределенности, включая, как системные, так внешние
факторы, которые затрудняют преодоление серьезных различий с западными
вариантами подготовки специалистов для отрасли здравоохранения, что затрудняет
нострификацию дипломов.
Наиболее важным различием отечественной системы подготовки врачей и провизоров,
от таковой в экономически развитых странах, является отсутствие во многих
медицинских вузах России современного учебного оборудования для освоения
практических навыков и т.н. «университетских клиник». Это сводит основные
принципы подготовки медицинского работника в освоении современных медицинских
технологий ─ знание, умение, самостоятельное воспроизведение, только к
теоретическому их освоению. А наработку нужных умений, а уж, тем более,
самостоятельного воспроизведения технологических процессов ─ это образовательная
деятельность, реализация которой возможна исключительно в условиях
университетской клиники.
Продолжающийся процесс реформирование системы бюджетных учреждений, их
правового статуса в рамках реализации Федерального Закона
№ 83-ФЗ, формирует проблемы совместного использования муниципальных и
государственных ЛПУ в качестве клинических баз медицинских вузов, так
«автономные медицинские организации» уже выставляют счета за использование
площадей, услуг ЖКХ, электроэнергию и т.п. медицинским вузам и связывают это с
затратами на учебный процесс, которые никем не оплачиваются и входят в тариф по
производству медицинских услуг. Пока не существует реальных путей совмещения
экономических интересов вузов и ЛПУ, являющихся клиническими базами.
Реализация Федерального закона № 83-ФЗ породила несколько закономерных
вопросов связанных с подготовкой руководителей системы здравоохранения
различного уровня. В частности, если большинство руководителей ЛПУ являются
врачами по своей специальности, то возникает закономерный вопрос ─ откуда у
главного врача, привыкшего управлять ЛПУ на основании бюджетной сметы появятся
навыки экономиста, менеджера и маркетолога?
В этой связи, если говорить о подавляющем числе руководителей, то отечественная
система здравоохранения продолжает управляться врачами по базовому образованию.
Все без исключения ЛПУ возглавляют главные врачи, которые во многих случаях
продолжают медицинскую практику. Главы региональных министерств и руководители
служб регионального и федерального уровней, чиновники, ответственные за
финансирование системы здравоохранения, довольно часто являются врачами по
базовому образованию. И на этом уровне имеет место совмещение административной
деятельности с врачебной практикой. Многие клиницисты также выполняют
административные обязанности, являясь заместителями главврачей и заведующих
отделениями. Поэтому крайне сложно оценить долю управленцев среди лиц, занятых в
системе здравоохранения. Управляющий состав, не занимающийся врачебной
практикой, как правило, работает в администрациях высшего уровня: в министерстве
здравоохранения, региональных и местных администрациях, а также федеральных и
региональных фондах обязательного медицинского страхования, компаниях,
занимающихся медицинским страхованием и др.
Были предприняты, в некоторых случаях успешные, попытки организовать
преподавание управления здравоохранением, курсы медицинского менеджмента и т.п.,
которые позволили на регулярной основе готовить управляющий персонал для системы
здравоохранения. Следует отметить, что большинство выпускников подобных программ
по управлению здравоохранением с одной стороны, недовольны условиями работы в
государственном секторе здравоохранения, с другой стороны, не имеют возможности
претендовать на достаточно высокие управленческие должности в госсекторе, так
как их занимают доктора с большим профессиональным стажем в клинической
медицине.
Основной способ о руководства в отечественном здравоохранении основан на
жесткой иерархии и прямом администрировании. Главные врачи весьма жестко
управляют заведующими отделениями, последние в свою очередь определяют методы
работы в своих отделениях. Медицинская практика основана на знаниях и опыте
«возрастных» врачей, т.н. профессионалов, которые новые и современные подходы к
диагностике, профилактике, лечению и реабилитации довольно часто воспринимаются
«в штыки». Важно отметить то, что, хотя зарплата (основной способ оплаты труда в
государственном секторе) не является источником извращенной мотивации,
неформальные платежи за отдельные услуги нередко становятся важным побудительным
мотивом, приводя к чрезмерной медикализации и спросу, рождаемому поставщиками
услуг.
Формирование заблуждений о реальной ситуации в отрасли. В большинстве
документов, связанных с реформированием отечественного и регионального
здравоохранения, основным направлением стратегии реформ является борьба с т.н.
структурными диспропорциями отрасли.
Да, действительно структурные диспропорции в нашем здравоохранении имеют место,
однако не там и не в такой мере, как их описывают реформаторы-экономисты.
Любимое утверждение последних лет о том, что в нашей стране на десять тыс.
населения врачей больше, чем в других странах мира. Но даже по официальной
статистике по этому показателю Россия занимает только седьмое место в мире, а по
количеству стоматологов и зубных врачей только 65-е. При этом в большинстве
стран мира, представляющие свои статистические показатели Всемирной организации
здравоохранения, врачами считаются те, кто непосредственно занимается лечением
пациентов. В России же врачами считаются специалисты госсанэпиднадзора,
лабораторий, рентгеновских кабинетов, УЗИ, функциональной диагностики,
организаторы здравоохранения и т.п. Причем за период борьбы со структурными
диспропорциями в штатных расписаний большинства ЛПУ на фоне снижения коечного
фонда, кадрового потенциала врачей-лечебников, фельдшеров и медицинских сестер,
резко выросло число должностей административных работников с соответствующими
зарплатами, социальными гарантиями и т.п. Эти и другие оценки статистических
показателей формируют ряд заблуждений относительно кадровой ситуации в отрасли
здравоохранения.
Первое заблуждение, которое принимается априори при оценке кадровой ситуации
в отечественном здравоохранении о том, что в России много врачей, особенно, если
их число рассчитать на 10 тыс. населения, т.е. значительно больше, чем в
экономически развитых странах. В то же время в международной практике врачом
считают не человека, окончившего медицинский факультет университета, а
специалиста, производящего медицинские услуги, т.е. специалиста оказывающего
медицинскую помощь. По этому показателю ситуация в отечественном здравоохранении
весьма неоднозначна. С одной стороны в статистических данных принято оперировать
цифрами числа врачебных должностей на 10 тыс. населения, а не числом физических
лиц практикующих врачей на 10 тыс. населения. Поэтому в мировой практике на
каждые 2 тыс. населения планируется, а зачастую и работает один врач общей
(семейной) практики, который занимается сохранением и приумножением здоровья
пациентов. Кстати именно за это он и получает свою заработную плату.
В России в первичном звене здравоохранения участковый врач зачастую работает
на 2 участках, обслуживая до 3–4 тыс. населения в городах, а в сельской
местности ситуация еще хуже, поскольку повсеместно ощущается нехватка участковых
педиатров и акушеров-гинекологов. И это при избытке управленцев всех уровней,
главных врачей, главных специалистов, экспертов всех видов, дерматологов,
косметологов, урологов, сексологов и др. Реальная обеспеченность физическими
лицами практикующих врачей жителей большинства населенных пунктов совсем не
такая, как это представляется официальной статистикой. Программа повышения
заработной платы участковым врачам частично решила проблему укомплектованности
вакантных должностей участковых врачей поликлиник физическими лицами. Это
коснулось поликлиник больших университетских городов, особенно тех из них, где
имеются медицинские вузы.
В ЛПУ маленьких городов и поселков, а так же сельских населенных пунктов
должности участковых врачей, как правило, не укомплектованы физическими лицами,
поэтому на отдельных врачебных участках работают врачисовместители или
фельдшера. В ряде ЛПУ сложилась парадоксальная ситуация, когда заработная плата
участкового врача стала превышать заработную плату заведующего поликлиническим
отделением ЦРБ. Это породило массу конфликтов и в отдельных случаях закончилось
назначением заведующего поликлиническим отделением на должность участкового
врача, соответствующим повышением заработной платы, но без выполнения функций. В
таких случаях обязанности участковых врачей стали выполнять фельдшера.
Важно еще раз отметить, что, несмотря на попытки улучшить первичное
медицинское обслуживание населения и снизить роль стационарного лечения, ввести
современные специальности «врач общей (семейной) практики», «менеджер
здравоохранения», кадровые реформы в отечественном здравоохранении имели лишь
весьма ограниченный успех. Крупнейшие из инициатив по кадровой реформе на рубеже
ХХ–ХХI вв. были направлены на введение общей врачебной практики и
финансировались Всемирным Банком (Тверь, Калуга), Британским Фондом «Ноу-хау»
(Свердловск, Самара, Кемерово), отделом развития США ─ USAID (Саратов,
Хабаровск), программой ТАСИС (Москва, Белгород) и другими международными
организациями при поддержке местных инициативных групп.
В ходе данной программы было подготовлено около 1,5 тыс. врачей общей
практики, что составило в то время около 0,2 % от всех врачей России. В то же
время, традиционная для отечественной системы форма первичной медико-санитарной
помощи, строящаяся на участковых врачах с относительно низким уровнем
подготовки, продолжает функционировать, деградируя из года в год, поскольку
отсутствует приток молодых медицинских кадров.
Второе заблуждение, относительно отечественной медицины ─ это вполне
удовлетворительное укомплектование ЛПУ средним медицинским персоналом. С одной
стороны он весьма разнообразен и неоднороден, от заведующего ФАПом, исполняющего
одновременно управленческие и лечебные функции до фельдшеров-акушерок и
медицинских сестер различного профиля. С другой стороны количественные и
качественные его характеристики весьма далеки от оптимальных. Часть ФАПов в
сельской местности недоукомплектовано, в связи с чем его персонал имеет высокий
коэффициент совместительства. Аналогично выглядит укомплектованность всех ЛПУ
медицинскими сестрами, а их средний возраст зачастую близок к пенсионному или
превышает его. Самое главное ─ это соотношение врач – медсестра, которое в
отечественных ЛПУ составляет 1 к 2, а зарубежных системах здравоохранения от 1 к
4 до 1 к 8. В условиях такого соотношения отечественная система здравоохранения
не имеет возможностей для реформирования, в какие бы «одежды» эти реформы бы не
обряжались.
Нехватка медсестер может привести к серьезному кризису. Врачам приходится
выполнять ту работу, которая традиционно предназначена для медсестер. Вследствие
нехватки санитаров и другого вспомогательного персонала медсестры вынуждены
выполнять уборку помещений и другие виды неквалифицированного труда, т.е. работу
младшего медицинского персонала. Отсутствие врачей, занятых в сфере
здравоохранения первичного уровня, приводит к излишней специализации медицинской
помощи и ее несвоевременному оказанию.
Третье заблуждение заключается в том, что реализация приоритетного
национального проекта в части повышения заработной платы отдельным категориям
медицинских работников, по мнению официальных лиц, дала массовый положительный
эффект. По нашим данным, ничего подобного на самом деле не произошло. С одной
стороны прибавка зарплаты была проведена за пределами соотношения с результатами
деятельности, с другой стороны эта прибавка не вызвала автоматического
заполнения вакантных должностей участковых врачей, хотя наблюдается некоторый
положительный рост числа физических лиц. В этой связи следует отметить, что в
большинстве амбулаторно-поликлинических учреждений сохраняется порочный круг:
дефицит врачей ─ большая нагрузка на оставшихся при минимальной оплате в
сочетании с отсутствием постоянных медицинских сестер на участке, что в конечном
итоге поддерживает процесс бегства врачей из первичного звена здравоохранения.
Реальных подвижек от реализации Национального проекта «Здоровье», в котором в
очередной раз за последние 25 лет «своевременно» был поставлен вопрос о смещении
акцентов в сторону первичного звена здравоохранения за счет создания
материальных стимулов для работы персонала учреждений ПМСП, пока не наблюдается.
По-видимому, настало время серьезного, не на словах, а на деле, внедрения в
отечественное здравоохранение мировой идеологии семейной медицины в сочетании с
ускорением темпов подготовки семейных врачей.
Дополняется третье заблуждение положением в ЛПУ младшего медицинского
персонала ─ санитарок, отвечающих за уборку, дезинфекцию, транспортировку
пациентов и т.п. В некоторых профильных ЛПУ они выполняют особые функции и
проходят специальную подготовку. Так, они помогают при работе с агрессивными
душевно больными пациентами, отвечают за стерильность условий в операционных и
т.п. Именно эта группа медицинского персонала относится к наиболее
неукомплектованным должностям штатных расписаний ЛПУ физическими лицами. В
основном эти должности занимают пенсионеры, студенты и малообразованные женщины
из беднейших групп населения.
Четвертое заблуждение. Когда высшее руководство отрасли рассуждает о том, кто
является движущей основой реформирования, то ни у кого не возникает сомнения при
определении этой азбучной истины, конечно застрахованный по ОМС гражданин, он же
пациент. Таким образом, медицинский работник для пациента, а не наоборот. В
реальной жизни ситуация иная. Пациент служит разменной монетой в условиях
несбалансированной политики управления отраслью с точки зрения соотношения
первичной медико-санитарной, специализированной и медицинской помощи с
применением высоких технологий.
Пациент, обращаясь в территориальную поликлинику, видит перед собой систему,
организованную для выполнения функций, мало понятных ему
─ потребителю медицинских услуг, поскольку эта система совершенно равнодушно
взирает на то, что все в ней устроено так, что бы потребителю (пациенту) было
неудобно. Это и отстаивание многочасовых очередей на прием к врачу из-за подписи
в справке о медицинском осмотре или для выписки «бесплатного» рецепта, это и
осмотр участкового врача, который вооружен только фонендоскопом и аппаратом для
измерения артериального давления, а все остальное ─ это прерогатива «узких»
специалистов. Поэтому, для того чтобы пройти скрининговое обследование (ЭКГ,
сахар и холестерин, осмотр глазного дна и определение остроты зрения) необходимо
посещение эндокринолога, окулиста, кардиолога и, наконец, двухнедельное ожидание
результатов элементарных исследований, которые в «нормальной» системе
здравоохранения делает семейный врач в день приема.
Очное знакомство с работой систем ПМСП в США и Австрии позволило авторам
публикации сравнить зарубежный и отечественный опыт производства медицинских
услуг населению на первичном уровне, результаты сравнения не в нашу пользу.
Во-первых, на одного врача общей практики приходилось от 2 до 4 медицинских
работников со средним образованием, во-вторых, уровень оснащения этих учреждений
полярно отличается от оснащения отечественных территориальных поликлиник, в
третьих в сельской местности зарубежные учреждения ПМСП оснащены в соответствие
с широтой спектра возможной патологии, с которой могут!... обратиться пациенты,
начиная от реанимационной палаты, кончая родильным блоком.
И, самое главное отличие, минимальное число «начальников», бухгалтеров и
экспертов. Контрольные функции по отслеживанию уровня квалификации медицинского
персонала возложены на врачебные ассоциации и ассоциации медицинских сестер.
Прошел тестирование, пациенты тобой довольны, набрал рекомендуемый уровень
кредитов (выступления на конференциях, научные публикации, стажировка на рабочих
местах по освоению новых технологий и др.), профессиональную этику соблюдаешь ─
получи продление сертификата специалиста на следующие 5 лет.
Отечественная система здравоохранения ─ частное проявление общероссийских
реалий, это отрасль, где властвуют чиновники. В любой поликлинике сонм
бухгалтеров и счетных работников. У каждого свой кабинет, компьютеры, интернет,
зарплата. И это, не считая всякого рода, заведующих, менеджеров, заместителей
главного врача и т.п. «Один с сошкой, семеро с ложкой». Казалось бы, за
производство медицинских услуг, а особенно за их производство за пределами
исполнения заказа по программе госгарантий оказания бесплатной медицинской
помощи, т.е. за производство платных медицинских услуг должен получать
вознаграждение тот, кто их производит, но это заблуждение по наивности. В
реальной ситуации за внебюджетные услуги исполнитель получает 18–25 %, остальные
деньги уходят в неведомую даль (начальникам, бухгалтерам, экспертам и т.д.).
Пятое заблуждение. Считается, что участковые врачи и медицинские сестры в
первичном звене здравоохранения России занимаются в основном профилактикой,
ранней диагностикой и лечением болезней. Так же работают медицинские работники
учреждений ПМСП в Великобритании, Австралии, Канады, Эстонии и др. Однако
участковые врачи отечественных поликлиник большую часть своего рабочего времени
тратят записи в документации, где фиксируются различного рода услуги т.н.
называемых льготникам, т.е. лицам пожилого возраста. В частности ─ это выписка
льготных рецептов, а так же составление различных видов заявок на льготные
лекарства и т.п. Паспортизация рабочего времени участковых врачей показывает,
что на профилактическую работу с пациентами из группы риска, трудоспособных
возрастов, которые, как правило, пока еще не накопили груза хронических
заболеваний, остается не более 15 % рабочего времени. Причем это происходит при
условии, что они составляют более 2/3 от числа закрепленных за участковым врачом
застрахованных граждан. Поэтому «за бортом» такой организации медицинского
обслуживания остаются целевые осмотры не обращающихся за медицинской помощью
трудоспособных граждан для раннего выявления атеросклероза, артериальной
гипертензии, ишемической болезни сердца, сахарного диабета, хронической
обструктивной болезни легких, а так же профилактика и лечение ранних стадий,
активно выявленной патологии у лиц молодого возраста.
Такая организация работы приводит к формированию порочного круга: основные
усилия врачей ПМСП направлены на медико-социальную помощь старикам и инвалидам,
трудоспособные контингенты не обращаются за помощью, профилактические
мероприятия им не проводятся, с течением времени трудоспособные становятся
хрониками в стадии декомпенсации или пополняют категории льготников по возрасту,
и так до бесконечности. В этих условиях участковый врач не видит перспектив
самореализации, не мотивирован с точки зрения повышения квалификации и пр.
Шестое заблуждение. Минздравсоцразвития прогнозирует увеличение притока молодежи
в здравоохранение. В 2010 г. заявлений на поступление в медвузы было на 33,5 %
больше, чем годом ранее, причем на 30 % выросло количество заявлений от
абитуриентов, которые имеют право на внеконкурсное поступление. «Очевидно, что
интерес к медицинскому образованию растет,— констатировала министр Т.А.
Голикова.— Приток молодых кадров в отрасль важен с точки зрения реализации
Программ модернизации здравоохранения». Всего на 15 июля 2010 г. подали
заявления 128,321 тыс. абитуриентов в 47 медицинских вузов России, при этом
наибольшей популярностью пользовались специальности «Лечебное дело», «Педиатрия»
и «Стоматология». В Центральном федеральном округе подано 47,356 тыс. заявлений,
в Северо-Западном федеральном округе ─ 10,942 тыс., в Южном федеральном округе ─
9,845 тыс., в Приволжском федеральном округе ─ 23,863 тыс., в Уральском
федеральном округе ─ 8,177 тыс., в Сибирском федеральном округе ─ 20,057 тыс., в
Дальневосточном федеральном округе ─ 2,737 тыс., в Северо-Кавказском федеральном
округе ─ 6,297 тыс. В 2010 г. за счет средств федерального бюджета продолжили
свое обучение в интернатуре 17 тыс. выпускников, в клинической ординатуре ─ 4,8
тыс. и более 2 тыс.— в аспирантуре.
Казалось бы, все хорошо, имеется ощутимый приток молодежи в отечественное
здравоохранение, растет набор, да и выпуск медвузов весьма приличен. Всего за
2010 год медицинскими вузами было подготовлено более 30 тыс. специалистов с
высшим медицинским и фармацевтическим образованием, в т.ч. более 13,5 тыс.
врачей-лечебников, около 5 тыс. врачей-педиатров, более 1,5 тыс. санитарных
врачей, около 4 тыс. врачей-стоматологов, более 3,5 тыс. провизоров, около 2
тыс. медицинских сестер с высшим образованием.
В связи с этим имеется один, но весьма щекотливый вопрос, на который пока
никто не ответил: «А какое количество врачей ежегодно выбывает из ЛПУ системы
здравоохранения муниципального, регионального и федерального уровня… Достаточно
ли 30 тыс. молодых специалистов ежегодно, что бы заполнить кадровые бреши в
команде «достаточно обветшавшего корабля» отечественного здравоохранения. По
нашему мнению, только для пополнения выбывших кадров высшего звена в
отечественном здравоохранении следует увеличить прием студентов в рамках
госзадания на лечебные и медико-профилактические факультеты, как минимум до
35–38 тыс. Между тем растущий интерес абитуриентов медицинских вузов
наталкивается на сокращение количества бюджетных мест.
Седьмое заблуждение. По мнению некоторых специалистов, по мере продвижения
реформ здравоохранения в России, сокращения числа муниципальных и
государственных медицинских учреждений, оптимизации их кадровой структуры,
понижении социального статуса врача в обществе появляется существенная угроза
формирования устойчивой безработицы среди врачей. В этой связи следует отметить
факты роста предложений на рынке труда для вы пускников медицинских вузов и
практикующих врачей, несмотря на последствия мирового экономического кризиса
даже, в столичных ЛПУ.
В частности, президент рекрутингового портала “SuperJob. ru” Алексей Захаров
считает, что за последний год (лето 2010 г.) зарплатные предложения в сфере
частной медицины г. Москвы снизились, и это неудивительно во время кризиса, но
спрос на врачей довольно быстро восстановился, и с ним восстановились
предложения по зарплатам. Согласно базе резюме портала SuperJob. ru, резюме
нетрудоустроенных врачей сейчас составляет около 30 % от всех резюме врачей. То
есть две трети из находящихся в поиске новой работы врачей сейчас работают. Для
сравнения, резюме безработных менеджеров по продажам, по данным агентства,
составляют 55 % от всех резюме на эту позицию, резюме безработных бухгалтеров ─
46 %, безработных инженеров ─ 40 %. В государственных учреждениях колебаний
зарплатных предложений не зафиксировано.
Если рассмотреть требования, соответствующие среднему зарплатному
предложению, то для коммерческих ЛПУ ─ это высшее образование по профилю
специализации; действующий сертификат на осуществление медицинской деятельности;
уверенный пользователь ПК; владение современными методами лечения; опыт работы
по специальности три-пять лет; а для государственных ЛПУ ─ это высшее
образование по профилю специализации; действующий сертификат на осуществление
медицинской деятельности; владение современными методами лечения; опыт работы по
специальности один-три года. Имеется определенная разница в зарплатных
предложениях (табл. 3.1).
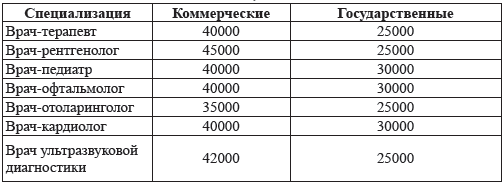
Таблица 3.1. Средние предложения по заработной плате для
врачей в коммерческих и государственных лечебных учреждениях. Москва, 2010 г.
Что же относительно Восточной Сибири и Дальнего Востока России, то именно в
этих регионах в опережающем темпе деградирует система ПМСП,
90 % видов и объемов производимых услуг которой должны составлять услуги
связанные с профилактикой заболеваний. Она давно потеряла престиж у на-
селения, а так же свой кадровый и ресурсный потенциал. Значительно уменьшился
уровень проводимых видов и объемов профилактических мероприятий, снизилось
качество и доступность медицинской помощи, выросли показатели заболеваемости,
инвалидности, смертности и т.п. Штатные должности участковой службы в
значительном числе поликлиник и врачебных амбулаторий лишь на половину
укомплектованы физическими лицами врачей. В провинции работа фельдшеров на
должностях участковых врачей уже давно никого не удивляет.
На фоне этих кадровых диспропорций выпускники государственных медицинских
вузов, продолжают трудоустраиваться не туда, где они требуются в первую очередь,
т.е. на должности участковых врачей или врачей общей (семейной) практики.
Сегодня они заполняют должности врачей в стационарах, в коммерческих ЛПУ или, в
крайнем случае, должности «узких» специалистов в поликлиниках городов. С
завидным постоянством в последние годы обсуждается вопрос о реализации
технологии врача общей (семейной) практики, как одного из стратегических
вариантов выхода из кадрового кризиса в ЛПУ ПМСП. Но самое главное, ни в одной
из территорий Сибирского и Дальневосточного федеральных округов не стоит вопрос
об избытке врачей и медицинских сестер, особенно в учреждениях ПМСП.
На первичном (коммунальном) уровне система охраны здоровья граждан любого
государства может быть реализована только через организованную исходя из
реальных условий первичную медико-санитарную помощь. В различных странах
существует различные модели организации медицинской помощи первичного уровня
(рис. 3.2). В Алма-Атинской декларации 1978 г. записано, что первичная
медико-санитарная помощь ─ это зона первого контакта отдельных лиц, семьи и
общины с системой охраны здоровья. Она максимально приближает ПМСП к месту
жительства и работы людей и представляет собой первый этап непрерывного процесса
охраны здоровья народа. Она нацелена на решение медико-санитарных проблем в
общине и обеспечивает соответственно службы оздоровления, профилактики, лечения
и реабилитации.
Отсюда следует, что, во-первых, ПМСП фокусирует свое внимание на общине
(коммуне), то есть на компактно проживающих людях, например, в микрорайоне.
Во-вторых, она является всеобъемлющей, представляется всем слоям населения,
учитывает и влияет на факторы, находящиеся вне пределов прямого контроля со
стороны традиционной поликлиники. Однако, нередко многие рассматривают только
медицинскую составляющую ПМСП, что является принципиально неверным и даже
вредным, поскольку первичная помощь является составной частью системы охраны
здоровья, ее первичным уровнем, а не первичным уровнем медицинской помощи.
Проблемы со здоровьем требуют комплексных решений, а не просто лечения болезней
─ в чем собственно, и состоит основная задача первичной медико-санитарной
помощи. Жилье, питание, работа, социальная поддержка ─ все эти факторы играют
очень важную роль в деле улучшения здоровья людей.
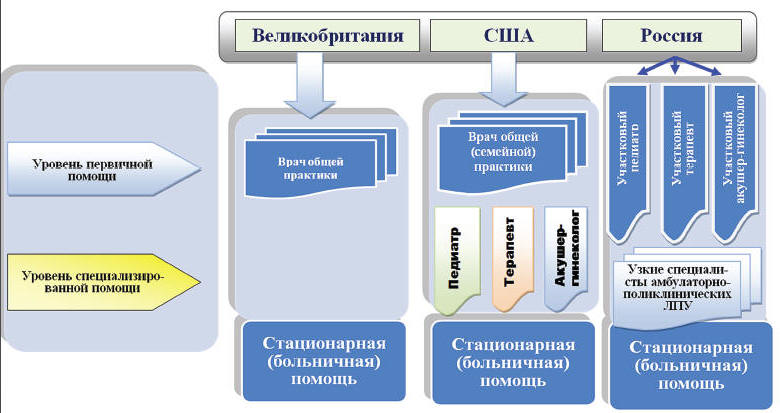
Рис. 3.2. Система медицинского обслуживания на первичном
уровне населения в Великобритании, США и России
Медсестры и социальные работники, работающие в рамках ПМСП, своей работой
расширяют возможности медико-санитарной помощи, что позволит заняться решением
проблем, лежащих вне границ системы здравоохранения». В пункте 3 главы 8
Алма-Атинской декларации представлен широкий спектр медико-санитарных проблем,
подлежащий решению именно на этом уровне системы охраны здоровья, от
рационального питания и доброкачественного водоснабжения до лечения,
восстановления здоровья и трудоспособности. Такой спектр деятельность как раз и
характеризует систему охраны здоровья и служит отличием от традиционного
здравоохранения, которое фактически занимается, в основном, медицинским
обслуживанием, т.е. лечение болезней.
Между тем, основным механизмом реализации программ охраны здоровья населения
является взаимодействие «врач ─ пациент», а все остальное (органы управления,
учреждения, оснащение и т.д.) является лишь надстройкой, обеспечивающей это
взаимодействие. По мнению известного отечественного организатора здравоохранения
проф. Ю.М. Комарова, в общей врачебной практике не менее 75–80 % объемов работ и
затрат времени должно отводиться на всю профилактическую и координирующую
деятельность, для чего ОВП должна поддерживать постоянные контакты с местными
органами власти, социальной службой, санэпидслужбой, аптечной сетью, центрами
медицинской профилактики и другими ЛПУ.
В конечном итоге, для того, чтобы эффективно реализовать наработанные модели
охраны здоровья населения на любом уровне, необходимым условием должно стать
решение вопросов оптимизации профессионально-квалификационной структуры кадров
отрасли здравоохранения, что в реальной ситуации относится к вопросам политики
федеральной и региональной власти.

