Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
7.2. Проблемы кадровой политики в отрасли здравоохранения
Дальнего Востока России
Ситуация в области охраны здоровья населения ─ одна из самых болезненных для
ДФО. В течение последних десяти лет темпы роста затрат на здравоохранение
значительно превышали темпы роста региональной экономики. Сегодня субъекты РФ
ДФО тратят на здравоохранение намного больше, чем иные регионы России, а
показатели здоровья населения ежегодно ухудшаются, наблюдается рост показателей
заболеваемости всех групп населения, смертности трудоспособного населения и рост
показателя первичного выхода на инвалидность. Ко всему прочему, в отличие от
здравоохранения бывшего СССР, существующая система здравоохранения России и ее
провинций представляет собой конгломерат ЛПУ различного уровня, различного
ведомственного подчинения и различных форм собственности не объединенных единой
целью.
В настоящее время, при переходе России от унитарной к федеративной модели
государственного устройства, важным моментом этой трансформации является
«распределение ролей» в социальной сфере. Причем последнее должно быть
законодательно регламентировано между всеми уровнями власти с установленными
зонами самостоятельных действий, которые обязательно
должны быть подкреплены не только правами, но и соответствующими финансовыми
ресурсами. Основным, если не самым главным параметром «распределения ролей»
должно стать обеспечение обязательств региональных и муниципальных властей
соответствующими финансовыми ресурсами. Ожидаемый регламент в распределение
властных полномочий должен был внести принятый 6 октября 2003 г. Федеральный
закон № 131-ФЗ «Об общих принципах организации местного самоуправления в
Российской Федерации». Однако начало его реализация высветило значительное число
проблем, которые все последующие годы приходилось преодолевать с помощью
применения различных инструментов, в т.ч. и законодательных.
В реальной ситуации существует колоссальный разрыв между огромными
потребностями ДФО в качестве ресурсов здоровья населения и
неспособностью социальных институтов трансформировать и привлекать
полученные доходы в виде эффективных инвестиций в здоровье подрастающего
поколения дальневосточников ─ будущие интеллектуальные и трудовые ресурсы
региона.
В решении этой, по-новому поставленной проблемы, можно выделить четыре
направления капитализации ресурсов здоровья:
- Государственные инвестиции, увеличение которых ведет за собой повышение
налоговой нагрузки.
- Корпоративные инвестиции крупных компаний, получающих сверхдоходы от экспорта
сырья региона.
- Частные инвестиции юридических лиц, мобилизуемые и распределяемые через
банковский сектор.
- Самоинвестиции населения в виде времени на физическую культуру и средств,
затрачиваемых на лечебно-профилактические услуги, адекватное питание, экологию
жилища, информацию о качестве ресурсов здоровья и др.
С другой стороны за последние десятилетия в большинстве регионов РФ
значительно увеличилось, как общее число врачей, так и число
врачей-специалистов, что зависит от реализуемой региональной модели
здравоохранения, политических, социальных, экономических и географических
условий. На распределение врачей по специальностям большое влияние оказывает
организационные формы медицинского обслуживания, в частности насколько широко
представлены врачи ПМСП, врачи т.н. узких специальностей, а так же каково
соотношение амбулаторного и стационарного секторов производства медицинских
услуг населению.
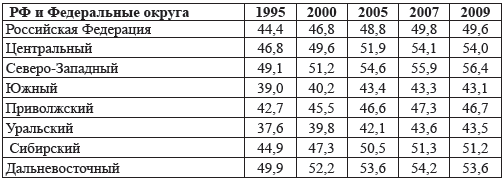
В России за период с 1995 по 2009 гг. число врачей на 10 000 населения имеет
тенденцию к росту (44,4 на 10 000 в 1995 г. до 49,6 на 10 000 в 2009 г.), причем
все без исключения регионы повторяют общероссийскую тенденцию. В то же время
имеются абсолютные лидеры в числе врачей на 10 000 населения, в частности к ним
относятся Северо-Западный и Центральный федеральные округа (табл. 7.1). Это
формирует официальную позицию о перепроизводстве врачей в России и настраивает
общество на позитивный лад, хотя бы с точки зрения
количественных показателей обеспеченности отечественного здравоохранения
врачами.
Таблица 7.1. Численность врачей
на 10 тыс. населения по федеральным округам РФ (на конец отчетного года)
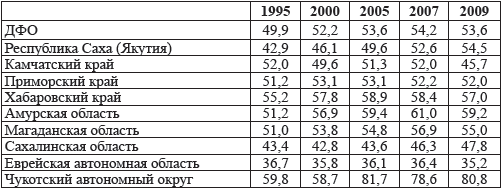
В ДФО ситуация в обеспечении врачами на 10 000 населения к 2009 г.
сформировалась на уровне 53,6 (табл. 7.2), где лидирует Чукотский автономный
округ увеличив число врачей на 10 тыс. населения с 59,8 в 1995 г. до 80,8 в 2009
г., следующие места занимают Амурская и Магаданская области. В части субъектов
РФ ДФО, таких, как Камчатский край и Еврейская автономная область, наоборот,
произошло уменьшение показателя числа врачей на 10 000 населения соответственно
с 52,0 в 1995 г. до 45,7 в 2009 г. и с 36,7 в 1995 г. до
35,2 в 2009 г.
Таблица 7.2. Численность врачей
на 10 тыс. населения в субъектах РФ Дальневосточного федерального округа (на
конец отчетного года)
Причины колебаний показателей обеспеченности врачами субъектов РФ ДФО
различные. В частности, анализ ситуации, проведенный нами показал, что если
Чукотский автономный округ и Магаданская область за исследуемый
промежуток времени потеряли за счет миграции значительную часть
населения, то врачей региона это коснулось явно не в первую очередь, поскольку
для переезда «на материк» необходима соответствующая ресурсная база, которой у
большинства врачей не оказалось в нужное время, что повлияло на показатель
обеспеченности врачами к 2009 г.
Несколько другая ситуация роста показателя обеспеченности врачами в Амурской
области, с одной стороны миграционные процессы в данной территории не носили
таких темпов, как в ЧАО и Магаданской области, с другой стороны этот субъект РФ
имеет медицинский вуз ГОУ ВПО «Амурская государственная медицинская академия»,
которая в течение исследуемого временного периода сохраняла уровень набора
студентов на I курс в размере около 300 человек,
которые после окончания полного курса обучения трудоустраивались
преимущественного в ЛПУ Амурской области.
Снижение показателей обеспеченности врачами на 10 тыс. населения в Камчатском
крае и ЕАО в своей основе связано со значительным уровнем экономической
депрессии регионов, неспособностью местных властей обеспечить возможных
претендентов на занятие вакантных должностей врачей в первую очередь
благоустроенным жильем и достойным уровнем оплаты труда, что подтверждают данные
социологических опросов врачей.
В то же время за вполне пристойными цифрами обеспеченности врачами региональных
систем здравоохранения лежит некая едва заметная «неточность», которая
выражается в том, что все официальные сведения по кадрам, приведенные нами в
табл. 7.1 и 7.2 имеют отношение к числу запланированных должностей врачей в ЛПУ
отрасли здравоохранения. Что же относительно их реального числа, то в этой
ситуации следует рассматривать показатель числа физических лиц врачей на 10 000
населения, а он то, почти в два раза ниже, чем число плановых штатных
должностей, поскольку коэффициент совместительства у врачей в ЛПУ ДФО в
отдельных территориях превышает 2,0. Такой подход учета числа штатных
должностей, числа занятых должностей и числа физических лиц осложняет оценки
реального обеспечения отрасли здравоохранения специалистами. Дело в том, что
число штатных должностей отражает плановую функцию должностей специалистов,
число занятых должностей отражает финансовые ресурсы, выплачиваемые в виде
заработной платы, а вот число физических лиц отражает реальное число медицинских
работников.
Сложности регионального планирования кадровых ресурсов для отрасли
здравоохранения. Одним из наиболее сложных разделов кадровой региональной
политики в отрасли здравоохранения является планирование кадров. Эмпирические
подходы к планированию ведут к ошибочным решениям, в связи с чем, достижение
адекватной численности и профильной структуры медицинских работников возможно
только при использовании научно обоснованных подходов на базе статистического и
экспертного методов целенаправленного исследования. Планы развития кадров
здравоохранения региона должны учитывать социально-экономические,
демографические, культурные факторы и этнические
особенности населения. Требуются глубокие научные исследования в области
кадрового обеспечения здравоохранения в особых демографических, климатических и
социально-этнических условиях ДФО.
Перспективное планирование отрасли здравоохранения, как и других отраслей
народного хозяйства, основывается на системном анализе закономерностей
социально-экономического развития региона. Исходным пунктом для научного
обоснования перспективного плана развития системы производства медицинских услуг
населению должен явиться теоретический анализ основных закономерностей развития
системы охраны здоровья населения. Эти закономерности являются отражением общих
закономерностей развития общества, в частности таких, как создание
материально-технической базы для его социально-экономического развития,
ликвидация существенных различий между отдельными субъектами РФ и муниципальными
образованиями, формирование основ для самоподдерживающегося развития
экономически депрессивных регионов и др.
В материалах ВОЗ в последние годы этим вопросам уделяется значительное
внимание, однако проблемы планирования и расстановки врачебных кадров в
территориях с низкой плотностью населения освещены недостаточно, а отдельные
работы в этой области не всегда приводят к принятию адекватных управленческих
решений. Разные страны ищут пути формирования собственных подходов, формируют
прогнозы, зачастую следуя методом проб и ошибок, а порой путем доказательства от
обратного.
Методика определения потребности во врачах и среднем медицинском персонале в
практике планирования здравоохранения России развивалась и совершенствовалась с
развитием планирования всех отраслей и разделов народного хозяйства.
Неравномерность подготовки специалистов-профессионалов по некоторым
специальностям, в том числе врачей и ряда категорий специалистов с высшим
медицинским образованием, вызывалась потребностями преимущественного развития
отдельных регионов и муниципальных образований. В ряде случаев эта
неравномерность была следствием недостатков в планировании подготовки и
распределении врачебных кадров. Основные подходы к планированию кадров
здравоохранения были сформированы еще в 70-х гг. прошлого века.
Нам представляется, что нельзя пройти мимо имевших место в прошлом и
существующих сейчас недостатков, ошибок, противоречий планирования в
здравоохранении прошлых лет. В то же время следует учитывать и то, что в течение
последних десятилетий расширяется и видоизменяется потребность населения ДФО в
различных видах медицинской помощи, меняется сеть учреждений здравоохранения,
обеспеченность ресурсами ЛПУ различного уровня, в том числе врачами и средним
медицинским персоналом. С другой стороны до настоящего времени не проработаны
методические подходы к планированию врачебных кадров в
особых социальных, экономических и географических условиях Дальнего Востока
России, что затрудняет формированию реальной потребности отрасли во врачах
различных специальностей.
В планировании подготовки и распределения врачей в течение обозримого
промежутка времени сформировалось три основных направления.
Первое направление, в основе которого лежит анализ прошлых тенденций в
потребности во врачебных кадрах и их подготовки, ─ метод насыщенности. Он
заключается в установлении на планируемый период динамических или статистических
показателей насыщенности, т.е. отношения числа врачей к численности населения
или его отдельным контингентам, к общему числу занятых по разделу, отрасли и
т.д. В исследованиях ВОЗ это звучит в виде определении «плотности врачей по
отношению к плотности населения».
Второе направление заключается в использовании штатно-нормативных методов,
когда на всех уровнях оказания медицинской помощи и по всем направлениям
довольно жестко нормируются штатные расписания ЛПУ.
Третье направление формирует планирование и прогнозирование уровней
медицинского обслуживания и на основе нормативных методов построение плана
подготовки с целью удовлетворения потребности во врачебных кадрах по заданным
уровням производства видов и объемов медицинских услуг населению.
При принятии условия того, что первые два методических направления в
предыдущие годы сыграли важную роль в развитии отечественного здравоохранения,
особенно для краткосрочного планирования, их использование в настоящее время
имеет ограниченное значение, поскольку, рыночная экономика все большее
предпочтение отдает планированию производства, т.е. видов и объемов медицинской
помощи. Поэтому прежних подходы по планированию медицинских кадров отечественных
ЛПУ используются до сих пор, хотя их применение и носит рекомендательный
характер.
За период рыночных реформ штатная численность врачей в ДФО сформировалась на
более высоком уровне, чем по России в целом, однако качество услуг показатели
здоровья дальневосточников стали значительно хуже. Имеют место кадровые
диспропорции ─ нехватка врачей в ЛПУ ПМСП и избыток в стационарных ЛПУ.
За последние два десятилетия медицинским сообществом России не раз и не два
раза рассматривался вопрос связи между принципами организации ПМСП и уровнем
доступности, качества и безопасности медицинской помощи населению, организацией
ПМСП и уровнем здоровья населения. Однако до сих пор так и не решен вопрос о
том: переходить или не переходить на «западную» модель ПМСП? В конечном итоге,
несмотря на всестороннее изучение отрицательного и положительного опыта
экономически развитых стран в течение почти двух десятилетий, отрасль
здравоохранения России не только не преодолела
отставания по вопросам охраны здоровья населения, но и приобрела новые не
свойственные ей ранее проблемы в виде нарушения доступности медицинской помощи
жителям сельских поселений. Что же относительно реализации ПМСП с помощью
внедрения технологий врача общей (семейной) практики, то в отечественном
здравоохранении, во всяком случае, в ДФО серьезных и адекватных решений пока не
принято.
По нашему мнению, проведенный нами ситуационный анализ позволяет выделить две
группы факторов, которые оказывают решающее влияние на кадровую ситуацию в
регионе ─ это внешние и внутрисистемные факторы (рис. 7.1).
К внешним факторам мы отнесли:
1. Снижение значимости профессии врача в современном обществе.
2. Сокращение реального финансирования.
3. Отсутствие государственной системы планирования подготовки кадров врачей с
учетом потребности населения в медицинской помощи.
4. Депрессивное состояние экономики Дальневосточного региона.
5. Отсутствие реального механизма привлечения инвестиций в отрасль
здравоохранения.
Что же относительно внутрисистемных факторов, то они были разделены на две
группы:
Первая ─ несовершенная система экономических отношений в отрасли
здравоохранении ДФО, которая порождена сохранением прежних, социалистических
подходов к планированию и финансированию отрасли.
Вторая ─ неэффективная структура подготовки и распределения врачей в ДФО,
которая не учитывает сложного социально-экономического положения региона и не
использует рыночные механизмы при формировании персонала ЛПУ.
В контексте этих групп факторов следует отметить, что социальная значимость
профессии врача в обществе падает. Между врачами и населением в условиях
рыночных отношений формируется недоверие и недопонимание, основной причиной
которых является несбалансированность государственных гарантий оказания
бесплатной медицинской помощи населению, а попросту ее недофинансирование в
объеме, как минимум, до 30 % от нормативной. Снижение социального статуса врача
дополняется достаточно высоким уровнем заболеваемости с временной утратой
трудоспособности данной профессиональной группы.
Анализ внутрисистемных факторов в отрасли здравоохранения ДФО, отрицательно
влияющих на кадровую ситуацию ─ это, прежде всего, несовершенная система
экономических отношений в отрасли здравоохранении ДФО, которая в значительной
мере позиционируется с разрывом вертикальных управленческих связей между ЛПУ
федерального, регионального и муниципального уровня и несовершенством
применяемых методик формирования и обоснования региональных программ
государственных гарантий оказания бесплатной медицинской помощи.
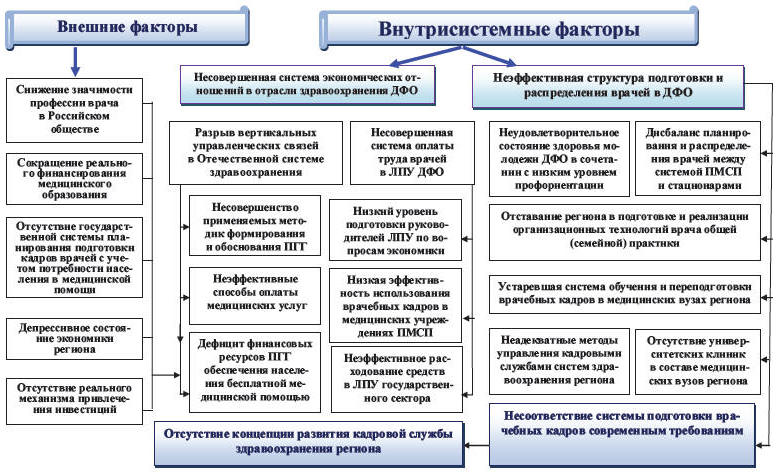
Рис. 7.1. Факторы, оказывающие влияние на кадровую ситуацию
в здравоохранении ДФО
Именно эти методики не учитывают региональные особенности оказания
медицинской помощи жителям малонаселенных муниципальных районов субъектов РФ ДФО,
с точки зрения особенностей географии, климата, транспортных связей, плотности
расселения жителей и др., ставя региональные системы здравоохранения в очевидно
невыгодные экономические условия по сравнению с компактными регионами
Европейской части России.
В 2009 г. впервые для оценки эффективности деятельности органов исполнительной
власти субъектов РФ в области здравоохранения использован показатель дефицита
финансового обеспечения Территориальных программ государственных гарантий
оказания бесплатной медицинской помощи (ТПГГ). Из девяти субъектов РФ ДФО в 2009
г. пять имели значительный дефицит финансового обеспечения территориальных ПГГ ─
от 49,2 % в Еврейской автономной области и 47,0 % в Приморском крае до 24,9 % в
Республике Саха (Якутия).
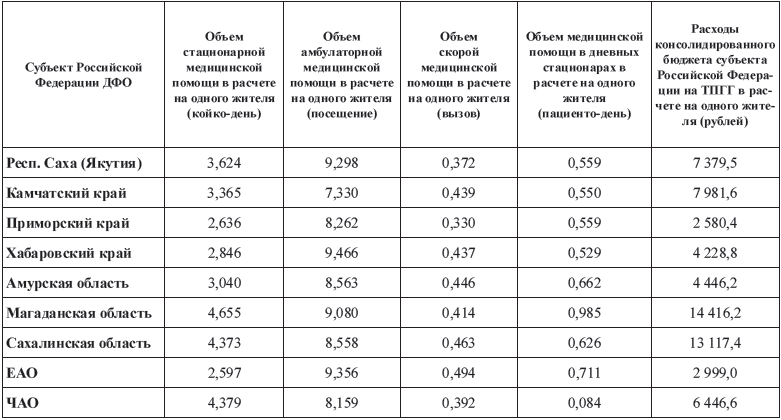
Что же относительно предоставления объемов медицинской помощи населению
установленных ПГГ среднероссийские нормативы на 2009 г., то здесь наблюдалась
определенная дифференциация показателей (табл. 7.3). Так, в стационарном секторе
в семи субъектах РФ ДФО последние были значительно превышены ─ с 4,655 к/дней на
одного жителя в Магаданской обл. до 2,846 в Хабаровском крае. В то же время в
Еврейской автономной обл. и Приморском крае показатели объема стационарной
медицинской помощи были ниже нормативных ─ 2,597 и 2,636 соответственно.
Объем амбулаторной медицинской помощи в расчете посещений на одного жителя
был превышен относительно среднероссийского норматива в трех субъектах РФ ДФО:
Хабаровском крае ─ 9,466, Еврейской автономной обл. ─
9,356 и в Республике Саха (Якутия) ─ 9,298, в остальных шести субъектах РФ ДФО
объемы амбулаторной помощи выполнены не были.
В секторе СМП во всех субъектах РФ ДФО были значительно превышены
среднероссийские нормативы объема СМП в расчете вызовов на одного жителя от
0,330 в Приморском крае до 0, 494 в Еврейской автономной обл.
Объем медицинской помощи в дневных стационарах в расчете пациентодней на
одного жителя в четырех из девяти субъектов РФ ДФО был превышен
─ от 0,985 в Магаданской обл., до 0,622 в Амурской обл., в остальных территориях
этот показатель был ниже нормативного, причем особенно низкий его уровень
наблюдался в Чукотстком автономном округе ─ всего 0,084 пациентодня на одного
жителя.
Таким образом, по уровню реализации и эффективности Территориальных программ
госгарантий в 2009 г. к территориям с низким уровнем реализации ТПГГ следует
отнести: Камчатский край; Чукотский автономный округ; ЕАО, Амурскую, Магаданскую
и Сахалинскую области.
Расходы консолидированного бюджета субъекта РФ ДФО на Территориальную ПГГ в
расчете на одного жителя имели значительную дифференциацию ─ от 2 580,4 рублей в
Приморском крае и 2 999,0 рублей в Еврейской автономной обл., до 14 416,2 рублей
в Магаданской обл.
Таблица 7.3. Показатели
выполнения видов и объемов медицинской помощи и расходов консолидированных
бюджетов субъектов РФ ДФО в 2009 году
На этом фоне весьма интересны данные об удовлетворенности населения ДФО
медицинской помощью, который напрямую связан с деятельность практикующих врачей
и управлением ЛПУ. В среднем по России этот уровень составил 34,7 % от числа
опрошенных, причем максимальный уровень удовлетворенности отмечен в Чукотском
автономном округе (57,0 %), который и занял первое место в рейтинге территорий
РФ по данному показателю. Что же относительно остальных территорий ДФО, то 27
место в России по удовлетворенности населения медицинской помощью занимает
Республика Саха (Якутия) (37,7 %); 50 ─ Амурская обл. (32,3 %); 53 ─ Приморский
край (32,1 %); 62 ─ Магаданская обл. (30,5 %); 68 ─ Еврейская автономная обл.
(29,2 %); 73 ─ Хабаровский край (26,6 %); 74 ─ Сахалинская обл. (26,0 %) и
78 место ─ Камчатский край (24,3 %) из 83 субъектов РФ.
Дополняют несовершенную систему экономических отношений в отрасли
здравоохранении ДФО следующие факторы:
- Неэффективные способы оплаты медицинских услуг.
- Несовершенная система оплаты труда врачей в ЛПУ ДФО.
- Низкий уровень подготовки руководителей ЛПУ по вопросам экономики и
управления.
- Низкая эффективность использования врачебных кадров в медицинских учреждениях
ПМСП.
- Неэффективное расходование средств в ЛПУ государственного сектора.
Анализ внутрисистемных факторов в отрасли здравоохранения ДФО, отрицательно
влияющих на кадровую ситуацию позволяет нам указать на неэффективную структуру
подготовки и распределения врачей, которая не учитывает сложившиеся реалии
последнего десятилетия, в частности:
- Неудовлетворительное состояние здоровья молодежи ДФО в сочетании с низким
уровнем профориентационной работы.
- Дисбаланс планирования и распределения врачей между системой учреждений ПМСП и
стационарными ЛПУ.
- Отставание региона в подготовке и реализации организационных технологий врача
общей (семейной) практики.
- Устаревшая система обучения и переподготовки врачебных кадров в медицинских
вузах региона.
- Неадекватные методы управления кадровыми службами систем здравоохранения
региона в условиях рынка.
- Отсутствие университетских клиник в составе всех без исключения медицинских
вузов ДФО.
Неэффективная структура подготовки и распределения врачей в территориях ДФО
тесно связана с отсутствием концепции развития кадровой службы здравоохранения
региона и несоответствием системы подготовки врачебных кадров требованиям рынка
труда в здравоохранении субъектов РФ Дальнего Востока
России.
На Дальнем Востоке России в течение последних десятилетий сформировались
несколько видов диспропорций в формировании кадровой инфраструктуры отрасли.
Следует рассматривать несколько видов диспропорций.
- Диспропорции по географическим признакам: между городом и деревней, внутри
городов, внутри отдельных субъектов РФ и между субъектами РФ. Как правило,
географические диспропорции распределения врачей более значительны, чем других
категорий медицинского персонала.
- Диспропорции по роду деятельности: медицинские работники взаимодействуют между
собой в процессе работы, при этом по некоторым категориям медицинского персонала
может наблюдаться избыток или недостаток кадров. Чаще всего диспропорция
наблюдается в соотношении врачей и медицинских сестер.
- Диспропорции по медицинским специальностям заключается в неоптимальном
распределении врачей общей практики и специалистов, а также в нерациональном
распределении самих специалистов.
Несмотря на особенности организации первичной медицинской помощи населению в
различных странах мира, общим фактором для всех государств является стремление к
оптимальному распределению врачебных кадров. Причем это достаточно сложная
задача даже в том случае, если в масштабах всего Дальневосточного региона
готовится достаточное количество врачей. В современных условиях наибольший
дефицит врачебных кадров в ДФО формируется в ЛПУ ПМСП.
В реальной ситуации врачебные кадры, как правило, сконцентрированы в
стационарных ЛПУ относительно благополучных районах дальневосточных городов. В
сельской местности врачей, как правило, не хватает. Что же относительно
врачей-специалистов, то они, как правило, имеют более высокий социальный статус
и доходы по сравнению с врачами общей практики или участковыми врачами. Причем,
в ДФО это происходит в условиях формирования дополнительных доходов в «сером»
или «теневом» рынке медицинских услуг.
В последние годы было предпринято немало попыток достичь оптимального
соотношения в обеспеченности медицинскими кадрами ЛПУ городской и ЛПУ сельской
местности, между врачами-специалистами и врачами общей практики, между
больницами, поликлиниками и другими ЛПУ.
В бывшем СССР, например, врачи-выпускники должны были три года проработать «по
распределению», при этом врач не мог вернуться в город до тех пор, пока ему на
смену не прибудет другой молодой специалист. Подобный подход гарантировал
непрерывное обеспечение медицинской помощи населению сельских районов.
В условиях рыночной экономики и изменения правовых механизмов в современной
России применять систему принудительного распределения выпускников высших и
средних образовательных медицинских учреждений в настоящее время нереально, хоти
даже среди парламентариев периодически
проявляются «рецидивы» в качестве предложений по силовому распределению
выпускников. Таким образом, оптимальное распределение выпускников вузов в
системе здравоохранения ─ достаточно сложная задача даже в том случае, если в
масштабах всей страны готовится достаточное количество врачей. Медицинские
кадры, как правило, сконцентрированы в относительно благополучных районах
городов, а не на неблагополучных городских окраинах. В сельской местности врачей
не хватает.
Оценивая «показатель достаточности» врачей ПМСП в мировой практике
руководствуются следующим критерием: на 100 000. человек населения должно
приходиться, как минимум, 30 врачей (или 1 врач первичной медицинской помощи на
3,3 тыс. человек)12. Врачи-специалисты в экономически развитых странах, как
правило, имеют более высокий социальный статус и доходы по сравнению с врачами
общей практики. Такого рода проблема стоит перед всеми странами, и во все
времена предпринималось немало попыток достичь оптимального соотношения в
обеспеченности медицинскими кадрами города и деревни, между
врачами-специалистами и врачами общей практики, между больницами, поликлиниками
и другими ЛПУ13.
В странах с централизованным планированием экономики вопросы распределения
медицинского персонала в наиболее нуждающиеся регионы решались в
административном порядке. На Кубе, как и в свое время в СССР, например,
врачи-выпускники должны два года проработать в сельской местности, при этом врач
не может вернуться в город до тех пор, пока ему на смену не прибудет другой
молодой специалист. Подобный подход гарантирует непрерывное обеспечение
медицинской помощи в сельских районах. Интеллигенция насильно выселялась в
сельскую местность во время культурной революции в Китае в 1966–1976 гг. Имеются
и другие менее радикальные примеры. Так, например, до получения дипломов
выпускники высших медицинских учебных заведений некоторых стран Латинской
Америки должны были проработать определенное время в социальной сфере в наиболее
нуждающихся регионах, как правило, в течение одного года.
В странах с рыночной экономикой действуют модели, основанные на принципе
материальной заинтересованности. В США студенты медицинских факультетов, как
правило, платят за обучение и к завершению университетского курса имеют
значительные долги. Так, в 1989 г. в таком положении оказались 80 %
медиков-выпускников. В рамках правительственной программы
«Национальный корпус здравоохранения» нуждающимся студентам-медикам
оказывается материальная помощь для оплаты учебы при условии, что они дадут
обязательство после окончания университета отработать заранее оговоренное
количество лет в регионах, выбранных по усмотрению государственных органов, как
правило, в сельской местности или в непрестижных городских районах. Однако
некоторые выпускники предпочитают избежать распределения. В этом случае они
должны вернуть государству полученный на образование кредит. Подобный «двойной
стандарт», даже, по мнению американских специалистов, снижает действенность
программы и приводит к социальному неравенству, поскольку студенты из менее
обеспеченных семей не могут воспользоваться таким выбором.
Имеются сведения об иных механизмах привлечения выпускников вузов к работе в
муниципальных ЛПУ. Так в провинции Сан-Паулу в Бразилии, отдельные деревни могут
привлекать врачей, предлагая им более высокую заработную плату и всевозможные
льготы, в том числе, оплату жилья. Подобный подход позволил резко снизить число
сельских населенных пунктов, не укомплектованных врачами. Повысилась
заинтересованность и самих врачей: теперь они могут самостоятельно выбирать
условия и место работы, что, в конечном счете, способствует повышению качества
их работы.
Весьма похожий опыт использует в течение последнего десятилетия Республика Саха
(Якутия), когда житель того или иного улуса получает целевое направление на
учебу в государственный медицинский вуз России, получая при этом гарантии
относительно невысоких выплат из бюджетных средств на оплату транспортных,
коммунальных услуг и стипендии в рамках заключаемого соответствующего договора.
После получения специальности врача у него накапливается определенная сумма
задолженности в рамках заключенного договора, и если выпускник вуза не занимает
оговоренного ранее рабочего места в избранном заранее ЛПУ, то приходится
возвращать всю сумму средств, накопленную за семь лет обучению в бюджет.
Аналогичный механизм привлечения врачей в муниципальные ЛПУ в настоящее время
применяется и в других субъектах РФ ДФО.
Возможные варианты устранения диспропорций в распределении медицинских кадров
непосредственно зависят от конкретной ситуации в каждом регионе. Выбирая тот или
иной путь решения проблемы необходимо учитывать оптимальное соотношение
побудительных мотивов, способствующих привлечению медицинского персонала,
созданию необходимых условий для работы и повышению качества услуг. Медицинские
вузы могут регулировать диспропорции в подготовке различных категорий
специалистов, а также в отношении уровня подготовки, предполагаемой заработной
платы и условий работы. Рассматривая проблему диспропорций в распределении
медицинских кадров следует учитывать международный опыт, но окончательное
решение можно принять только на основе социальных, политических, экономических и
культурных особенностей каждого региона и даже муниципального образования.
Если опираться в своих рассуждениях на мотивации медицинского персонала при
выборе рабочего места в разных странах, то, безусловно, следует учитывать
особенности отношения к врачам в родном отечестве и за рубежом.
«Размышляя о благодатности чужого опыта, невольно упускаешь детали, в которых,
как известно (из опыта собственного), и кроются черти. Например, в США зарплата
врачей в 4,5 раза превышает трудовой доход американцев. А оплата труда
российских врачей на 10 % ниже средней по стране. Попробуй тут перенять опыт да
еще модернизировать здравоохранение!».
Если говорить о планировании численности должностей медицинского персонала в
стационарных ЛПУ, то и здесь в последние годы сформировались проблемы, которые
далеки от разрешения. Возвращаясь к нормативам численности медицинского
персонала по основным типам больничных учреждений, следует отметить, что они
были утверждены свыше 30 лет тому назад (приказы Минздрава СССР № 560 от
81.05.1979 г., № 600 от 06.06.1979 г., № 900 от 26.09.1978 г. и др.), в связи с
чем МЗиСР РФ предпринимает определенные усилия по их пересмотру.
Как правило, нормативы численности медицинского персонала в качестве
рекомендуемых показателей содержатся в приказах и информационных письмах «О
формировании и экономическим обосновании ТПГГ оказания гражданам РФ бесплатной
медицинской помощи» на тот или иной год. Выше указанные нормативные документы не
носят системного характера, а их внедрение в практическую деятельность кадровых
служб ЛПУ затруднено15. Прежде всего, это связано с несоответствием самого
формата нормативного документа, порядка представления нормативов по труду теории
и практике нормирования труда в здравоохранении, несоблюдением номенклатуры
учреждений здравоохранения, врачебных специальностей, перечня подразделений ЛПУ,
а самое главное отсутствием должного уровня финансовой обеспеченности
предлагаемых нормативов по труду.
К сожалению, даже при условии, что МЗиСР направит в системное русло работу по
нормированию кадров ЛПУ, это не решит значительной части проблем управления
кадрами отрасли, поскольку при сохранении складывающейся ситуации в ЛПУ
отдаленных северных и сельских муниципальных районов ДФО через несколько лет
управлять будет некем…
В качестве примера приводим несколько выдержек из интервью известного на
Дальнем Востоке России хирурга, депутата Законодательной думы Хабаровского края
Евгения Николаева под пока еще непривычным заголовком:
«Северные районы края остались без медицины».
— В Законодательной думе края я работаю на не освобожденной основе, являюсь
членом фракции партии «Единая Россия». А по своей основной
профессии ─ заведующий хирургическим отделением Центральной районной
больницы Николаевского района (г. Николаевск-на-Амуре). Потому хорошо знаю
состояние медицинской помощи всех северных районов края и считаю, что одной из
самых острых проблем, среди экономических, производственных, административных и
прочих, является кадровый дефицит. Ситуация дошла до того, что стала
представлять серьезную угрозу здоровью и даже жизни людей.
— Что имеет сегодня наша районная медицина? Начнем с севера: Охотский район. В
районной больнице очень толковый главный врач. Но вообще нет узких специалистов,
а именно: хирурга, кардиолога, гинеколога. Обеспеченность кадрами ─ 50 %.
Хирурги, которые раньше здесь работали постоянно, теперь приезжают сюда на
вахту… Ситуация доведена до абсурдной, поскольку отделением хирургии ЦРБ
заведует медсестра, правда, с большим опытом работы.
— В Аяно-Майском районе положение еще более катастрофическое. Также нет хирурга,
анестезиолога, гинеколога и ЛОР-врача. До ближайшей больницы, где есть такие
специалисты, ─ минимум 4 часа на вертолете. А если учесть, что ночью полеты
запрещены, то в случае серьезной травмы или, к примеру, кровоточащей язвы
желудка у пациента практически не остается шансов.
— Считаю, что Министерству здравоохранения края давно уже пора отнестись к этой
проблеме с должным вниманием. То, что в краевой столице появляются современные
клиники, дающие возможность лечить самые сложные заболевания, ─ это, конечно же,
хорошо. Но когда большое количество людей не имеют шансов даже на простейшую
медицинскую помощь, это уже выходит за рамки понимания.
— Выход я вижу один, причем, это срочная мера ─ перевести медицину северных
районов края на плановый вахтовый метод работы. И методические отделы краевых
клинических больниц должны планировать замену специалистов заранее с оплатой им
командировочных расходов и т. д.
— Есть огромный клубок проблем, который давно уже требует решения. Основная
цель, которую мы должны при этом перед собой ставить, ─ вернуть престиж и
эффективность медицине Хабаровского края!
Самое удивительное в этой ситуации ─ это позиция органов Росздравнадзора.
Ведь все без исключения ЛПУ, даже те, в которых медсестра исполняет обязанности
заведующей хирургическим отделением, имеют лицензии на право оказывать
медицинскую помощь гражданам РФ.
Таких примеров по большинству территорий ДФО можно привести немало. К
сожалению, они становятся некоей региональной «нормой», а властные структуры
перестают обращать на кадровые проблемы отрасли здравоохранения внимание. В то
же время они постоянно призывают к соблюдению принципов равенства и
справедливости, когда обсуждают вопросы доступности, качества и безопасности
медицинской помощи.
Равенству медицинского обслуживания населения ДФО серьезно угрожают все более
заметные различия в экономическом положении и развитии субъектов Российской
Федерации даже в рамках одного региона, ведь они отражаются и на их возможности
материально обеспечивать функционирование ЛПУ своего региона17. Кроме того, в
подобной ситуации возрастает значение частных средств (официальная и теневая
оплата медицинских услуг) в финансировании производства медицинских услуг, что
нарушает их доступность для малоимущих слоев населения ─ дети, подростки,
инвалиды, и пенсионеры.
В субъектах РФ ДФО свободным/неограниченным доступом к качественной и
безопасной медицинской помощи в рамках исполнения ПГГ оказания бесплатной
медицинской помощи пользуются чиновники, депутаты всех уровней и работники
«богатых» корпораций, типа РАО ЕС России, ОАО РЖД и пр. Например, чиновники и
депутаты в Хабаровском крае приписаны к Краевому консультативно-диагностическому
центру «ВИВЕЯ», который до прихода к власти «демократов», выполнял роль «спецполиклиники»
краевого актива КПСС. Вполне естественно, что в этом ЛПУ и сегодня самое
современное медицинское оборудование, квалифицированные врачи и все бесплатно
для «спецконтингента». В то же время большей части населения региона, особенно
жителям отдаленных северных и сельских муниципальных образований медицинская
помощь даже удовлетворительного уровня качества становится недоступной, по
причине кадрового кризиса в отрасли.
Подпитывает процесс формирования кадровых проблем относительно низкая
заработная плата, уравнительные подходы к оплате труда врачебного персонала,
низкая социальная защищенность и падение престижа профессии врача в обществе.
Следует остановиться и на том, что, если даже в муниципальном ЛПУ появляется
молодой специалист, то это не значит, что вопросы доступности, качества и
безопасности в данном учреждении будут решены, поскольку имеются нерешенные до
настоящего времени проблемы качества подготовки молодых специалистов для
самостоятельной работы в ЛПУ отдаленных северных и сельских районов. Это связано
с несоответствием федеральных государственных образовательных стандартов высшего
и среднего профессионального образования современным потребностям отрасли
здравоохранения ДФО, относительно невысоким качеством производства
образовательных услуг в провинциальных медицинских вузах из-за отсутствия
межкафедральных подразделений практической подготовки студентов, оснащенных
современным учебным оборудованием на основании «Всемирных стандартов
медицинского образования»18 и собственных университетских клиник.
В этой ситуации остается только сожалеть о разнице, например,
материально-технического оснащения университетских клиник более чем на 3000 коек
и учебных аудиторий, ГОУ ВПО «Первый МГМУ им. И.М. Сеченова»
Минсоцздравразвития РФ19 и такого же ГОУ ВПО того же Минсоцразвития РФ,
только расположенного на Дальнем Востоке России Дальневосточного
государственного медицинского университета, который не имеет собственных клиник.
Ведь нельзя сегодня серьезно считать две учебные поликлиники этого
провинциального вуза, оснащенных устаревшим оборудованием даже по меркам
прошлого века, университетскими клиниками. В аналогичном положении находятся и
три остальные медицинских вуза ДФО, где нет даже намека на университетскую
клинику, хотя бы на 500–600 коек.
Между тем ответственные сотрудники МЗиСР с завидной регулярностью повторяют
тезис о стандартизации всех и всего. Но ведь, чтобы выпустить, хотя бы
«стандартного врача» необходим «стандартный» конвейер по производству
образовательных услуг ─ медицинский вуз, кстати, стандартизованный вне
зависимости от того, на каком расстоянии от столицы он расположен. Ведь по
программе государственных гарантий качественная медицинская помощь должна быть
предоставлена всем гражданам РФ, в том числе и жителям отдаленных провинций.
Усугубляет ситуацию, связанную с необходимостью повышения качества подготовки
врачей несбалансированность системы непрерывного медицинского образования,
низкий уровень информированности медицинских работников о современных методах
диагностики и лечения заболеваний (медицинских стандартов), слабую подготовку
управленческих кадров в здравоохранении и медицинском страховании региона и
общий невысокий профессиональный уровень врачебного корпуса.
Существенно, что каждый субъект РФ ДФО имеет свою программу планирования
трудовых ресурсов отрасли здравоохранения, в которой, в соответствии с целями и
приоритетами, взаимодействуют министерство здравоохранения и министерство
образования. Планирование кадровых ресурсов здравоохранения, как правило, имеет
долгосрочную эволюционную перспективу. Высшими приоритетами этих программ
являются: перемены в соотношении численности врачебного и среднего медицинского
персонала, улучшение географического распределения и расширение круга
специалистов по оказанию первичной медицинской помощи при сокращении численности
врачей узкого профиля. Чтобы реализовать планируемые мероприятия, необходимо
выработать инновационные формы и методы работы, но именно в этой части
функционирования управляющих структур отрасли здравоохранения региона и
концентрируются основные проблемы. Прежде всего, это связано с качеством кадров
региональных и муниципальных органов управления здравоохранения ДФО, которые
весьма приблизительно представляют себе направления реформ
(модернизации) отрасли, а уж тем более модернизацию управления кадровыми
ресурсами в особых условиях рынка трудовых ресурсов региона.
С точки зрения формирования концептуальных направлений реформирования
отечественного здравоохранения в течение последних десятилетий дважды МЗиСР
предлагало свои стратегические планы, где, так или иначе присутствовали планы по
улучшению кадровой ситуации и в отрасли.
Первый ─ на период с 1997 по 2005 гг., основой которого являлся переход на
обслуживание населения врачами общей (семейной) практики, перевод значительной
части видов и объемов медицинской помощи населению из стационарного в
амбулаторный сектор, повышение эффективности использования ресурсов отрасли и
др. Этот план не был реализован из-за недостаточного ресурсного обеспечения.
Второй ─ приоритетный национальный проект «Здоровье» с 2006 г. по настоящее
время, основой которого являлись направления по материальнотехническому
переоснащению амбулаторно-поликлинических учреждений, по повышению уровня
доступности, качества и безопасности медицинской помощи, а так же по
строительству 12 высокотехнологичных медицинских центров в различных регионах
страны.
Третий ─ программа модернизации здравоохранения субъектов Российской
Федерации на 2011–2012 гг., как составляющая стратегии реформирования
здравоохранения России до 2020 г., основными направлениями которой должны стать
укрепление материально-технической базы медицинских учреждений, внедрение
современных информационных систем в здравоохранение и реализация стандартов
оказания медицинской помощи.
В перспективе в рамках реализации этой стратегии на муниципальный
уровень/первичный уровень будет возложена ответственность за организацию и
финансирование первичной медико-санитарной помощи в амбулаторно-поликлинических
и больничных учреждениях, медицинской помощи женщинам в период беременности, во
время и после родов. Вторичный уровень, т.е. специализированная медицинская
помощь в соответствии с планами МЗиСР будет оказываться только в медицинских
учреждениях субъектов РФ, а высокотехнологичная, т.е. медицинская помощь
третичного уровня ─ в Федеральных центрах. Децентрализация управления, как один
из ведущих принципов реформирования здравоохранения в России, по мнению
специалистов МЗиСР будет способствовать развитию местных инициатив,
интенсификации инновационных процессов, интеграции усилий и финансовых ресурсов
муниципального уровня. Каким образом и силами каких специалистов (врачей) и,
самое главное, откуда они возьмутся в ЛПУ первичного уровня чиновники пока не
говорят, вероятно, это будет следующий шаг модернизации отрасли.

