Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5.6 Инфекционные заболевания кишечника
Под диареей понимают изменение нормальной характеристики фекалий,
проявляющееся увеличением содержания жидкости, объема, или частоты дефекаций.
Изменение консистенции (разжижение) фекалий и увеличение частоты стула до 3 и
более раз в сутки часто используется в качестве определения диареи при
проведении эпидемиологических исследований.
Инфекционная диарея – это диарея, обусловленная инфекционными
причинами, часто сопровождающаяся тошнотой, рвотой или схваткообразными болями в
животе.
Инфекционная диарея занимает второе место по заболеваемости и
смертности во всем мир. Только в США ежегодно регистрируется 211–375 млн.
случаев заболеваний, протекающих с синдромом диареи, являющихся причиной
1,8 млн. госпитализаций и 3100 летальных исходов. Из числа летальных исходов 51%
приходится на пациентов в возрасте старше 74 лет, 27% – в возрасте 55–74 лет,
11% – на детей в возрасте до 5 лет. Частота заболеваний кишечными инфекциями,
оцененная в расширенных проспективных исследованиях за последние 50 лет в США,
составляет от 1,2 до 1,9 случая на 1 человека в год. Самая высокая
заболеваемость регистрируется у детей раннего возраста: 2,46 случая заболевания
в год на 1 ребенка в возрасте до 3 лет. Наибольший ее подъем – в зимнее время, в
период, когда в качестве возбудителей преобладают ротавирусы и другие
энтеропатогенные вирусы. У детей в возрасте до 3 лет, посещающих детские
дошкольные учреждения, заболеваемость еще выше и составляет 5 случаев на 1
ребенка в год.
Во всем мире летальных исходов, обусловленных диареей,
насчитывается 3,1 млн. в год (более 8400 случаев в день), большинство из них
составляют дети раннего возраста в развивающихся странах.
Клинические синдромы диарей
Наиболее оптимальным с позиции выбора тактики ведения больных с
инфекционной диареей является выделение этиологического агента. Однако, во
многих странах (особенно развивающихся), где диарея является высокоэндемичным
заболеванием, нет адекватных условий для проведения микробиологической
диагностики (дети часто получают лечение на дому или в амбулаторных условиях,
где рутинные микробиологические исследования не проводятся и целая группа
возбудителей (различные виды Escherichia coli) не может быть идентифицирована
рутинно даже в хорошо оснащённых микробиологических лабораториях). В то же время
определение возбудителя обычно занимает 48 часов и более. При этом ко времени
выдачи результатов, потенциальное влияние антимикробной терапии на течение
заболевания заметно снижается.
В этой связи, с целью выбора тактики лечения, часто выделяют 3
клинических синдрома: водянистую и кровянистую (или дизентериеподобную) диареи,
системные проявления кишечных инфекций. Эти синдромы различаются по
патофизиологии, клиническим проявлениям и лечению (таб. 5.16).
"Водянистая" диарея.
Водянистая диарея обычно является невоспалительным процессом,
который возникает вследствие нарушения всасывания и увеличения секреции жидкости
в тонком кишечнике, для неё не характерны инвазия и цитотоксические эффекты в
отношении кишечного эпителия. Возбудителями подобных синдромов являются
токсин-продуцирующие микроорганизмы (например энтеротоксигенные E.coli и
V.cholerae), нарушающие абсорбционные процессы в тонком кишечнике. Вирусы (в
частности ротавирусы) также являются частой причиной синдрома водянистой диареи
у детей. В отличие от V.cholerae, они не вырабатывают токсин, но диарея также
имеет невоспалительный характер.
Таблица 5.16.
Клинико-лабораторные характеристики и этиология
инфекций кишечника
|
Клинико-лабораторные характеристики |
Этиология |
|
"Водянистая диарея"
- Обильный жидкий стул умеренной частоты.
- Признаки воспаления в фекалиях (лейкоциты) отсутствуют.
|
Бактерии |
V.Cholerae
Энтеротоксигенные E.coli
Энтеропатогенные E.coli
Salmonella spp.
C.perfringens
S.aureus |
|
Вирусы |
Rotavirus |
|
Простейшие |
G.lamblia
C.parvum |
|
"Кровянистая" диарея (дизентериеподобный синдром)
- Частый скудный стул, болезненная дефекация, тенезмы.
- В фекалиях примеси крови, слизи, лейкоциты.
|
Бактерии |
Shigella spp.
Энтероинвазивные E.coli
Энтерогеморрагические E.coli
V.Parahaemolyticus
S.enteritidis
Campylobacter spp.
C. difficile |
|
Простейшие |
E.histolytica |
|
Брюшной тиф и инфекции с преобладанием общей симптоматики
- Диарея различной степени тяжести.
- Бактериемия.
- Признаки генерализованной инфекции.
- Возможны внекишечные очаги (менингит, пневмония и эмпиема плевры,
эндокардит и перикардит, артрит, абсцессы печени, селезенки, мягких
тканей, пиелонефриты)
|
Бактерии |
S.typhi
S.paratyphi A, B, C
Y.enterocolitica
Y.pseudotuberculosis
C.jejuni |
"Кровянистая" диарея (дизентериеподобный синдром).
Дизентериеподобная или кровянистая диарея вызывается
микроорганизмами, которые поражают толстый кишечник и приводят к деструкции
(изъязвлению) эпителиального слоя. Деструкция сопровождается поражением
капилляров, что приводит к появлению примеси крови в кале. Вследствие того, что
микроорганизмы, вызывающие данный тип диареи, являются инвазивными, в ответ на
их внедрение развивается локальный и системный воспалительный процесс. Наиболее
часто данный синдром вызывают Shigella spp. энтероинвазивные E.coli,
V.parahaemolyticus и некоторые сальмонеллы (чаще S.enteritidis). Причиной
развития патологических изменений в кишечнике является продукция
цитотоксического токсина Шига и сходных токсинов, а также способность
микроорганизмов к инвазии в клетки эпителия.
Системные проявления кишечных инфекций.
Кишечные патогены, основным фактором вирулентности которых является
инвазивность, способны проникать в лимфоидную ткань кишечника и пролиферировать
в этих локусах. В ряде случаев наблюдается выход микроорганизмов за пределы
лимфоидной ткани и развитие бактериемии с соответствующей клинической картиной.
Данная форма как правило может сочетаться с одним из вышеуказанных клиническим
синдромом, но превалировать будут симптомы интоксикации. В качестве редких
осложнений возможно формирование внекишечных очагов инфекции различной
локализации.
В наибольшей степени способность к генерализации свойственна
сальмонеллам тифопаратифозной группы.
Этиология, патогенез и клинико-лабораторная картина диареи в
значительной степени связаны между собой, что позволяет со значительной долей
вероятности обосновывать эмпирическую терапию до выявления этиологии
микробиологическими методами.
Диарея путешественников.
Особый вид диареи, под которой понимают три и более случая
неоформленного стула в сутки при перемене места постоянного жительства.
Основными возбудителями могут быть все известные кишечные патогены в зависимости
от их превалирования в отдельных географических регионах.
В настоящее время точная нозологическая форма устанавливается при
этиологической расшифровке природы болезни. В качестве экспресс-методов
используются латекс-агглютинация и РИФ. Ретроспективное уточнение этиологии
болезни возможно при использовании метода «парных сывороток» и серологического
анализа (РА, РНГА, РПГА, реже ИФА). Считается достаточным выявление
диагностического титра, который в реакциях агглютинации (РА, РПГА, РНГА)
превышает 1:200. Но основным доступным методом продолжает оставаться
бактериологическое исследование фекалий, рвотных масс или промывных вод (при
пищевой токсикоинфекции).
Для снижения экономических затрат и необоснованных исследований, не
имеющих существенного диагностического значения, необходимо соблюдать следующие
правила. Бактериологическое исследование для верификации возбудителей кишечных
инфекций необходимо выполнять до начала антибактериальной терапии, а у
госпитализированных больных в течении 3-х суток с момента госпитализации -
«правило 3 дней». Исследования образцов испражнений, взятых у пациентов с
диареей, после назначения антибиотиков или спустя 3 сут с момента
госпитализации, дают очень низкие результаты при определении стандартных
бактериальных возбудителей (Campylobacter spp., Salmonella spp., Shigella spp. и
др.).
Кроме указанных подходов, позволяющих ограничить число лабораторных
исследований, более полезным, по мнению некоторых специалистов, будет проведение
микробиологического скрининга только при относительно небольшом количестве
кишечных инфекций, диарея при которых носит воспалительный (инвазивный)
характер. В связи с тем, что именно при этих диареях микробиологический диагноз
(выделение культуры, например Salmonella spp., Shigella spp., Campylobacter spp.,
Yersinia spp. или токсина, например, продуцируемого C.difficile) имеет
наибольшее клиническое значение. Воспалительная природа диареи может быть
заподозрена на основании наличия у пациента лихорадки, тенезмов, кровянистых
испражнений (то есть преобладание в клинической картине болезни синдрома колита)
и может быть подтверждена обнаружением при микроскопическом исследовании кала
нейтрофильных лейкоцитов или определением довольно простым иммунологическим
методом маркера нейтрофилов – лактоферрина. К недостаткам метода, основанного на
детекции лактоферрина, относятся высокая стоимость одного исследования и
возможность получения ложноположительных результатов у детей, находящихся на
грудном вскармливании.
Лечение инфекционных диарей.
Возрастающая угроза инфекций, вызванных антибиотикорезистентными
штаммами микроорганизмов, наличие нежелательных реакций при применении
антимикробных препаратов, суперинфекция, связанная с эрадикацией нормальной
микрофлоры антибактериальными средствами, и возможность индукции антибиотиками
некоторых факторов вирулентности у энтеропатогенов (например, индукция
фторхинолонами фага, ответственного за продукцию шигеллезного токсина),
заставляют тщательно взвешивать все за и против при решении вопроса об
антимикробной терапии.
Существует только одна ситуация, при которой рекомендуется
эмпирическое назначение антибиотиков без культурального исследования испражнений
– это пациенты с диареей путешественников имеющие факторы риска.
В остальных случаях целесообразность проведения антимикробной
терапии и ее характер полностью зависят от этиологии диареи и, соответственно,
от особенностей диарейного синдрома. Существует ряд возбудителей диарей, при
которых эффективность антимикробной терапии не была доказана:
- Campylobacter jejuni
- Yersinia enterocolitica
- Энтерогеморрагические E.coli
- Энтеротоксигенные E.coli
В то же время при обнаружении нижеуказанных возбудителей
антибактериальная терапия абсолютно показана:
- Shigella spp.
- Энтероинвазивные E.coli
- Энтерогеморрагические E.coli
- V.рarahaemolyticus
- S.enteritidis
- Campylobacter spp.
- C. difficile.
В этой связи при выборе антимикробных препаратов для лечении
инфекционных диарей может использоваться два подхода: этиотропная антимикробная
терапия и эмпирическая антимикробная терапия. Этиотропная антимикробная терапия
может проводится только в тех случаях когда выделен микроорганизм и определена
чувствительность его к антимикробным препаратам, но к сожалении в амбулаторной
службе этиотропная терапия практически никогда не проводится. В этой связи
наиболее часто назначается антимикробная терапия – эмпирическая, основанная на
клинических синдромах (рис. 5.14).
К сожалению, синдромальное лечение может способствовать избыточному
потреблению антимикробных препаратов, так как они могут быть неэффективными в
отношении всех возможных возбудителей. Несмотря на то, что дополнительные
средства могут быть сохранены вследствие менее интенсивного использования
диагностических тестов, в целом расходы могут возрасти из-за применения
антибактериальных препаратов. Кроме того, избыточное использование последних
может привести к возрастанию проблемы антимикробной резистентности.
Терапия «водянистой» диареи.
Вследствие того, что водянистая диарея не сопровождается инвазией
тканей и возникает под действием токсинов или (часто) вызывается вирусами,
антимикробная терапия обычно не назначается. Исключением являются тяжёлые
инфекции, вызываемые V.cholerae O1 или V.cholerae O139, при которых назначение
антибиотиков может снизить длительность и объём диареи на 50 %.
Необходимо также иметь в виду, что сальмонеллы могут вызывать как
"водянистую" диарею, так и диарею с выраженными признаками воспаления, а также
генерализованные процессы.
Основным подходом к лечению водянистой диареи является
патогенетическая терапия, направленная на поддержание водно-электролитного
баланса (пероральная или парентеральная регидратация).
Эмпирическая терапия «кровянистой» диареи.
Лечение кровянистой диареи во многом зависит от географического
положения региона, где она развилась. В большинстве развивающихся стран наиболее
частыми возбудителями являются шигеллы, поэтому назначается соответствующая
эмпирическая антимикробная терапия. Руководства ВОЗ по лечению диарей, принятые
в настоящее время, также поддерживают этот подход. В большинстве развитых стран
мира, шигеллёзы не так широко распространены, а наиболее частыми возбудителями
являются энтерогеморрагические E.coli. Кровянистая диарея (присутствие крови,
гноя, слизи и лейкоцитов в фекалиях), сопровождающаяся лихорадкой, скорее всего,
вызвана патогенами, в отношении которых назначение этиотропных препаратов может
обеспечить клинический и бактериологический эффект. Активностью in vitro и
подтвержденной клинической эффективностью при дизентериеподобном синдроме
обладают: фторхинолоны, ко-тримоксазол, ампициллин, тетрациклины, налидиксовая
кислота.
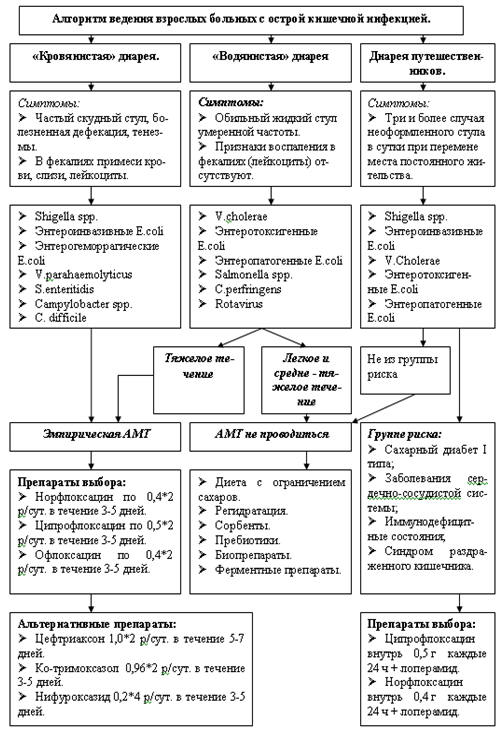
Рис. 5.14 Алгоритм выбора АМП у взрослых больных
с кишечной инфекцией.
Однако на территории России среди основных возбудителей острой
диареи наблюдается высокая частота распространения приобретенной резистентности
к ко-тримоксазолу, ампициллину и тетрациклинам.
Основываясь на данных об эффективности АМП при острой диареи,
вызванной различными возбудителями, можно обосновать показания и схемы
проведения эмпирической терапии.
Препаратами первого ряда являются:
- Норфлоксацин по 0,4 г*2 р/сут. в течение 3-5 дней.
- Ципрофлоксацин по 0,5 г *2 р/сут. в течение 3-5 дней.
- Офлоксацин по 0,4 г*2 р/сут. в течение 3-5 дней.
Альтернативные препараты:
- Цефтриаксон 1,0 г.*2 р/сут. в течение 5-7 дней.
- Ко-тримоксазол 0,96*2 р/сут. в течение 3-5 дней.
Эмпирическая терапия «Диареи путешественников».
Отношение к применение антимикробных препаратов при данной
патологии не однозначно. Противники использования антимикробных препаратов
ссылаются на возможные нежелательные побочные эффекты от лекарственных средств,
редкое развитие патологии средней и тяжелой степени тяжести, а также на
возможность быстрого достижения клинического эффекта в случае возникновения
заболевания при проведении антимикробной терапии. В то же время в ряде
исследований было показано, что назначение эмпирической терапии является более
приемлемым с точки зрения соотношения стоимость/эффективность, чем
антибактериальная терапия после начала заболевания. Последователи назначения
эмпирической антибактериальной терапии при «диареи путешественников» ссылаются
на уровни доказательности (А-1), однако уровни доказательности ориентированны не
на целесообразность назначения антибиотиков, а на длительность заболевания
«Использование антимикробных препаратов при диареи путешественников взрослым -
фторхинолонов, а детям – ко-тримоксазола, позволяет сократить длительность
заболевания с 3–5 до 1–2 дней (А-1)».
В связи с этим, эмпирическое применение антимикробных препаратов
при «Диареи путешественников» в первую очередь показано лицам, относящимся к
группе риска, у которых ее развитие может привести к тяжелым последствиям. К
этой группе относятся лица с серьезной сопутствующей патологией:
- Сахарный диабет I типа;
- Заболевания сердечно-сосудистой системы;
- Иммунодефицитные состояния;
- Синдром раздраженного кишечника.
И данной категории пациентов после первого приступа «Диареи
путешественников» показано:
- Ципрофлоксацин внутрь 0,5 г каждые 24 ч + лоперамид.
- Норфлоксацин внутрь 0,4 г каждые 24 ч + лоперамид.
Этиотропная терапия кишечных инфекций.
Этиотропная терапия кишечных инфекций как правило не вызывает
затруднений. Выбор препаратов представлен в таблице 5.17.
Эмпирическая терапия кишечных инфекций у детей.
При оказании медицинской помощи детям с острыми кишечными
инфекциями необходимо определить место оказания медицинской помощи. В
соответствии с Санитарно-эпидемиологическими правилами СП 3.1.1.1117-02
показаниями для госпитализации являются:
- Клинические показания (все тяжелые и среднетяжелые формы болезни у детей в
возрасте до 2 лет, а также у детей с отягощенным преморбидным фоном; случаи
ОКИ у ослабленных и отягощенных сопутствующими заболеваниями лиц; затяжные и
хронические формы болезни);
- Эпидемиологические показания (невозможность соблюдения
противоэпидемического режима по месту жительства; дети из учреждений закрытого
типа – круглосуточного пребывания).
Таблица 5.17.
Препараты выбора для лечения диареи известной
этиологии
|
Возбудитель |
Взрослые |
|
Shigella spp.,
Этероинвазивные E.coli
Aeromonas spp.
Plesiomonas spp. |
- Норфлоксацин по 0,4*2 р/сут. в течение 3-5 дней.
- Ципрофлоксацин по 0,5*2 р/сут. в течение 3-5 дней.
- Офлоксацин по 0,2*2 р/сут. в течение 3-5 дней.
- Ко-тримоксазол по 0,96 г *2 р/сут. в течение 3-5 дней.
|
|
Salmonella spp. |
При легких формах "водянистой" диареи антибиотики не
показаны. |
|
При тяжелых формах и у пациентов с сопутствующими
заболеваниями - фторхинолоны (внутрь или парентерально).
- Норфлоксацин по 0,4*2 р/сут. в течение 3-5 дней.
- Ципрофлоксацин по 0,5*2 р/сут. в течение 3-5 дней.
- Офлоксацин по 0,2*2 р/сут. в течение 3-5 дней.
- Цефтриаксон по 1,0-2,0*1 р/сут. в течение 5-7 дней.
|
|
S.typhi |
- Ципрофлоксацин по 0,5*2 р/сут. в течение 10дней.
|
|
S.paratyphi A, B, C |
- Цефтриаксон по 2,0*1 р/сут. в течение 10 дней.
|
|
Campylobacter spp. |
- Эритромицин по 0,5*4 р/сут. в течение 5 дней.
- Норфлоксацин по 0,4*2 р/сут. в течение 3-5 дней.
- Ципрофлоксацин по 0,5*2 р/сут. в течение 3-5 дней.
- Офлоксацин по 0,2*2 р/сут. в течение 3-5 дней.
|
|
V.cholerae |
- Ципрофлоксацин 1,0 г однократно
- Норфлоксацин по 0,4 г*2 р/сут. в течение 3 дней.
- Доксициклин внутрь 0,3 г однократно
|
|
V.parahaemo-lyticus |
Эффективность антибиотиков не доказана, возможно применение
тетрациклинов, фторхинолонов |
|
E.coli O157:H7 |
Целесообразность антибактериальной терапии не подтверждена,
возможно ухудшение состояния |
|
Y.enterocolitica |
- Норфлоксацин по 0,4*2 р/сут. в течение 3-5 дней.
- Ципрофлоксацин по 0,5*2 р/сут. в течение 3-5 дней.
- Офлоксацин по 0,2*2 р/сут. в течение 3-5 дней.
- Цефтриаксон по 1,0-2,0*1 р/сут. в течение 5-7 дней.
- Ко-тримоксазол по 0,96 г *2 р/сут. в течение 3-5 дней.
|
Показания для амбулаторного лечения являются:
- Возможность создания для ребенка адекватных условий ухода, питания,
лекарственной терапии, санитарно-противоэпидемического режима в домашних
условиях,
- Возможность обеспечить необходимый минимум обследования,
- Возможность организации ежедневного врачебного наблюдения,
- В остром периоде болезни - легкие, стертые (у всех) и среднетяжелые (у
детей старше 2-х лет) формы острых кишечных инфекций.
- Все ОКИ в периоде реконвалесценции, даже при негладком его течении, (при
отсутствии тяжести течения) при возможности соблюдения условий первых двух
пунктов.
Так же как и у взрослых пациентов антимикробная терапия у детей
является, как правило, эмпирической, и показанием к назначению антимикробных
препаратов являются:
- Кишечные инфекции с «инвазивным» патогенезом действия возбудителя (колит,
энтероколит, гастроэнтероколит) шигеллезной, сальмонеллезной, иерсиниозной,
кампилобактериозной, эшерихиозной и неустановленной этиологии;
- Из этой группы острых кишечных инфекции: больным с тяжелой формой
независимо от возраста, среднетяжелой формой – детям в возрасте до 2-х лет,
легкой формой – детям до 1 года из группы «риска» (в связи с большой
вероятностью негладкого течения болезни, генерализацией инфекции, тяжелого
течения болезни).
Обычно на амбулаторном этапе антимикробные препараты назначают
внутрь, реже используют антибиотики для парентерального введения. Если
возникает необходимость в парентеральных антибиотиках, то лучше таких детей
направить для лечения в стационар.
Эмпирическая терапия «водянистой» диареи.
При "водянистой" диарее, вызванной бактериями, продуцирующими
энтеротоксины, а также вирусами и простейшими, антибактериальная терапия не
показана. Антимикробная терапия показана только при холере с целью сокращения
периода бактериовыделения и предотвращения распространения возбудителя в
окружающей среде. В случаях у пациентов с диареей, сопровождающейся лихорадкой,
в тяжелом состоянии, следует назначать эмпирическое лечение, но только после
взятия испражнений для исследований.
При водянистых диареях, особенно при подозрении на вирусную природу
острой кишечной инфекции проводится:
- Диета с ограничением сахаров.
- Регидратация.
- Сорбенты.
- Пребиотики.
- Биопрепараты.
- Ферментные препараты.
Учитывая анатомо-физиологические особенности детей, у них в отличие
от взрослых пациентов, как правило, развивается дегидратация, поэтому в их
лечении решающее значение будет проведение регидратации. В подавляющем
большинстве случаев она может проводиться пероральным введением раствора глюкозы
или полиионных растворов, содержащих крахмал. ВОЗ рекомендует применять для
оральной регидратации растворы следующей прописи: 3,5 г NaCl, 2,5 г NaHCO3 (или
2,9 г цитрата натрия), 1,5 г KCl и 20 г глюкозы или ее полимеров (например, 40 г
сахарозы или 4 столовые ложки сахара, или 50–60 г вареного риса, кукурузы,
сорго, проса, пшеницы или картофеля) на 1 л воды. Это позволяет получить
раствор, содержащий приблизительно 90 ммоль Na, 20 ммоль K, 80 ммоль Cl, 30
ммоль HCO3 и 111 ммоль глюкозы. Расчеты объемов жидкости для проведения оральной
регидратации в течение первых 6-8 часов представлены в таблице 5.18.
Помимо раствора, рекомендованного ВОЗ, можно использовать один из
готовых растворов для оральной регидратации (цитроглюкосалан, регидрон,
гастролит) (таб. 5.19). Количество выпитой жидкости должно в 1,5 раза превышать
потери ее с испражнениями и мочой.
Таблица 5.18.
Объем жидкости для оральной регидратации
|
Масса тела ребенка в кг. |
Возраст ребенка |
Степень обезвоживания |
|
Легкая |
Средняя |
|
3 - 4
5 - 6
7 - 8
9-10
11-12
12-15
16-25
25-40 |
1-2 мес
3-4 мес
6-9 мес
1-2 года
2-3 года
4-5 лет
6-9 лет
10-14 лет |
120 - 200
200 - 300
300 - 400
400 - 500
450 - 600
500 - 750
800 - 1200
1200 - 1500 |
300 - 400
500 - 600
700 - 800
900 - 1000
1000 - 1100
1100 - 1300
1400 - 1600
1600 - 2000 |
Таблица 5.19.
Состав разных глюкозо-солевых растворов для
оральной регидратации
|
Состав |
Наименование раствора |
|
Регидрон |
Глюкосалан |
Оралит |
Гастролит |
|
Натрия хлорид, грамм |
3,5 |
3,5 |
3,5 |
1,75 |
|
Натрия бикарбонат, грамм |
- |
2,5 |
- |
2,5 |
|
Натрия цитрат, грамм |
2,9 |
- |
4 |
- |
|
Калия хлорид, грамм |
2,5 |
1,5 |
2,5 |
1,5 |
|
Глюкоза (декстроза), грамм |
10 |
20 |
40 |
14,5 |
|
Экстр. цветков ромашки, грамм |
- |
- |
- |
0,5 |
|
Вода, литр |
1 |
1 |
1 |
1 |
|
Осмолярность, мосм/л |
280 |
310 |
330 |
240 |
Эмпирическая терапия «кровянистой» диареи.
У детей этиология «кровянистой» диареи практически соответствует
таковой у взрослых. Однако выбор лекарственных препаратов будет значительно
отличаться (рис. 5.15). Большинство препаратов рекомендованных у взрослых, в
частности фторхинолоны, запрещены у детей. В настоящее время существует огромное
количество рекомендаций по использованию фторхинолонов у детей, хочется
напомнить еще раз, «победителей не судят», но в случае возникновения
нежелательных побочных реакций или неэффективности фармакотерапии, в суде
доказать что назначение фторхинолонов было оправданным будет очень сложно. А
указанные рекомендации не имеют никакой юридической силы, аналогичная ситуация
отмечается и с однократным введением аминогликозидов. Помимо вышесказанного
фторхинолоны у E.coli серовара 0-157 вызывают индукция фага, ответственного за
продукцию шигеллезного токсина, что будет способствовать развитию
гемолитико-уремического синдрома (ГУС). Основными токсинами, способствующими
развитию ГУС, называют шигатоксин (нейротоксин) возбудителей дизентерии и
шигаподобный токсин 2 типа (веротоксин), обычно выделяемый кишечной палочкой
серовара 0-157, впрочем его могут выделять и другие энтеробактерии. Считается,
что у детей раннего возраста в капиллярах почечных клубочков рецепторы к этим
токсинам представлены в наибольшей степени, что и способствует повреждению
именно этих сосудов с последующим локальным их тромбированием из-за активизации
свертывания крови. ГУС проявляется наиболее часто у детей в возрасте от 6
месяцев до 3-х лет в виде: гемолитической анемии, тромбоцитопении и острой
почечной недостаточности. Предшествует ОПН синдром острой кишечной инфекции.
Через 3-5 дней от начала заболевания у детей наблюдается прогрессивное
уменьшение диуреза вплоть до полной анурии. Эпизод гемолиза и гемоглобинурии у
детей обычно просматривается и не диагностируется. В связи с этим своевременные
лечебные действия, направленные на предупреждение блокады почечных клубочков и
канальцев, выполняются не часто.
В этой связи в лучших клиниках мира показатель летальности в
настоящее время колеблется в пределах 2-10%, при использовании аппаратов
«искусственной почки». В развивающихся странах летальность достигает 50-80%.
Ампициллин и ко-тримоксазол, которые длительное время
использовались в качестве препаратов выбора, не являются таковыми в настоящее
время в связи с распространённостью резистентности в различных странах мира.
Кроме этого, другие препараты (сульфаниламиды, тетрациклины и хлорамфеникол)
также потеряли своё значение в связи с аналогичной проблемой.
Налидиксовая кислота является "старым" хинолоном, эффективным в
отношении штаммов шигелл, резистентных к ампициллину и ко-тримоксазолу. К
сожалению, большинство штаммов Shigella dysenteriae типа 1 в настоящее время
являются резистентными к данному препарату, хотя другие виды этого рода, в
основном, сохраняют чувствительность. Данный препарат применяется в дозе 60
мг/кг/сутки в 4 приёма (максимальная суточная доза – 4 г) в течение 5 дней.
К неэффективным при шигеллёзах антимикробным препаратам относятся
фуразолидон, гентамицин.
На основании выше изложенного препаратами выбора для
эмпирической терапии «кровянистой» диареи у детей являются:
- Цефиксим 8 мг/кг/сут в 1-2 приема пер ос.
- Цефтибутен 9 мг/кг/сут в 1-2 приема пер ос.
- Цефтриаксон 50-75 мг/кг/сут в 1 введение в/м.
Альтернативные препараты:
- Азитромицин старше 12 мес. 10мг./кг/сут в 1 прием в течении 3-х дней; или
в 1-й день 10мг./кг/сут в 1 прием, 2-5 день 5мг/кг/сут. в 1 прием.
- Ко-тримоксазол (Расчет по триметоприму, старше 2 мес – 6-8 мг/кг/сут в 2
приема пер ос).
- Нифуроксазид от 0 до 6 мес. 0,1*3 р/сут., от 6 мес. до 6 лет 0,1*4 р/сут.,
старше 6 лет 0,2*4 р/сут.
- Налидиксовая кислота с 2-х лет 55мг/кг/сут. в 3-4 приема.
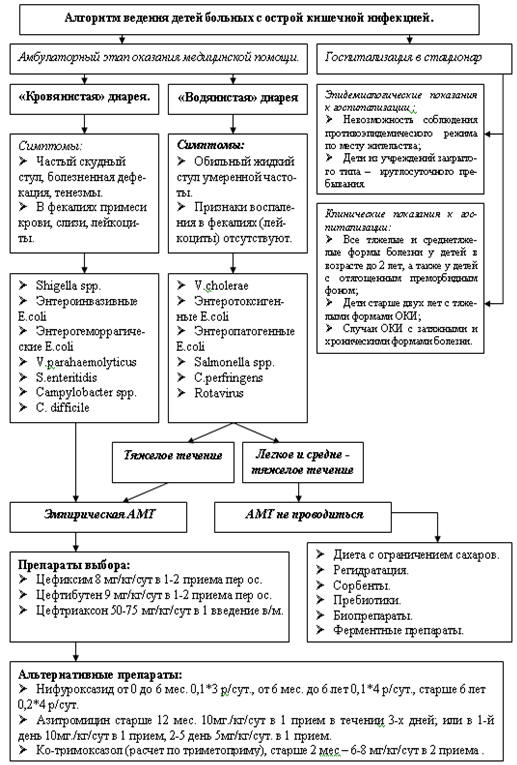
Рис. 5.15 Алгоритм выбора АМП у детей с кишечной
инфекцией.
Эмпирическая терапия кишечных инфекций у беременных.
Отличительной чертой ведения беременных женщин с острыми кишечными
инфекциями, является обязательное бактериологическое обследование. Принципы
ведения беременных с «водянистой» диареей не отличаются от взрослых и детей. При
данной форме антибактериальная терапия не проводится. При «кровянистой» диареи у
беременных женщин в качестве препаратов первого ряда показаны:
- Цефиксим 0,4*1-2 р/сут.
- Цефтибутен 0,4*1 р/сут.
Альтернативные препараты:
- Азитромицин 0,5*1 р/сут. в течении 3-х дней.
- Цефотаксима натриевая соль по 1,0*3 р/сут. в/м.

