Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5.12 Лечение кандидозных инфекций
В настоящее время общепринятой классификации кандидозных инфекции
нет, для практического здравоохранения важно различать поверхностный и
инвазивный кандидоз. Кроме этого выделяют отдельные клинические формы в
зависимости от места локализации.
Инвазивный кандидоз, как правило, лечится в стационарных условиях,
возникает у больных с иммунодефицитными состояниями. Выделяют несколько форм
инвазивного кандидоза: системный кандидоз, висцеральный кандидоз,
генерализованный кандидоз.
При системном кандидозе поражается орган или несколько органов,
составляющих единую систему. К этой группе относится кандидоз органов, имеющих
сообщение с внешней средой: желудочно-кишечного тракта, органов дыхания и
мочеполовых органов.
Висцеральный кандидоз включает поражение внутренних органов и
других систем, не имеющих сообщения с внешней средой. К висцеральным (органным)
формам кандидоза следует отнести: кандидоз ЦНС, кардит, гематогенную пневмонию,
гепатит, нефрит. Кроме того, может быть поражение костной системы, эндофтальмит.
Генерализованный кандидоз включает изолированную кандидемию или
сочетание ее с признаками поражения внутренних органов и других систем, не
имеющих контакта с внешней средой.
В амбулаторной практике наиболее часто врачи сталкиваются с
поверхностными формами кандидоза: поражение слизистых оболочек полости рта,
наружных половых органов, кандидозоносительство.
Кандидоз полости рта.
В настоящее время кандидоз полости рта по локализации разделяют на
хейлит, глоссит, стоматит, гингивит, тонзиллит и фарингит.
Клинико-морфологические варианты:
- Псевдомембранозный (налеты белого цвета, творожистого вида, снимающиеся с
обнажением ярко-красного основания, иногда с кровоточащей поверхностью).
- Эритематозный (эритема с гладкой «лакированной» поверхностью,
болезненность, жжение, сухость в полости рта).
- Гиперпластический (белые пятна и бляшки, трудно отделяемые от подлежащего
эпителия).
- Эрозивно-язвенный (дефекты эпителия виде эрозий и язв, дно которых покрыто
белесоватым налетом).
Наиболее часто кандидоз полости рта вызывает Candida albicans, но
возможно выделение других видов грибов рода Candida особенно при рецидивирующем
характере течения заболевания.
Диагноз устанавливается на основании клинической картины или
клинической картины и лабораторного исследования (при микроскопии выявление
псевдомицелия и/или почкующихся клеток, при посеве материала из пораженных
участков слизистых оболочек выявление колоний кандид).
Лечение кандидоза полости рта.
Проведение антифунгинальной терапии показано при наличии следующих
признаков:
- Клинические признаки;
- Выявление Candida spp. при микроскопии (псевдомицелий или почкующиеся
клетки) и/или посеве материала из пораженных участков слизистых оболочек.
При ограниченном характере кандидоза слизистых можно проводить
только местную терапию. При рецидивирующих формах, тяжелых формах а также у
иммунокомпроментированных пациентов показана местная терапия применяется в
комплексе с антимикотическими препаратами для перорального применения.
Местная терапия кандидоза видимых слизистых долгое время включала
лишь местную обработку зон поражения 10-25% растворами буры в глицерине, 1-2%
растворами анилиновых красителей, 2-6% растворами бикарбоната натрия. Однако в
настоящее время существует большое количество противогрибковых препаратов,
используемых при данном виде кандидозной инфекции. Хочется подчеркнуть о
недопустимости «домашнего» (измельчения таблеток с последующем растворении их в
воде) приготовления растворов для обработки полости рта, так как при данном
способе приготовления растворов не достигается должного измельчения таблеток и
получающаяся субстанция выступает в роли абразива, который повреждает слизистую,
что ведет к распространению кандидозного процесса.
У взрослых пациентов препаратом стартовой терапии
при остром кандидозе полости рта, глотки является:
- Флуконазол 0,1 г/сут в течение 3-14 дней.
Альтернативные препараты:
- Антимикотические препараты для местного применения - нистатин (сусп. 100
тыс. ЕД/мл, 5-10 мл каждые 6 ч), леворин (сусп. 20 тыс. ЕД/мл, 10-20 мл каждые
6-8 ч), натамицин (сусп. 2,5%, 1 мл каждые 6-8 ч), клотримазол (р-р 1%, 1 мл
каждые 6 ч),
- При неэффективности флуконазола - увеличение его дозы до 0,2 г/сут,
полиены для местного применения (нистатин, леворин, натамицин, амфотерицин В)
или итраконазол 0,2-0,4 г/сут. Длительность терапии от 3 до 14 дней.
У детей, как правило, в качестве препаратов первого ряда
обычно используются антимикотические препараты для местного применения в виде:
- Суспензий нистатина (100 тыс. ЕД/мл, 5-10 мл каждые 6ч. ), леворина (20
тыс. ЕД/мл, 10-20 мл каждые 6-8 ч), натамицина ( 2,5%, 1 мл каждые 6-8 ч),
р-ра клотримазола (1%, 1 мл каждые 6 ч) в течение 1-2 нед.
Однако для данного вида лечения требуется строгое соблюдение
следующих условий: достаточный образовательный уровень родителей, соблюдение
санитарно-гигиенических правил матерью, обработку ротовой полости производить
после кормления или употребления пищи и воды. При невозможности выполнить
представленные выше условия целесообразнее использовать системные
противогрибковые препараты – флуконазол 2мг/кг однократно.
В качестве альтернативной терапии для местной терапии может
быть использован:
- Амфотерицин В (сусп. 0,1 г/мл, 1 мл каждые 6 ч). в течение 1-2 нед;
В случае рецидивирующего течения или возникновения осложнений
рекомендовано использовать флуконазол 2мг/кг*1р/сут в течении 3-5 дней.
Особое внимание при лечении кандидоза ротовой полости у детей
раннего возраста следует уделять санитарно-гигиеническим мероприятиям:
- Обработка сосок и бутылочек (кипячение) после каждого кормления.
- Обработка посуды, ложек (кипячение).
- Обработка игрушек (кипячение).
- Обработка платков и «слюнявчиков» (кипячение).
- Обработка сосков матери красителями.
После излечивания кандидоза ротовой полости рекомендуется больше не
использовать предметы, которые были в контакте с ротовой полостью ребенка.
Урогенитальный кандидоз.
Наиболее распространенными формами урогенитального кандидоза
являются кандидозный баланопостит и кандидозный вульвовагинит. Все остальные
виды кандидозного поражения половых органов встречаются достаточно редко. Данные
формы заболевания вызывается обычно грибами C.albicans, при рецидивирующем
течении заболевания могут встречаться не – albicans штаммы грибов рода Candida.
Данный термин обычно используется, когда нет возможности идентифицировать штаммы
грибов рода Candida и подразумевает что у пациента заболевание вызвано
следующими возбудителями: C.tropicalis,
C.parapsilosis, C.glabrata, C.krusei, C.lusitaniae.
Кандидозный баланопостит.
Существуют две клинические формы кандидозного баланопостита,
которые могут развиться после полового контакта.
Первая форма представляет собой истинный поверхностный
баланопостит. Клинически проявляется выраженным зудом, дискомфортом, эритемой и
появлением беловатого налета в области головки полового члена, которые могут
переходить на его тело и мошонку. Культуральное исследование в подавляющем
большинстве случаев позволяет выделить грибы рода Candida.
Данная форма заболевания обычно с успехом отвечает как на местную,
так и на системную терапию азоловыми препаратами.
Препараты первого ряда:
- Клотримазол 1% крем, наносить на пораженную поверхность 2 раза в сутки,
длительность терапии от 7 до 14 дней.
- Миконазол 2% крем, наносить на пораженную поверхность 2 раза в сутки,
длительность терапии 7 дней.
- Нистатин 100тыс. ЕД/г. мазь наносить на пораженную поверхность 2 раза в
сутки, длительность терапии 7 дней.
Альтернативная терапии:
- Флуконазол 0,15 г однократно внутрь.
Другая, менее клинически выраженная, но более часто
встречающаяся форма обычно является рецидивирующей и нередко сопровождается
отрицательными результатами культурального исследования. Симптомы в виде
локальной эритемы и зуда появляются непосредственно после полового акта.
Клинические проявления обычно кратковременны и исчезают после использования
топических стероидов или промываний. Патогенетически эта форма представляет
собой реакцию гиперчувствительности немедленного типа на антиген грибов рода
Candida, содержащийся в вагинальном секрете у женщин с клиническими симптомами
ВВК. Лечение в большей степени направлено на ликвидацию заболевания у женщины.
Вульвовагинальный кандидоз
Также как и кандидозный баланопостит вульвовагинальный кандидоз
обычно вызывается грибами C.albicans, при рецидивирующем течении заболевания
могут встречаться: C.tropicalis,
C.parapsilosis, C.glabrata, C.krusei, C.lusitaniae.
В настоящее время выделяют следующие клинические формы кандидозного
вульвовагинита.
- Острый вульвовагинальный кандидоз - впервые возникший с выраженной
клинической симптоматикой
- Рецидивирующий вульвовагинальный кандидоз - 4 и более клинически
выраженных эпизода заболевания в течение года.
Критерии диагностики.
Лабораторная диагностика включает:
- Микроскопия мазка отделяемого из влагалища (обнаружение дрожжевых клеток
или псевдомицелия).
- Культуральное исследование с выделением штаммов дрожжевых грибов.
Клиническими признаками вульвовагинального кандидоза являются:
- Обильные или умеренные творожистые выделения из половых путей.
- Зуд, жжение, раздражение в области наружных половых органов.
- Усиление зуда во время сна или после водных процедур и полового акта.
- Неприятный запах, усиливающийся после половых контактов.
- Отечность и гиперемия слизистых вульвы, влагалища, наружного отверстия
мочеиспускательного канала.
- Эрозии и трещины слизистых оболочек, иногда – кожи с проявлениями
перианального дерматита.
- Диспареуния и дизурические явления.
Однако ни один из вышеперечисленных симптомов не является
специфичными для вульвовагинального кандидоза.
Таким образом, показанием к назначению антифунгинальных препаратов
являются - клинические признаки кандидозного вульвовагинита в сочетании с
выявлением Candida spp. при микроскопии (псевдомицелий или почкующиеся клетки)
или посеве материала из пораженных участков слизистых оболочек.
Выделение грибов рода Candida не более 103 КОЕ/мл при
отсутствии клинических симптомов не является показанием к лечению, так как от 10
до 20% женщин имеют бессимптомное носительство дрожжевых грибов.
Лечение кандидозного вульвовагинита.
Большинство случаев нетяжелого кандидозного вульвовагинита подается
терапии местными противогрибковыми препаратами. Преимуществами местных
антимикотиков являются:
- Отсутствие системного действия на организм - минимальный риск побочных
эффектов.
- Непосредственный контакт действующего вещества с возбудителем.
- Высокая концентрация в очаге – меньше риск развития устойчивости.
- Быстрое устранение симптомов, в том числе и за счет включения в препараты
глюкокортикоидов.
В настоящее время на рынке появилось большое количество местных
противогрибковых препаратов производных полиеновых антибиотиков (нистатин,
леворин, амфотерицин В), имидазолов (клотримазол, кетоконазол, миконазол) и
комбинированных лекарственных средств:
- Полижинакс: нистатин, сульфат полимиксина, сульфат неомицина.
- Пимафукорт: натамицин, неомицин, гидрокортизон.
- Тержинан: нистатин, тернидазол, неомицин, преднизолон.
- Нео-Пенотран: миконазол, метронидазол.
- Клион – Д: миконазол, метронидазол.
Препараты группы азолов более эффективны при местном применении,
чем группы полиенов. Лечение с использованием азолов приводит к исчезновению
симптоматики и микробиологической эрадикации у 80-90% пациенток после завершения
курса терапии.
Системная антифунгинальная терапия проводится при тяжелом течении
острого кандидозного вульвовагинита, а также при лечении рецидивирующего
вульвовагинального кандидоза. В настоящее время чувствительность грибов Candida
albicans к антимикотическим средствам системного действия является практической
одинаковой. В то же время C.lusitaniae резистентна к амфотерицину В, C.krusei и
C.glabrata к флуконазолу, что как правило определяет неэффективность стартовой
антифунгинальной терапии (таб. 5.25).
Таблица 5.25.
Чувствительность грибов Candida
spp. к антимикотическим средствам
системного действия
|
Грибы |
Амф - В |
Кетоко-назол |
Флуко-назол |
Итрако-назол |
Ворико-назол |
Каспо-фунгин |
|
C.albicans |
++ |
++ |
++ |
++ |
++ |
+ + |
|
C.tropicalis
|
++ |
++ |
++ |
++ |
++ |
++ |
|
C.parapsilosis |
++ |
++ |
++ |
++ |
++ |
+ |
|
C.glabrata |
+ |
+ |
- |
+ |
++ |
++ |
|
C.krusei |
+ |
+ |
- |
+ |
++ |
+ |
|
C.lusitaniae |
- |
+ |
++ |
+ |
++ |
+ |
Лечение острого кандидозного вульвовагинита.
При легком и среднетяжелом течении острого кандидозного
вульвовагинита в качестве препаратов выбора рекомендуются использовать местные
антимикотические препараты (рис. 5.34):
- Нистатин. Вагинальные таблетки 100 тыс. ЕД, по 1 таблетке в сутки 14 дней.
- Клотримазол. Крем 1%, 1 раз в сутки от 7 до 14 дней
- Клотримазол. Вагинальные таблетки 0,1 г; по 2 таблетки в сутки в течении 3
дней.
- Клотримазол. Вагинальные таблетки 0,5 г, 1 таблетка однократно.
- Миконазол. Крем 2%, 1 раз в сутки в течение 7 дней.
- Миконазол. Вагинальные свечи 0,1 г, по 1 свече в сутки в течении 7 дней.
- Миконазол. Вагинальные свечи 0,2 г, по 1 свече в сутки в течении 3 дней.
В качестве альтернативных препаратов могут быть использованы:
- Флуконазол 0,15 г однократно внутрь.
- Итраконазол 0,2 г * 2 раза в сутки в течении 1 суток.
- Итраконазол 0,2 г * 1 раз в сутки в течении 3 суток.
При тяжелом течении острого кандидозного вульвовагинита (выраженная
эритема вульвы, отек, экскориации, трещины) рекомендуются 7-14 дневные курсы
местной противогрибковой терапии или прием 2 доз флуконазола внутрь по 0,15 г с
интервалом 72 ч.
Лечение рецидивирующего кандидозного вульвовагинита.
При лечении обострения рецидивирующего кандидозного вульвовагинита
рекомендуется использовать длительные курсы (7-14 дней) местными
антимикотическими препаратами.
Препараты выбора:
- Клотримазол. Крем 1%, 1 раз в сутки от 7 до 14 дней.
- Клотримазол. Вагинальные таблетки 0,1 г; по 2 таблетки в сутки в течении 7
дней.
- Миконазол. Крем 2%, 1 раз в сутки в течение 7 до 14 дней.
- Миконазол. Вагинальные свечи 0,1 г, по 1 свече в сутки в течении 7-14
дней.
В качестве альтернативных препаратов могут быть
использованы:
- Флуконазол 0,15 г внутрь 2 раза с интервалом в 72 ч.
- Итраконазол 0,2 г 2 раза в сутки внутрь в течении 3 дней.
- Кетоконазол 0,2 г 2 раза в сутки внутрь в течении 5-10 дней.
После купирования обострения рецидива пациенткам рекомендована
поддерживающая терапия, которая включает в себя:
Препараты выбора:
- Клотримазол (вагинальные свечи по 0,5 г 1 раз в неделю).
- Флуконазол (0,1-0,15 г внутрь 1 раз в неделю).
Альтернативные препараты
- Итраконазол (0,4 г внутрь 1 раз в месяц или 0,1 г внутрь 1 раз в сутки).
- Кетоконазол (0,1 г внутрь через сутки).
Все режимы поддерживающей терапии должны продолжаться в течение 6
месяцев. При длительном применении кетоконазола возможно проявление
гепатотоксического действия препарата.
Длительная супрессивная поддерживающая терапия предупреждает
развитие рецидивов кандидозного вульвовагинита. Однако у 30-40% женщин при
прекращении поддерживающей терапии развивается рецидив заболевания. Несмотря на
то, что резистентные штаммы грибов рода Candida редко являются этиологической
причиной кандидозного вульвовагинита, мониторинг резистентности является
обязательным мероприятием у данной категории пациенток.
Лечение кандидозного вульвовагинита у беременных.
У беременных женщин системная терапия азолами противопоказана,
местная терапия азолами допустима со II
триместра беременности. При наличии симптомов кандидозного вульвовагинита
показано применение:
Препараты выбора:
- Нистатин. Вагинальные таблетки 100 тыс. ЕД, по 1 таблетке в сутки 14 дней.
- Леворин. Вагинальные таблетки 250 тыс. ЕД, по 1 таблетке в сутки 14 дней.
- Натамицин. Свечи вагинальные 0,1, по 1 свече на ночь в течении 14 дней.
Альтернативные препараты:
- Клотримазол. Крем 1%, 1 раз в сутки от 7 до 14 дней.
- Клотримазол. Вагинальные таблетки 0,1 г; по 2 таблетки в сутки в течении
7-14 дней.
- Миконазол. Крем 2%, 1 раз в сутки в течение 7 до 14 дней.
- Миконазол. Вагинальные свечи 0,1 г, по 1 свече в сутки в течении 7-14
дней.
Лечение половых партнеров.
Кандидозный вульвовагинит в большинстве случаев не является
результатом полового контакта и лечение половых партнеров не рекомендуется.
Кроме того, выделение грибов рода Candida от полового партнера скорее
свидетельствует о хроническом течении процесса у женщины, нежели о возможности
передачи этиологического агента от мужчины женщине. Однако если у полового
партнера женщины с рецидивирующим кандидозным вульвовагинитом выделяется
аналогичный штамм дрожжей с одинаковым профилем чувствительности, лечение может
быть показано. У небольшого процента мужчин возможно развитие симптомов баланита
или баланопостита, которые могут быть эффективно излечены местным применением
препаратов азолового ряда.
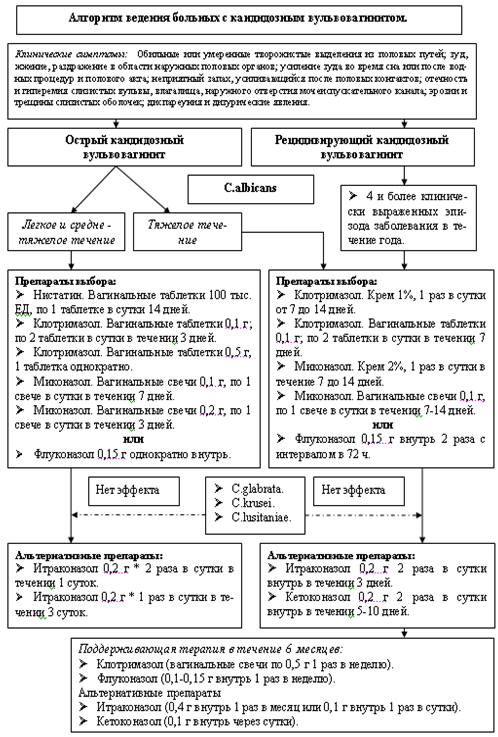
Рис. 5. 34 Алгоритм ведения больных с кандидозным
вульвовагинитом.

