| ГЛАВА 1. ОБЩИЕ ВОПРОСЫ НЕОНАТОЛОГИИ И ТРАНСПОРТИРОВКИ НОВОРОЖДЕННЫХ |
|
Медицинская библиотека / Раздел "Книги и руководства" / Интенсивная терапия и транспортировка новорожденных детей / ГЛАВА 1. ОБЩИЕ ВОПРОСЫ НЕОНАТОЛОГИИ И ТРАНСПОРТИРОВКИ НОВОРОЖДЕННЫХ
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте - 114823; прочтений - 5647
Размер шрифта:
12px |
16px |
20px
ГЛАВА 1. ОБЩИЕ ВОПРОСЫ НЕОНАТОЛОГИИ И ТРАНСПОРТИРОВКИ НОВОРОЖДЕННЫХ
Вопросы здоровья – это часть общей проблемы
существования или выживания человека. Значительная часть этой
проблемы не относится к медикам, а является проблемой всего
общества, действующей в этом обществе системы ценностей и
приоритетов. Если эта система не ориентирована на сохранение
жизни и здоровья, ее нужно менять и менять только общими
усилиями.
Воронцов И.М. (2006)
Как уже отмечалось, в настоящий момент технологии оказания
реанимационной помощи новорожденным, в том числе и транспортировка, позволили в
Санкт-Петербурге, как и во всей стране, существенно снизить детскую и
неонатальную смертность (см. таблицу 1 и рисунок 1).
Таблица 1. Показатели младенческой, неонатальной и ранней
неонатальной летальности в Санкт-Петербурге в 1987-2007 гг. (Любименко В.А.,
2007)
|
Годы
|
Младенческая смертность (‰)
|
Неонатальная смертность (‰)
|
Ранняя неонатальная смертность (‰)
|
Количество родов (тыс.)
|
|
1985
|
19,2
|
14,0
|
-
|
72
|
|
1987
|
18,2
|
13,7
|
9,6
|
71
|
|
1988
|
19,1
|
14,5
|
9,9
|
70
|
|
1989
|
18,2
|
13,8
|
8,9
|
63,3
|
|
1990
|
18,1
|
14
|
9,6
|
54,8
|
|
1991
|
17,8
|
11,8
|
8,2
|
46,5
|
|
1992
|
15,5
|
10,1
|
7,2
|
39
|
|
1993
|
18,3
|
12,6
|
6,5
|
33,6
|
|
1994
|
15,7
|
8,3
|
4,8
|
35,6
|
|
1995
|
14,1
|
7,1
|
4,3
|
34,4
|
|
1996
|
11,2
|
5,6
|
2,5
|
32,1
|
|
1997
|
10,8
|
5,5
|
3,3
|
31,7
|
|
1998
|
11,2
|
4,5
|
2,4
|
31,7
|
|
1999
|
10,4
|
4,3
|
2,1
|
29,8
|
|
2000
|
9,3
|
3,4
|
2,3
|
34,3
|
|
2001
|
9,3
|
4,3
|
2,7
|
33,2
|
|
2002
|
6,8
|
2,6
|
1,5
|
36,4
|
|
2003
|
8,1
|
3,06
|
1,99
|
39,16
|
|
2004
|
7,1
|
2,8
|
1,7
|
40,85
|
|
2005
|
6,2
|
2,41
|
1,29
|
38,62
|
|
2006
|
4,73
|
1,6
|
0,77
|
40,2
|
|
2007
|
4,18
|
1,65
|
1,03
|
43,275
|
|
2008
|
4,5
|
1,8 (с массы тела 500 г) |
1,2 (с массы тела 500 г) |
49 780
|
|
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
|
0-4 лет
|
21,8 |
21,9 |
24,3 |
22,9 |
22,5 |
21,3 |
21,2 |
20,3 |
21,0 |
19,3 |
18,6 |
16,9 |
15,7 |
14,5 |
13,9 |
|
До 1 года
|
17,8 |
18,0 |
19,9 |
18,6 |
18,1 |
17,4 |
17,2 |
16,5 |
16,9 |
15,3 |
14,6 |
13,3 |
12,4 |
11,6 |
11,0 |
|
0-14
|
1,60 |
1,50 |
1,52 |
1,43 |
1,42 |
1,30 |
1,26 |
1,27 |
1,32 |
1,28 |
1,31 |
1,27 |
1,28 |
1,26 |
1,21 |
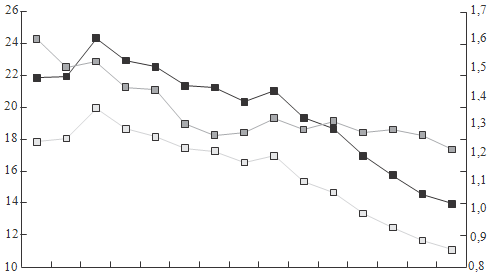
Рисунок 1. Динамика коэффициента смертности детей первого года
жизни (на 1000 родившихся), 0-4 лет (на 1000 родившихся соответствующего года рождения, левая
шкала) и 0-14 лет (на 1000 детей соответствующего возраста, правая шкала) в 1991-2005 гг.
(Суханова Л.П., Скляр М.С., 2008)
Отступая от основной темы нашего изложения, отметим, что
приведенные данные отражают большое демографическое своеобразие нашей страны,
поскольку смертность во всех остальных группах населения нашей страны неуклонно
растет (см. таблицу 2). Особенно резко она увеличилась в группах 15-29 и 30-44
лет, условно обозначаемых как группы «детородного возраста». Как обстоят дела со
здоровьем в этих группах, мы коснемся чуть ниже.
Таблица 2. Динамика коэффициентов смертности населения России в
1991-2005 гг. по отдельным возрастным группам (Суханова Л.П., Скляр М.С., 2008)
|
Годы
|
Возрастные группы (лет)
|
|
0-14
|
15-29
|
30-44
|
45-59
|
60-74
|
75 лет и старше
|
|
1991
|
160,3 |
172,6
|
384,4
|
1134,3
|
2901,0
|
10 539,1
|
|
1992
|
149,5 |
196,6
|
461,8
|
1273,3
|
3064,2
|
10 826,5
|
|
1993
|
151,7
|
233,0
|
611,2
|
1609,2
|
3618,2
|
12 179,8
|
|
1994
|
143,1
|
245,0
|
691,9
|
1832,3
|
3944,9
|
12 663,7
|
|
1995
|
142,3 |
254,9
|
656,7
|
1695,5
|
3801,4
|
12 306,3
|
|
1996
|
130,1
|
237,6
|
577,0
|
1507,0
|
3674,6
|
12 106,8
|
|
1997
|
126,2 |
218,7
|
513,0
|
1344,8
|
3624,1
|
12 128,4
|
|
1998
|
126,7 |
223,4
|
500,2
|
1272,3
|
3541,2
|
11 825,7
|
|
1999
|
131,9
|
243,9
|
563,9
|
1379,9
|
3755,8
|
12 181,4
|
|
2000
|
127,5 |
265,9
|
610,1
|
1461,7
|
3850,7
|
11 929,4
|
|
2001
|
130,8 |
247,7
|
628,8
|
1507,8
|
3901,4
|
11 514,0
|
Окончание таблицы 2
|
Годы
|
Возрастные группы (лет)
|
|
0-14
|
15-29
|
30-44
|
45-59
|
60-74
|
75 лет и старше
|
|
2002
|
127,2 |
235,5
|
662,1
|
1569,3
|
4043,7
|
11 548,9
|
|
2003
|
128,1
|
238,7
|
686,7
|
1628,0
|
4051,7
|
11 384,2
|
|
2004
|
125,9 |
241,5
|
682,6
|
1593,3
|
3915,4
|
10 793,3
|
|
2005
|
121,2 |
247,2
|
693,0
|
1607,3
|
3897,7
|
10 734,4
|
|
Темп изменения
2005/1991 г. (%)
|
-24,4
|
43,2
|
80,3
|
41,7
|
34,4
|
1,9
|
Вернемся к основной теме: как видно из представленной таблицы 1 и
рисунка 1, наибольшие достижения отмечены в снижении ранней неонатальной
смертности, но, к огромному сожалению, этого нельзя сказать про заболеваемость.
Даже, скорее, наоборот, заболеваемость новорожденных имеет неуклонный рост (Шабалов
Н.П., 2006). Например, по данным Ермолаева Д.О. и соавт. (2002), за 15 лет
(1985-2000) заболеваемость новорожденных в Астраханской области увеличили в 6
раз. При этом заболеваемость новорожденных значительно возросла по таким
нозологическим формам, как асфиксия (в 9 раз), сепсис (в 7 раз), врожденная пневмония
(в 4,4 раза), гемолитическая болезнь (в 7,1 раза), пневмонии (в 2,3 раза),
врожденные аномалии развития (в 1,3 раза), родовая травма (в 1,3 раза). Данные
цифры, как известно, отражают ситуацию в целом по Российской Федерации. По
отчетам Минздрава России в 2000 г., в последующем картина существенно не
менялась. В первое десятилетие нашего века у трети новорожденных уже в родильном
доме была выявлена различная перинатальная патология. К сожалению, в течение
последних лет ситуация не улучшилась (см. таблицу 3).
Несколько обнадеживающая тенденция наметилась за последний год в
Санкт-Петербурге. Так, если в 2007 году заболеваемость новорожденных составила
324,0 на 1000, то в 2008 году –
256,6. Но устойчива ли эта тенденция? Наверное, выводы делать рано.
Таблица 3. Динамика заболеваемости новорожденных (%) на 1000
родившихся живыми в 1991-2006 гг. (Суханова Л.П., Глушенкова В.А., 2007)
|
Показатель
|
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
|
Заболело детей на 1000 родившихся живыми |
173,7 |
202,7 |
234,7 |
263,5 |
285,2 |
312,9 |
338,7 |
356,5 |
|
Заболело доношенных |
147,5 |
174,3 |
204,5 |
231,6 |
253,5 |
281,2 |
307,7 |
326,0 |
|
Заболело недоношенных |
619,4 |
661,8 |
687,3 |
743,0 |
774,9 |
797,4 |
809,3 |
824,1 |
|
Замедление роста и недостаточность питания |
23,6 |
32,2 |
39,6 |
46,4 |
52,2
|
58,1 |
61,4 |
67,9 |
|
Родовая травма |
23,8 |
28,0 |
29,6 |
31,6 |
32,5
|
32,7 |
31,6 |
31,3 |
|
в т.ч. внутричерепная |
9,3
|
10,1 |
9,9
|
9,8
|
9,6
|
8,7
|
7,4
|
6,8
|
|
другая родовая травма |
14,4 |
17,9 |
19,7 |
21,7 |
22,9
|
24,0 |
24,3 |
24,5 |
|
Внутриутробная гипоксия и асфиксия при рождении |
61,9 |
78,8 |
96,2 |
113,9 |
127,3 |
143,5 |
158,1 |
171,8 |
|
Респираторные нарушения |
-
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
|
в т.ч. респираторный дистресс |
14,4 |
15,6 |
17,9 |
18,8 |
19,8
|
21,3 |
21,4 |
22,5 |
|
врожденная пневмония |
2,1
|
2,5
|
2,8
|
3,4
|
4,2
|
4,5
|
5,7
|
6,1
|
|
Инфекции, специфичные для перинатального периода |
6,9
|
8,2
|
10,8 |
13,6 |
16,4
|
19,2 |
23,4 |
23,4 |
|
в т.ч. сепсис |
0,5
|
0,3
|
0,3
|
0,4
|
0,3
|
0,4
|
0,4
|
0,4
|
|
Гематологические нарушения |
2,3
|
3,3
|
4,1
|
5,9
|
6,6
|
8,3
|
9,1
|
9,3
|
|
Гемолитическая болезнь новорожденных |
6,1
|
6,2
|
6,6
|
7,0
|
7,5
|
8,0
|
8,6
|
10,4 |
|
Желтуха неонатальная |
-
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
|
Врожденные аномалии |
18,8 |
20,5 |
22,8 |
24,4 |
25,7
|
27,9 |
29,6 |
30,2 |
|
Прочие |
19,4 |
15,8 |
20,0 |
22,6 |
23,0
|
29,3 |
32,3 |
36,7 |
Окончание таблицы 3
|
Показатель
|
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2006/1991 (%)
|
|
Заболело детей на 1000 родившихся живыми |
382,0 |
380,0 |
393,4 |
399,4 |
400,4 |
401,4 |
406,8 |
397,8 |
229,0
|
|
Заболело доношенных |
349,3 |
345,1 |
357,1 |
364,0 |
365,6 |
366,4 |
373,6 |
364,3 |
247,0
|
|
Заболело недоношенных |
867,5 |
932,5 |
981,6 |
978,1 |
983,4 |
993,7 |
986,4 |
991,5 |
160,1
|
|
Замедление роста
и недостаточность питания |
78,8 |
81,4
|
85,9 |
88,9 |
92,7 |
92,9 |
94,8 |
92,4 |
391,9
|
|
Родовая травма |
41,7 |
41,1
|
42,6 |
41,9 |
40,7 |
40,1 |
40,4 |
39,0 |
164,0
|
|
в т.ч. внутричерепная |
3,1 |
2,2
|
1,8 |
1,7 |
1,2 |
1,1 |
1,1 |
1,0 |
11,0
|
|
другая родовая травма |
38,6 |
38,9
|
40,8 |
40,2 |
39,5 |
38,9 |
39,3 |
37,9 |
263,2
|
|
Внутриутробная гипоксия и асфиксия при рождении |
175,5 |
176,3 |
169,2 |
170,9 |
169,2 |
163,3 |
158,7 |
152,2 |
245,8
|
|
Респираторные нарушения |
31,9 |
33,1
|
34,6 |
36,3 |
36,2 |
36,7 |
37,5 |
39,4 |
|
|
в т.ч. респираторный дистресс |
17,4 |
18,1
|
17,8 |
18,7 |
19,1 |
18,6 |
18,9 |
19,5 |
135,4
|
|
врожденная пневмония |
5,7 |
5,8
|
6,8 |
7,6 |
7,3 |
7,9 |
7,8 |
8,1 |
379,8
|
|
Инфекции, специфичные для перинатального периода |
25,0 |
24,6
|
24,3 |
24,0 |
23,9 |
23,5 |
22,8 |
21,7 |
314,3
|
|
в т.ч. сепсис |
0,6 |
0,5
|
0,4 |
0,3 |
0,3 |
0,2 |
0,2 |
0,2 |
41,9
|
|
Гематологические нарушения |
10,0 |
10,4
|
11,3 |
11,8 |
12,3 |
11,6 |
13,0 |
12,1 |
534,4
|
|
Гемолитическая болезнь новорожденных |
9,3 |
8,9
|
8,4 |
8,7 |
8,4 |
8,7 |
8,6 |
8,6 |
140,8
|
|
Желтуха неонатальная |
47,3 |
55,5
|
61,6 |
69,0 |
72,8 |
75,3 |
81,1 |
78,5 |
|
|
Врожденные аномалии |
29,3 |
29,4
|
30,3 |
29,7 |
29,9 |
32,5 |
33,1 |
30,9 |
164,8
|
|
Прочие |
15,2 |
14,8
|
15,3 |
16,8 |
15,0 |
18,3 |
16,5 |
16,8 |
86,9
|
Как известно, значимым показателем репродуктивного здоровья
является количество недоношенных и «маловесных» детей. Суханова Л.П. в 2007 году
провела анализ динамики количества недоношенных и «маловесных» детей в
России за 15 лет (см. рисунок 2). При анализе было показано, что выявлено две
фазы переходного периода: до 1999 г. показатели репродуктивного поведения и
здоровья женщин России прогрессивно ухудшались, о чем свидетельствует снижение
коэффициента фертильности, нарастание числа недоношенных. Наиболее
неблагоприятные показатели физического развития родившихся зарегистрированы в
1999 г.
С 2000 г. отмечена тенденция нормализации структуры родившихся
детей по массе тела и снижение числа недоношенных детей. При этом характерно,
что уровень недоношенности снижался опережающими темпами (14,1%) в сравнении с
числом «маловесных› детей (на 9,7% за те же годы). В результате наблюдавшееся
до 1998 г. преобладание числа недоношенных над числом «маловесных» детей сменилось в
1999 г. превышением числа «маловесных», т.е. даже часть доношенных новорожденных
сегодня рождается с массой тела менее 2500 г. По мнению автора исследования,
указанные тенденции свидетельствуют о продолжающемся негативном влиянии
социальных факторов на качество воспроизводимого потомства и о неблагоприятных
последствиях пережитого периода 90-х годов. Вероятно, вступает в силу фактор
ухудшения репродуктивного здоровья сегодняшних родителей, чей период полового
созревания пришелся на кризисные 90-е годы.
В 2005 г. показатель числа «маловесных» детей (5,74%) остается выше
значения в 1991 г. (5,51%), что характеризует долгосрочные неблагополучные
тенденции репродуктивного здоровья женщин и свидетельствует о нарушении
процесса реализации эволюционной программы развития человека в России,
поскольку длительное ухудшение условий внутриутробного развития плода вызывает
нарушения генетической программы развития и приравнивается к генетическим
факторам, вызывающим морфологические повреждения плода и снижающим потенциал
последующей жизни.
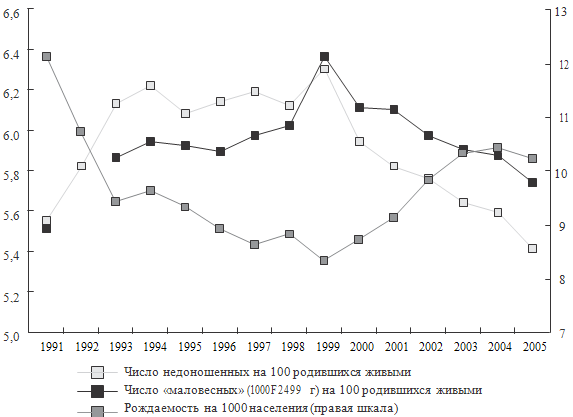
Рисунок 2. Динамика недоношенности и числа «маловесных» детей (на
100 родившихся живыми, левая шкала) в сопоставлении с коэффициентом рождаемости
(на 1000 населения, правая шкала) в России в 1991-2005 гг. (Суханова Л.П., 2007)
Представляет интерес выявленная сопряженность демографических и перинатальных
показателей в России в переходный период 1991-2005 гг. (см.
рисунок. 2). В годы минимальной рождаемости наблюдалось наибольшее число
«маловесных» и недоношенных детей (r = -0,81; r = -0,89), что отражает
взаимозависимость количественных и качественных репродуктивных показателей,
детерминируемых едиными социально-экономическими условиями в стране: те же
факторы, которые вызвали снижение рождаемости, обусловили ухудшение качества
здоровья родившихся детей.
В Российской Федерации в начале ХХI века в органах социальной
защиты состояло на учете более 675 000 детей-инвалидов в возрасте от 0 до 18
лет, получающих социальную пенсию, т.е. показатель детской инвалидности был
равен более 20,5 на 1000 детского населения, или более 2% от всей детской
популяции. К 2005 году в ряде регионов, например в Оренбургской области,
показатель инвалидности продолжает увеличиваться. Перепелкина Н.Ю. и соавт.
(2007) обращают внимание, что в регионе на фоне общего ухудшения здоровья
детского населения возрос показатель инвалидности, составляя 22,97 на 1000
человек детского населения. Уровень первичной инвалидности среди детей составил
4,22 на 1000 детей в возрасте от 0 до 17 лет.
Аналогичные данные приводят смоленские педиатры: запоследние 5 лет частота заболеваний
увеличилась на 11%, в том числе эндокринных болезней – на 28,3%, болезней крови
– на 33,7%, бронхиальной астмы – на 36,6%, болезней органов пищеварения – на
21,3%. В детском возрасте стали встречаться заболевания, более свойственные
взрослым (гипертоническая болезнь, язвенная болезнь, неврозы и т.д.) (Шаробаро
В.Е. и соавт., 2007). Исследователи из Нижнего Новгорода Камаев И.А., Гриб М.Н.
(2007) обращают внимание, что ухудшение здоровья детей и подростков уже сейчас
сопровождается серьезными медико-социальными последствиями и представляет угрозу для национальной безопасности России. Более
50% из них имеют ограничения в выборе профессии по состоянию здоровья. Годность
подростков по состоянию здоровья к службе в армии за последнее время не
превышает 50-70%. Подобную статистику можно приводить долго. Даже в наиболее
благополучной Москве, по оценке специалистов Научного центра здоровья детей РАМН
(Ямпольская Ю.А., 2007), состояние здоровья детей вызывает тревогу. Ситуация
ясна: здоровье детского населения страны катастрофически ухудшается. Не побоимся
обобщить: здоровье нации, а значит, и существование нации находится под
угрозой, которой, возможно, не было никогда за все время ее существования.
На наш взгляд, данная проблема имеет многофакторный «генез», хотя и
одну глобальную причину. Более того, поиск множества причин, «размыливание» их
создает невозможность их устранения. Очень хорошо, красочно и жестко, на наш
взгляд, сказали об этом авторы недавно вышедшей книги «Проект Россия»: «Чтобы
узреть корень беды, нужно отказаться от шаблонного мышления и озадачиться
одним-единственным вопросом: в чем причина? И ответив на него, определиться с
чем и как бороться. Станет ясно, на чем сосредоточить усилия. Без обозначения
краеугольного камня, то бишь цели, ради которой нужно действовать, невозможно
начать последовательную работу.
Мы касаемся очень большой проблемы. Самой большой из всех
известных. Из истории видно, что успехов в этой области достигали не те, кто
говорил общие слова, а те, кто имел цельное мировоззрение, позволявшее видеть
корень проблемы. Насколько верно видели, это другой вопрос. Главное, они
видели. Они осмысливали ситуацию меркой, соответствующей ситуации.
Чтобы увидеть причину, по которой тонет корабль, нужно спуститься в трюм. Кто
рассуждает, не выходя из каюты, тот никогда ничего не увидит и не
поймет. Когда каждый пытается осмыслить ситуацию, исходя из видимой ему части,
неизбежно получается оглупление ситуации. В итоге учителя видят спасение в
возрождении школ. Ученые – в восстановлении науки. Врачи – в устранении
наркомании. Демографы – в рождаемости. Военные – в армии. Хозяйственники – в
промышленности. Это, безусловно, хорошие люди, но пока они не видят целого,
кардинальное решение проблем невозможно. Благие намерения сведутся к приспособлению под реалии Смутного времени. Если бы Минин с Пожарским спасали
Россию хождением вокруг Кремля с плакатом, требующим повысить пенсию, поляки бы
выбрали их в думу. Если бы Жанна д'Арк занималась благотворительностью,
англичане бы ее святой объявили, а не на костре сожгли. Если бы генерал де Голль
спасал Францию восстановлением экономики, фашисты вручили бы ему Железный крест.
Снова Францию, Испанию, Россию и другие страны обволакивают
смертельно опасные проблемы. На этот раз со своими особенностями. Упомянутые
страны в реанимации, но их лечением занимаются санитары, завхозы и мародеры.
Одни делают бессмысленные примочки, другие причитают и охают, третьи – под
шумок с пальца кольцо стягивают.
В захваченных городах всегда звучит музыка победителей. В Берлине 1945 года
во всех ресторанах и кафе звучали советские песни. Зайдите сегодня в
парижское, московское или мадридское кафе, послушайте, какая музыка там
звучит, и вы поймете, кто стоит за новой технологией оккупации. Нас побеждает
что-то нечеловеческое. Ритмы в стиле «бум-бум» не имеют корней. Это что-то
механистическое, технократическое, чужое, вызревшее из недр безбожной
потребительской цивилизации, которая растворяет в себе все живое и
человеческое».
Конечно, нас прежде всего волнуют проблемы нашей страны, поскольку
мы русские. Чтобы не было ненужных спекуляций, сразу же оговоримся, что мы
полностью разделяем мнение Уткевича В.А. (2008): «…Присущи все те свойства,
которые присущи и русским людям. Укажем на три самые главные из них. Русский –
это обязательно православный. Русский – это тот, кто любит Россию и служит ей, и
этим служением выполняет свой долг перед Богом, ибо Россия – это Престол
Богородицы. И, наконец, русский – это тот, кто независимо от своего этнического
происхождения сам считает себя русским». Итак, проблемы отечественной педиатрии, вернее, общества.
Как отмечали известные русские ученые еще в XIX веке: «Сила и здоровье детей,
кроме прямого влияния свойств родителей, во многом зависят также и от других
условий. Главнейшими из этих факторов являются: состояние здоровья
родителей и образ их жизни до брака, самый брак и условия, его сопровождающие,
состояние родителей в момент зачатия и, наконец, образ жизни и состояние
здоровья самой матери во время беременности. Образ жизни отца до вступления в
брак имеет огромное влияние на состояние его здоровья, на его силы, а следовательно, и на его способность к воспроизведению. У нас сложилась поговорка
«Быль молодцу не в укор», видимо, доказывающая, что народ не осуждает распутной
жизни холостяков... Дети подобных субъектов в большинстве случаев отличаются
крайней слабостью, предрасположением ко всевозможным заболеваниям, страдают
хроническими болезнями или представляют из себя каких-то выродков,
следовательно, ложатся тяжелым бременем на то же общество» (Жук В.Н., 1900). Как
актуально, на наш взгляд, эти слова звучат сегодня, и каким грозным
предупреждением они являются. Формируется впечатление, что здоровье
новорожденных и детская смертность лишь в небольшой степени зависит от уровня
реанимационной помощи, и ее развитие не единственный и, вероятно, учитывая
результаты катамнестических исследований, не лучший путь сохранения здоровья
населения.
Уместно отметить, что аналогичные тенденции наблюдаются в
большинстве так называемых развитых стран, например в США. Например,
младенческая смертность среди «черных» детей в США в 2,5 раза выше, чем среди
«белых». И не последнее место среди причин смертности, как подчеркивают Tomashek
K.M. et al. (2003), обуславливают факторы, прямо или косвенно связанные со
здоровьем матери или/и отца.
Как известно, одним из объективных критериев в медицине являются
данные патологоанатомического исследования. В Научном центре здоровья детей
РАМН Нисневич Л.Л. и соавт. (2007) было проведено сравнительное
патологоанатомическое исследование 611 плодов, новорожденных и детей, умерших на
первом году жизни. Патологоанатомические данные сопоставлены с клиникой.
Оказалось, что по сравнению с аналогичным исследованием, проведенным в это же
прозектуре 15 лет назад, состояние здоровья матерей умерших детей значительно
ухудшилось. Менее 35% женщин были здоровы соматически. 85% имели осложненный
акушерско-гинекологический анамнез. Настоящая беременность и роды у 93%
протекали с различными осложнениями. В 100% случаев выявлено то или иное
поражение плаценты и пуповины, имевшие воспалительный, как правило, инфекционный
генез. Таким образом, данное исследование подтверждает мысль о том, что
большинство проблем, приведших этих детей к гибели, лежат в антенатальном
периоде и по сути являются плохо управляемыми медицинскими средствами и
методиками.
Понятно, что здоровье нации определяется прежде всего здоровьем
людей детородного возраста и их способностью к рождению здоровых детей. Именно
это обстоятельство побудило ВОЗ в 1984 г. ввести понятие «репродуктивное
здоровье». Согласно определению ВОЗ (1994) репродуктивное здоровье – это
состояние полного физического, умственного и социального благополучия, а не
просто отсутствие болезней или недугов во всех вопросах, касающихся
репродуктивной системы, ее функций и процессов, включая воспроизводство и
гармонию в психосоциальных отношениях в семье (цит. по Юсуповой А.Н., 2004).
Считаем, что на этих вопросах кратко необходимо остановиться. Мы не будем в
данной главе подробно останавливаться на причинах нарушений здоровья, в
частности репродуктивного, у населения нашей страны, поскольку этот вопрос
подробно рассмотрен в главе 18.
Конечно, огромное беспокойство вызывает снижение рождаемости в 2
раза за последние
10-15 лет, но еще большее опасение вызывает возрастание числа
патологических родов, обусловленных ухудшением состояния здоровья беременных
женщин (таблицы 4, 5).
Таблица 4. Динамика заболеваемости беременных в России в 1991-2006
гг. (на 100 беременных) (Суханова Л.П., Глушенкова В.А., 2007)
|
Показатель
|
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
|
Анемия беременных |
16,6 |
21,6 |
25,5 |
29,2 |
34,4 |
35,8 |
37,8 |
38,6 |
|
Гестоз беременных |
11,1 |
12,0 |
13,1 |
14,4 |
14,9 |
15,9 |
16,9 |
17,6 |
|
Эклампсия, преэклампсия |
0,2
|
0,2
|
0,3
|
0,3
|
0,3
|
0,4
|
0,6
|
0,6 |
|
Болезни щитовидной железы |
1,0
|
1,4
|
2,0
|
2,5
|
3,1
|
3,7
|
4,7
|
6,1 |
|
Болезни системы кровообращения |
5,5
|
6,1
|
6,7
|
7,5
|
7,7
|
8,7
|
9,4
|
10,0 |
|
Патология мочеполовой системы |
8,0
|
9,4
|
10,8 |
12,3 |
12,9 |
13,8 |
14,6 |
15,4 |
|
Венозные осложнения |
1,8
|
2,1
|
1,9
|
2,1
|
2,3
|
2,4
|
2,6
|
2,9 |
|
Сахарный диабет |
0,1
|
0,1
|
0,2
|
0,1
|
0,1
|
0,1
|
0,1
|
0,1 |
|
Число заболевших беременных |
-
|
-
|
-
|
-
|
-
|
-
|
-
|
- |
|
Показатель
|
1999 |
2000 |
20021 |
2002 |
2003 |
2004 |
2005 |
2006 |
2006/1991 (%)
|
|
Анемия беременных |
41,2
|
43,9
|
42,7
|
42,8
|
41,8
|
41,7
|
41,5
|
41,6
|
250,5
|
|
Гестоз беременных |
19,4
|
21,4
|
21,2
|
21,6
|
21,6
|
21,5
|
21,6
|
20,8
|
187,4
|
|
Эклампсия, преэклампсия |
2,6
|
2,3
|
2,1
|
2,0
|
2,7
|
2,1
|
2,4
|
2,0
|
1053,4
|
|
Болезни щитовидной железы |
7,1
|
8,4
|
9,0
|
9,1
|
8,7
|
8,4
|
8,3
|
8,0
|
806,8
|
|
Болезни системы кровообращения |
9,4
|
10,2
|
9,8
|
10,2
|
14,0
|
10,4
|
10,6
|
10,9
|
198,9
|
|
Патология мочеполовой системы |
17,5
|
18,6
|
18,6
|
19,4
|
19,9
|
20,3
|
21,2
|
21,3
|
265,9
|
|
Венозные осложнения |
3,3
|
3,4
|
3,2
|
3,5
|
3,6
|
3,7
|
3,9
|
4,1
|
229,7
|
|
Сахарный диабет |
0,1
|
0,1
|
0,1
|
0,1
|
0,2
|
0,2
|
0,2
|
0,2
|
163,5
|
|
Число заболевших беременных |
78,7
|
79,1
|
77,8
|
77,2
|
77,7
|
77,8
|
77,6
|
79,6
|
101,1
|
В некоторых регионах частота нормальных родов не превышает 17-20%
(Игнатьева Р.К. и соавт., 2000). По данным официального отчета комитета по
здравоохранению Санкт-Петербурга (2003), в 2001-2002 гг. только треть родов от
общего количества были нормальными. К сожалению, о здоровье отцов в настоящее
время почти не упоминают. Косвенным показателем состояния здоровья матерей
является количество преждевременных родов. Необходимо отметить, что этот
показатель в нашей стране существенно выше, чем во многих странах мира (см.
таблицу в приложении № 2). В Санкт-Петербурге количество преждевременных родов в
течение последнего десятилетия составляет 5-6% (в 2008 году – 5,5%).
Таблица 5. Частота нормальных (без патологии) родов в РФ (Фролова
О.Г., Мельник Т.Н., 1996)
|
Годы
|
1992
|
1993 |
1994 |
1995 |
|
Число принятых в стационаре нормальных родов (%) |
45,3
|
40,2 |
37,9 |
36,0 |
Также отмечается возрастание генитальной и экстрагенитальной
патологии у женщин и количества медицинских абортов, вредное действие которых
трудно переоценить. Так, например, обследуя детей с инфекционной патологией, мы
обнаружили, что подавляющее большинство матерей, чьи дети заболели сепсисом
и пневмонией, в неонатальный период имели сочетание генитальной и
экстрагенитальной патологии в виде инфекций, соматических заболеваний,
гестозов, нарушений питания и т.д. (см. таблицу 6).
Еще раз повторимся, что при анализе таблицы создается впечатление,
что ни один ребенок не попал на отделение реанимации «случайно», а все имели
сочетание антенатальных
факторов риска, реализация которых в конечном итоге и привела к
необходимости реанимационных мероприятий. Поскольку цели и задачи данной книги
другие, то мы не будем останавливаться на анализе факторов, представленных в
таблице, хотя, на наш взгляд, это представляет определенный интерес. Фактор, на
который хотели бы обратить внимание, – количество абортов в нашей стране (см.
таблицы 6-11 и рисунок 3).
Таблица 6. Сравнительная клиническая характеристика течения
антенатального периода у обследованных групп новорожденных (Иванов Д.О., 2002)
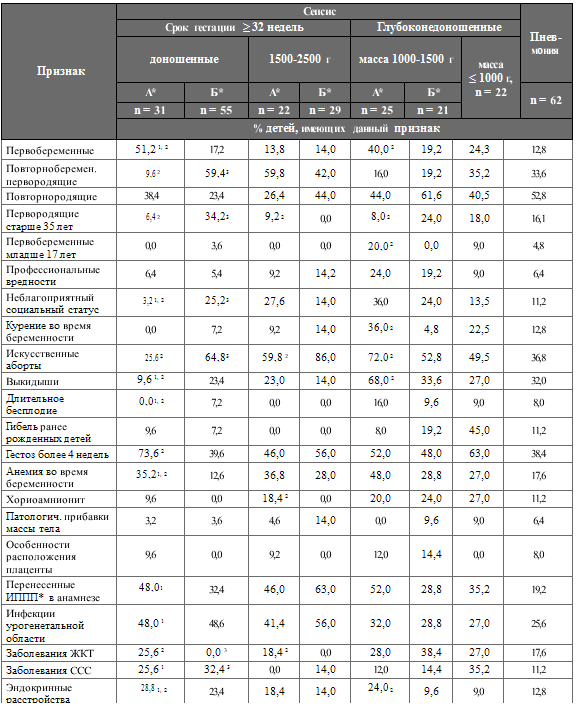
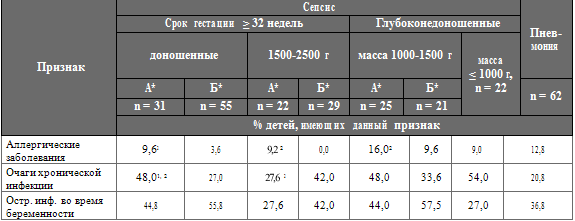
Примечание. А* – гипоэргический вариант сепсиса; Б* –
гиперэргический вариант сепсиса; 2 – р < 0,05 – между вариантом А и вариантом
Б; 1 – р < 0,05 между вариантом А сепсиса и пневмонией; 3 – р < 0,05 между
вариантом Б и пневмонией.
Таблица 7. Динамика абортов в России в 1991-2006 гг. (по
статистической форме № 13) (Суханова Л.П., Глушенкова В.А., 2007)
|
Показатель
|
1991 |
1992 |
1995 |
1999 |
2000 |
2001 |
|
Число всех абортов на 1000 женщин фертильного возраста |
100,3 |
90,3 |
67,6 |
52,8 |
49,5 |
46,7 |
|
Число всех абортов на 100 родившихся живыми и мертвыми |
199,3 |
204,0 |
187,4 |
170,6 |
156,2 |
142,2 |
|
Все искусственные аборты
|
|
Медицинские легальные на 1000 женщин фертильного возраста |
86,4 |
79,1 |
58,1 |
43,7 |
41,4 |
38,9 |
|
Медицинские легальные на 100 родившихся живыми |
175,8 |
182,1 |
163,2 |
141,4 |
128,6 |
116,6 |
|
Криминальные на 1000 женщин фертильного возраста |
0,379 |
0,281 |
0,138 |
0,106 |
0,068 |
0,062 |
|
Неуточненные на 1000 женщин фертильного возраста |
3,21 |
3,13 |
2,52 |
2,23 |
2,15 |
2,11 |
|
Все вынужденные аборты
|
|
Самопроизвольные аборты на 1000 женщин фертильного возраста |
6,45 |
5,70 |
4,89 |
4,37 |
4,45 |
4,28 |
|
Самопроизвольные аборты на 100 родившихся живыми |
13,2 |
13,2 |
13,9 |
14,2 |
13,9 |
12,9 |
|
Аборты по медицинским показаниям на 1000 женщин фертильного
возраста |
1,57 |
1,31 |
1,18 |
1,12 |
1,08 |
1,05 |
|
Аборты по медицинским показаниям на 100 родившихся живыми |
3,22 |
3,03 |
3,34 |
3,66 |
3,39 |
3,17 |
|
Аборты по социальным показаниям на 1000 женщин фертильного
возраста |
-
|
0,71 |
0,83 |
1,19 |
1,10 |
1,05 |
|
Аборты по социальным показаниям на 100 родившихся живыми |
|
1,65 |
2,34 |
3,88 |
3,50 |
3,21 |
|
Структура абортов (% к общему числу абортов)
|
|
Доля всех искусственных абортов от числа всех, % |
89,7 |
91,4 |
89,8 |
87,3 |
86,8 |
86,5 |
|
Доля всех вынужденных абортов (спонтанных, по медицинским и
социальным показаниям), % от числа всех абортов |
10,3 |
8,6
|
10,2 |
12,7 |
13,2 |
13,5 |
|
Показатель
|
2002 |
2003 |
2004 |
2005 |
2006 |
2006/1991 г |
|
Число всех абортов на 1000 женщин фертильного возраста |
44,6 |
41,9 |
40,1 |
37,5 |
35,6 |
35,5
|
|
Число всех абортов на 100 родившихся живыми и мертвыми |
128,3 |
115,9 |
109,0 |
104,6 |
96,0 |
48,2
|
|
Все искусственные аборты
|
|
Медицинские легальные на 1000 женщин фертильного возраста |
37,0 |
34,5 |
32,7 |
30,1 |
28,5 |
33,0
|
|
Медицинские легальные на 100 родившихся живыми |
104,1 |
93,2 |
88,4 |
84,4 |
76,7 |
43,6
|
|
Криминальные на 1000 женщин фертильного возраста |
0,047 |
0,061 |
0,037 |
0,037 |
0,031 |
8,2
|
Окончание таблицы 7
|
Показатель
|
2002 |
2003 |
2004 |
2005 |
2006 |
2006/1991 г |
|
Неуточненные на 1000 женщин фертильного возраста |
2,04 |
2,04 |
1,93 |
1,82 |
1,70 |
53,0
|
|
Все вынужденные аборты
|
|
Самопроизвольные аборты на 1000 женщин фертильного возраста |
4,46 |
4,36 |
4,32 |
4,21 |
4,26 |
66,0
|
|
Самопроизвольные аборты на 100 родившихся живыми |
12,6 |
11,8 |
11,7 |
11,9 |
11,5 |
87,1
|
|
Аборты по медицинским показаниям на 1000 женщин фертильного
возраста |
1,06 |
1,12 |
1,21 |
1,07 |
1,12 |
71,3
|
|
Аборты по медицинским показаниям на 100 родившихся живыми |
2,99 |
3,05 |
3,28 |
3,02 |
3,03 |
94,9
|
|
Аборты по социальным показаниям на 1000 женщин фертильного
возраста |
1,00 |
0,77 |
0,15 |
0,07 |
0,05 |
6,9
|
|
Аборты по социальным показаниям на 100 родившихся живыми |
2,90 |
2,13 |
0,40 |
0,19 |
0,13 |
8,1
|
|
Структура абортов (% к общему числу абортов)
|
|
Доля всех искусственных абортов от числа всех, % |
85,7 |
85,4 |
86,0 |
85,7 |
84,8 |
94,5
|
|
Доля всех вынужденных абортов (спонтанных,
по медицинским и социальным показаниям), % от числа всех
абортов |
14,3 |
14,6 |
14,0 |
14,3 |
15,2 |
147,8
|
Как показывает анализ таблиц и рисунка 3, хотя в России в последние 10-15 лет
наметилась обнадеживающая тенденция снижения количества абортов, тем
не менее этот показатель в России остается одним из самых высоких среди
европейских стран.
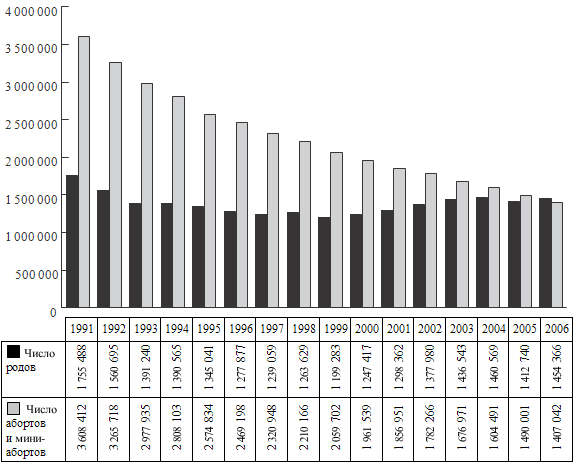
Рисунок 3. Динамика количества родов и искусственных абортов в
России
Кроме того, остается высоким показатель количества абортов среди женщин
младше 20 лет. Как правило, этим у них, к сожалению, заканчивается первая
беременность. Так, Юсупова А.Н. (2004), опираясь на собственные данные, обращает
внимание, что около 8% девушек, не достигших 15 лет, и около 50% 15-19-летних
прерывают уже вторую беременность. По данным Щербука Ю.А. и соавторов (2009) в
2008 году в Санкт-Петербурге было абортировано 2457 женщин до 19 лет.
Таблица 8. Количество абортов на 1000 рожденных в 1999 г. (данные
Веселковой И.Н. и Ю.М. Комарова, 2002)
|
Страна
|
Количество абортов
|
|
Россия |
1695
|
|
Белоруссия |
1451
|
|
Эстония |
1156
|
|
Румыния |
1107
|
|
Болгария |
1001
|
|
Латвия |
929
|
|
Молдавия |
724
|
|
Венгрия |
697
|
|
Казахстан |
662
|
|
Литва |
517
|
|
Чехия |
415
|
|
США |
387
|
|
Франция |
254
|
|
Великобритания |
233
|
|
Европейский Союз |
193
|
Конечно, в Санкт-Петербурге отмечаются общероссийские тенденции,
хотя имеются и особенности (см. таблицы 9, 10). Возможно, они отмечаются и в
других регионах нашей страны, но, к сожалению, этими данными мы не располагаем.
Общая тенденция обнадеживающая – снижение количества абортов, хотя их
количество превосходит количество родов.
Таблица 9. Динамика абортов в Санкт-Петербурге (Комитет по
здравоохранению администрации Санкт-Петербурга, 2003)
|
Показатель
|
Годы
|
|
1999
|
2000
|
2001
|
2002
|
|
Общее число абортов (тыс.) |
49 958
|
47 883
|
42 399
|
42 035
|
|
На 1000 женщин фертильного возраста |
39,1
|
38,6
|
34,1
|
34,4
|
|
Число абортов на 100 родов |
162,2
|
138,9
|
117,2
|
107,4
|
|
в т.ч. мини-аборты (тыс.) |
12069
|
12714
|
9876
|
9156
|
|
Удельный вес мини-абортов (в %) |
24,2
|
36,7
|
23,3
|
21,8
|
|
Число мини-абортов на 1000 женщин фертильного возраста |
9,4
|
9,8
|
7,9
|
7,4
|
Таблица 10. Типы абортов (без учета мини-абортов), %
(Комитет по здравоохранению администрации Санкт-Петербурга, 2003)
|
Типы абортов
|
Годы
|
|
1999
|
2000
|
2001
|
2002
|
|
Всего прерываний беременности (без мини абортов) |
100,0
|
100,0
|
100,0
|
100,0
|
|
Из них: |
|
самопроизвольные |
11,9
|
17,8
|
12,0
|
14,1
|
|
Типы абортов
|
Годы
|
|
1999
|
2000
|
2001
|
2002
|
|
медицинские (легальные) |
75,2
|
68,3
|
70,8
|
67,3
|
|
по медицинским показаниям |
1,9
|
2,8
|
6,1
|
7,2
|
|
криминальные |
0,06
|
0,05
|
0,04
|
0,02
|
|
не уточнены |
8,7
|
8,7
|
9,7
|
9,3
|
|
по социальным показаниям |
2,2
|
2,4
|
1,4
|
2,0
|
Анализ таблицы 10 показывает, что криминальных абортов, несомненно
имеющих наиболее травмирующие последствия на организм женщины, ничтожно мало.
По медицинским показаниям было проведено в 2002 г. всего 7,2% от общего
количества абортов. По социальным – еще в 3,5 раза меньше. Если мы вычтем
самопроизвольные аборты (выкидыши), то получиться, что около 70% абортов
делается по желанию самих женщин. В связи с этим особое значение получают
данные, приведенные в таблицах 11-12. Относительное количество абортов,
проведенных на сроке гестации от 22 до 27 недель, невелико. Например, в 2003
году «всего» 3,1%. А вот если пересчитать в абсолютные цифры, то получится
1303 женщины, произведших аборт на сроке гестации 22-27 недель. Если
механически перенести цифры, а вероятно, так оно есть, около 70% из них сделали
аборт по собственному желанию. Если не больше. То есть в абсолютном выражении
869 женщин. Напомним, что к 27 неделям гестации масса тела нормально
развивающегося плода составляет около 1000 г.
Таблица 11. Структура абортов по срокам гестации, %
(Комитет по здравоохранению администрации Санкт-Петербурга, 2003)
|
Типы абортов
|
Годы
|
|
1999
|
2000
|
2001
|
2002
|
|
Всего прерываний беременности (без учета мини абортов) |
100,0
|
100,0
|
100,0
|
100,0
|
|
Из них: |
|
до 12 недель |
89,6
|
89,1
|
90,6
|
90,5
|
|
от 22 до 27 недель гестации |
2,8
|
2,5
|
2,7
|
3,1
|
Таблица 12. Структура по массе тела новорожденных, родившимися
живыми по массе тела (в %) (Комитет по здравоохранению администрации
Санкт-Петербурга, 2003)
|
Показатель
|
Годы
|
|
1999
|
2000
|
2001
|
2002
|
|
2500 г и выше |
86,6
|
94,0
|
94,1
|
94,0
|
|
До 2499 г |
6,8
|
6,0
|
5,9
|
6,0
|
|
Менее 1000 г (количество детей, человек) |
66
|
64
|
46
|
92
|
В таблице 12 приведено распределение новорожденных, родившихся
живыми по массе тела. Детей с массой тела менее 1000 г родилось 92 человека. Мы
сейчас не обсуждаем, много это или мало. Вопрос в другом. Для выхаживания этих
92 человек существуют отделения реанимации, целая детская больница. И это,
конечно, хорошо. Но две несопоставимых цифры –
92 и 869 человек. Пусть нас упрекнут в фантазии, но, следуя статистике,
большинство бы из этих детей, не говоря уже об абортированных на более ранних
сроках, родились бы доношенными, им бы не потребовалось проведение интенсивной
терапии и реанимации и т.д. Почти что 1000 детей только в Санкт-Петербурге. А по
всей России? Что же мы делаем? А вот что. Позволим себе цитату из доклада
Игнатьевой Р.К., Марченко С.Г. «Общие перинатальные потери в
Российской Федерации», сделанном на IV съезде Российской ассоциации специалистов
перинатальной медицины в 2002 г.: «Помимо этого, в 2000 году в гинекологических
стационарах страны было зарегистрировано еще 29 907 прерываний беременности при
сроке 22-27 недель, причем около половины из них закончились
самопроизвольными преждевременными
родами, а остальные беременности прерваны по медицинским и социальным
показаниям. Таким образом, в 2000 году суммарные перинатальные потери составили
более 64 000 плодов и детей, причем только 25% из них зарегистрированы
официально в органах ЗАГС и отражены в показателе перинатальной смертности». 64
000! Есть целые государства в Европе, численность населения которых меньше:
Монако, Лихтенштейн, Андорра, Сан-Марино и т.д. Целые государства… Каждый год…
Дети...
Дети – это взгляды глазок боязливых, Ножек шаловливых
по паркету стук, Дети – это солнце в пасмурных мотивах, Целый мир
гипотез радостных наук.
Вечный беспорядок в золоте колечек, Ласковых словечек
шепот в полусне, Мирные картинки птичек и овечек,
Что в уютной детской дремлют на стене.
Дети – это вечер, вечер на диване,
Сквозь окно, в тумане, блестки фонарей, Мерный голос
сказки о царе Салтане,
О русалках-сестрах сказочных морей.
Дети – это отдых, миг покоя краткий, Богу у кроватки
трепетный обет,
Дети – это мира нежные загадки, И в самих загадках
кроется ответ.
Цветаева М.И.
Конечно, Санкт-Петербург не является исключением. В целом по
Российской Федерации по количеству поздних абортов ситуация не улучшается: их
частота даже увеличивается – с 1,43% в 2004-2005 гг. до 1,46% в 2006 г. (см.
рисунок 4).
С нашей точки зрения, патогенное действие повторных искусственных абортов
реализуется через многие механизмы:
1. Воспалительные процессы репродуктивных органов с частой
хронизацией процесса.
Согласно исследованиям Пасечникова Ю.П., Удовиченко Ю.П. (1989),
если после первого аборта воспалительные заболевания отмечаются у 16%
женщин, то после третьего – у 100%.
2. Изосенсибилизацию (гестоз, ГБН, тромбоцитопенические пурпуры
и т.д).
3. Изменения иммунно-эндокринного статуса женщины, приводящие в
дальнейшем к нарушению иммунологического контроля репродукции, «привычному
невынашиванию», недонашиванию и порокам развития, а также развития ИДС
матери и плода. Такая точка зрения согласуется с представлением о едином
иммуно-нейроэндокринном уровне регуляции целого. Лекишвили Н.В. (1995)
установила, что частота выкидышей на разных сроках у женщин, имевших аборт в
анамнезе, в 8-10 раз выше по сравнению с женщинами, не производивших аборт.
Баранов А.А. (1994) указывает, что частота выкидышей коррелирует с
количеством абортов. Например, если после первого аборта выкидыши наблюдаются у 2,4% женщин, то после производства 2 и более абортов – у 10,0%, то
есть частота увеличивается в 5 раз. Показано (Пшеничникова Т.Я., 1991), что у
60% первородящих в возрасте старше 30 лет бесплодие или невынашивание
беременности вызвано искусственными абортами, а у 60-80% женщин, имеющих
вторичное бесплодие, причиной его является предшествующий искусственный
аборт. Усачева Е.А. (2007) продемонстрировала, что дети, рожденные от матерей
с «привычным невынашиванием беременности» имеют инвалидизацию – 7,2%, врожденные заболевания – у 45% детей и
отставание в нервнопсихическом развитии – у 27,2% детей.
4. Нарушение тонуса матки, способствующее возникновению
нарушений сократительной способности во время родов, возникновению слабости и
дискоординированности родовой деятельности, приводящей к затяжным родам и,
как следствие, к возникновению родовых травм. Так, слабость родовой
деятельности, по данным Баранова А.А. и соавт. (1994), в 4 раза чаще
встречается у женщин, прервавших первую беременность, по сравнению с
первобеременными, не имевшими аборта в анамнезе. Кроме того, нарушение тонуса
матки может приводить к нарушению «объемного торможения» – тормозящего влияния
ограниченного объема и упругости матки на развитие плода. По мнению Мазурина
А.В., Воронцова И.М. (2001), этот механизм ответственен за формирование
анатомического соответствия размеров плода и родовых путей матери. После
абортов этот механизм может быть нарушен, что приводит к развитию задержки
развития плода или наоборот, к увеличению его массы. Как указывает
Чередниченко Т.С. (2001), у новорожденных, родившихся от матерей с
искусственным абортом, в анамнезе в 3 раза чаще по сравнению с контрольной
группой встречается асфиксия, в 2,5 раза больше детей с морфофункциональной
незрелостью, в ранний неонатальный период у них в 2 раза чаще встречаются
нарушения адаптации, носящие выраженный характер. В первый год жизни в данной
группе детей в 3 раза чаще по сравнению с группой контроля, встречается
энцефалопатия, в 2 раза чаще они болеют острыми респираторными заболеваниями,
при этом они протекают длительнее и тяжелее.
5. Микроранения стенки матки, вызывающие нарушения ее
гистологической структуры, приводящие к нарушениям прикрепления плаценты с последующим
развитием хронической гипоксии плода. Осложнение это нередкое. Достаточно
отметить, что по данным Кузнецовой М.А. и соавт. (1991), послеабортные
кровотечения, обусловленные травматическими

Рисунок 4. Динамика удельного веса абортов в сроке 22-27 недель
беременности в России (в % к общему числу абортов)
повреждениями стенок полости матки, встречаются у 5-20%
пациенток. Согласно исследованиям Баранова А.А. и соавт. (1994), проведенным
в Чувашии, частота послеабортовых кровотечений составляет 6%, а воспалительных
заболеваний – 5%. Частота этих осложнений резко растет по мере увеличения
числа повторных абортов. Среди женщин, перенесших
4 аборта и более, кровотечения отмечены у 14,1%, а воспалительные
заболевания – у 10,6%.
6. В докладе научной группы ВОЗ (Женева, 1980) обращается
внимание на крайне неблагоприятные психологические аспекты аборта.
Установлено, что следствием аборта являются стойкие нарушения
эмоционально-вегетативного и вегетососудистого характера.
7. Начиная с 80-х годов (после включения абортов в официальную
статистику причин материнской смертности) аборты начали занимать в большинстве
регионов России первое место среди всех причин материнской смертности (от 20
до 50%). И хотя показатель материнской смертности в настоящее время (менее 25
на 100 000 живорожденных детей) меньше, чем в конце 90-х годов, он все равно
остается в 10 раз выше, чем в странах Европы и США. В Санкт-Петербурге
показатель материнской смертности в 2008 году составил
16,9 (Щербук Ю.А. и соавт., 2009). И основной причиной
материнских потерь являются все виды абортов, например, составляя в 2000 г.
24,2%, а в 2005 г. – 16,8% (см. таблицу 13).
Таблица 13. Динамика материнской смертности в России в 1991-2005
гг.
|
Показатель
|
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
|
Материнская смертность (абс. число по данным МЗ РФ) |
-
|
1027 |
882 |
889 |
792 |
715 |
690 |
|
Материнская смертность (абс. число по данным Росстата) |
941 |
806 |
712 |
737 |
727 |
638 |
633 |
|
Материнская смертность (на 100 000 родившихся живыми)
по данным Росстата |
52,4 |
50,8 |
51,6 |
52,3 |
53,3 |
48,9 |
50,2 |
|
Доля акушерской смерти (при сроке гестации более
28 нед.) |
67,0 |
66,6 |
63,9 |
67,2 |
69,5 |
69,6 |
67,1 |
|
Структура материнской смертности (%)
|
|
Внематочная беременность |
8,3 |
9,2 |
7,4 |
7,7 |
7,3 |
7,2 |
8,5 |
|
Аборты |
24,8 |
24,2 |
28,7 |
25,1 |
23,2 |
23,2 |
24,3 |
|
Кровотечение |
13,5 |
14,1 |
13,8 |
11,8 |
12,5 |
13,3 |
11,4 |
|
Поздний токсикоз |
14,8 |
11,4 |
12,1 |
12,2 |
9,9 |
13,0 |
10,6 |
|
Сепсис |
3,0 |
4,6 |
3,4 |
4,5 |
4,5 |
5,3 |
4,7 |
|
Непрямые причины акушерской смерти (ЭГЗ) |
-
|
-
|
-
|
-
|
-
|
-
|
-
|
|
Другие осложнения беременности и родов (до 1998 г., включая ЭГЗ) |
35,7 |
36,5 |
34,7 |
38,7 |
42,5 |
37,9 |
40,4 |
|
Показатель
|
1998 |
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
|
Материнская смертность (абс. число по данным
МЗ РФ) |
640 |
587 |
572 |
538 |
529 |
493 |
440 |
404 |
|
Материнская смертность (абс.число по данным
Росстата) |
565 |
537 |
503 |
479 |
469 |
463 |
352 |
370 |
|
Материнская смертность (на 100 000 родившихся живыми) по данным
Росстата |
44,0 |
44,2 |
39,7 |
36,5 |
33,6 |
31,9 |
23,4 |
25,4 |
|
Доля акушерской смерти (при сроке гестации более 28 нед.) |
70,1 |
66,9 |
69,2 |
73,9 |
74,2 |
78,2 |
77,0 |
77,6 |
|
Структура материнской смертности (%)
|
|
Внематочная беременность |
7,1 |
8,9 |
6,6 |
5,0 |
7,2 |
5,2 |
5,1 |
5,7 |
|
Аборты |
22,8 |
24,0 |
24,3 |
21,1 |
18,6 |
16,6 |
17,9 |
16,8 |
|
Кровотечение |
13,1 |
18,2 |
16,7 |
16,5 |
15,8 |
23,1 |
18,2 |
17,0 |
|
Поздний токсикоз |
9,4 |
12,8 |
14,3 |
17,7 |
15,6 |
13,0 |
15,1 |
12,7 |
|
Сепсис |
3,9 |
4,3 |
3,6 |
3,8 |
4,3 |
3,9 |
4,0 |
3,8 |
|
Непрямые причины акушерской смерти (ЭГЗ) |
-
|
7,1 |
10,5 |
12,5 |
12,6 |
11,2 |
11,1 |
15,4 |
|
Другие осложнения беременности и родов
(до 1998 г., включая ЭГЗ) |
43,7 |
24,4 |
24,1 |
23,4 |
26,0 |
27,0 |
28,7 |
28,6 |
Заметим, что если сравнить эти данные с данными по США, то
смертность женщин в нашей стране от абортов в 20-25 раз выше, чем в США. При
этом необходимо учитывать, что в настоящее время, возможно, этот показатель еще
выше, поскольку начиная с 1993 года в США он не исчисляется количественно из-за
несоответствия стандартам надежности (малое количество смертей).
В настоящее время часто обсуждают и осуждают наше здравоохранение,
в том числе, а вернее, прежде всего работу медицинского персонала (врачей,
сестер). Да, наверное, есть недостатки. Но рискнем предположить, что,
вероятно, это самый последний фактор, влияющий на уровень здоровья населения.
Так, если обсуждать аборты, то согласно Юсуповой А.Н. (2004) только 17,5%
факторов, определяющих детерминацию частоты абортов, являются здравоохраненчискими факторами.
Возникает вопрос: что делать? Мы попытались на него ответить в 18
главе данной книги. Но хотим указать еще на ряд аспектов данной проблемы. У
аборта, как и у любого социального явления, имеется своя история. И она во
многом поучительна и может ответить на ряд важнейших вопросов. Задача книги не
позволяет осветить этот вопрос подробно, но на ряде исторических вех мы
остановимся. А выводы пусть делает читатель. В большинстве христианских стран
на всем протяжении их истории аборт считался тяжелейшим преступлением. Например,
в Германии согласно своду законов «Каролина» (XVI век) в случае уничтожения
плода полагалась смертная казнь. В России (цит. по Иванюшкину А.Я., 1999) в 1649
г. за проведение аборта также ввели смертную казнь. Она была отменена только сто
лет спустя. В царской России аборт был под полным запретом, его производство
влекло за собой уголовное наказание как для женщины, так и для врача. По
последнему до Октябрьской революции Российскому уголовному уложению 1903 года
женщина, виновная в умерщвлении плода, наказывалась тюремным заключением на
срок до 3 лет, а врач, произведший аборт – до 6 лет. «В этой стране всегда так»
– слышим мы возглас наших «просвещенных» сограждан. На это может ответить
следующее: в 1920 году в нашей стране был легализован аборт по желанию женщины.
На тот момент времени Россия стала первой и единственной страной мира,
легализовавшей искусственный аборт. Полная или частичная отмена уголовного
наказания за проведения аборта была введена: в Швеции – в 1946 г., в Великобритании – в 1967 г., в США – в 1973 г., в Испании – в 1978 г., во Франции – в
1979 г., в Голландии – в 1981 г.
Последнее положение, содержащие перечень показаний для проведения
искусственного аборта, было принято Правительством России 08.05.1996 и
называется «Об утверждении перечня социальных показаний для искусственного
прерывания беременности». Мы не будем перечислять эти показания – они широко
известны. Отметим, что под эти показания можно практически подвести любую
беременность. Как указывает Иванушкин А.Я. (1999), сегодня столь либеральное
законодательство по разрешению проведения искусственного аборта имеется, кроме
России, только в Швейцарии и Нидерландах, предполагая наличие 1 из 2 условий: 1) просьба женщины; 2) наличие медицинских или
социальных показаний. В то же время в мире в 98% стран искусственный аборт
разрешен в целях спасения жизни женщины, в 62% – в целях сохранения ее
физического или психического здоровья, в 42% – в случае беременности после
изнасилования или инцеста, в 40% – по причине серьезных дефектов у плода, в
29% – по экономическим и социальным причинам, и только в 21%, включая Россию, по
просьбе женщины.
Подводя итог, можно сказать:
Земное счастье – в доме детский смех. О, если б
душегубство прекратили!
Но вопиет на Небо страшный грех, А все живут, как
белены хватили.
Взгляните на магометанских жен – Там многочадство,
как благословенье! А тут сие благословенье – вон!
И языком блудят о Возрожденье!
Не при достатке? Это полбеды. Беда, что отовсюду
окружают, Беда, что враг уже сомкнул ряды, А наш народ себя
уничтожает!
Мы с жизнью в состоянии войны: Идет в России Третья
мировая.
Ну как же не хватили белены – Готовят ад и ожидают
Рая!
Иеромонах Роман (2003)
Рискнем отобрать у читателя время, но считаем своим долгом обратить
внимание еще на два обстоятельства, чрезвычайно актуальные для России, более
того, как и количество искусственных абортов, они управляемы: питание
беременных женщин и алкоголизация нашего населения. Итак, питание матери.
Заметим, что об этом много говорил и писал профессор Воронцов И.М. Иногда
создавалось впечатление, что это «был голос вопиющего в пустыне», но после его
ухода осталась все же не пустыня, а много людей, которые его услышали. Смеем
себя причислить к их числу.
Как часто бывает в науке, роль питания матери в формировании
последующего здоровья человека стала понятна при разрешении некоторого научного
тупика. Дело в том, что к началу 60-гг. прошлого века стало понятно, что известными факторами риска
невозможно объяснить возникновения большинства случаев ИБС. В 1964 г. появилось
исследование Rose G., показавшего, что у братьев больных с ИБС частота
мертворождений и неонатальная смертность в 2 раза превышает такие же показатели
в группе контроля.
Позже (Forsdahl A., 1977) было установлено, что имеется корреляция
между неонатальной смертностью и частотой возникновения заболеваний сердечно-сосудистой системы и атеросклерозом по 20 районам Норвегии. Автор
указанной работы пришел к заключению, что бедность и недостаточное питание в
детстве приводят к возникновению патологии ССС. Но в 1986 г. Barker D.J.P.,
Osmond C., сравнивая данные по Великобритании, установили, что частота
возникновения патологии ССС и показатели ранней неонатальной смертности
находятся в тесной корреляционной связи. Поскольку основная причина неонатальной
смертности, как правило, – недоношенность и связанные с ней осложнения, то это
наблюдение привело к возникновению гипотезы, что люди, родившиеся недоношенными, в последующем предрасположены к возникновению патологии ССС, в том числе и
ИБС. Однако позже было продемонстрировано (Osmond C. et al., 1993), что большее
значение в возникновении патологии ССС играет не срок гестации, а масса при
рождении (см. рисунок 5).
Видно, что у 15 726 мужчин и женщин, рожденных в 1911-1930 гг.,
показатели летальности от ишемической болезни сердца прогрессивно снижаются в
зависимости от массы тела при рождении. Увеличение летальности у мужчин,
рожденных с максимальным весом, связано с фактом их рождения от матерей с
сахарным диабетом.
Далее были проведены многочисленные исследования (Frankel S. et al.,
1996; Stein C.E. et al., 1996; Rich-Edwards J.W. et al., 1997) в Европе и
Америке, показавшие четкую взаимосвязь между весом при рождении и патологией ССС.
Например, Stein C.E. et al. (1996) установили, что у взрослых, рожденных с
массой тела менее 2500 кг, частота ИБС возрастает в 4 раза.
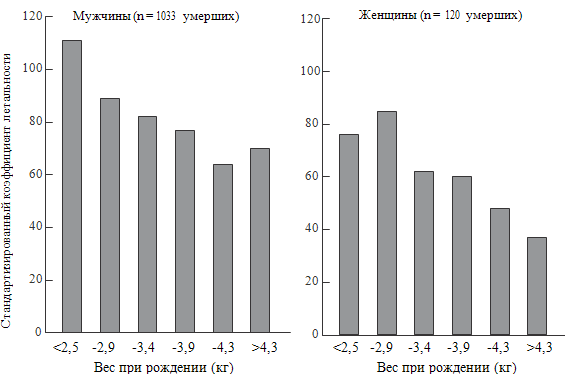
Рисунок 5. Показатели летальности от ИБС, выраженные как
стандартизированный коэффициент летальности, у 10 141 мужчины и 5585 женщин,
рожденных в Хартфордшире (Великобритания) с 1911 по 1930 гг., в зависимости от
массы тела при рождении (Osmond C. et al., 1993)
Также было установлено, что схожие закономерности отмечаются не только при
ИБС, но и при другой патологии: гипертонической болезни, сахарном диабете,
атеросклерозе, поликистозе яичников, гиперлипидемии,
гиперфибриногенемии, метаболическом синдроме и т.д. Результатом данных работ
явилась концепция «программирования развития», предполагающая, что патогенный
стимул, возникающий во время беременности, например дефекты питания беременной
женщины, имеет долгосрочные эффекты, приводя к указанной патологии. Позже в экспериментальных
работах было доказано, что диета с низким содержанием белка у беременных крыс
приводит к артериальной гипертензии у потомства, сохраняющейся в течение всей
жизни. Другие долгосрочные эффекты, связанные с дефектами питания у
экспериментальных животных, касались развития сахарного диабета,
гиперлипидемии, патологии почек и т.д. В таблице перечислены органы и системы,
для которых в настоящее время доказан эффект «программирования» как в
экспериментальных, так и в клинических исследованиях (см. таблицу 14).
Таблица 14. Ткани и системы, для которых установлен эффект
«программирования» (сводные литературные данные)
|
Органы или система
|
Примеры
|
Автор, год
|
|
Кардиоваскулярная |
Растяжимость сосудов |
Martyn C.N. et al., 1995 |
|
Функция эндотелия |
Leeson C.P.M. et al., 1997 |
|
Дыхательная система |
Объем легких |
Shaheen S.O., Barker D.J.P., 1994 |
|
Эндокринная система |
Ось гипоталамус – гипофиз –
надпочечники |
Clark P.M. et al., 1996 |
|
Метаболизм глюкозы и инсулина |
Hales C.N. et al., 1991; Barker D.J.P., et al., 1993 |
|
Ось гормон роста – IGF-I |
Fall C.H.D. et al., 1995 |
Окончание таблицы 14
|
Органы или система
|
Примеры
|
Автор, год
|
|
Репродуктивная система |
Возраст менархе |
Cooper C. et al., 1996 |
|
Синдром поликистоза яичников |
Cresswell J.L. et al., 1997 |
|
ЦНС |
Шизофрения |
Susser E. et al., 1996 |
|
Скелетные мышцы |
Инсулиновая резистентность |
Phillips D.I.W., 1996 |
|
Гликолиз в течение нагрузки |
Taylor D.J. et al., 1995 |
|
Кости |
Содержание минералов |
Cooper C. et al., 1997 |
|
Почки |
Ренин-ангиотензиновая система |
Martyn C.N. et al., 1996 |
|
Печень |
Метаболизм холестерола |
Barker D.J.P., 1995 |
|
Синтез фибриногена и YII фактора свертывания |
Martyn C.N. et al., 1995 |
|
Иммунная система |
Аутоантитела к антигенам щитовидной железы |
Phillips D.I.W. et al., 1993 |
|
Концентрация IgE |
Godfrey K.M. et al., 1994 |
|
1IGF-I – инсулинподобный фактор роста I; Ig – иммуноглобулин |
Далее исследователи продемонстрировали, что вес при рождении для развития в
последующем артериальной гипертензии является более значимым
фактором, чем курение, алкоголизация или избыточный вес.
О взаимосвязи между низким весом при рождении и изменением
метаболизма глюкозы (развитием сахарного диабета в последующем) сообщают
многочисленные исследования (Widdowson E.M., McCance R.A., 1975; Hales C.N. et
al., 1991; Valdez R. et al., 1994; McCance D.R. et al., 1994; Fall C.H.D. et al.,
1995; Curhan G.C. et al., 1996; Lithell H.O. et al., 1996; Barker J.P.,
1998; Srinivasan М. et al., 2003; Fernandez-Twinn D.S. et al.,
2006; Harder Т. et al., 2007), проведенные в Европе, США и Австралии (см.
таблицу 15) в последние 20-30 лет.
Таблица 15. Распространенность диабета 2 типа и нарушений
толерантности к глюкозе у взрослых в возрасте 59-70 лет в зависимости от массы тела при
рождении (Hales T. et al., 1996)
|
Средняя масса тела при рождении (кг) (кол-во больных)
|
Кол-во больных с диабетом 2 типа (%)
|
Кол-во больных с нарушенной толерантностью к глюкозе (%)
|
|
2,54 (n = 20)
|
10
|
40
|
|
2,95 (n = 47)
|
13
|
34
|
|
3,41(n = 104)
|
6
|
31
|
|
3,86 (n = 117)
|
7
|
22
|
|
4,31 (n = 54)
|
9
|
13
|
|
≥ 4,31 (n = 28)
|
10
|
14
|
|
Всего (n = 370)
|
7
|
25
|
Исследования, проведенные в Великобритании (Barker D.J.P. et al.,
1993-1998; Martyn C.N. et al., 1995), показали, что люди, имевшие низкий вес при
рождении (пренатальную гипотрофию), имели тенденцию к более высоким
концентрациям общего холестерина сыворотки, липопротеинов высокой плотности,
аполипопротеина В, фибриногена и YII фактора свертывания крови. Особенно высокие
концентрации указанных веществ отмечены у людей, рожденных с
гипопластическим (симметричным) вариантом задержки внутриутробного развития.
Указанные работы привели к переоценке влияния внутриматочной среды,
окружающей плод во время беременности. Если до 80-х гг. прошлого века благодаря
обстоятельным исследованиям Stein Z. et al. (1975), проанализировавших развитие
детей, родившихся в годы немецкой оккупации в Нидерландах (1940-1945), считали,
что на массу плода влияет пищевая обеспеченность женщины в последний триместр
беременности, то начиная с 90-х гг. считают по-другому. Указывают (Robinson
J.S. et al., 1995; Godfrey K.M., Barker D.J.P., 2000), что нарушение питания в
ранние сроки беременности играет гораздо более важное значение для последующей
жизни человека.
Кроме того, экспериментальные исследования, проведенные еще в 80-х
гг. XX века (Stewart R.J.C. et al., 1980) выявили, что если крысы находятся на
недостаточном питании белком в течение 12 поколений, то отмечается все большее
снижение массы тела в каждом последующем поколении. Даже если их начинают
нормально кормить, то требуется не менее 3 поколений, чтобы восстановить
нормальную массу и развитие. Аналогичные закономерности выявлены у людей.
Godfrey K.M., Barker D.J. (2000) показали, что у женщин, родившихся с низкой
массой тела, вне зависимости от массы, которую они имели на момент беременности,
чаще рождаются дети с низкой массой. Вес отца при рождении такого значения не
имеет (см. рисунок 6).
Хорошо известно, что достаточно часто не отмечается клинических
признаков у новорожденного, позволяющих при рождении выявить или хотя бы
заподозрить дефекты питания у беременной. Они начинают проявляться в старшем
возрасте (Belizan J.M. et al., 1997).
Хотя размер плаценты только косвенно отражает ее способность обеспечивать
плод кислородом и энергией, тем не менее ее размер связан с ростом и развитием
плода. Но, к сожалению, этот показатель и масса плаценты не позволяют оценить
наличие дефектов питания. Во множестве экспериментальных, а
главное, клинических исследований показано, что пищевые дефициты у беременной
приводят к увеличению массы плаценты, поэтому масса плаценты в полной мере не
отражает глубину энергетического дефицита у женщины, а соответственно, и у
плода. Так, американский исследователь Lumley L.H. (1998) показал, что женщины
Нидерландов, испытывавшие пищевой дефицит в первой половине беременности во
время голода 1944-1945 гг., родили детей с нормальной массой тела, но с
увеличенной массой плаценты. Он заключает, что в данной группе детей масса
тела ребенка не может служить показателем дефектов питания во время беременности, что необходимо
учитывать при оценке
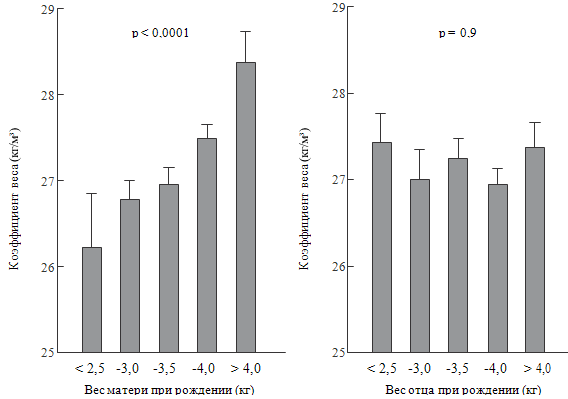
Рисунок 6. Зависимость массо-ростовых показателей у детей в
зависимости от массы тела их родителей при рождении (Godfrey K.M., Barker D.J.,
2000)
их дальнейшего здоровья. Также (Godfrey K. et al., 1996) было
установлено, что данная закономерность не зависит от массы тела матери, ее
социального статуса, курения и т.д.
Установлено, что прогностически значимо изменение массы плаценты
как в сторону уменьшения, так и увеличения, например, для развития ишемической
болезни сердца (Barker D.J.P. et al., 1993; Robinson J.S. et al., 1995).
Подводя итог, можно сказать, что в конце XX века в медицине была
создана новая ветвь, получившая название «нутригеномика». Основные принципы этой
ветви следующие (Kaput J., Rodrigues R.L., 2004 (цит. по Воронцову И.М. с соавт.,
2006)):
1. Экспрессия генов, как и структура ДНК, могут изменяться под
влиянием нутриентов
или биоактивных веществ пищи.
2. Питание может быть фактором риска для определенных
заболеваний у определенных
индивидуумов.
3. Возникновение хронических заболеваний, их тяжесть и
прогрессирование могут определяться наличием нутриент-регулируемых генов или их
мононуклеотидных полиморфизмов.
А что в России? А вот что. По данным Воронцова И.М. с соавт.
(2006), пищевые дефициты по наиболее значимым продуктам определяются у 64-87%
детей дошкольного и школьного возраста (см. таблицу 16).
Таблица 16. Частота дефицитов питания по различным продуктам
рациона у детей (Воронцов И.М. и соавт., 2006)
|
Группа продуктов рациона
|
Дефицит (% обследованных)
|
|
Мясо, рыба, яйца |
23
|
|
Жиры рыбного происхождения |
87
|
|
Молочные продукты |
64
|
|
Фрукты и овощи, кроме картофеля |
72
|
|
Картофель, хлеб, макароны |
13
|
Еще один аспект вопроса, связаного с питанием и плохо изученного, –
использование в России пищевых добавок, запрещенных к использованию в питании во
многих странах. Вот данные средств массовой информации (АиФ, 2008) (см. таблицу
17).
Таблица 17. Характеристика пищевых добавок
|
№
добавки |
Название
|
Где запрещена
|
Для чего используется |
Чем опасна
|
В каких продуктах используется
|
|
Е102 |
тартразин |
Норвегия, Австрия |
краситель |
формирование
бр. астмы, аллергии. Возможно, способствует развитию опухолей
щитовидной железы, вызывает повреждение хромосом |
кондитерские изделия, мороженое, напитки, газировка |
|
Е104 |
желтый хинолиновый |
США, Норвегия |
краситель |
может вызывать контактные дерматиты |
кондитерские изделия, мороженое, напитки |
|
Е107 |
желтый 2G |
США, Австралия |
краситель |
способствует гиперактивности у детей. Формирование бр.
астмы, аллергии |
|
|
Е110 |
желтый «солнечный закат» |
Норвегия |
краситель |
гиперактивность, ложная аллергия, повреждение хромосом |
кондитерские изделия, мороженое, напитки, лосось, креветки |
Продолжение таблицы 17
|
№
добавки |
Название
|
Где запрещена
|
Для чего используется |
Чем опасна
|
В каких продуктах используется
|
|
Е122 |
азорубин, кармуазин |
США, Швеция, Норвегия, Австрия |
краситель |
формирование
бр. астмы, аллергии |
кондитерские изделия, мороженое, напитки, пудинги, десерты,
фруктовые консервы |
|
Е124 |
понсо 4R, пунцовый 4R |
США, Норвегия |
краситель |
гиперактивность
у детей, формирование бр. астмы, аллергии |
кондитерские изделия, мороженое, напитки, пудинги, десерты,
фруктовые консервы, рыбные продукты |
|
Е128 |
Red2G |
США, Австралия, Европа (в России запрещен с 03.09.07) |
краситель |
канцероген |
колбасы и изделия из мяса |
|
Е129 |
красный очаровательный, алюра, Red AC |
Дания, Бельгия, Франция, Германия, Швейцария, Швеция,
Австрия, Норвегия |
краситель |
гиперактивность у детей |
кондитерские изделия, напитки |
|
Е131 |
синий паентованный V |
США, Австралия, Норвегия |
краситель |
аллергические реакции |
кондитерские изделия, напитки, десерты |
|
Е132 |
индигокармин |
Норвегия |
краситель |
аллергические реакции |
кондитерские изделия, ликеры, десерты, мороженое |
|
Е133 |
синий блестящий
FCF |
Бельгия, Франция, Германия, Швейцария, Швеция, Австрия,
Норвегия |
краситель |
аллергические реакции, гиперактивность у детей |
кондитерские изделия напитки, десерты |
|
Е142 |
зеленый S |
США, Швеция, Канада, Япония, Норвегия |
краситель |
|
кондитерские изделия |
|
Е151 |
черный блестящий BN |
США, Дания, Бельгия, Швеция, Австрия,Франция, Германия, Швейцария, Норвегия |
краситель |
аллергические реакции, гиперактивность у детей |
кондитерские изделия, напитки |
|
Е153 |
уголь растительный |
США |
краситель |
возможно канцерогенное действие |
драже, оболочка для сыра |
|
Е155 |
коричневый HT |
США, Дания, Бельгия, Франция, Германия, Швейцария, Швеция,
Австрия, Норвегия |
краситель |
формирование бр. астмы |
кондитерские изделия |
|
Е214
Е215
Е218
Е219 |
консерванты на основе гидроксибензойной кислоты |
во многих странах |
краситель |
аллерген |
молочные десерты, оболочки мясопродуктов и сыров, кондитерские изделия, выпечка |
|
Е236 |
муравьиная кислота |
во многих странах |
консервант |
хроническое токсическое действие, повреждение мочевыводящих
путей |
продукты из фруктов, дезинфекция бочек для пива и вина,
квашенные и консервированные овощи; рыбные маринады
и кислые рыбопродукты |
Окончание таблицы 17
|
№
добавки |
Название
|
Где запрещена
|
Для чего используется |
Чем опасна
|
В каких продуктах используется
|
|
Е239 |
гексаметилентетрамин |
во многих странах |
консервант |
канцероген |
икра, рыба, моллюски, сыры |
|
Е524
Е525
Е527
Е528 |
гидроксиды натрия, калия, аммония, магния |
во многих странах |
регуляторы кислотности |
раздражающее действие |
применяют при изготовлении рафинированных масел и для
снятия кожицы с овощей, корнеплодов
и фруктов |
|
Е530 |
оксид магния |
во многих странах |
препятствует слеживанию
и комкованию |
раздражающее действие |
сухие молоко и сливки |
|
Е553 |
синтетический силикат магния |
во многих странах |
используется при производстве карамели |
возможно токсическое действие |
карамель и прочие кондитерские изделия с блестящей поверхностью |
|
Е952 |
цикламат, цикламовая кислота |
США |
подсластитель |
канцероген |
напитки, кондитерские изделия, жевательная резинка, продукты
для больных диабетом |
Примечание. Общие обозначения пищевых добавок, входящих в
состав продуктов: Е100-Е182 – красители, усиливают, восстанавливают или
имитируют цвет продукта; Е200-Е299 – консерванты, повышающие срок хранения
продукта; Е300-Е399 – антиокислители, защищают от окисления, от прогоркания
жиров и изменения цвета. Е400-Е499 – стабилизаторы и загустители, повышают
плотность и вязкость, создавая иллюзию качественного продукта. Е500-Е599 –
эмульгаторы, создают однородную смесь несмешиваемых фаз, например воды и
масла. Е600-Е699 – усилители вкуса и аромата. Е900-Е999 – пеногасители,
предупреждают или снижают образование пены. В эту группу также относятся
подсластители, разрыхлители, регуляторы кислотности и др. добавки. Запрещенные
в России пищевые добавки: Е121 – цитрусовый красный краситель; Е123 – красный
амарант, краситель; Е240 – формальдегид, консервант.
На территории России использование пищевых добавок контролируется
национальными органами Госсанэпиднадзора и нормативными актами и санитарными
правилами Минздрава России. Основными документами являются: Федеральный закон «О
санитарноэпидемиологическом благополучии населения» от 30.03.1999 № 52-ФЗ;
Федеральный закон
«О качестве и безопасности пищевых продуктов» от 02.01.2000, №
29-ФЗ; Федеральный закон
«Основы законодательства Российской Федерации об охране здоровья
граждан» от 22.07.1993; СанПиН 2.3.2.1293-03 «Гигиенические требования по
применению пищевых добавок» – c 12 июня 2003 года.
Разрешенные в России, но представляющие опасность для здоровья добавки:
вызывающие злокачественные опухоли – Е103, Е105, Е121, Е123, Е125,
Е126, Е130, Е131, Е142, Е152, Е210, Е211, Е213-Е217, Е240, Е330, Е447;
вызывающие заболевания желудочно-кишечного тракта: Е221-Е226, Е320-Е322,
Е338-Е341, Е407, Е450, Е461-Е466; аллергены: Е230, Е231, Е232, Е239, Е311-Е313.
Вызывающие болезни печени и почек: E171-Е173, Е320-Е322 (http://www.vitash.narod.ru/food11.htm).
Еще одна проблема – потребление алкоголя. Проблема не нова.
Вспомним Ф.М. Достоевского: «Теперь в иных местностях, во многих даже
местностях, кабаки стоят уже не для сотен жителей, а всего для десятков; мало
того – для малых десятков. Есть местности, где на полсотни жителей и кабак,
менее чем на полсотни…Чем же, стало быть, они окупаются?! Народным развратом,
воровством, укрывательством, ростовщичеством, разбоем, разрушением семейства и
стыдом народным – вот чем они окупаются!.. Матери пьют, дети пьют, церкви
пустеют, отцы разбойничают; бронзовую руку у Ивана Сусанина отпилили и в кабак
снесли;
а в кабаке приняли! Спросите лишь одну медицину: какое может
родиться поколение от таких пьяниц….». Федор Михайлович верил, что народ сможет
противостоять этому злу, но не один, а с помощью своего образованного класса –
интеллигенции и духовенства.
Он оказался прав. Как указывает Углов Ф.Г. (1986), в 1858-1859 гг.
в России возникло мощное трезвенническое движение, что привело к значительному
снижению потребления алкоголя. Так, если в 1863-1866 гг. чистого спирта на
душу населения ежегодно приходилось в среднем 4,55 литра, то через 10 лет –
4,18, еще через 10 лет – 3,32, а в 1893 – 2,46 литра. В 1914 г. был принят и
действовал до 1925 г. «сухой» закон. В 1925 году, в год отмены сухого закона,
душевое потребление алкоголя в нашей стране равнялось 0,88 литра (БМЭ, 1928, т.
1). Таким образом, потребление алкоголя в начале XX века в России было одним из
самых низких в мире. Между тем в 1906-1910 гг. душевое потребление алкоголя
составляло во Франции – 22,9, Италии –
17,3, Швейцарии – 13,7, Испании – 10,8, Бельгии – 10,6, Австрии – 7,8,
Венгрии – 7,6 литра абсолютного алкоголя в год. Эти данные делают мифом
размышления некоторых западных исследователей и наших доморощенных «западников»,
что пьянство – «русская болезнь», изначально присущая русскому народу.
К сожалению, в настоящее время ситуация гораздо хуже. Приведем только факты.
Полностью с ними читатель может ознакомиться в журнале «Фома», №
3, 2008. Итак, уровень потребления алкогольных напитков, по официальным данным,
составляет в России в пересчете на стопроцентный алкоголь 10 литров на
взрослого человека, а по оценкам экспертов –
14-15 литров. Это означает, что каждый взрослый мужчина
потребляет в среднем по одной пол-литровой бутылке водки через день.
Максимально же допустимым для здоровья нации, по оценкам экспертов ВОЗ,
считается уровень в 8 литров.
В 2002 г. в России регулярно употребляли алкоголь 80,8% молодежи в
возрасте 11-24 лет, в сельской местности – свыше 90%.
По официальным данным, в 2005 г. в России насчитывалось около 3,5
млн наркологических больных, в том числе больных алкоголизмом – 2,3 млн человек.
По неофициальным данным, число таких больных достигает 5 млн (другими
словами, болен алкоголизмом каждый 29-й житель страны). При этом мужчины страдают от алкоголизма в
5 раз чаще женщин.
Доза в 200 мл водки – весьма скромная для российского мужчины (по данным
российского мониторинга экономического положения и здоровья населения за 2004
г., среди пьющих водку мужчин 20-55 лет лишь 22,7% потребляли менее 200 мл за
раз) – эквивалентна 80 и более миллилитров этилового спирта и представляет
опасность для жизни и здоровья человека. Таким образом, водочная структура
потребления алкоголя автоматически сдвигает подавляющее большинство потребляющих
водку россиян в зону повышенного риска.
Для среднестатистического человека 400 мл (во многих случаях и
меньше) этилового спирта, принятые одномоментно, – смертельно опасная доза.
Чтобы получить ее, достаточно выпить за короткое время литр водки или
аналогичных по содержанию алкоголя напитков (виски, коньяка, джина, самогона и
т.д.). Заметим про себя, что это в нашей действительности реально происходит
достаточно часто. Этот же показатель соответствует 4 литрам вина или ведру пива.
Важнейший коррелят алкогольной смертности – разница между
продолжительностью жизни женщин и мужчин. В непьющих мусульманских странах с
развитой системой здравоохранения и малопьющем Израиле эта разница составляет
4-5 лет. В странах «пивного» пояса этот разрыв в среднем ровняется 6 годам. В
промышленно развитых странах «винного» пояса – около 8 лет. Наибольший разрыв
наблюдается в «водочном» поясе – 10 лет. Печальное лидерство сохраняется за
Россией, где разрыв между средней продолжительностью жизни мужчин и женщин
составляет 14 лет. Постперестроечный период в России ознаменовался демографической катастрофой, получившей название «русский крест» (см. рисунок 7).
Рисунок 7. «Русский крест»: динамика рождаемости и смертности в
России в 1970-2005 гг. («Фома», № 3, март 2008)
Оказывается, судя по данным, приводимым Карпухиным Е.В. (1998), среди
«вредных» привычек, оказывающих воздействие на репродуктивное поведение женщины,
в том числе и на решение о проведении искусственного аборта, доминирующее
положение принадлежит злоупотреблению алкоголем мужа (полового партнера). Так,
по его данным, употребляли алкоголь 100,0% супругов (один раз
в неделю – 51,2%, несколько раз – 49,8%) жительниц как городов, так и сел,
имевших в анамнезе аборт. Стереотип поведения, вероятно, сказывается и на
женщинах, включенных в данное исследование. Алкоголь употребляли 61,4% женщин,
проживающих в городе (в том числе более 50% – 1 раз в неделю) и 56,8%
жительниц сельской местности (в том числе 47,4% – 1 раз в неделю).
По данным, приводимым Кошкиным И.В. (2008), только за период с 1990 по 2005
гг. число впервые взятых под наблюдение подростков, больных алкоголизмом,
выросло в 2 раза – с 9,2 до 18,5 на 100 000 подростков. Число, состоящих на
учете подростков, больных алкоголизмом, за этот же период времени
выросло более чем в 2,5 раза с – 13,6 до 36,7 на 100 000 подростков. Алкогольные
психозы, которые во взрослом населении считаются индикатором распространенности
алкоголизма, среди подростков регистрируются редко, так как для появления
алкогольного психоза должно пройти как минимум 2-3 года течения заболевания. В
начале 90-х гг. прошлого века их почти не отмечали и только в 1993 г. было
выявлено 30 подростков, впервые перенесших алкогольные психозы. В 1999 г. в
России под наблюдением наркологов находилось 47 подростков, а в 2000 г. 56
подростков, перенесших алкогольные психозы. Средний возраст, в котором молодежь
начинает потреблять алкоголь,
составляет 14 лет, причем в мегаполисах он еще ниже. Пьют
алкогольные напитки (включая пиво) ежедневно или через день 33,1% юношей и 20,1%
девушек. Пиво – наиболее любимый молодежью напиток: его предпочитают, по разным
данным, от 2/3 до 3/4 подростков. Каждый третий подросток в возрасте 12 лет
употребляет пиво, а в возрасте 13 лет – двое из каждых трех. Водку и вино пьют
до трети молодых людей. Доля злоупотребляющих спиртными напитками в школах
составляет 15,7%, в ПТУ – 24,4%, в техникумах и колледжах – 33,7%, в вузах –
32,4%. Массовое потребление пива подростки и молодежь начинают в среднем в 12
лет, вина – в 15 лет, водки – в 16 лет. Как показал ряд исследований – от 80 до
93-94% девочек-старшеклассниц употребляют алкогольные налитки. Причем в крупных
городах России большее количество по сравнению с их ровесниками мальчиками,
которые употребляют спиртное.
Вероятно, следующий аспект, напрямую связанный с алкоголизацией в нашей
стране, – изменение структуры детской смертности. А именно высокая смертность, а
в некоторых возрастных группах и возрастание ее от внешних
причин (см. таблицу 18 и рисунок 8).
Таблица 18. Возрастные показатели смертности детей по основным
классам причин смерти на 100 000 детей соответствующего возраста (для детей до 1
года – на 100 000 родившихся живыми) в России в 2005 г.
|
Показатель
|
Возраст
|
|
до 1 года |
1 год |
2 года |
3 года |
4 года |
5-9 лет |
10-14 лет |
15-19 лет |
|
Врожденные аномалии |
269,4
|
23,4
|
11,3
|
6,2
|
6,3
|
3,1
|
1,7
|
1,6
|
|
Внешние причины |
75,7
|
34,2
|
27,3
|
25,9
|
25,2
|
22,3
|
25,6
|
85,8
|
|
Болезни органов дыхания |
82,7
|
13,9
|
7,1
|
4,2
|
3,4
|
1,5
|
1,3
|
2,2
|
|
в т.ч.пневмония |
56,1
|
8,9
|
5,0
|
2,5
|
2,6
|
0,9
|
0,8
|
1,5
|
|
Болезни нервной системы |
22,9
|
11,3
|
6,1
|
4,8
|
5,3
|
3,6
|
2,8
|
3,4
|
|
Болезни системы кровообращения |
10,8
|
3,4
|
1,8
|
1,3
|
1,2
|
0,9
|
1,5
|
5,5
|
|
Инфекционные заболевания |
14,9
|
2,5
|
0,6
|
0,5
|
0,6
|
0,1
|
0,1
|
0,0
|
|
Новообразования |
6,3
|
5,4
|
5,7
|
6,5
|
4,9
|
4,0
|
3,9
|
5,8
|
|
Болезни системы пищеварения |
7,0
|
2,0
|
1,1
|
0,5
|
0,5
|
0,3
|
0,4
|
1,3
|
|
Эндокринные болезни |
5,2
|
0,7
|
0,4
|
0,6
|
0,5
|
0,5
|
0,5
|
0,7
|
|
Болезни крови |
3,6
|
1,2
|
0,8
|
0,4
|
0,3
|
0,2
|
0,2
|
0,3
|
Как указывает Дубровина Е.В.(2007) наблюдаетсяувеличениесмертностиотубийств(вовсехгруппах детей, особенно у младенцев), самоубийств (у детей от 10 до 14 лет) и
особенно от повреждений без уточнений, а также от неточно обозначенных и
неизвестных причин смерти, которые, как правило, связаны с насилием по отношению
к детям. За 17 лет детская смертность по указанным группам выросла в 1,5-4,3
раза. Как подчеркивает автор, особенно заметна данная ситуация в показателях младенческой смертности. В 2005 г. у детей до года ведущей внешней причиной
смерти являлось случайное удушение. На втором месте – неуточненные повреждения и
на третьем – убийства. При детальном анализе обстоятельств смерти младенцев,
погибших от внешних причин, бросается в глаза социальный статус их семей,
характеризующийся низким уровнем образования, доходов, склонностью к злоупотреблению алкоголем. Дубровина Е.В. делает вывод, что указанная
негативная тенденция связана с ростом социального неблагополучия населения в
нашей стране.
В 2006 г. Воронцов И.М. обращал внимание, что по сравнению с 1980
г., в 2002 г. количество убитых детей возросло в 1,5-2,0 раза (см. таблицы
18-19). При этом необходимо учесть, что по этому печальному показателю Россия
занимает 2-е место в мире.
Таблица 19. Количество убийств в России и других странах мира на
100 000 человек (данные WHO Mortality Database 2005 за 2002 г., цит. по Воронцову
И.М. с соавт., 2006)
|
Мужчины и мальчики
|
|
Возрастные группы
|
Россия,
1980 г.
|
Россия,
2002 г.
|
США,
2002 г.
|
Канада,
2002 г.
|
Швеция,
2002 г.
|
Англия,
2001 г.
|
|
Все возрастные группы |
19,6
|
50,2
|
9,2
|
2,2
|
1,3
|
4,0
|
|
0-1 года |
4,3
|
7,1
|
9,8
|
5,3
|
4,2
|
3,8
|
|
1-4 года |
1,0
|
1,6
|
2,5
|
0,8
|
0,0
|
0,9
|
|
5-14 лет |
1,5
|
2,0
|
1,1
|
0,1
|
0,2
|
0,6
|
|
15-24 года |
19,5
|
32,9
|
20,9
|
3,2
|
1,7
|
5,6
|
|
Женщины и девочки
|
|
Все возрастные группы |
7,1
|
14,1
|
2,7
|
0,8
|
0,6
|
0,8
|
|
0-1 года |
5,0
|
6,8
|
7,4
|
3,8
|
2,3
|
0,0
|
|
1-4 года |
0,8
|
1,1
|
2,1
|
0,6
|
0,6
|
2,8
|
|
5-14 лет |
0,8
|
1,6
|
0,7
|
0,3
|
0,2
|
0,3
|
|
15-24 года |
3,8
|
10,2
|
3,8
|
1,1
|
0,8
|
1,0
|
Анализируя детскую смертность от внешних причин, Царегородцев А.Д.
с соавт. (2004) рассматривает ее с точки зрения «профилактики жестокого
обращения с детьми и отсутствия заботы о них» (согласно стратегии Всемирной
организации здравоохранения по профилактике жестокого обращения с детьми). При
анализе причин детской смертности авторы выделяют особую группу факторов
немедицинского характера, среди которых наиболее
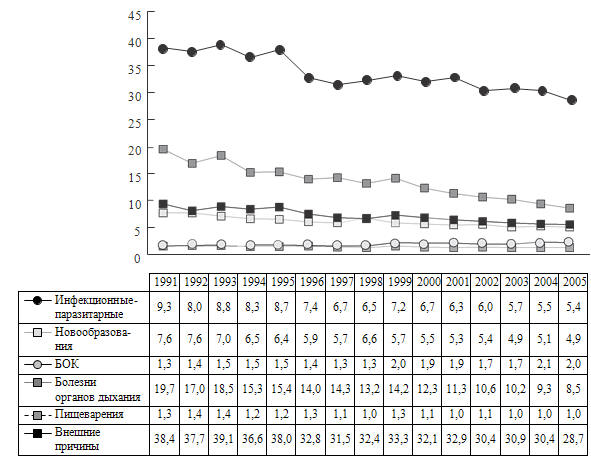
Рисунок 8. Динамика смертности детей 0-14 лет (на 100 000 детей) по
основным классам болезней (Суханова Л.П., Скляр М.С., 2008)
значимым является жестокое обращение с ребенком, в том числе
отсутствие надлежащего ухода как фактор риска смерти ребенка. К проявлениям
жестокого обращения с детьми указанные исследователи относят не только факты
очевидного насилия (физического, психологического, сексуального), но и
«пренебрежение или причинение вреда путем игнорирования физических,
физиологических или психологических потребностей ребенка в жилье, пище, одежде,
медицинском уходе и лечении, образовании, защите и присмотре». Царегородцев А.Д.
с соавт. (2004) считают, что регионы, где высок уровень детской смертности от
экзогенных причин – травм, отравлений и несчастных случаев, болезней органов
дыхания и инфекционных заболеваний – предположительно могут считаться
территориями с наличием фактора высокого риска насилия над детьми. В случаях
увеличения смертности на дому и досуточной летальности в стационарах детальный
анализ детской смертности предлагается проводить с позиции предполагаемого
насилия над ребенком в виде пренебрежительного обращения. Недостаточный уход,
недостаточное питание детей, несоблюдение гигиенических мероприятий, отсутствие
своевременной помощи со стороны родителей при острых и хронических заболеваниях
нередко являются причинами смерти детей, особенно в возрасте до года.
Сколько было анекдотов рассказано про антиалкогольную кампанию в
1980-х и нашлись люди, которые многие полезные начинания в тот период довели до
абсурда. Но вот цифры (см. таблицу 20). Во время антиалкогольной кампании в СССР
потребление алкоголя сократилось приблизительно на 27%, что привело к падению
смертности на 12% среди мужчин и на
7% среди женщин. Смертность от алкогольных отравлений понизилась на
56%. Среди мужчин от несчастных случаев и насилия – на 36%, от пневмонии – на
40%, от других заболеваний дыхательной системы – на 20%, от инфекционных
заболеваний – на 20%, а от сердечнососудистых заболеваний – на 9%. После
сворачивания антиалкогольной кампании показатели смертности, в особенности
мужской, резко выросли.
Таблица 20. Статистика смертности от алкоголя (по прямым и
косвенным причинам) в 1970-2007 г.
|
Причина смертности
|
1970 (тыс. чел) |
1980 (тыс. чел) |
1990 (тыс. чел) |
2000 (тыс. чел) |
2005 (тыс. чел) |
2007 (тыс. чел) |
2007 к 2005 (%)
|
|
Общее количество умерших |
867,6 |
1099,5 |
1119,1 |
1529,0 |
1609,9 |
1470,3 |
-8,7
|
|
От инфекционных и паразитарных болезней |
24,0
|
20,6
|
12,1
|
24,9
|
27,2
|
23,7
|
-12,9
|
|
От новообразований |
147,3 |
163,5 |
194,4 |
204,7 |
201,2 |
203,1 |
0,9
|
|
От болезней системы кровообращения |
412,3 |
579,5 |
618,7 |
846,1 |
908
|
831,5 |
-8,4
|
|
От болезней органов дыхания |
87,2
|
92,1
|
59,4
|
70,2
|
66,2
|
54,5
|
-17,7
|
|
От болезней органов пищеварения |
23,2
|
30,0
|
28,7
|
44,4
|
65,5
|
61,1
|
-6,7
|
|
От внешних причин смерти, в т.ч.: |
125,4 |
165,0 |
134,0 |
219,0 |
220,7 |
175,8 |
-20,3
|
|
от случайных отравлений алкоголем |
14,3
|
23,1
|
10,9
|
25,6
|
28,6
|
14,6
|
-49,0
|
|
от ДТП |
-
|
-
|
29,2
|
27,2
|
28,1
|
27,5
|
-2,1
|
|
от самоубийств |
29,9
|
34,6
|
26,5
|
39,1
|
32,2
|
29,5
|
-8,4
|
|
от убийств |
7,2
|
12,9
|
14,3
|
28,2
|
24,9
|
17,7
|
-28,9
|
С 2006 года поправки в Федеральный закон о государственном
регулировании производства и оборота этилового спирта, алкогольной и
спиртосодержащей продукции (171 ФЗ) внесли коррективы в развитие алкогольной
ситуации в России. В результате (см. таблицу 20) впервые за десятилетие в
2006-2007 гг. произошел заметный спад алкогольной смертности: смертность в 2007
году снизилась по сравнению с показателем 2005 года на 200 тыс. человек. Однако
этот спад ликвидировал лишь меньшую часть алкогольных потерь. И понятно почему.
Заколоченный дом. Нет печальней картины. Кто-то
строил и жил, но пришла круговерть, Все быльем поросло, ни людей,
ни скотины, Гой ты, матушка-Русь! Нету мочи глядеть!
И народ уж не тот, и природа устала Охолаживать
ливнями, жалить огнем. Но вода и огонь опадают помалу, Пьяным горе
– не горе, поэтому пьем.
Лопухи да бурьяны, березки да ивы,
Уж ни сеем, ни пашем и гнезда не вьем. И глаза не
мозолит у окон крапива,
И душа не болит, что избенка на слом.
С нами явно беда, безысходность сковала, Дали
волю-недолю себя изводить.
И деревня поверженным витязем пала,
И страна в ожидании: быть ей – не быть?
Иеромонах Роман (2003)
А если учесть еще некоторые факторы, то ситуация со здоровьем
населения просто катастрофическая. Например, в России курят примерно 70%
взрослых мужчин. Женщин, имеющих эту пагубную привычку, в нашей стране еще в
середине 90-х гг. было 10-12%. В середине текущего десятилетия – уже каждая
третья. При этом, по данным сотрудников НИИ гигиены и охраны здоровья детей и
подростков РАМН Кучмы В.Р. и соавт (2007), распространенность регулярного
курения в среднем по регионам России среди мальчиков составляет 25,4%, среди
девочек – 20,9%, в отдельных крупных мегаполисах этот показатель превышает 30%.
Для современных детей характерно раннее начало курения, что отмечается во всех
регионах страны –
42,4% мальчиков и 18,6% девочек начинают курить в возрасте до 10
лет. По данным Полякова Л.В. (2000), эти показатели еще выше: среди
девочек-подростков 43,2% курят постоянно, а 94,4% пробовали курить. Хотя
известно, что у женщин, не отказавшихся от курения во время беременности, в 2
раза увеличивается риск смерти новорожденного или выкидыша. Дети часто рождаются
с недостаточным весом, регулярно болеют, отстают в развитии и на порядок чаще
умирают в детстве. По некоторым данным, для них характерна сверхагрессивность,
потомство курящих матерей в два раза чаще попадает в тюрьму за преступления,
связанные с насилием, они хуже учатся в школе и отстают по уровню интеллекта.
Для детей, рожденных от курящих матерей, характерна и повышенная встречаемость
пороков развития (см. таблицу 21).
Таблица 21. Курение матери и врожденные аномалии у новорожденных (Воронцов И.М. с соавт., 2006)
|
Ткань или орган
|
Относительная вероятность (риск)
для курящих матерей
|
Интервал достоверности относительного риска
|
|
Сердце и сосуды |
1,56
|
1,12-2,19
|
|
Органы кроветворения |
1,39
|
0,86-2,25
|
|
Орган слуха |
1,47
|
0,74-2,92
|
|
Мышцы и диафрагма |
2,22
|
0,24-20,50
|
|
Желчный пузырь |
1,96
|
0,73-5,20
|
|
Гениталии |
1,82
|
0,60-5,49
|
|
Грыжа пупочная или паховая |
2,58
|
0,70-9,51
|
|
Полидактилии |
1,69
|
0,19-14,30
|
Большое беспокойство, по данным анкетирования (Черкасова С.В. и
соавт., 2007), вызывает то, что большая часть женщин (более 70%) знает об
отрицательном воздействии своего поведения на здоровое развитие ребенка, но
ничего не предпринимает для его изменения:
из 42,5% женщин, куривших до беременности, 67% продолжили курение,
уже вынашивая ребенка. Эти данные позволяют судить, что в обществе потерян
инстинкт самосохранения и не сформированы принципы ответственного поведения
родителей, прежде всего будущей матери, способствующие здоровому развитию
ребенка. Более того, можно говорить о несоблюдении прав новорожденного на
здоровое развитие. В США тенденция иная: если в середине 40-х гг. прошлого
века курили 60% взрослых, то к середине 60-х их было 30%, а в 90-е годы лишь
20-25%.
Что же касается наркозависимости, только среди подростков, то по
официальным данным (а они, как правило, в несколько раз ниже реальных цифр), в России среди
15-17-летних подростков частота впервые поставленного диагноза наркомании за 5
лет (с 1995 по 2000 гг.) увеличилась более чем в 2 раза: с 40,2 на 100 000
подростков до 84,5 соответственно. В целом по России, по данным Воронцова И.М.
(2006), за последние 15 лет заболеваемость наркоманией выросла
в 10,8 раз, а регулярное использование наркотиков без зависимости от них – в 6,9
раз. По официальной статистике в России сейчас 2,2 млн наркоманов, а по
неофициальным данным – около 8 млн человек.
Гаазян М.Г. и соавт. (2001) указывают на печальные факты, косвенно
отражающие репродуктивное здоровье в нашей стране. По их данным, количество
желанных беременностей, являющееся маркером ответственного или безответственного
отношения к своему здоровью и здоровью своего потомства, в России не превышает
30% наступивших беременностей, тогда как в Бельгии, Венгрии, США и Франции –
почти 70%, в Голландии – 80%. Эти статистические показатели отчетливо
иллюстрируют мнение, высказанное Шараповой Е.И. (1998): если до начала 90-х
годов, как правило, к нежелательной беременности приводил низкий уровень
использования контрацептивов или отсутствие их, то в настоящее время ее ведущей
причиной стали внебрачные половые связи. Понятно, что это относится прежде
всего к социальным факторам, связанным с установками нашего юношества, часто
находящегося под воздействием СМИ, несущих оголтелую сексуальную пропаганду,
приводящую к катастрофическим последствиям. Например, по данным Полякова Л.В.
(2000), проводившего анкетирование девочек-подростков – учащихся
общеобразовательных школ, профессиональнотехнических училищ, техникумов г. Перми
– только 1,7% полагают, что добрачные половые связи являются недопустимыми.
Это приводит к тому, что 46,1% подростков начинают половую жизнь в 14-15 лет, а
35,3% – даже в 12-13 лет (Лузан и соавт., 2000). При этом первый сексуальный
опыт у 14% связан с насилием (Галина А.П., 2001), имеющим часто, как известно,
негативные психологические последствия, иногда остающиеся на всю жизнь.
По данным Юсуповой А.Н. (2004), из числа живущих половой жизнью
подростков каждый 5-й имеет несколько половых партнеров, а каждый 10-й ведет
беспорядочную половую жизнь. Обратную сторону этой «медали» видят
педиатры-неонатологи. Так, по данным сотрудников Омского перинатального центра
Чернышева А.К. и соавт (2002), в общей структуре заболеваемости у новорожденных
отмечается нарастание удельного веса инфекционной патологии. Так, если в 1996
году удельный вес ВУИ и сепсиса не превышал 18%, то к 1999 году данная
патология диагностирована у половины больных. Высокий инфекционный индекс этих
больных требует проведения пролонгированной интенсивной терапии, в том числе ИВЛ,
что приводит к развитию БЛД и грубых поражений ЦНС. Авторы приходят к
заключению, что основным способом профилактики TORCH-инфекций плода является
улучшение состояния здоровья женщин фертильного возраста. Давыдова Т.В., Кравец
Е.Б. (2007) отмечают, что все дети, находившиеся под их наблюдением с
доказанными ВУИ, имеют задержку физического и нервно-психического развития.
Еще одна проблема, связанная с предыдущей: 13,6% девушек-подростков
вообще не планируют иметь детей (Заболотная В.И.).
Отдельного разговора заслуживает еще одна категория наших детей –
дети-беспризорники.
21 июня 2008 года интервью программе «Время» давал вице-спикер
Государственной думы и экс-кандидат в президенты России В.Ф. Жириновский. Нет, речь, конечно, шла
не о беспризорных детях. Речь была о футболе. Вернее, о матче
между сборными России и Голландии. Поддерживая сборную России, вице-спикер
заявил: «Что такое Голландия? Тюльпаны и марихуана. А Россия – космическая
держава». Слов нет, хорошо, что Россия – космическая держава. Но может, стоит
космической державе заняться детьми, в том числе и беспризорными, а то скоро
играть в футбол будет некому. Так вот, Черкасова Е.М. в 2007 году провела
исследование, посвященное проблеме «качества жизни» и здоровья уличных девочекподростков
Санкт-Петербурга. Оказалось, что физическое развитие соответствует возрасту
только у 26,3%, нарушения менструального цикла имели 40,8%. Половую жизнь до 13
лет начали 30,6%, а к 15 годам – 89,0%. Распространенность ИППП
оказалась следующая: у 20,5% – хламидиоз и уреаплазмоз, у 10,3% – трихомониаз,
2,6% – микоплазмоз, а каждая пятая имела сочетание 2-3 инфекций. У 5,1% выявлена
ВИЧ-инфекция, у 17,9% – обнаружены антитела к вирусу гепатита С. Курят 47%,
употребляют алкоголь 27,3%, токсические вещества 24,2%. Интересно, что более
половины (56,6%) беспризорных детей считают, что их образ жизни негативно влияет
на их здоровье. Большинство из них (96,3%) уверено в необходимости для женщины иметь детей…
Приведенные показатели, на наш взгляд, медицинскими методиками и
средствами изменить невозможно, но они делают понятными данные А.А. Баранова:
на одного здорового родившегося ребенка приходится 10 больных детей (МГ № 54,
16.07.2004). Ни одна страна с гипертрофированным бюджетом не сможет закрыть эту
огромную дыру. Конечно, эти изменения касаются общего и репродуктивного
здоровья, прежде всего девочек (см. таблицы 22, 23). Представляется, что все
вышесказанное требует неотложных, целенаправленных, проверенных, а потому
эффективных нравственных, педагогических, медицинских, профилактических мер,
невозможных без участия руководства страны, духовенства, интеллигенции, в том
числе и медицинских работников.
На наш взгляд, странно, что имея большое количество неблагополучных
социальных показателей, естественно взаимосвязанных, общество пытается
добиться прорыва в одном из этих показателей и выводит его на уровень передовых
развитых стран. Ответ на данную странность дает мнение наших авторитетных
соотечественников: «официальная статистика младенческой смертности в России не
соответствует действительности».
В недавно опубликованной работе сотрудников ЦНИИОИЗ Росздрава
Сухановой Л.П. и Скляр М.С. (2008) «Детская и перинатальная смертность в России:
тенденции, структура, факторы риска» авторы обращают внимание на то, что
«аргументом, подтверждающим справедливость данной точки зрения, является в
частности нетипичная динамика возрастной структуры младенческой смертности в
России. Существует объективная закономерность, согласно которой в процессе
снижения младенческих потерь в первую очередь происходит уменьшение
постнеонатальной смертности. Данная закономерность согласуется в том числе с
основным законом изменения уровня детской смертности («закон смертности» Перкса
У.), согласно которому основной спецификой детской смертности является
замедление ее роста в старших возрастах, т.е. постнатальные потери должны быть
существенно ниже и снижаться в первую очередь.
С позиций концепции предотвратимости постнеонатальная смертность
как обусловленная преимущественно экзогенными причинами (Буржуа-Пиша Ж.) должна
снижаться раньше неонатальной, детерминированной эндогенными факторами, менее
управляемыми. В экономически развитых странах существенное снижение
младенческой смертности к концу ХХ века достигнуто прежде всего в результате
сокращения до минимума влияния экзогенных факторов смерти, наиболее значимых в постнеонатальном периоде, более предотвратимых и легче устраняемых. При этом
изменение возрастной структуры младенческой смертности в странах Европы
произошло в сторону увеличения удельного веса умерших в неонатальном периоде, а
в нем – на 1-й неделе жизни.
По данным Евростата, в странах Европейского союза в 1960-1992 гг.
при общих темпах снижения репродуктивных потерь за 33 года в диапазоне от
77,4% (минимальный темп снижения уровня мертворождаемости) до 81,0% (для
постнеонатальной смертности – максимальное значение показателя) на первом этапе
снижения младенческой смертности (с 1960 по 1975 гг.) при высоком исходном ее
уровне (34,5‰) почти в два раза быстрее снижалась постнеонатальная смертность
(на 61,3% – с 14,2 до 5,5‰) в сравнении с неонатальной (лишь на 37,9% за 15 лет
– с 20,3 до 12,6‰). Только после 1975 г., когда уровень постнеонатальной
смертности снизился в 2,6 раза (до почти предельно возможного в 70-х гг. уровня
– 5,5‰) и составлял лишь 30,4% (менее трети!) в структуре младенческой
смертности (18,1‰), дальнейшее снижение потерь пошло преимущественно за счет
неонатальной составляющей, и доля ее, достигшая 69,6% в период наибольшего
снижения постнеонатальной смертности (в 1975 г.), к 1992 г. снизилась до 60,9%
(см. рис. 9,10).
Дальнейшее снижение младенческой смертности в странах Европы
происходило существенно более низкими темпами, причем различия между
показателями в экономически развитых странах также существенно снизились по
мере достижения уровня «несокращаемого биологического минимума младенческой
смертности». В последние годы в странах с наименьшими показателями
младенческой смертности на долю неонатального периода приходится примерно
65-75% от всей младенческой смертности (причем 50-60% – на первую неделю
жизни). Например, в Италии уже в 1996 г. доля неонатальной смертности составляла
74,5% (при доле ранней неонатальной – 56,1%). Основной закономерностью структуры
младенческой смертности является то, что чем ниже ее уровень, тем выше доля
смертей, приходящихся на первый месяц и особенно первую неделю жизни, и ниже –
на постнеонатальный период.
Однако в России снижение младенческих потерь за последние 15 лет
достигнуто преимущественным снижением смертности новорожденных (на 41,8%) при
меньших темпах сокращения постнеонатальных потерь – на 32,4% (хотя уровень их
далек от «несокращаемого минимума»), и довольно высокой их доле в младенческой
смертности, увеличившейся с 39,0% в 1991 г. до 41,2% от числа умерших детей
первого года жизни в 2005 г. Удельный вес неонатальной смертности соответственно
уменьшился за те же годы с 61,9 до 58,8% среди всех умерших детей первого года
жизни и имеет дальнейшую тенденцию к снижению.
При этом уменьшение неонатальной смертности в России происходит за
счет максимального снижения доли умерших детей первой недели жизни (с 49,2% от
числа умерших в возрасте до года в 1991 г. до 40,9% в 2005 г., или на 16,9% от
исходного значения) при одновременном увеличении удельного веса умерших в
возрасте 7-27 дней (с 11,7% в 1991 г. до 16,8% в 2005 г., или на 43,6%).
Таким образом, анализ темпов снижения младенческой смертности по ее
составляющим в России выявляет нехарактерную для стран Европы динамику –
снижение младенческой смертности в течение последнего десятилетия в нашей стране
достигнуто в основном за счет новорожденных, особенно первой недели жизни, доля
которых среди всех умерших младенцев имеет устойчивую тенденцию к снижению, при
одновременном увеличении удельного веса постнеонатальных потерь, что нетипично
для истинной положительной динамики младенческой смертности и противоречит
объективным закономерностям снижения детской смертности».
Вот мнение доктора медицинских наук, профессора, заведующей
лабораторией Научного центра здоровья детей РАМН Игнатьевой Р.С.: «…Лишь в 1992
году мы наконец признали, что сердцебиение, пульсация пуповины и движения
произвольных мышц ребенка наряду с дыханием являются признаками жизни. Но
этим, к сожалению, все и кончается. Действующий сегодня приказ Минздрава РФ №
318 фактически узаконивает возможность подтасовки важнейших демографических
показателей. В отличие от всего мира в России перинатальный период начинается
не с 22-й недели беременности и веса плода 500 г, а с 28-й и 1000 г».
Рисунок 9. Динамика репродуктивных потерь в странах Евросоюза (‰)
(Суханова Л.П., Скляр М.С., 2008)
Рисунок 10. Сравнение темпов изменения репродуктивных потерь в
странах Евросоюза (‰) (Суханова Л.П., Скляр М.С., 2008)
На вопрос, что это может быть всего лишь вопрос классификации,
Римма Игнатьева возражает: «…Нет, эти критерии порой определяют судьбу человека.
Ребенка весом до 1000 г, умершего в первую неделю жизни, не
регистрируют в ЗАГСе, он не попадает в статистику. Нет даже закона, обязывающего
медиков бороться за жизнь таких детей. Никто особенно и не борется, за
исключением перинатальных центров. Теперь давайте посмотрим статистику. По официальным данным в 2000 году в России 14 743 из 18 111 детей, весящих от 500 до
1000 г, то есть
81,4%, якобы родились без признаков жизни. Позвольте в этом
усомниться! Доказано, что роды в срок 22-28 недель беременности чаще всего
вызваны патологией, которая не приводит к внутриутробной гибели плода. И его
дальнейшая судьба зависит от выхаживания».
Далее Игнатьева Р.С. продолжает: «Думаю, что не менее 10 тысяч
детей появились на свет с признаками жизни и требовали интенсивных
реанимационных мероприятий в родильном зале. Однако из-за отсутствия
современного оборудования их просто записали в мертворожденные, чтобы не
портили статистику. Теперь возьмем еще один «интересный» показатель. За год
родились 18 111 детей весом от 500 до 1000 г, 7 686 детей весом 1000-1500 г и 19
163 – от 1500 до 2000 г. Вас не удивляет провал во второй категории? Объясняю:
акушеры-гинекологи просто занижают вес недоношенных детей… По действующим в
России законам дети, появившиеся на свет с 22 по 28 неделю беременности и
весящие меньше 1000 г, считаются поздними выкидышами. За их жизнь никто не
несет ответственности… Поэтому врачи тихой сапой
«переводят» детей из пограничной группы в 1000-1200 г в нижнюю
бесправную категорию… Наши глубоко недоношенные дети не имеют элементарных
гражданских прав, даже права на медицинскую помощь. В рамках обязательного
медицинского страхования средства выделяются только на зарегистрированных
граждан… А неучтенного ребенка де юре просто не существует…».
Повсеместное создание перинатальных центров, совершенствование
методик безопасного ведения родов и выхаживания недоношенных детей назвали
великой перинатальной революцией. Деньги в нее были вложены сумасшедшие. Ведь
забота о глубоко недоношенном ребенке обходится в 250-300 раз дороже. Зато
общество, поставившее это дело на современный уровень, выигрывает морально.
Подавляющему большинству населения высокие технологии перинатальной помощи до
сих пор недоступны. А чтобы не краснеть от стыда, отечественные управленцы давно
нашли и узаконили способ фальсификации перинатальной смертности.
«О подтасовках знают все, кто связан с системой родовспоможения.
Юридически бесконтрольный период между 22 и 28 неделей беременности, эти 42
беззаконных дня, выгоден всем снизу доверху – врачу, зав. отделением, гл. врачу
роддома, руководителям районных, городских и областных органов здравоохранения,
министру. И, наконец, правительству, которое держит ответ перед обществом. В эту
яму можно свалить слабую оснащенность роддомов оборудованием,
ошибки врачей, нерадивость персонала…».
В ходе заседания правительства 20 июля 2006 г. детский врач, член
Общественной палаты Рошаль Л.А., комментируя данные, озвученные главой Минздравсоцразвития, заявил, что официальная статистика детской смертности в
России занижена по сравнению с фактическими показателями. Он подчеркнул, что,
руководствуясь европейской методикой расчетов, показатель младенческой
смертности составляет 20% (Лосото А., 2004). Даже если пользоваться официальной
статистикой, учитывающей пренатальные потери (без искусственных абортов,
проведенных по желанию женщины), то в 2005 году каждая шестая желанная
беременность не реализована или ребенок не доживал до одного года (см.
рисунок 11).
Теперь давайте подсчитаем, какой ущерб наносит России тактика
трусливого замалчивания реальных показателей младенческой смертности.
Игнатьева Р.С. называет общие перинатальные потери страны в 2000 году. 34 921
ребенок появился на свет мертвым или умер в роддомах в первую неделю жизни. 29
907 детей родились в отделениях гинекологии во время искусственных прерываний
беременности при сроке 22-28 недель (напомним, что плод к этому времени уже
достигает порога биологической зрелости). Естественно, в гинекологии
дети вообще не выживают. Всего получается почти 65 тысяч детей.
Если использовать международные критерии, статистика младенческой смертности в
России примет совсем другой, страшный вид.
Профессор Игнатьева Р.С. осторожно называет реальную цифру – где-то 25
умерших на тысячу новорожденных, это в шесть-восемь раз выше, чем во многих
странах Европы и Северной Америки. А этот показатель, между прочим, еще и снизит
общую продолжительность жизни. Какой же чиновник решится сказать правду? Это
равносильно профессиональному харакири. У российского здравоохранения проблем
много, но есть среди них одна, в решении которой нравственная ответственность
общества вне всяких приоритетов – проблема снижения детской смертности. По
этому показателю Россия занимает едва ли не последнее место среди развитых
стран. И самое главное, по мнению специалистов, – отсутствие положительной динамики в решении этой проблемы, хотя мнение бывшего руководителя
Минздравсоцразвития совершенно противоположное. Почему же возникают такие
разногласия? Да потому что цели разные. «У специалистов, врачей принимавших
клятву Гиппократа, которые в своей нелегкой работе борются за жизни, в том числе
и детские, в условиях дефицита средств, лекарств, современного оборудования и
понимающих, что не будь этого, спасенных жизней было бы гораздо
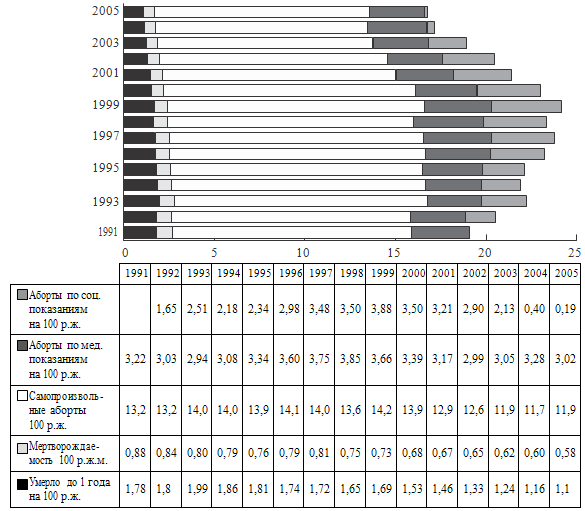
Рисунок 11. Динамика пренатальных репродуктивных потерь
(самопроизвольных абортов, абортов по медицинским и социальным показаниям)
мертворожденных и умерших в возрасте до 1 года в 1991-2005 гг. (на 100
родившихся) (Суханова Л.П., Глушенкова В.А., 2007)
больше, – прямая и четкая позиция: замалчивать проблему преступно,
принимать меры надо безотлагательно. У руководителей здравоохранения, да и не
только его, задача прямо противоположная – показать положительную динамику,
эффектно продемонстрировать результаты своей деятельности путем принятия
популистских решений. Спрашивается, зачем? Удержаться у власти, хотя бы еще
чуть-чуть, любой ценой. События последних лет открыли проходимцам невероятные,
фантастические условия для личного обогащения. Каждый день, проведенный во
власти, приносит многим сказочные дивиденды. Кто-то выстраивает семейный бизнес
у бюджетных источников, щедро наполняемых от торговли национальным богатством,
причем не только где-нибудь внизу, но и на самом верхнем уровне, кто-то рулит
квотами, кто-то направляет тендеры в нужное русло, умело обходя дырявые и
неэффективные, ими же разработанные правила игры, другие не гнушаются
зарабатывать на торговле должностями…» (Лосото А., 2004, 2006). Так называемые
откаты сегодня на порядок превышают знаменитые
2% известного бывшего высшего правительственного чиновника… Вот
почему на ключевые посты – агентства, департаменты, комитеты и т.д. – попадают
только «свои», полезные кадры. Любая проверка соответствия их личного
благосостояния (их ближайших родственников и окружения) и официального заработка
– легко бы это подтвердила, а с высоты птичьего полета над «Рублевкой» оно
видно и невооруженным глазом. Это там, у них, министры в случае ошибок,
обнаружения последствий неправильных решений или самых безобидных для наших
чиновников корыстных шалостей уходят в отставку, а иногда даже стреляются. У нас
они получают награды. Профессионалы выдавливаются и уходят, они неудобны,
мешают. На их место приходят хваткие менеджеры. В результате анализировать
проблемы и искать эффективные решения некому. Поэтому и принимаются
непродуманные, поспешные решения. Иногда они, как, например, со случаями
внедрения родовых сертификатов и правильные, но составляют только незначительную
часть того, что необходимо было бы делать в комплексе. Однако позволяют
заявлять о прорыве в преодолении проблемы. А далее что остается делать?
Закрывать глаза на факты, подтасовывать результаты, ну, то есть обычный путь
людей без совести и чести. Цена расхождения в позициях между специалистами и
чиновниками – тысячи, десятки тысяч жизней и что уж совсем нетерпимо – детских»
(Александр Лосото, «42 дня вне закона»,
«Российская газета», 01.09.2004, источник: Pharmindex.ru; Московская правда
9, 10 и 14 ноября 2006 г.
Таблица 22. Динамика заболеваемости детей и подростков (по итогам
всероссийской диспансеризации 2002 года) (дети 0-14 лет на 100 тыс.)
|
Группы заболеваний
|
Годы
|
Динамика роста
|
Ранг роста |
|
1992
|
1997
|
2002
|
|
Общая |
105 130
|
124 400
|
157 590
|
1,49
|
22
|
|
Инфекции |
8590
|
8724
|
9617
|
1,12
|
26
|
|
Психические расстройства |
637,5
|
769,4
|
840,0
|
1,32
|
25
|
|
Новообразования |
130
|
187
|
266
|
2,05
|
15
|
|
Болезни крови |
560
|
877
|
1937
|
3,46
|
6
|
|
Анемии |
452
|
769
|
1822
|
4,03
|
4
|
|
Болезни эндокринной системы |
690
|
1167
|
2249
|
3,26
|
7
|
|
Расстройства менструального цикла у девочек |
117,0
|
283,7
|
642,8
|
5,49
|
3
|
|
Сахарный диабет, 1 тип |
5,7
|
9,2
|
10,8
|
1,89
|
16
|
|
Детский церебральный паралич |
26,9
|
26,9
|
28,5
|
1,06
|
27
|
|
Эпилепсия |
35,9
|
45,9
|
78,1
|
2,18
|
13
|
|
Миопия |
737,4
|
874,5
|
1175,6
|
1,59
|
20
|
|
Повышение АД |
2.4
|
3,4
|
26,2
|
10,92
|
1
|
|
Болезни органов дыхания |
67 240
|
75 898
|
90 122
|
1,34
|
24
|
|
Бронхиальная астма |
58,7
|
123,5
|
174,0
|
2,96
|
8
|
|
Аллергический ринит |
63,1
|
113,2
|
154,5
|
2,45
|
10
|
Окончание таблицы 22
|
Группы заболеваний
|
Годы
|
Динамика роста
|
Ранг роста |
|
1992
|
1997
|
2002
|
|
Атопический дерматит |
411,7
|
542,5
|
704,3
|
1,71
|
18
|
|
Болезни органов пищеварения |
4690
|
5736,1
|
8321,7
|
1,77
|
17
|
|
Гастрит/гастродуоденит |
474,4
|
768,2
|
1007,5
|
2,12
|
14
|
|
Язва желудка |
9,8
|
17,3
|
23,3
|
2,37
|
11
|
|
Болезни желчного пузыря |
108,7
|
145,7
|
645,7
|
5,94
|
2
|
|
Болезни мочеполовой системы |
980
|
1663,2
|
2436,3
|
2,49
|
9
|
|
Врожденные пороки развития |
340
|
504,5
|
795,7
|
2,34
|
12
|
|
Травмы и отравления, в том числе алкоголем |
6740
|
7982
|
9583
|
1.42
|
23
|
|
Болезни кожи |
5060
|
6980
|
7892
|
1,56
|
21
|
|
Болезни костей, мышц, соединительной ткани |
1130
|
2183
|
4312
|
3,82
|
5
|
|
Группы заболеваний
|
Годы
|
Динамика роста
|
Ранг роста |
|
1992
|
1997
|
2002
|
|
Общая |
61 220
|
74 646
|
100 469
|
1,64
|
19
|
|
Инфекции |
2352,2
|
4073,6
|
4196,7
|
1,78
|
16
|
|
Психические расстройства |
786
|
838,1
|
1356,4
|
1,73
|
18
|
|
Новообразования |
87,5
|
169,2
|
237,3
|
3,12
|
10
|
|
Болезни крови |
149,0
|
375,2
|
654,4
|
4,39
|
3
|
|
Анемии |
102,8
|
300,2
|
591,5
|
5,75
|
2
|
|
Болезни эндокринной системы |
763,6
|
1668,0
|
2846,1
|
3,73
|
4
|
|
Расстройства менструального цикла у девочек |
655
|
1310,2
|
2374,2
|
3,62
|
6
|
|
Сахарный диабет, 2 тип |
8,9
|
12,5
|
14,3
|
1,61
|
20
|
|
Детский церебральный паралич |
4,0
|
8,7
|
14,6
|
3,65
|
5
|
|
Эпилепсия |
24,4
|
36,8
|
62,8
|
2,57
|
12
|
|
Миопия |
1333
|
1440
|
1720,5
|
1,29
|
25
|
|
Повышение АД |
58,1
|
50,3
|
150,7
|
2,59
|
13
|
|
Болезни органов дыхания |
32 582
|
36 152
|
45 436
|
1,39
|
24
|
|
Бронхиальная астма |
45,4
|
85,0
|
591,5
|
13,0
|
1
|
|
Аллергический ринит |
86,5
|
120,1
|
174,2
|
2,0
|
14
|
|
Атопический дерматит |
236,9
|
273,2
|
357,3
|
1,51
|
21
|
|
Болезни органов пищеварения |
3665,1
|
4074,7
|
5487,7
|
1,50
|
22
|
|
Гастрит/гастродуоденит |
685,8
|
917,6
|
1320,2
|
1,92
|
15
|
|
Язва желудка |
91,3
|
124,3
|
129,4
|
1,42
|
23
|
|
Болезни желчного пузыря |
172,4
|
230,7
|
580,1
|
3,36
|
8
|
|
Болезни мочеполовой системы |
1473,9
|
3127,9
|
4459,9
|
3,02
|
11
|
|
Врожденные пороки развития |
101,9
|
191,2
|
341,9
|
3,35
|
9
|
|
Травмы и отравления, в том числе алкоголем |
9041,7
|
9415,9
|
10818,4
1,4
|
1,20
|
26
|
|
Болезни кожи |
3710,9
|
5113,6
|
6561,2
|
1,77
|
17
|
|
Болезни костей, мышц, соединительной ткани |
1511,3
|
2854,8
|
5162,2
|
3,42
|
7
|
Таблица 23. Гинекологическая заболеваемость среди детей и
подростков (на 1000 человек населения соответствующей возрастной группы) (данные Минздрава РФ, Служба охраны здоровья матери и ребенка)
|
Заболевания
|
Дети в возрасте 10-14 лет
|
Подростки 15-17 лет
|
|
1996 г.
|
2000 г.
|
1996 г.
|
2000 г.
|
|
Расстройства менструации |
4,0
|
7,4
|
18,1
|
28,3
|
|
Сальпингит, оофорит |
-
|
-
|
9,6
|
12,2
|
Несмотря на достаточно мрачную картину, построенную на анализе
фактов, приведенных выше и касающихся здоровья населения, определяющегося во
многом социальными проблемами, мы верим, что народ, поддержанный духовенством
и интеллигенцией, найдет в себе силы переломить создавшуюся ситуацию, и тогда:
Они пройдут, чудовищные годы, Свирепою, кровавою
пятой Поколебав все царства и народы Безудержной, безумною мечтой.
Они пройдут, кошмары слез и муки, Мятежные, преступные года,
Года скорбей, лишений и разлуки, Разбившие надежды
навсегда.
Они пройдут, носители невзгоды, Разрушившие грезы о
добре,
И вспомним мы о позабытом Боге
И об убитом Ангеле-Царе. Поймут обман очнувшиеся хамы
И, вновь ютясь к родимым очагам,
Воздвигнут вновь разрушенные Храмы
И вновь поклонятся поруганным богам… Свечу пудовую
затеплив пред иконой, Призвав в слезах Господню Благодать, Начнет
народ с покорностью исконной Своих Царей на службах поминать.
Бехтеев С.С. (1920)
В связи с этим не можем не остановиться еще на одной проблеме. За
последние 90 лет, а в последние годы усиленно муссируется вопрос о проблемах
здравоохранения и образования в царской России. Вопрос непростой и крайне
болезненный. Непростой он потому, что не было той лжи, клеветы, которыми бы не
обливали царское правительство, а заодно и русский народ. Миллионы долларов,
фунтов стерлингов, немецких марок, французских франков были брошены на бешеную
антирусскую пропаганду, на свержение русской монархии и разорение русской
государственности. Живы эти «писания» до сегодняшнего дня. Да что там живы. С
регулярностью переиздаются. Поэтому для подробного освещения данного вопроса
требуется не одна солидная книга, но для возможности раздумья у читателя, а
может быть, и последующего интереса приведем некоторые цифры. Надеемся, что
имеющий уши – услышит и попробует, отбросив навязанные мнения, разобраться в
данном вопросе сам. Итак, в начале XX века народонаселение России возрастало
на 2 миллиона 400 тысяч человек в год (напомним, что в настоящее время оно
уменьшается на 1 000 000 человек в год). Это дало повод Менделееву Д.И. считать,
что к середине XX века население России составит 300 млн человек. Как мы уже
указывали, в 1914 году был принят «сухой закон».
Еще в царствование императрицы Екатерины II впервые в мире
были изданы законы, касающиеся условий труда: был запрещен ночной труд женщин и детей, на
заводах был установлен 10-часовой рабочий день. Кодекс этих законов,
отпечатанный в России для заграницы на французском и латинских языках, был
запрещен для обнародования во Франции и Англии как «крамольный».
Обычно наши «прозападные» сограждане обращают внимание, что
«крепостное право» а России существовало до 1861 года. Оно, конечно, так. И его
отмена принесла с собой много как положительных, так и отрицательных
последствий. Достаточно вспомнить стихи Некрасова Н.А., очевидца тех событий и
человека традиционно почему-то причисляемого к «демократическому лагерю»:
Порвалась цепь великая, ударила
Одним концом по барину, другим – по мужику...
Но дело даже не в этом. Забываем мы о том, что «форпост демократии»
США, отменили рабство только в 1877 году. Хотя рабство это даже не крепостное
право.
В царствование императора Николая II, до созыва первой
государственной думы, были изданы специальные законы для обеспечения
безопасности рабочих при работе в особо опасных для жизни и здоровья местах.
Размер штрафных вычетов рабочих не мог превышать одной трети заработной платы,
причем каждый штраф должен быть утвержден государственным фабричным
инспектором. Штрафные деньги поступали в особый фонд, предназначенный для удовлетворения нужд самих рабочих. В царской России можно было прибегать к
забастовкам.
В 1912 году в России было установлено социальное страхование. В
связи с этим президент США публично заявил: «Император Николай II создал такое
совершенное рабочее законодательство, каким ни одно демократическое
государство похвастаться не может….».
В начале ХХ века была принята концепция всеобщего образования. Первоначальное
образование было бесплатным, а с 1908 года оно сделалось
обязательным. С этого года ежегодно открывалось 10 000 школ. В 1913 году их
число в России превысило 130 000. В 1923 году анкетирование установило, что
86% молодежи от 12 до 18 лет умеют читать и писать. Понятно, что образование они
получили еще в царской России. Таким результатом не могла на тот момент времени
похвастаться не одна страна мира. По количеству женщин, обучавшихся в высших
учебных заведениях, Россия занимала в начале ХХ века первое место в Европе.
Плата за обучение в высших учебных заведениях была более чем в 5 раз ниже
мировой. При этом неимущие студенты очень часто освобождались от какой-либо
платы за обучение. К 1914 году около
50% офицерского корпуса Российской империи были выходцами из
крестьян.
Вот мы Романовых убили,
Вот мы крестьян свели с полей. Как лошадь загнанная,
в мыле, Хрипит Россия наших дней.
«За что-о?! – несется крик неистов. – За что нам
выпал жребий сей?»
За то, что в грязь, к ногам марксистов
Упал царевич Алексей….
Глеб Горбовский
Да, детская, и прежде всего младенческая смертность была достаточно
высока. В приложении мы приводим данные Бинштока В. (1929). Нам
представляется, что прочтя его работу, читатель сам сделает выводы.
Что будет, если в ближайшее время мы не переломим ситуацию? Именно
мы, все мы. Катастрофа. Это не преувеличение. Мы просто исчезнем как нация и,
скорее всего, как государство. Кто не верит – пусть откроет в Интернете адрес
http:
//www.gzt.ru/business/2008/04/29/063040.html и прочтет статью под названием:
«России вынесли смертельный приговор». У кого этой возможности нет, то отметим,
что в статье приводятся данные доклада независимой группы экспертов представительства ООН в Российской Федерации
«Демографическая политика России: от размышлений к действию». Эксперты пришли к
выводу, что меры, принимаемые правительством по улучшению демографической
ситуации в стране, недостаточно эффективны и не спасут Россию от вымирания.
Статистика такова: в 2007 году число родившихся возросло на 8,3%. В
правительстве уверены: цифры однозначно свидетельствуют об эффективности
предложенных Президентом мер. Однако независимые эксперты объясняют ситуацию
куда более прозаично. Относительный рост рождаемости связан с очередной
демографической волной (см. рисунок 12).
В 1981-1982 гг. советское правительство активно внедряло комплекс
мер по государственной поддержке семей с детьми, что и привело к всплеску
рождаемости, локальный пик которой был достигнут к 1987 году. Таким образом,
прибавив к 1987 году среднюю длину поколения
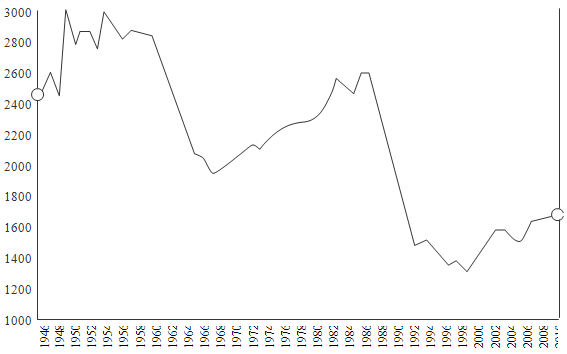
Рисунок 12. Рождаемость в РСФСР – РФ, 1946-2010 гг. (источник –
представительство ООН в России)
в 25 лет, получаем 2011-2012 годы. А значит, пик рождаемости еще
впереди. И президентские меры тут совсем ни при чем. Более того, после 2012 года
России угрожает спад рождаемости по причине все той же демографической волны. И,
главное, даже в случае развития ситуации по самому оптимистическому сценарию к
2010 году рождаемость лишь достигнет уровня
1993 года, который был одним из самых провальных на рубеже
1980-1990-х.
Да и статистика социального положения рожениц совсем не
утешительная. По словам одного из разработчиков доклада, руководителя Центра по
изучению проблем народонаселения экономического факультета МГУ Елизарова В., в
России 43% детей живет в семьях, чей достаток ниже прожиточного уровня. В
Швейцарии этот показатель не превышает 4%. В России же рост числа рождаемости,
по словам директора направления «Социальная политика» фонда «Институт экономики
города» Мисихиной С., приходится именно на малообеспеченные семьи. Авторы
доклада предупреждают: «Сохранение существующих тенденций, таких как низкая
рождаемость и высокая смертность, может привести к тому, что численность населения России к началу 2025 года сократится до 125-135 млн человек, а к 2050-му –
до 100 млн человек». И это еще не все.
В ближайшее время Россию ждут сокращение численности
трудоспособного населения до 1 млн в год и, соответственно, рост иждивенческой
нагрузки до 670-750 человек к 2020-2025 годам (число иждивенцев на 1 тысячу
человек трудоспособного населения). А к 2050 году на каждого работающего будет
один неработающий.
По мнению авторов доклада, решить проблему смертности, и в первую
очередь смертности трудоспособного населения, может работа с так называемыми
маргинальными группами населения. Это социально неадаптированные слои. 55-70%
всех умерших в молодом возрасте являются неработающими. Авторы доклада
предлагают ужесточить борьбу с алкоголизмом и курением, а также
совершенствовать меры профилактики заболеваний, в частности СПИДа.
Следующий фактор, вносящий вклад в здоровье детей, – воздействие
неонатальной реанимации, интенсивной терапии и последствия иатрогений. Что
касается реанимации, то, как было замечено, вначале после оживления или оказания
каких-либо других реанимационных пособий возникает большое количество
осложнений. Поначалу казалось, что все эти осложнения связаны с несовершенством
используемой техники и методик. Затем, по мере их усовершенствования, стало
понятно, что дело обстоит сложнее.
Оказалось, что после купирования непосредственных эффектов
повреждающего фактора (травмы, ожога, эндотоксина и т.д.) на первое место в
патогенезе и, соответственно, в клинической картине выходят признаки, уже не
связанные с повреждающим фактором, а обусловленные «неадекватным» ответом
организма на этот фактор и/или лечение. Так возникла концепция «постреанимационной
болезни» (Неговский В.А., 1954). И снова стало казаться, что если учесть этот
ответ организма и не дать ему развиться или по крайней мере уменьшить его
проявления, то и нежелательных последствий реанимации будет меньше. И, конечно,
снова медицинская наука пошла по достаточно стандартному пути: разработка и
внедрение в практику новых методов лечения, которые, с одной стороны, более
физиологичны, а с другой – более инвазивны и агрессивны.
В 1997 году Ерюхиным И.А. была сформулирована концепция
«экстремального состояния организма», под которым автор на примере травмы
понимает выполнение организмом функциональной «сверхзадачи», то есть ситуации,
когда возможность срочной адаптации без вовлечения в адаптационно-компенсаторную
реакцию базисных механизмов, регулирующихся индивидуальной хронобиологической
программой, становится невозможной. Вероятно, это положение достаточно тесно
примыкало бы к понятию «стресс», если бы не одно обстоятельство. Автор подчеркивает, что в последующем организм, перенесший
экстремальное состояние, становится «иным», в частности, изменяется
метаболизм, и даже на незначительные по силе воздействия следует неадекватный
ответ. Вероятно, такие же изменения наблюдаются и при других критических
состояниях, в том числе и в неонатальной реанимации и интенсивной терапии.
Таким образом, существует общая глобальная проблема реанимации: а
как больной живет после нее? Особенно эти проблемы актуальны для неонатальной
реанимации, потому что именно в этот период жизни человека, как известно,
происходят изменения в организме (приспособление к окружающему миру), во
многом определяющие в дальнейшем его жизнь (физическое и психическое здоровье,
контакт с родителями и окружающими и т.д.) и заболеваемость.
Не является исключением и транспортировка неонатальных
реанимационных и интенсивных больных. Создается впечатление, что чем с большими
отклонениями от действующих стандартов она выполнена тем более
увеличивается не только смертность, но и заболеваемость, а самое главное –
последующая инвалидизация больных. Подтверждением этого положения может служить
большое количество рандомизированных исследований за рубежом, выполненных,
начиная с 1985 года. В результатах этих исследований показано, что если женщина
рожает в центрах 3 уровня помощи, то есть новорожденный не транспортируется на
значительные расстояния, то смертность, особенно детей с экстремально низкой
массой тела при рождении, снижается в несколько раз. Хотя следует отметить, что
в обзорных работах (von Loewenich V.C.H. et al., 1996; Truffert P. et al., 1998;
Field D. et al., 1999), посвященных данному вопросу, указывается на
значительное расхождение результатов в разных странах мира. Кроме того, авторы
указывают, что оценка воздействия транспортировки на последующее
«качество жизни» больных затруднена из-за отсутствия длительных
катамнестических исследований.
В связи с вышеописанными проблемами в Европе возникла необходимость
анализа опыта по транспортировке больных, которая реализовалась в проекте
EUROPET.
ПРОЕКТ EUROPET
Идея этого проекта возникла на конференции, посвященной
регионализации неонатальной помощи. Конференция проходила в Париже в ноябре
1994 года. Один из докладов о том, как в Нидерландах организовано обслуживание глубоконедоношенных детей, продемонстрировал французским акушерам и
гинекологам, что организация такой работы во Франции не единственно возможная.
Работа по осуществлению плана проекта была начата и проводилась
группой акушеров, педиатров и эпидемиологов, входящих в Европейскую ассоциацию
перинатальной медицины (EAPM).
В эту ассоциацию входят специалисты многих специальностей; в начале
создания интересы этой организация касались только Европы. Затем ассоциация
нашла финансовую поддержку от Генерального директората исследований (DG 12)
Европейского Союза в рамках программы BOIMED II.
Данный проект обеспечивает анализ накопленного опыта работы,
финансирует, планирует и объединяет различные группы исследователей для
улучшения службы транспортировки.
Информация исследований по странам вносится в общую базу данных для обобщения
и интерпретации результатов. Проекты для совместной работы также разрабатываются
для регулирования стандартов оказания помощи и процедур на
территории Европейских стран.
Рабочие группы по транспорту. В 1988 году в Швеции была создана
Исследовательская группа по неонатальному транспорту, целью работы которой
являлось обеспечение безопасности транспортировки для ребенка, медицинского
персонала и технического персонала, ответственного за транспортное средство. В
задачи данной группы входила исследовательская работа, разработка технических и
организационных стандартов в различных транспортных системах, используемых для
транспортировки больных.
В 1992 году была сформирована исследовательская группа Европейской
ассоциации перинатальной медицины (EAPM), которая преследовала в основном такие
же задачи. Она анализировала транспорт беременных женщин и новорожденных, а
также разрабатывала требования к управлению и организации перинатального
транспорта и обеспечивала стандартизацию оборудования на транспортных средствах,
используемых для транспортировки.
Стандартизация работы для обеспечения безопасности: по просьбе
групп, названных выше, Европейский комитет стандартизации (CEN) согласился на
формирование группы по стандартизации транспортировки инкубаторов (CEN/ TC
239/WG4). В течение 1997-1998 гг. группа CEN/TC 239/WG4 интенсивно работала над
формированием стандартных документов по транспортировке инкубаторов.
В связи с этим нужно отметить, что в России, как и в мире, не
существует единых подходов к организации «уровней» помощи и транспортировке
новорожденных, а также показаний к самой транспортировке.
Конечно, трудно учесть вклад транспортировки в показатели
смертности, особенно в России. Но как пример приводим статистические
показатели двух крупных регионов России (Республике Коми и Новгородской
области), имеющих и не имеющих перинатальных центров, то есть значительно
отличающихся этапом транспортировки.
Таблица 24. Младенческая смертность в Республике Коми и ее
структура (данные Мурашко М.А., Лыюровой Т.М., Комлева О.В., Кораблева А.В., Ратушняк
Г.Б., 2003)
|
Годы / показатель
|
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
|
Родилось живыми (тыс.) |
11 894 |
11 171 |
10 859 |
10 381 |
10 816 |
9762 |
9753 |
10 344 |
11 215 |
|
Из них недоношенных, % |
6,6
|
6,5 |
6,2
|
6,9
|
6,7
|
7,0 |
5,9
|
5,6
|
5,0
|
|
Умерли: 0-6 сут. |
99
|
118
|
68
|
71
|
67
|
49
|
42
|
36
|
28
|
Окончание таблицы 24
|
Годы / показатель
|
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
|
7-28 сут. |
60
|
84
|
51
|
39
|
41
|
46
|
37
|
18
|
32
|
|
0-28 сут. |
159
|
202
|
121
|
110
|
105
|
95
|
79
|
54
|
60
|
|
29 сут. – 1 год |
93
|
79
|
60
|
58
|
69
|
62
|
46
|
40
|
60
|
|
0 сут. – 1год |
254
|
280
|
182
|
168
|
177
|
157
|
125
|
94
|
120
|
|
Перинатальная смертность (‰) |
17,0 |
18,6 |
15,3
|
14,8
|
11,9 |
11,0 |
10,5 |
8,8
|
6,2
|
|
Ранняя неонат. смертность (‰) |
8,3
|
10,6 |
6,3
|
6,8
|
6,8
|
5,0 |
4,3
|
3,5
|
2,5
|
|
Позд. неонат. смертность (‰) |
5,1
|
7,5 |
4,7
|
3,8
|
4,0
|
4,7 |
3,8
|
1,7
|
2,9
|
|
Неонатальная смертность (‰) |
13,4 |
18,1 |
11,1
|
10,6
|
10,8 |
9,7 |
8,1
|
5,2
|
5,4
|
|
Постнеонат. смертность (‰) |
8,1
|
7,2 |
5,7
|
5,6
|
6,4
|
6,4 |
4,8
|
3,9
|
5,4
|
|
Младенч. смертность (‰) |
21,3 |
25,2 |
16,8
|
16,7
|
16,4 |
16,1 |
12,8 |
9,1
|
10,7
|
Примечание. Данные по 2003-2007 гг. см. в главе 6.
Мы не будем утомлять читателя сравнением статистических
показателей. Хотим обратить внимание только на один факт: показатели ранней
неонатальной смертности в Новгородской области, судя по 2002 году, остаются в 2
раза выше, чем в Коми. Хотя авторы осознают, что данные различия могут быть
обусловлены целым рядом причин (материальными вложениями в отрасль, наличием
оборудования, коек, персонала и т.д.).
Таблица 25. Основные качественные показатели работы неонатальной
службы Новгородской области
|
Показатель
|
2002
|
2001
|
2000
|
|
Родилось живыми (тыс.) |
6221
|
5796
|
5365
|
|
Из них недоношенных |
321 (5,2%)
|
319 (5,5%)
|
293 (5,5%)
|
|
Умерло до 1 года |
76
|
73
|
75
|
|
Показатель младенческой смертности |
12,2‰
|
12,6‰
|
14‰
|
|
Умерло до года недоношенных |
34 (44,7%)
|
28 (38,9%)
|
38 (50,7%)
|
|
Умерло от 0 до 28 сут. |
44
|
40
|
45
|
|
из них недоношенных |
28 (63,6%)
|
21 (53,8%)
|
13 (28,9%)
|
|
Показатель неонатальной смертности |
7,07‰
|
6,8‰
|
9,3‰
|
|
Умерло от 0 до 7 сут. |
34
|
31
|
32
|
|
из них недоношенных |
22 (64,7%)
|
18 (60%)
|
-
|
|
Показатель ранней неонатальной смертности |
5,46‰
|
5,2‰
|
6,3‰
|
|
Удельный вес неонатальной смертности в структуре младенческой |
57,9%
|
54,2%
|
60%
|
Примером организации перинатального центра и влияния его создания
на показатели летальности в нашей стране может служить Республика Коми. В ней
после организации двух перинатальных центров в 1998 году летальность значительно
снизилась (см. таблицу 24).
Необходимо отметить, что существенная разница показателей
летальности в различных регионах одной и той же страны характерна не только для
России (см. рисунок 13).
Но чаще всего при анализе полученных данных наши зарубежные коллеги
акцентируют внимание не только и не столько на том, что младенческую смертность
более чем на 50% определяется смертность глубоконедоношенных детей (см. рисунок
14), но на причинах рождения детей в тяжелом состоянии. Подробные таблицы по
анализу этих причин представлены в приложении 16.
Что касается смертности глубоконедоношенных детей, то в обзорной
работе, посвященной этой проблеме в США Kilpatrick S. et al. (2002), приводят,
по нашему мнению, достаточно интересные результаты. Они проанализировали
истории болезни 118 448 глубоконедоношенных
детей (с массой тела при рождении от 500 до 1500 г), находившихся на лечении
в 362 отделениях реанимации и интенсивной терапии новорожденных
различных городов США в период с 1991 по 1999 гг. Данные их анализа представлены
в таблице 26.
Таблица 26. Некоторые статистические показатели у недоношенных в
США (Kilpatrick S. et al., 2002)
|
Показатель
|
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
|
Количество р.о. |
51 |
68
|
82
|
114
|
137
|
192
|
248
|
295
|
325
|
|
Кол-во новорожденных |
3868 |
5033 |
6474
|
8364 |
10 888 |
14 678 |
19 599 |
23 537 |
26 007 |
|
Характеристика больных
|
|
Средняя масса при рождении (г) |
1065 |
1055 |
1057
|
1053 |
1054 |
1052 |
1044 |
1050 |
1048 |
|
Срок гестации (нед.) |
28,6 |
28,6 |
28,5
|
28,4 |
28,4 |
28,4 |
28,4 |
28,5
|
28,5 |
|
«Черные» (%) |
27,6 |
27,6 |
28,0
|
24,0 |
24,0 |
25,9 |
25,7 |
26,0
|
26,7 |
|
«Белые» (%) |
63,9 |
63,0 |
61,9
|
65,0 |
64,3 |
59,4 |
58,1 |
56,3
|
54,1 |
|
Латиноамериканцы |
5,9 |
6,6 |
7,3
|
7,6 |
7,1 |
9,3 |
10,7 |
11,3
|
12,7 |
|
Другие |
2,7 |
2,8 |
2,8
|
3,5 |
4,6 |
5,4 |
5,5 |
6,3
|
6,5
|
|
Мальчики (%) |
52,6 |
50,8 |
51,7
|
51,8 |
51,8 |
50,7 |
51,7 |
51,1
|
51,3 |
|
Дети от многоплодной беременности (%) |
21,2 |
23,3 |
23,9
|
24,2 |
24,6 |
26,1 |
26,7 |
26,9
|
27,2 |
|
«Маленькие» для гестационного возраста (%) |
20,3 |
20,3 |
19,8
|
20,2 |
20,5 |
20,4 |
21,4 |
21,0
|
21,3 |
|
Оценка по шкале Апгар на
1 минуте менее 3 баллов (%) |
32,8 |
33,4 |
31,0
|
27,8 |
27,4 |
27,1 |
26,0 |
25,6
|
24,9 |
|
Медицинские вмешательства и уход (%)
|
|
Пренатальное наблюдение |
90,7 |
90,2 |
91,4 |
92,9 |
93,9 |
94,2 |
94,7 |
94,9 |
94,4 |
|
Курсы антенатальных стероидов |
23,8 |
27,2 |
32,4 |
46,8 |
59,1 |
65,4 |
68,9 |
71,0 |
71,6 |
|
Кесарево сечение |
58,5 |
54,8 |
56,8 |
56,9 |
58,4 |
59,8 |
60,8 |
60,8 |
60,9 |
|
Назальный СРАР |
34,1 |
33,1 |
35,4 |
37,9 |
43,6 |
45,9 |
52,0 |
54,2 |
55,2 |
|
Введение сурфактанта |
53,1 |
53,6 |
54,2 |
55,2 |
56,9 |
57,4 |
59,6 |
60,6 |
62,3 |
|
Традиционная вентиляция |
80,8 |
78,1 |
77,7 |
75,6 |
75,3 |
74,2 |
72,4 |
72,0 |
71,6 |
|
Высокочастотная вентиляция |
7,7 |
7,7 |
8,5 |
12,4 |
13,8 |
17,0 |
21,5 |
22,5 |
23,6 |
|
Любая вспомогательная вентиляция |
80,8 |
78,2 |
77,8 |
76,6 |
76,4 |
74,8 |
74,5 |
74,3 |
74,4 |
|
Постнатальные стероиды |
19,1 |
18,9 |
22,1 |
26,1 |
27,1 |
28,1 |
28,5 |
28,2 |
26,5 |
|
Исходы (%)
|
|
Летальность |
18,1 |
17,5 |
15,7
|
15,9 |
14,5 |
14,2 |
14,5 |
14,5
|
14,8 |
|
Пневмоторакс |
8,6 |
8,0 |
7,0
|
5,9 |
5,7 |
5,1 |
5,7 |
6,4
|
6,3
|
|
СДР |
71,1 |
69,3 |
69,1
|
67,9 |
68,0 |
67,1 |
67,5 |
68,8
|
69,2 |
|
ЯНЭК |
6,3 |
6,8 |
6,1
|
6,1 |
6,0 |
6,6 |
7,1 |
6,4
|
6,7
|
|
ВЖК (1-4 степени) |
27,4 |
28,6 |
27,9
|
26,0 |
26,1 |
26,9 |
24,9 |
25,5
|
25,3 |
|
ВЖК (3-4 степени) |
10,1 |
10,1 |
10,3
|
9,5 |
8,8 |
8,9 |
8,0 |
8,3
|
8,4
|
В отличие от России, в большинстве стран Западной Европы и Северной
Америки существует достаточно четкое разделение неонатальных отделений на три
уровня по объему оказываемой помощи и две модели Службы срочного неонатального
транспорта (ССНТ). Впервые данная концепция зародилась в 1976 году в США для
максимально эффективного использования средств, ресурсов, оборудования,
использующихся в перинатальной медицине (Committee on Perinatal Health, 1976).
Предполагается, что такое разделение позволит решить 4 задачи. Во-первых,
позволяет сравнивать эффективность работы и финансовые затраты отделений,
относящихся к одному и тому же уровню. Во-вторых, позволяет разделить беременных
«высокого риска» на группы. В-третьих, позволяет страховым компаниям
разрабатывать стандарты страховок. В-четвертых, позволяет разрабатывать
стандарты оказания помощи детям соответственно уровню.
Отмечают (Committee on Fetus and Newborn, 2004), что на родине
данной концепции, в США, несмотря на увеличивающиеся количество больных детей,
недоношенных, а соответственно, и рост количества отделений и неонатологов,
достаточно большое количество стационаров не отнесено к определенному уровню.
Например, в конце 2003 года (к сожалению, мы не располагаем более поздними
данными по этому вопросу) 15 штатов и округ Колумбия не имели разработанных
критериев, позволяющие делить стационары на уровни. Независимые эксперты ААП в
2000-2002 гг. указывают, что только 32 штата определили критерии, позволяющие
определять уровень отделений. В 11 штатах критерии соответствуют рекомендованным
ААП, в остальных они достаточно резко отличаются (Van Marter L.J., 2000; Shaffer
E.R., 2001; Bhatt D., Report to the Section on Perinatal Pediatrics Executive
Committee, October 2002).
Данные обстоятельства достаточно сильно удивляют, потому что к
настоящему времени накоплен достаточно большой и позитивный опыт деления
стационаров на различные уровни. Исследование (Chien L.Y. et al., 2001),
проведенное в Канаде и охватившее 3769 новорожденных, родившихся на сроке гестации менее 32 недель гестации и находившихся в 17 центрах различного уровня,
показало, что у детей, родившихся вне центров III уровня и требующих перевода в
отделения более высокого уровня, имеются более высокие показатели смертности. У
них чаще развиваются ВЖК, СДР 1 типа, ОАП и внутрибольничные инфекции. Аналогичное исследование (Menard M.K. et al., 1998), проведенное в Южной Каролине в
1991-1995 гг. показало увеличение летальности в 1,8 раза глубоконедоношенных
детей, родившихся в центрах II уровня, по сравнению с детьми, родившихся в
центрах III уровня. Даже транспортировка глубоконедоношенных новорожденных из
центра 3 уровня в центр III уровня значительно увеличивает летальность по данным
австралийских авторов (Bowman E. et al., 1988).
В 2002 году ААП была предложена усовершенствованная классификация,
подразделяющая неонатальные отделения на 3 уровня (см. таблицу 27).
Классификация подразделяет все отделения на: базового ухода (I уровень),
специальной помощи (II уровень), специальной интенсивной помощи (III уровень).
Отделения III уровня делятся на 4 категории в зависимости от наличия
хирургических коек, кардиохирургической помощи, ЭКМО и т.д. Всего в США было
идентифицировано 880 отделений, из них 120 – II уровня и 760 – III уровня.
Таблица 27. Уровни неонатальной помощи, принятые в США (ААП, 2002).
Базовый (I уровень)
|
Уровень помощи
|
Контингент детей и варианты помощи
|
|
Базовый (I уровень) |
Здоровые дети (оценка и послеродовый уход) |
|
Оказания реанимационной помощи в родзале |
|
Стабилизация больных детей и подготовка их к транспортировке в
стационары более высокого уровня |
|
Отделения или стационары специального неонатального ухода (II
уровень) |
Дети с массой тела при рождении менее 1500 г (оценка и
послеродовый уход). |
|
Оказание реанимационной помощи и стабилизация состояния
недоношенных и/или больных детей, а также подготовка их к транспортировке в
стационары или отделения более высокого уровня |
|
ОТДЕЛЕНИЯ ИЛИ СТАЦИОНАРЫ ИНТЕНСИВНОЙ ТЕРАПИИ (III
УРОВЕНЬ)
|
|
IIIА уровень |
Отделения, в которых имеются ограничения по виду или
длительности ИВЛ |
|
IIIВ уровень |
Отделения, имеющие возможности для проведения ИВЛ любого вида и
любой длительности |
|
Возможность для проведения необширных хирургических
вмешательств |
|
IIIС уровень |
Хирургические вмешательства любого объема за исключением
коррекции ВПС |
|
Отсутствие ЭКМО |
|
IIID уровень |
Хирургическая коррекция любых пороков развития, в том числе и
ВПС |
|
Наличие ЭКМО |
Рисунок 13. Младенческая смертность в США (различные штаты)
в 2002-2004 гг. (Mathews T.J. et al., 2007)
Рисунок 14. Летальность детей в зависимости от срока
гестации (Mathews T.J. et al., 2007)
Таблица 28. Уровни неонатальной помощи, принятые в США (ААП,
2004)
|
Уровень помощи
|
Контингент детей и варианты помощи
|
|
Базовый
(I уровень) |
Возможность оказания реанимационных мероприятий новорожденному
при родах любой сложности |
|
Наблюдение и постнатальный уход за здоровыми доношенными детьми |
|
Наблюдение и постнатальный уход за недоношенными детьми,
родившимися на сроке гестации 35-37 недель, имеющими стабильный
физиологический статус |
|
Оказание реанимационной помощи и стабилизация состояния
недоношенных (родившихся на сроке гестации менее 35 недель) и/или больных
детей, а также подготовка их к транспортировке в стационары или отделения
более высокого уровня |
|
ОТДЕЛЕНИЯ ИЛИ СТАЦИОНАРЫ СПЕЦИАЛЬНОГО НЕОНАТАЛЬНОГО УХОДА (II
УРОВЕНЬ)
|
|
IIА уровень |
Оказание реанимационной помощи и стабилизация состояния
недоношенных и/или больных детей и подготовка их к транспортировке в
стационары (отделения более высокого уровня) |
|
Продолжительный уход за недоношенными детьми, родившимися на
сроке гестации
≥ 32 недель или с массой тела более 1500 г, имеющих
«физиологическую нестабильность» типа одышки, нестабильной температуры,
невозможности начала энтерального питания или имеющих состояния, позволяющие
считать, что они будут купированы достаточно быстро |
|
Стабилизация больных детей и подготовка их к транспортировке в
стационары более высокого уровня |
|
ОТДЕЛЕНИЯ ИЛИ СТАЦИОНАРЫ ИНТЕНСИВНОЙ ТЕРАПИИ (III
УРОВЕНЬ)
|
|
IIIА уровень |
Наблюдение, уход и лечение недоношенных детей, родившихся в
сроке гестации
≥ 28 недель или с массой тела ≥ 1000 г |
|
Проведение длительной ИВЛ |
|
Хирургические вмешательства типа веносекции |
|
IIIВ уровень |
Наблюдение, уход и лечение недоношенных детей, родившихся в
сроке гестации
≤ 28 недель или с массой тела ≤1000 г |
|
Проведение ВчИВЛ или ингаляция оксида азота |
|
Наличие врачей-специалистов разного профиля |
|
Наличие КТ, ЯМР, УЗИ |
|
Наличие детских хирургов и анестезиологов с возможностью
выполнения сложных хирургических вмешательств |
|
IIIС уровень |
Наличие ЭКМО и возможность оперативного лечения ВПС с
использованием АИК |
Как видно из таблицы 28, данные рекомендации отражают все более
сложную организацию, обусловленную возрастающей сложностью медицинских
технологий. Согласно делению, I уровень должен обеспечивать помощь и уход всем
новорожденным детям с низкими факторами риска. Отделения, относящиеся к
данному уровню, должны обеспечивать реанимационные мероприятия всем детям,
родившимся в крайне тяжелом состоянии, например асфиксии. Они должны иметь все
необходимое для ухода за здоровыми доношенными детьми. В них могут находиться
недоношенные новорожденные, родившиеся в сроке гестации 35-37 недель,
находящиеся в стабильном состоянии, а также больные дети и недоношенные со
сроком гестации менее 35 недель, пока они не будут переведены в стационар
более высокого уровня.
Отделения II уровня делятся на два подуровня – А и В – в
зависимости от возможностей для проведения ИВЛ. В принципе, данные отделения
предназначены для больных детей с патологическими состояниями, которые могут
разрешиться достаточно быстро. Как правило, пациентами являются недоношенные
дети, родившиеся в сроке гестации 32 недели и/или с весом более 1500 г. Что
касается дыхательной поддержки, то отделения IIА уровня снабжены аппаратурой
для кратковременной вентиляции, а на отделениях IIВ уровня ИВЛ может
продолжаться до 24 часов и более длительно могут использоваться системы,
позволяющие создавать CPAP. Данные отделения должны иметь специальное
оборудование (рентгеновский аппарат, возможность определить КОС) и персонал
(специально обученные медицинские сестры, респираторные тераписты, лаборанты,
техники).
Отделения III уровня подразделяются на три подуровня (А, В, С).
Уровень IIIA имеет все необходимое для проведения длительной ИВЛ, за исключением
ВчИВЛ. Также там могут проводиться незначительные хирургические манипуляции.
Пациентами являются больные соответствующего профиля и недоношенные дети, как
правило, с массой тела более 1000 г.
Недоношенные новорожденные, родившиеся в сроке гестации 28 недель и
менее и/или имеющие массу тела при рождении менее 1000 г, должны находится на
отделениях, относящихся к IIIВ уровню. Эти отделения располагают всеми видами
дыхательной поддержки, включая ВчИВЛ, возможность ингалировать оксид азота.
Данные отделения должны иметь специалистов любого профиля и возможность
практически неограниченного лабораторного обеспечения. Например, на данных
отделениях могут находиться глубоконедоношенные дети, нуждающиеся в проведении
длительной ИВЛ и парентерального питания, хирургической коррекции ОАП, ЯНЭК
или гидроцефалии.
Отделения IIIС уровня плюс ко всему сказанному должны иметь
возможность хирургической коррекции любых пороков развития, а также сложных
нейрохирургических вмешательств или коррекции ретинопатии. Как правило,
отделения IIIB и С уровней находятся в крупных многопрофильных детских
стационарах, имеющих консультантов и специалистов любого профиля, а также
возможности для углубленного обследования больного, например ЯМР, КТ и т.д.
Эксперты ААП подчеркивают, что каждое государство должно иметь
однородные национальные стандарты для оборудования, персонала, средств
обслуживания и транспортировки больных, использующихся на отделениях каждого
уровня. Стандарты должны разрабатываться с учетом смертности, заболеваемости и
долгосрочных результатов (катамнеза).
Уместно отметить, что хотя и есть критерии, позволяющие относить
неонатальные отделения к определенному уровню, тем не менее, например, в США,
несмотря на рекомендации ААП, это не является юридически закрепленным
положением. Это приводит к тому, что уровень достаточно часто определяет сама
больница или соглашение между больницами, находящимися в одном штате (Richardson
D.K. et al., 1995; Menard M.K. et al., 1998; Howell E.M. et al.,
2002) в социологических исследованиях показали, что многие больницы
в некоторых штатах открывают отделения интенсивной терапии и реанимации
новорожденных для привлечения дополнительных средств. Достаточно часто, по
наблюдениям указанных авторов, это делается без достаточных обоснований. По
нашим наблюдениям, подобная тенденция в некоторых регионах отмечается в
настоящее время в нашей стране.
Кроме того, при разбивке отделений на уровни обязательно возникает
проблема транспортировки больных. Например, Chang R.R., Klitzner T.S. (2002)
показали, что разделение стационаров в Калифорнии привело к снижению
смертности больных хирургического профиля на 1,26% (с 5,34 до 4,08%), но при
этом расстояние, на которое транспортируется больной, увеличилось в среднем на
13 миль (около 25 км), а cответственно, возросло и время транспортировки.
В связи с этим необходимо понимать, что по многим обстоятельствам
не всегда женщина из группы «высокого риска» будет рожать в центре III уровня
или даже II уровня. Причем так происходит в большинстве стран мира. Во многом
это зависит от региональных особенностей. Достаточно взглянуть на таблицу 29.
Так, в течение 10 лет (с 1989 по 1998 гг.), по данным Dobrez D. et al. (2006),
количество глубоконедоношенных детей, родившихся в центрах III уровня, в
некоторых штатах США уменьшалось (см. таблицу 29).
Таблица 29. Процент недоношенных детей, родившихся в госпиталях
разного уровня в некоторых штатах США в 1989-1998 гг. (Dobrez D. et al., 2006)
|
Уровень
|
Недоношенные
|
Глубоконедоношенные |
Дети с экстремально низкой массой тела |
|
1989
|
1998
|
1989
|
1998
|
1989
|
1998
|
|
ШТАТ КАЛИФОРНИЯ
|
|
Количество живорожденных недоношенных детей |
26 598
|
15 653
|
2449
|
1530
|
1435
|
986
|
|
I уровень |
21
|
16
|
16
|
11
|
15
|
11
|
Окончание таблицы 29
|
Уровень
|
Недоношенные
|
Глубоконедоношенные |
Дети с экстремально низкой массой тела |
|
1989
|
1998
|
1989
|
1998
|
1989
|
1998
|
|
II уровень |
42
|
49
|
37
|
47
|
37
|
44
|
|
III уровень |
36
|
34
|
48
|
42
|
48
|
45
|
|
ШТАТ ИЛЛИНОЙС
|
|
Количество живорожденных недоношенных детей |
12 951
|
11 851
|
1250
|
1191
|
803
|
842
|
|
I уровень |
12
|
8
|
6
|
4
|
5
|
3
|
|
II уровень |
47
|
42
|
31
|
22
|
29
|
19
|
|
III уровень |
41
|
50
|
63
|
74
|
66
|
78
|
|
ШТАТ СЕВЕРНАЯ КАРОЛИНА
|
|
Количество живорожденных недоношенных детей |
6451
|
6699
|
693
|
705
|
396
|
546
|
|
I уровень |
23
|
23
|
10
|
10
|
10
|
6
|
|
II уровень |
44
|
22
|
36
|
17
|
50
|
16
|
|
III уровень |
33
|
55
|
54
|
73
|
40
|
78
|
|
ВАШИНГТОН
|
|
Количество живорожденных недоношенных детей |
3625
|
3969
|
324
|
434
|
214
|
281
|
|
I уровень |
12
|
13
|
5
|
1
|
4
|
4
|
|
II уровень |
34
|
36
|
19
|
18
|
11
|
8
|
|
III уровень |
55
|
51
|
77
|
80
|
85
|
88
|
Это привело к тому, что Министерство здравоохранения США в 2000
году (U.S. Department of Health and Human Services, 2000) поставило задачи,
чтобы к 2010 году все женщины, относящиеся к «группам высокого риска»,
родоразрешались только в центрах III уровня.
Несмотря на поставленные задачи, не более 90% женщин из групп
«высокого риска», например, с развившимися преждевременными родами, рожают в
высокоспециализированных центрах. Хотя за 8 лет (с 1998 по 2006 гг.) произошли
существенные изменения (в 1998 году в высокоспециализированных центрах родилось
42% глубоконедоношенных детей в Калифорнии, 74% – в штате Иллинойс, 73% – в
Северной Каролине, 80% – в Вашингтоне), ситуацию
2006 года по тем же штатам Dobrez D. et al. расценивают как крайне
неудовлетворительную.
Что касается служб, занимающихся транспортировкой новорожденных, то
за рубежом существуют службы специализированной помощи, занимающиеся всеми
видами транспортировки в регионе, и службы транспортировки «по вызову»,
которые обеспечиваются крупными отделениями реанимации и интенсивной терапии
новорожденных. Объединения отделений интенсивной терапии новорожденных,
работающих вместе, также могут обеспечивать ССНТ «по вызову». Каждая модель организована по-разному (см. таблицы
30-31):
1) Специализированная ССНТ (специализированное транспортное
средство и оборудование для неонатального транспорта):
а) связана с отделением интенсивной терапии новорожденных:
бригада работает по графику дежурств только для транспорта и оплачивается
региональными национальными службами скорой помощи;
б) основана на базе отделения интенсивной терапии новорожденных:
бригада работает по графику сменных дежурств в одном отделении интенсивной
терапии новорожденных и оплачивается госпиталем;
в) основана на дежурстве отделения интенсивной терапии
новорожденных: все отделения интенсивной терапии новорожденных в регионе
поочередно дежурят для обеспечения транспортной бригадой новорожденных, члены
каждой бригады дежурят в собственных отделениях интенсивной терапии
новорожденных. Бригада оплачивается региональными национальными службами
скорой помощи.
Такая служба принята во многих европейских странах, например в
Великобритании. Интересно, что в этой стране поначалу она сложилась более
стихийно, чем целенаправленно (Cornette L., 2004).
Таблица 30. Процесс срочной транспортировки (данные Европейской
ассоциации неонатального транспорта (EUROPET), 1999)
Вызов для трансфера: обсуждение, советы и поддержка для врача,
направляющего больного, план действий
Транспортная бригада отправляется из основного госпиталя:
продолжение консультаций и поддержки направляющего врача
Транспортная бригада прибывает в отправляющий госпиталь: оценка
состояния и стабилизация для транспортировки
Перевозка ребенка в принимающий госпиталь: мониторинг, постоянная
оценка состояния, специфическое лечение, если необходимо
Транспортная бригада прибывает в принимающий госпиталь:
заключительная оценка состояния, передача в руки, принимающей команде
медперсонала
2) ССНТ «по вызову» (в основном не имеют специализированного
транспортного средства, но имеют специализированное транспортное
оборудование, которое помещается в стандартную машину скорой помощи):
а) основана на базе отделения интенсивной терапии новорожденных:
индивидуальные отделения интенсивной терапии новорожденных, принимающие
ребенка, могут посылать свой собственный персонал забирать ребенка;
б) регионализированая: индивидуальные отделения интенсивной терапии
новорожденных могут принимать участие в совместном обеспечении транспортной
службы в регионе; в) основана на базе направляющего госпиталя: персонал из
направляющего госпиталя может транспортировать ребенка в принимающее отделение
интенсивной терапии новорожденных.
Таблица 31. Характеристики двух моделей срочного неонатального
транспорта (данные Европейской ассоциации неонатального транспорта (EUROPET), 1999)
|
Показатель
|
Специализированные
|
Дежурство по вызову (on-call) |
|
Время активации |
обычно короче |
обычно длиннее |
|
Возможность |
круглосуточно |
по вызову |
|
Покрываемые дистанции |
длиннее |
короче |
|
Покрываемые зоны |
обычно больше |
обычно меньше |
|
Принимающий центр |
все ОРИТ новорожденных
(межгоспитальные транспортировки) |
только ОРИТ новорожденных, где базируются ССНТ |
|
Индивидуальный специфический опыт транспортировки |
больше, потому что в основном предназначены для транспортной
службы |
меньше, потому что временно востребуются из какого-либо ОРИТ |
Таблица 32. Организация ССНТ в некоторых европейских регионах
(данные Европейской ассоциации неонатального транспорта (EURPET), 1999)
|
Тип ССНТ |
Регион, год
|
Бригада (n) |
Транспортировок на бригаду
|
Состав бригады |
Транспортное средство
|
|
По вызову |
Flanders, Бельгия, 1997 |
8
|
114
|
Н или
П + М
|
С
|
|
Северный регион, Великобритания,
1997 |
4
|
99
|
Н или
П + М
|
С
|
|
Шотландия, Великобритания, 1997 |
4
|
150
|
М
|
С + В
|
|
Ломбардия, Италия, 1997 |
10
|
150
|
Н + М
|
С + В
|
|
Нидерланды, 1997 |
10
|
100
|
Н + М
|
С +В
|
|
Польша (половина регионов), 1997 |
11
|
119
|
Д + М
|
С
|
|
Словения, 1996 |
2
|
75
|
П +М
|
С +В
|
Окончание таблицы 32
|
Тип ССНТ |
Регион, год
|
Бригада (n) |
Транспортировок на бригаду
|
Состав бригады |
Транспортное средство
|
|
Специализированные |
Каталония, Испания, 1997 |
2
|
336
|
Н + М
|
С
|
|
Ile-de-France, Франция, 1995 |
6
|
628
|
Н + М
|
СС + В
|
|
Будапешт, Венгрия, 1997 |
2
|
950
|
Н + М (только) |
СС + В
|
|
Лацио, Италия, 1997 |
3
|
417
|
Н + М
|
СС
|
|
Северный регион, Португалия, 1998 |
1*
|
376
|
Н + М
|
СС
|
Примечание. Н – неонатолог, П – педиатр, М – медсестра, Д –
врач, С – машина скорой помощи, СС – специализированная машина скорой
помощи, В – вертолет, * – 5 бригад на дежурстве.
В Европе для оценки оптимального количества транспортировок в год и
для контроля стоимости существует так называемый индекс неонатальных
трансферов (транспортировок).
Индекс неонатальных трансферов (ИНТ) выражает количество
новорожденных, транспортированных на 100 живорожденных, и может быть применен
для сравнения потока новорожденных между учреждениями в любой зоне. Низкий ИНТ
(около 1%) показывает хорошо действующее распределение перинатальных учреждений
и хорошо организованные службы материнских и неонатальных трансферов. Фактически
там, где перинатальная помощь новорожденным высокого риска была
регионализована, например в Нидерландах, ИНТ ниже 1%, в то время как в зонах с
минимальной организацией и гетерогенным распределением родильных отделений ИНТ
может достигать 2,6%, например в Лацио (Италия).
В регионах с множеством небольших родильных домов нужда в
транспортировках новорожденных также может быть выше, потому что компетенция
персонала в диагностике перинатальных рисков и патологии снижается из-за
спорадического возникновения таких случаев и отсутствия опыта работы.
Считаем необходимым указать, что за рубежом существуют
многочисленные проблемы, связанные с транспортировкой больных, в том числе и
новорожденных детей. Так, английские специалисты по неонатальной транспортировке
Fenton А.С. et al. (2004) указывают, что достаточно часто перевод
новорожденных в Великобритании обусловлен не тяжестью их состояния, а
недостатком оборудования и медицинского персонала, прежде всего медицинских сестер. Это приводит к тому, что дети переводятся в стационары II, а иногда и III
уровня, не имея для этого веских причин. Учитывая, что количество больных и
недоношенных детей растет, наблюдается недостаток коек в стационарах III уровня.
Анализируя сложившуюся ситуацию, Департамент здравоохранения Великобритании (Department
of Health, 2003) рекомендует после того как у новорожденного ребенка,
переведенного в стационар II или III уровня, достигнута стабилизация
состояния, перевести его обратно в направившее его учреждение (соответственно
стационар I или II уровня).
На наш взгляд, интересные тенденции отмечаются в США (см. таблицы
33-34).
Таблица 33. Изменение количества реанимационных отделений для
новорожденных, реанимационных коек и неонатологов в городах США в 1980-1995 гг.
(Howell E.M. et al., 2002)
|
Показатель
|
1980 |
1995 |
% изменений
1980-1995
|
|
Количество родов (тыс.) |
2729 |
3210 |
+17,6
|
|
Количество больниц, имеющих акушерские койки и детские больницы |
2135 |
1810 |
-15,2
|
|
Количество стационаров, имеющих реанимационные койки для
новорожденных |
351
|
698 |
+98,9
|
|
Акушерские/педиатрические стационары, имеющие отделения
реанимации новорожденных (%) |
16,8 |
38,6 |
+129,8
|
|
Количество реанимационных коек для новорожденных |
7021 |
16702 |
+137,9
|
|
Количество врачей-неонатологов |
710
|
2613 |
+268,0
|
|
Количество реанимационных коек на 1000 родов |
2,57 |
5,20 |
+102,3
|
Окончание таблицы 33
|
Показатель
|
1980 |
1995 |
% изменений
1980-1995
|
|
Количество неонатологов на 1000 родов |
0,26 |
0,81 |
+211,5
|
|
Занятость койки |
76,4 |
78,5 |
+2,7
|
Как видно из таблицы 33, в городах США, по данным Howell E.M. et al.
(2002), с одной стороны, на 17,6% увеличилось за 15 лет (1980-1995) количество
родов, уменьшилось количество акушерских и педиатрических коек в стационарах
на 15,2%, а с другой стороны, на 98% увеличилось количество больниц, имеющих
отделения реанимации и интенсивной терапии новорожденных, на 137,9% увеличилось
количество коек для новорожденных и на 268% возросло количество врачей
неонатологов. При этом занятость коек за 15 лет, несмотря на их резкое
увеличение, оставалась достаточно стабильной. Вероятно, это связано с
выживанием новорожденных с тяжелой патологией и глубоконедоношенных детей. По
наблюдениям, в нашей стране несколько иные тенденции: увеличение количества
неонатальных коек сопровождается уменьшением количества врачей (из-за низкой
заработной платы, отсутствием социальных льгот, некоторых приказов Минздрава и
т.д.). В США за 15 лет (1980-1995) показатели смертности у недоношенных детей
снижались, а длительность пребывания в стационаре увеличивалась (см. таблицу
34).
В США большое беспокойство вызывает увеличение количества
«маленьких» (менее 20 коек) отделений реанимации и интенсивной терапии в
педиатрических и акушерских стационарах (см. таблицы 34-35).
Таблица 34. Изменения в показателях неонатальной помощи в городах
США в 1980-1995 гг. (Howell E.M. et al., 2002)
|
Показатель
|
1980
|
1995
|
% изменений
1980-1995
|
|
Количество родов в стационарах (тыс.) |
2729
|
3210
|
+17,6
|
|
Количество живорожденных детей с массой менее 1500 г |
31 383
|
43 335 |
+38,1
|
|
% новорожденных с массой менее 1500 г |
1,15
|
1,35
|
+17,4
|
|
Количество выживших новорожденных с массой тела менее 1500 г |
18 830
|
31 635 |
+68,0
|
|
Пропорция выживших |
0,60
|
0,73
|
+21,7
|
|
Средний койко-день (дней) на отделении реанимации у выживших
детей с массой тела менее 1500 г |
59
|
68
|
+15,3
|
|
Всего койко-дней на отделении реанимации у выживших детей с
массой тела менее 1500 г |
1,11 млн |
2,15 млн |
+93,7
|
|
Количество умерших новорожденных с массой тела менее 1500 г |
12 553
|
11 700 |
-6,8
|
|
Средний койко-день на отделении реанимации у умерших
новорожденных с массой тела менее 1500 г |
15
|
19
|
+20
|
|
Всего койко-дней на отделении реанимации у умерших |
0,19 млн |
0,22 млн |
+15,8
|
|
Всего койко-дней на отделении реанимации у всех детей с массой
тела менее 1500 г |
1,3 млн |
2,39 млн |
+83,8
|
|
Всего койко-дней в стационаре у всех новорожденных, родившихся
с массой тела менее 1500 г |
2, 56 млн |
6,10 млн |
+138,3
|
Данные, приведенные в таблице 34, демонстрируют, что общие
количество детей с массой тела менее 1500 г, нуждающихся в наблюдении и лечении
в условиях отделения реанимации и интенсивной терапии, за 15 лет увеличилось
на 68%. Однако этот показатель все равно не объясняет значительное увеличение
отделений для новорожденных, коек и количества врачей-специалистов. Howell E.M.
et al. (2002) подчеркивают: их анализ подтверждает, что увеличение специализированной неонатальной помощи определяется не медицинскими потребностями, а чисто
финансовым интересом определенных групп лиц. Наверное, организаторам нашего
здравоохранения стоит внимательно проанализировать данные указанных авторов и
других, чтобы не оказаться в аналогичной ситуации, тем более Россия не может
сравниться с США и по финансовым возможностям. Интересно, как показывает опыт
США, наибольшая выживаемость младенцев отмечается в штате Массачусетс, имеющем
только минимальное количество «маленьких» отделений.
Таблица 35. Показатели неонатального интенсивного ухода в городах
США (Howell E.M. et al.,2002)
|
Показатель
|
Количество населения (чел.)
|
Показатель по всем городам
|
|
≤ 500 000
|
500 000-
1 499 999
|
≥ 1 500 000 |
|
Количество городов (% от общего числа городов)
|
199 (67,7) |
62 (21,1)
|
33 (11,2)
|
|
КОЛИЧЕСТВО ОТДЕЛЕНИЙ ИНТЕНСИВНОЙ ТЕРАПИИ
|
|
1980 г. |
94
|
95
|
162
|
351
|
|
1995 г. |
190
|
180
|
328
|
698
|
|
Изменения (%) |
+102,1
|
+89,5
|
+102,5
|
+98,9
|
|
КОЛИЧЕСТВО КОЕК ИНТЕНСИВНОЙ ТЕРАПИИ И РЕАНИМАЦИИ
НОВОРОЖДЕННЫХ
|
|
1980 г. |
1562
|
1997
|
3462
|
7021
|
|
1995 г. |
3870
|
4679
|
8153
|
16702
|
|
Изменения (%) |
+147,7
|
+134,3
|
+144,4
|
+137,9
|
|
СРЕДНЕЕ КОЛИЧЕСТВО ОТДЕЛЕНИЙ ИНТЕНСИВНОЙ ТЕРАПИИ
НОВОРОЖДЕННЫХ В ГОРОДЕ
|
|
1980 г. |
0,5
|
1,5
|
4,9
|
1,2
|
|
1995 г. |
1,0
|
2,9
|
9,9
|
2,4
|
|
Изменения (%) |
+100,0
|
+93,3
|
+102,0
|
+100,0
|
|
КОЛИЧЕСТВО РЕАНИМАЦИОННЫХ НЕОНАТАЛЬНЫХ КОЕК НА 1000 РОДОВ
|
|
1980 г. |
2,3
|
2,7
|
2,6
|
2,6
|
|
1995 г. |
5,5
|
5,4
|
5,0
|
5,2
|
|
Изменения (%) |
+139,1
|
+100,0
|
+92,3
|
+100,0
|
|
СРЕДНЕЕ РАССТОЯНИЕ ОТ РОДИЛЬНЫХ ОТДЕЛЕНИЙ
ДО СПЕЦИАЛИЗИРОВАННЫХ ЦЕНТРОВ (МИЛЬ)
|
|
1980 г. |
41,6
|
19,8
|
13,8
|
33,6
|
|
1995 г. |
19,4
|
13,1
|
9,8
|
16,7
|
|
Изменения (%) |
-53,4
|
-33,8
|
-29,0
|
-50,3
|
|
КОЛИЧЕСТВО РЕАНИМАЦИОННЫХ ОТДЕЛЕНИЙ, ИМЕЮЩИХ МЕНЕЕ 20
КОЕК
|
|
1980 г. |
73,4
|
60,0
|
57,4
|
62,4
|
|
1995 г. |
63,1
|
46,6
|
51,5
|
53,4
|
|
Изменения (%) |
-14,0
|
-23,3
|
-10,3
|
-14,4
|
|
% ОТ ОБЩЕГО КОЛИЧЕСТВО РЕАНИМАЦИОННЫХ КОЕК В «МАЛЕНЬКИХ»
ОТДЕЛЕНИЯХ
|
|
1980 г. |
53,1
|
37,4
|
31,7
|
38,1
|
|
1995 г. |
36,8
|
20,4
|
23,1
|
25,6
|
|
Изменения (%) |
-30,6
|
-45,5
|
-27,1
|
-32,8
|
|
СРЕДНЕЕ КОЛИЧЕСТВО КОЕК В РЕАНИМАЦИОННЫХ ОТДЕЛЕНИЯХ
|
|
1980 г. |
16
|
18
|
20
|
18
|
|
1995 г. |
18
|
24
|
18
|
20
|
|
Изменения (%) |
+12,5
|
+33,3
|
-10,0
|
+11,1
|
Естественно, наличие большого количества «маленьких» отделений
приводит к большому количеству больных, нуждающихся в переводе. В США и Канаде
это привело к тому, что транспортировку больных новорожденных, находящихся даже
в критическом состоянии, осуществляют специально обученные медицинские сестры
(King B.R. et al., 2002). В европейских странах, за исключением Великобритании,
такая практика пока распространена не очень широко. В Великобритании она
недавно была признана безопасной и эффективной (Watts C., 2001; Leslie A.,
Stephenson T., 2003). Связано это с тем, что количество детей, требующих
оказания интенсивной или реанимационной помощи, неуклонно растет, при этом
количество родов снижается, хоть и не так критично, как во время перестройки, то
есть в период нравственного и экономического кризиса в нашей стране (см. таблицы
36-37).
Таблица 36. Количество родов в Великобритании в 1988-1997 гг. (Leslie
A., Stephenson T., 2003)
|
Год
|
Количество родов
|
|
1988
|
657 551
|
|
1989
|
652 413
|
|
1990
|
669 988
|
|
1991
|
663 878
|
|
1992
|
654 765
|
|
1993
|
640 094
|
|
1994
|
632 539
|
|
1995
|
616 663
|
|
1996
|
617 529
|
|
1997
|
610 466
|
Таблица 37. Количество отделений интенсивной терапии и реанимации в
Великобритании в 1988-1997 гг. (Leslie A., Stephenson T., 2003).
|
Количество коек
|
Средний койко-день в отделениях интенсивной терапии и
реанимации
|
% от родившихся |
|
Годы
|
ИК
|
РК
|
Все
(ИК+РК) |
СКДИТ |
СКДРО |
СКДВО |
Общее кол-во |
ИТ |
РО
|
|
1989/90
|
53 592 |
7151 |
60 743
|
8,6
|
17,5
|
9,6
|
586 034
|
8,3 |
1,1
|
|
1990/91
|
67 443 |
8102 |
75 545
|
7,7
|
16,7
|
8,7
|
654 615
|
10,1 |
1,2
|
|
1991/92
|
67 278 |
10 023 |
77 301
|
8,2
|
17,2
|
9,4
|
724 075
|
10,2 |
1,5
|
|
1992/93
|
64 257 |
10 761 |
75 018
|
8,6
|
18,3
|
10
|
749 537
|
9,9 |
1,7
|
|
1993/94
|
70 224 |
13 083 |
83 307
|
8,3
|
18,4
|
9,9
|
823 586
|
11,0 |
2,1
|
|
1994/95
|
65 695 |
14 534 |
80 229
|
8,8
|
19,0
|
10,6
|
854 262
|
10,4 |
2,3
|
|
1995/96
|
58 683 |
17 053 |
75 736
|
9,0
|
18,4
|
11,1
|
841 922
|
9,6 |
2,8
|
Примечание. ИК – койки отделений интенсивной терапии; РК –
реанимационные койки; СКДИТ – средний койко-день в отделении интенсивной
терапии, СКДРО – средний койко-день в отделении реанимации. СКДВО – средний
койко-день по всем отделениям (интенсивная терапия + реанимация)
Заметим, что как видно из таблицы 38, количество детей в
Великобритании, нуждающихся в проведении реанимационной терапии, увеличивается.
Увеличивается и средний койко-день на этих отделениях, что позволяет судить о
тяжести состояния детей, находящихся на отделении.
Таблица 38. Общее количество койко-дней в педиатрических отделениях
реанимации и интенсивной терапии (Leslie A., Stephenson T., 2003)
|
Годы
|
Общее количество койко-дней в педиатрических отделениях
реанимации и интенсивной терапии |
% от количества, занятых больными старше
1 месяца жизни
|
% от количества койко-дней, занятых новорожденными
в отделениях ИТАР
|
|
1991/92 |
1 827 075
|
60,4%
|
39,6%
|
|
1992/93 |
1 812 537
|
58,6%
|
41,4%
|
|
1993/94 |
1 866 586
|
55,9%
|
44,1%
|
|
1994/95 |
1 868 262
|
54,3%
|
45,7%
|
|
1995/96 |
1 831 922
|
54,0%
|
46,0%
|
|
Включены больные хирургического профиля |
В городе Санкт-Петербурге существующая транспортная служба, хотя и
напоминает первую европейскую модель ССНТ, все же существенно отличается от
нее. Хотелось бы обратить внимание, что ни одна модель, в том числе и созданная
в Санкт-Петербурге, не может быть «механистически» перенесена на один или несколько регионов нашей
страны. В связи с этим заметим, что европейские специалисты (Agostino R. et al.,
1999; Roy R.N.D. et al., 1999), анализируя опыт транспортировки в различных
странах мира, отмечают необходимость при создании и усовершенствовании службы
учета демографических, географических и других особенностей региона и/или
страны.
[ Оглавление книги | Главная страница раздела ] |

