 |
|  |
| Медицинская библиотека / Раздел "Книги и руководства" |
|
|
|
| ГЛАВА 2. СТРУКТУРА ОРГАНИЗАЦИИ НЕОТЛОЖНОЙ ПОМОЩИ НОВОРОЖДЕННЫМ В САНКТ-ПЕТЕРБУРГЕ |
|
Медицинская библиотека / Раздел "Книги и руководства" / Интенсивная терапия и транспортировка новорожденных детей / ГЛАВА 2. СТРУКТУРА ОРГАНИЗАЦИИ НЕОТЛОЖНОЙ ПОМОЩИ НОВОРОЖДЕННЫМ В САНКТ-ПЕТЕРБУРГЕ
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте - 64258; прочтений - 5406
Размер шрифта:
12px |
16px |
20px
ГЛАВА 2. СТРУКТУРА
ОРГАНИЗАЦИИ НЕОТЛОЖНОЙ ПОМОЩИ НОВОРОЖДЕННЫМ В САНКТ-ПЕТЕРБУРГЕ
Естественно, что при возросшей заболеваемости
новорожденных, а особенно при увеличении рождения детей с экстремально низкой
массой увеличивается потребность в неонатальных реанимационных койках (таблица
39).
Таблица 39. Количество коек реанимации новорожденных
III уровня в детских стационарах г. Санкт-Петербурга (Любименко В.А., 2008)
|
Годы
|
Число коек РО
|
Количество родов (тыс.)
|
Коек РО на 1000 родов
|
|
1990
|
18
|
54,8
|
0,33
|
|
1991
|
27
|
46,5
|
0,6
|
|
1992
|
30
|
39,0
|
0,75
|
|
1993
|
32
|
33,6
|
0,95
|
|
1994
|
36
|
35,6
|
1,0
|
|
1995
|
64
|
34,4
|
1,90
|
|
1996
|
64
|
32,1
|
2,0
|
|
1997
|
64
|
31,7
|
2,0
|
|
1998
|
64
|
31,7
|
2,0
|
|
1999
|
66
|
30,5
|
2,1
|
|
2000
|
66
|
29,8
|
2,2
|
|
2001
|
66
|
33,2
|
2,0
|
|
2002
|
66
|
36,8
|
1,8
|
|
2003
|
66
|
39,2
|
1,7
|
|
2004
|
66
|
41,0
|
1,6
|
|
2005
|
66
|
38,62
|
1,7
|
|
2006
|
66
|
40,2
|
1,64
|
|
2007
|
66
|
43,5
|
1,6
|
|
2008
|
75
|
49,78
|
1,5
|
Кроме стационаров в роддомах города имеются 56
реанимационных коек.
Как видно из представленной таблицы, количественная
обеспеченность неонатальными реанимационными койками в Санкт-Петербурге в
настоящее время не достигла оптимальной цифры. Напомним, что по общепринятым
представлениям, реанимационных коек должно быть не менее 4 на 1000
живорожденных. Более того, материально-техническая база и кадровая
обеспеченность ОРИТН ДГБ № 1, 4, 17, 22 не способна справиться с возрастающим
потоком новорожденных детей, поэтому на учете РКЦН находится количество
новорожденных, превышающее количество койко-мест в перечисленных выше
отделениях, формируя своеобразную очередь из новорожденных, многие из которых,
так и не дождавшись места на реанимации, переходят в разряд «интенсив» и
впоследствии «реабилитация» или погибают в родильном доме (см. таблицу 40).
Смертность остается примерно на одном уровне, однако отмечается резкий скачок в
2004 году и значительное ее снижение в 2006 г.
Что касается гибели детей в родильных домах, то,
несмотря на достаточно выраженную нехватку коек на реанимационных отделениях,
количество детей, умерших в родильных домах
за 15 лет снизилось в 3 раза (см. таблицу 40), что
во многом обусловлено не только улучшением помощи новорожденным, но и ранним
переводом детей в отделения интенсивной терапии и реанимации. Хотя недостаток
коек сказывается на увеличении летальности в родильных домах в 2000-е гг. по
сравнению с серединой 90-х гг.
Таблица 40. Летальность в родильных домах г.
Санкт-Петербурга по годам (% от общего количества) (Любименко В.А., 2008)
|
Годы
|
Умершие в родильном доме (%)
|
|
1989
|
56
|
|
1991
|
45,6
|
|
1994
|
18,4
|
|
1997
|
22,0
|
|
1998
|
15,3
|
|
1999
|
15,0
|
|
2000
|
22,5
|
|
2001
|
24,0
|
|
2002
|
18,7
|
|
2003
|
22,7
|
|
2004
|
22,7
|
Обратим внимание, что, по мнению Байбариной Е.Н. и
соавт. (2005), поскольку существующая система отчетности не позволяет выяснить,
насколько полно и эффективно осуществляется перевод тяжелобольных новорожденных
в отделения реанимации и интенсивной терапии, то именно этот показатель отражает
интенсивность концентрации новорожденных, находящихся в критическом состоянии.
Чем лучше работает система концентрации беременных
высокого риска, а соответственно, новорожденных, находящихся в критическом состоянии
в специализированных учреждениях, тем меньше больных будет умирать в родильных
домах первого уровня. Этот показатель также отображает возможные пути снижения
неонатальной смертности, поскольку, как правило, дети, умершие в
родильных домах I уровня, – это те дети, которым в этих условиях невозможно было
оказать наиболее квалифицированную, специализированную и своевременную помощь.
На наш взгляд, такая ситуация в г. СанктПетербурге была обусловлена
отсутствием перинатального центра. Например, в Саратовской области количество
детей, умерших в стационарах первого уровня, в 2004 году было 4,1% от общего
количества погибших новорожденных (Байбарина Е.Н. и соавт., 2005).
Основную часть погибших в родильных домах
составляют новорожденные с экстремально низкой массой тела (ЭНМТ), однако
настораживает увеличение количества новорожденных с массой при рождении свыше 3
кг (см. таблицу 41).
Таблица 41. Летальность в родильных домах г.
Санкт-Петербурга по годам (распределение по массе тела)
|
Год
|
Масса тела (г)
|
Итого
|
|
< 1000 |
< 1500 |
< 2000 |
< 2500
|
< 3000
|
> 3000
|
|
Количество детей
|
|
2002
|
22
|
11
|
4
|
1
|
5
|
3
|
46
|
|
2003
|
16
|
11
|
6
|
5
|
6
|
7
|
51
|
|
2004
|
29
|
17
|
7
|
1
|
6
|
11
|
71
|
|
2005
|
12
|
6
|
3
|
2
|
6
|
14
|
43
|
|
2006
|
9
|
2
|
2
|
2
|
2
|
5
|
22
|
Вероятно, количество детей, погибающих в родильных
домах города, в ближайшее время увеличится прежде всего за счет новорожденных с
экстремально низкой массой тела в связи
с расширения показаний для проведения первичной реанимации и рождения живых
детей в стационарах общего профиля, хотя до сегодняшнего дня, как показывает наш
опыт, большинство стационаров не готовы к
приему и ведению таких детей.
Однако дети, находившиеся в родильном доме,
получают полноценную консультативную помощь РКЦН путем очных и дистанционных
консультаций и согласования терапии с персоналом родильного дома, что
позволяет задерживать перевод в ОРИТН, обеспечивая, тем не менее, адекватное
лечение. Невозможность же его проведения в условиях стационара общего профиля
подразумевает под собой экстренный перевод родившегося в нем новорожденного.
При такой ситуации остро встает вопрос об отсутствии мест в ОРИТН ДГБ № 1, 4, 17
и 22. В таком случае новорожденному оказывается помощь в реанимобиле РКЦН в
течение всего периода поиска места для госпитализации и всей транспортировки до
момента перевода новорожденного в ОРИТН ввиду отсутствия даже резервного
места. При необходимости осуществляется госпитализация новорожденного в
ближайший родильный дом, имеющий возможность обеспечивать проведение ИВЛ и
медикаментозной терапии. Поскольку на родильные дома идет очень высокая
нагрузка, добавление еще одного новорожденного приводит к возникновению
конфликтных ситуаций между РКЦН и персоналом родильных домов.
Соответственно, возрастание количества больных
требует не только увеличения реанимационных и интенсивных коек, но и создания
структуры оказания помощи новорожденным в условиях крупного города, одним из
звеньев которой является транспортировка больных. При этом необходимо учесть,
что это звено является одним из самых важных, потому что, как будет показано
ниже, если транспортировка была выполнена плохо, то в дальнейшем, как правило,
требуются героические усилия по стабилизации ребенка. Правда, не факт, что они
ему помогут.
Структура оказания помощи новорожденным в Санкт-Петербурге складывалась в
последние два десятилетия (см. схему 1).
Как видно из приведенной схемы, данная структура
включает в себя реанимационные палаты и отделения в крупных родильных домах с
обученным персоналом, реанимационноконсультативный центр новорожденных,
сформированный в рамках городского детского реанимационно-консультативного
центра, заслуга создания которого принадлежит Цыбулькину Э.К. и Гублеру Е.В..
Кроме того, в него входят неонатальные отделения детских больниц, в которые
переводятся дети, не нуждающиеся в интенсивной терапии.
Реанимационно-консультативный пост центра
реанимации и интенсивной терапии новорожденных (РКЦН) представлен дежурным
врачом анестезиологом-реаниматологом, обеспечивающим круглосуточную,
бесплатную консультативную помощь по телефону врачам родильных домов,
стационаров, станций скорой и неотложной медицинской помощи. По сути, РКЦН
играет ключевую роль в организации и проведении межгоспитальной транспортировки
новорожденных детей. Позволим себе небольшую историческую справку.
В 60-70 гг. XX века в г. Ленинграде было принято
решение о создании реанимационных отделений на базе крупных многопрофильных
стационаров. Детская смертность в стационарах, не имеющих реанимационных
отделений, на тот период составляла до 60 процентов от общей реанимационной
летальности. У детей, предварительно леченных в инфекционных стационарах, а
затем в связи с ухудшением состояния переведенных в отделения реанимации, летальность была в 4 раза больше, чем у госпитализированных непосредственно в
отделения реанимации из дома. Другими словами, перевод больных из стационаров
осуществлялся поздно, когда декомпенсация функций жизненно важных органов и
систем трудно поддавалась терапии.
Заметим, что до 1978 года экстренную помощь
новорожденным, только хирургическую, оказывали в клинике Ленинградского
педиатрического института. Для этой цели там было открыто 3 реанимационных и 12
реабилитационных коек.
Анализ сложившейся ситуации привел к тому, что
возникла идея (Цыбулькин Э.К. и соавт., 1984) об организации в 1972 году в г.
Ленинграде специализированных бригад скорой помощи, а в 1977 году при
постепенном увеличении этих бригад была открыта специализированная
педиатрическая подстанция скорой помощи. Кроме того, в эти годы происходит
разработка и внедрение на догоспитальном этапе
угрозометрических методов сортировки потока экстренных обращений к врачу, на
чем мы более подробно остановимся ниже. Для сравнения заметим, что аналогичная
служба в г. Париже появилась в 1976 г. и только в 1980 году была сформирована
сеть, специализирующаяся на транспортировке больных детей (Barbier M.L. et al.,
1987). Ко всем разговорам о нашей отсталости…
Принципиально новым этапом организации оказания
помощи детям в Ленинграде считалась создание детского городского
реанимационно-консультативного центра с автоматизированной диагностической
системой консультативной помощи «Система РКЦ», сформированного в 1978 году и
официально открытого на базе ДГБ № 1 в 1980 году приказом Главного управления
здравоохранения исполкома Ленсовета.
Цель системы РКЦ – снижение летальности детей
раннего возраста, госпитализированных в больницы г. Ленинграда по поводу
угрожающих состояний (УС), обусловленных инфекционными, соматическими и
хирургическими заболеваниями. Основным документом, объединяющим педиатров и
инфекционистов, врача-диспетчера, реаниматологов РКБ и центра, стал
формализованный вкладыш в историю болезни для диагностики УС на госпитальном
этапе, то есть ФИБ (см. приложение 4).
Оценивая значение ФИБа, Гублер Е.В. и Цыбулькин
Э.К. (1984) подчеркивали, что «ФИБ является памяткой для врача, содержащей: 1)
перечень признаков, подлежащих обследованию ребенка с подозрением на угрожающее
состояние; 2) перечень взаимоисключающих градаций каждого признака, выявление
одной из которых исчерпывает необходимое описание данного признака у данного
больного; 3) вес каждой градации в оценке тяжести угрожающего состояния; эту
функцию выполняют диагностические коэффициенты или баллы, проставленные против
каждой градации».
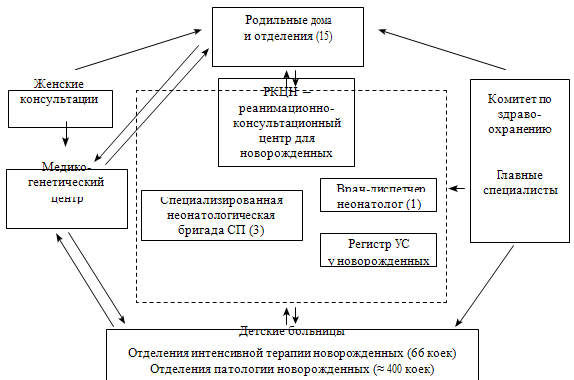
Схема 1. Организация неотложной помощи новорожденным в
г. Санкт-Петербурге (данные Любименко В.А., 2000)
От себя заметим, что помимо документа,
регистрирующего конкретные признаки УС на любой данный отрезок времени, ФИБ
обеспечивал жесткую программу обследования больного. Формализованный язык стал
языком системы с интегральной оценкой состояния больного. Измеряя на этой основе
степень угрозы, врач-диспетчер смог управлять ресурсами реанимационной помощи
(выезд РКБ, ДИН, госпитализация в РКЦ).
Эффективность системы РКЦ значительно снизила
летальность у детей раннего возраста при инфекционных заболевания с 0,1 до 0,03
%, а так называемая обычная летальность среди больных без тяжелых сопутствующих
заболеваний в стационарах, не имеющих реанимационной службы за 4 года (с 1979
по 1983 гг.), снизилась в 7 раз, что свидетельствовало о своевременной и
полной эвакуации детей с угрожающими состояниями из этих стационаров.
Кроме того, если в первые годы работы РКЦ перевод
детей из стационара преобладал над частотой ДИН, то в последующем ДИН начало в
структуре оказания помощи преобладать над переводом в РКЦ. Так, в уже
упоминавшейся работе «Неотложная помощь в педиатрии» 1987 года Э.К. Цыбулькин
подчеркивает, что за 6 лет (с 1977 по 1983 гг.) число больных, которым для выведения из угрожающего состояния хватило динамического наблюдения возросло с 13
до 45%.
Полученные данные позволили считать работу системы
РКЦ эффективной и распространить опыт работы на все регионы СССР. С 1987 года в
г. Ленинграде организован Реанимационноконсультативный центр новорожденных (РКЦН),
который включает в себя 3 выездные неонатологические реанимационные бригады и
консультативный пост врача-диспетчера.
Опыт системы РКЦН обеспечивает оптимальный ритм
работы и взаимоотношения между родильными домами и отделениями реанимации и
интенсивной терапии новорожденных. Их связь через диспетчера РКЦН позволяет
вести учет и дистанционное наблюдение за всеми новорожденными, находящимися в
жизнеугрожающем состоянии. Ведение документации позволяет вести оперативный
регистр угрожающих состояний, проводить анализ ситуации в Санкт-Петербурге по
рождаемости, неонатальной смертности, количеству переводов, профильности
обращений.
В 1980 году в г. Санкт-Петербурге благодаря усилиям
Цыбулькина Э.К., Любименко В.А., Шабалова Н.П. впервые в СССР было создано
реанимационное отделение для новорожденных, вначале в составе отделения
патологии новорожденных на базе ДГБ № 1. В 1981 году оно было расширено до 9
коек. Одновременно открыто отделение патологии новорожденных на 60 коек и
психоневрологическое отделение на 60 коек. В структуре отделения патологии
новорожденных были предусмотрены специальные койки для больных хирургического
профиля. В 1993 году благодаря усилиям Цыбулькина Э.К. и Любименко В.А.
отделение реанимации новорожденных увеличилось до 30 коек. В 80-е годы при
активном участии кафедры неотложной педиатрии (зав.кафедрой – проф. Цыбулькин
Э.К.) и кафедры педиатрии с курсами перинатологии и эндокринологии (зав.кафедрой
– проф. Шабалов Н.П.) были открыты еще
3 отделения реанимации новорожденных в детских
больницах. Суммарное количество реанимационных коек в настоящее время в этих
отделениях составляет 66 (см. таблицу 39).
Смертность новорожденных, находящихся на этих
отделениях, за 30 лет снизилась более чем в 9 раз (см. таблицу 42).
Таблица 42. Летальность новорожденных в реанимационных
отделениях ДГБ г. Санкт-Петербурга (Любименко В.А.)
|
Годы
|
Всего поступило детей |
Летальность (%)
|
|
общая
|
детей менее 37 недель гестации |
детей более 37 недель гестации
|
|
1978
|
356
|
48
|
-
|
-
|
|
1991
|
948
|
22,4
|
30,2
|
13,1
|
|
1995
|
1819
|
11,3
|
20,2
|
5,0
|
|
1996
|
1944
|
10,3
|
17,4
|
3,8
|
|
1998
|
1737
|
8,6
|
14,9
|
3,3
|
|
1999
|
1668
|
8,1
|
11,9
|
3,7
|
Окончание таблицы 42
|
Годы
|
Всего поступило детей |
Летальность (%)
|
|
общая
|
детей менее 37 недель гестации |
детей более 37 недель гестации
|
|
2000
|
2033
|
4,4
|
6,6
|
2,4
|
|
2001
|
1809
|
6,5
|
9,1
|
4,1
|
|
2002
|
1843
|
5,5
|
8,1
|
2,5
|
|
2003
|
1985
|
6,4
|
7,7
|
4,9
|
|
2004
|
1931
|
5,3
|
6,7
|
3,5
|
|
2005
|
1717
|
8,5
|
6,6
|
3,8
|
|
2006
|
21641
|
5,2
|
6,2
|
3,6
|
|
2007
|
1786
|
5,3
|
6,5
|
3,8
|
|
2008
|
1586
|
6,4
|
7,9
|
4,6
|
Конечно, как и во всем мире, летальность недоношенных выше. Особенно высока
она у детей с очень низкой и экстремально
низкой массой тела при рождении. Тем не менее за 20 лет выхаживания таких детей
и накопления опыта работы с ними летальность удалось снизить более чем в 4 раза
(см. таблицу 43).
Таблица 43. Летальность (%) новорожденных в
реанимационных отделениях ДГБ г. Санкт-Петербурга в зависимости от массы тела
(Любименко В.А.)
|
Масса тела
|
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
|
≤ 1000
|
61,8 |
39,7 |
39,7 |
39,5 |
27,5 |
21,3 |
27,0 |
22,1 |
18,2 |
16,3 |
14,1 |
15,7 |
19,4 |
|
1001-1500
|
28,6 |
21,2 |
20,9 |
16,8 |
6,3 |
16,9 |
11,1 |
10,4 |
7,2 |
8,4 |
6,2 |
4,8 |
6,0 |
|
1501-2000
|
11,8 |
12,9 |
9,8 |
6,0 |
1,9 |
5,4 |
3,3 |
2,5 |
5,7 |
4,8 |
4,2 |
3,9 |
4,0 |
|
2001-2500
|
8,0 |
8,6 |
8,5 |
5,0 |
1,1 |
3,8 |
5,5 |
3,0 |
2,6 |
2,2 |
2,4 |
2,8 |
2,8 |
|
≥ 2500
|
3,8 |
4,1 |
3,3 |
3,7 |
2,6 |
4,1 |
2,5 |
4,9 |
3,5 |
3,8 |
3,6 |
3,8 |
4,6 |
|
Всего
|
10,3 |
9,8 |
8,6 |
8,1 |
4,4 |
6,5 |
5,5 |
6,4 |
5,3 |
9,5 |
5,2 |
5,3 |
6,4 |
Еще один актуальный вопрос перинатальной помощи, определяющий величину перинатальных
потерь – мертворождаемость. В приложении мы привели подробные таблицы, отражающие величину этого показателя в
европейских странах. Краткие данные, еще середины
90-х гг. представлены в таблице 44. Даже беглый
взгляд позволяет заключить, что в большинстве стран Европы этот показатель
составляет в среднем 0,15-0,2% от всех родившихся детей. Данные по г.
Санкт-Петербургу, представленные в таблице 45, отражают общую ситуацию в стране.
Таблица 44. Количество мертворожденных в некоторых
европейских странах (абсолютные и относительные цифры и значения) (данные
Европейской ассоциации перинатальной медицины (1999))
|
Страна (год)
|
Живорожденные |
Мертворожденные
< 32 недель
|
Мертворожденные
< 28 недель
|
|
кол-во |
% от всех родов
|
кол-во |
% от всех родов
|
|
Бавария, Германия (1997)* |
116 686
|
210
|
0,18
|
134
|
0,11
|
|
Catalan, Испания (1996) |
54 542
|
66
|
0,12
|
18
|
0,03
|
|
Англия (1997/1998)† |
607 140
|
1337
|
0,22
|
808
|
0,13
|
|
Финляндия (1995) |
63 391
|
150
|
0,24
|
109
|
0,17
|
|
Flanders, Бельгия (1996) |
63 234
|
146
|
0,23
|
87
|
0,14
|
|
Hesse, Германия (1998) |
58 406
|
88
|
0,15
|
54
|
0,09
|
|
Ирландия (1993) |
49 047
|
84
|
0,17
|
20
|
0,04
|
|
Лацио, Италия (1996) |
44 273
|
30
|
0,07
|
6
|
0,01
|
Окончание таблицы 44
|
Страна (год)
|
Живорожденные |
Мертворожденные
< 32 недель
|
Мертворожденные
< 28 недель
|
|
кол-во |
% от всех родов
|
кол-во |
% от всех родов
|
|
Nord Pas de Calais, Франция
(1997) |
52 063
|
159
|
0,30
|
100
|
0,19
|
|
Норвегия (1996) |
60 675
|
348
|
0,57
|
296
|
0,48
|
|
Pays de la Liore, Франция
(1995) |
29 446
|
77
|
0,26
|
55
|
0,19
|
|
Saxony, Германия (1996)* |
76 163
|
129
|
0,17
|
71
|
0,09
|
|
Шотландия (1996) |
57 143
|
126
|
0,22
|
100
|
0,17
|
|
Словения (1996) |
18 849
|
54
|
0,28
|
34
|
0,17
|
|
Нидерланды (1995) |
190 534
|
742
|
0,38
|
509
|
0,27
|
|
Трент, Англия (1995) |
53 178
|
117
|
0,22
|
74
|
0,14
|
Таблица 45. Перинатальная смертность в учреждениях г.
Санкт-Петербурга (28 недель гестации – 168 часов жизни) (Любименко В.А., 2004)
|
Годы
|
2000
|
2001
|
2002
|
2003
|
2004
|
|
Перинатальная смертность (‰) |
9,9
|
9,1
|
7,0
|
7,0
|
7,2
|
|
Мертворождаемость (‰) |
7,3
|
6,0
|
6,0
|
5,7
|
5,7
|
|
Антенатальная смертность (‰) |
5,7
|
4,8
|
4,7
|
4,6
|
4,6
|
|
Интранатальная смертность (‰) |
1,6
|
1,2
|
1,3
|
1,1
|
1,1
|
|
Ранняя неонатальная смертность (‰) |
2,6
|
3,1
|
1,0
|
1,3
|
1,5
|
Как видно из таблицы 45, мертворождаемость в
Санкт-Петербурге превышает таковую в Европе в 2-3 раза. А если сравнить
показатели по стране, то разрыв увеличится в 5-6 раз. Мы согласны с мнением
Игнатьевой Р.К, Марченко С.Г. (2002), что «такие соотношения... могут
свидетельствовать о том, что часть детей, родившихся живыми…, была отнесена к
мертворожденным», т.е. странно, что ребенок, родившийся живым на сроке гестации менее 28 недель и проживший, например, 5 суток, является
мертворожденным по принятым в нашей стране статистическим показателям. Таким
образом, страна годами тратит значительные материальные средства на лечение
«мертвых душ« и вспоминает Гоголя Н.В.
Профиль работы РКЦН г.Санкт-Петербурга
Врач-диспетчер организует сбор сведений о
новорожденных, нуждающихся в проведении реанимации и интенсивной терапии,
находящихся в родильных домах г. Санкт Петербурга, и проводит дистанционное
наблюдение за ними с помощью формализованных информационных бланков (ФИБ),
проводит консультирование по телефону врачей родильных домов, стационаров общего
профиля, персонала бригад скорой помощи, осуществляет сортировку новорожденных,
нуждающихся в госпитализации, ведет учет мест в отделениях реанимации и
интенсивной терапии новорожденных стационаров города, направляет
неонатологические реанимационные бригады на вызовы.
Таблица 46. Таблица распределения детей по стационарам
за 2004 г.
|
Стационар
|
Масса тела (г)
|
Всего
|
|
до 1000 |
1000-1500
|
1500-2000
|
2000-2500
|
2500 и более
|
|
ДГБ № 1 |
РО |
32
|
75
|
48
|
38
|
117
|
310
|
|
ИТ |
-
|
8
|
10
|
25
|
137
|
180
|
|
ДГБ № 4 |
РО |
13
|
23
|
35
|
31
|
79
|
181
|
|
ИТ |
1
|
-
|
2
|
1
|
2
|
6
|
|
ДГБ № 17 |
РО |
34
|
55
|
50
|
26
|
107
|
272
|
|
ИТ |
4
|
26
|
37
|
29
|
63
|
159
|
Окончание таблицы 46
|
Стационар
|
Масса тела (г)
|
Всего
|
|
до 1000 |
1000-1500
|
1500-2000
|
2000-2500
|
2500 и более
|
|
ДГБ № 22 |
РО |
-
|
13
|
26
|
49
|
127
|
215
|
|
ИТ |
-
|
3
|
12
|
13
|
35
|
63
|
|
Областная |
РО |
3
|
23
|
14
|
10
|
31
|
81
|
|
ИТ |
1
|
4
|
7
|
4
|
34
|
50
|
|
Всего |
РО |
82
|
189
|
173
|
154
|
461
|
1059
|
|
ИТ |
6
|
41
|
68
|
72
|
271
|
458
|
Как пример работы РКЦН г. Санкт-Петербурга в
таблицах 46-47 приводятся данные за 2005-2006 гг. по распределению новорожденных
детей с различной массой тела по отделениям реанимации и интенсивной терапии
больниц города. Заметим, что иногда городская РКЦН транспортирует детей,
родившихся в стационарах Ленинградской области. Как видно из таблиц, за
указанный год снизилось количество больных «реанимационного» профиля, но
возросло количество «интенсивных» больных. Вероятно, это связано с более
широким использованием «назального» CPAP в родильных домах и более ранней
экстубацией детей, находящихся на ИВЛ.
Таблица 47. Таблица распределения детей по стационарам
за 2005 год
|
Стационар
|
Масса тела (г)
|
Всего
|
|
до 1000 |
1000-1500
|
1500-2000
|
2000-2500
|
2500 и более
|
|
ДГБ № 1 |
РО |
22
|
84
|
76
|
46
|
110
|
338
|
|
ИТ |
1
|
19
|
27
|
27
|
169
|
243
|
|
ДГБ № 4 |
РО |
5
|
21
|
38
|
25
|
77
|
166
|
|
ИТ |
-
|
-
|
1
|
2
|
6
|
9
|
|
ДГБ № 17 |
РО |
42
|
69
|
35
|
19
|
47
|
212
|
|
ИТ |
6
|
22
|
32
|
21
|
36
|
117
|
|
ДГБ № 22 |
РО |
-
|
10
|
42
|
48
|
129
|
229
|
|
ИТ |
-
|
4
|
33
|
15
|
64
|
116
|
|
Областная |
РО |
-
|
4
|
-
|
-
|
1
|
5
|
|
ИТ |
-
|
-
|
-
|
-
|
-
|
-
|
|
Всего |
РО |
69
|
188
|
191
|
138
|
364
|
950
|
|
ИТ |
7
|
45
|
93
|
65
|
275
|
485
|
Примечание. Осталось на следующие сутки на ДИН в
2005 году 834 ребенка.
Работа выездных бригад РКЦН заключается в оказании
квалифицированной врачебной помощи на трех уровнях:
– догоспитальный этап (роды вне родильного дома –
на дому и в стационарах общего
профиля);
– госпитальный этап (родильный дом, профильный
стационар);
– этап транспортировки.
Объем помощи, оказываемой на всех этапах:
– первичный туалет новорожденного;
– интубация трахеи;
– санация верхних дыхательных путей и
трахеобронхиального дерева;
– лаваж трахеобронхиального дерева;
– проведение искусственной и вспомогательной
вентиляции аппаратным и ручным мето-
дами (мешок Амбу, мешок Пенлон, аппараты Babylog,
Air Shields, Stephanie Reanimator и др.);
– катетеризация центральных и периферических вен и
артерий катетерами типа Teflon,
Cavafix, «линия»;
– венесекция;
– пункция и дренирование плевральной полости с
установкой аппарата активной аспи-
рации, аспиратора типа «гармошка», системы по Бюлау;
– люмбальная пункция;
– инфузионная терапия;
– инотропная поддержка;
– эндотрахеальное введение препаратов сурфактанта;
– зондирование и промывание желудка;
– мониторинг SaO2,
Ps, BP, EKG.
Помимо работы с новорожденными на уровне стационар –
родильный дом, существует
определенная доля участия выездных бригад РКЦН в
структуре «03» – вызовы на дом к детям и взрослым в силу «незакрытости»
персоналом линейных бригад скорой помощи. Учитывая специфику оснащения
реанимобиля, реанимационно-неонатологические бригады по «03» выезжают к детям и
взрослым в экстренных случаях с поводом к вызову:
– «умирает»;
– «без сознания»;
– «судороги»;
– несчастные случаи: тяжелая травма, отравления,
ожоги и т.д.
Серьезной проблемой в работе РКЦ г. Санкт-Петербурга является учащение
выездов в стационары общего профиля. В
стационары общего профиля Санкт-Петербурга госпитализируются женщины,
находящиеся на различных сроках беременности. Их общее количество состоит из
двух потоков:
– беременные женщины с травмами, соматическими и
хирургическими заболеваниями, требующие стационарного наблюдения и лечения, а
также сложных диагностических и лечебных манипуляций, проведение которых в
родильном доме является невозможным;
– беременные женщины со сроком беременности менее
28 недель с возникшей угрозой прерывания беременности, госпитализированные в
отделение гинекологии стационара общего профиля согласно приказу ГУЗ СПб.
В связи с этим имеется риск рождения новорожденного
с различным сроком гестации в стационаре, не располагающем условиями для
обеспечения ему адекватной помощи. Поскольку в штатном расписании «взрослых»
стационаров не предусмотрена ставка врача-педиатра, при возникновении угрозы
или, как правило, факта рождения новорожденного, персонал стационара
обращается за помощью в РКЦ новорожденных Санкт-Петербурга. Выездная бригада анестизиологов-реаниматологов-неонатологов РКЦН (ВБ РКЦН)
обеспечивает оказание экстренной квалифицированной врачебной помощи
новорожденному на месте и во время транспортировки в отделение реанимации и интенсивной терапии
новорожденных (ОРИТН).
Таблица 48. Количество выездов бригады РКЦ к детям,
родившимся во «взрослых» стационарах в 2003-2004 гг.
|
Масса при рождении
|
Кол-во на 2003 г.
|
Кол-во на 2004 г.
|
|
Менее 500 г |
-
|
-
|
|
500-700 г |
2
|
3
|
|
701-900 г |
8
|
6
|
|
901-1000 г |
4
|
4
|
|
1000-1500 г |
2
|
6
|
|
1500-2000 г |
5
|
7
|
|
Больше 2000 г |
4
|
3
|
|
Всего |
25
|
29
|
По рекомендации ВОЗ новорожденному проводятся
реанимационные мероприятия в том случае, если его вес при рождении превышает 500
г, а оценка по Апгар на первой минуте жизни более 1 балла. Поводом для выезда ВБ
РКЦН за период 2004 года послужили факты рождения
новорожденных со следующей массой при рождении (см.
таблицу 48). Поскольку «взрослый» стационар не располагает специально обученными
кадрами, оборудованием и расходными материалами для оказания помощи,
новорожденный оказывается в катастрофической ситуации до приезда ВБ РКЦН. В
80% случаев по прибытии бригады состояние новорожденного крайне тяжелое, ребенок
находится в состоянии холодовой травмы, гиповолемического шока, не получает
кислородной и медикаментозной терапии. Время «доезда» бригады варьирует от
7 мин до 1,5 часа с момента обращения персонала
стационара в РКЦН и зависит от дорожной ситуации и удаленности бригады от
вызывающего стационара. Большое значение на прогноз для жизни новорожденного
имеет и время обращения стационара после рождения ребенка, которое зависит от
отношения персонала «взрослого» стационара к проблеме реанимации и выхаживанию
новорожденных с экстремально низкой массой тела.
Неоднократно ВБ вызывалась в случае, если
новорожденный оставался жив в течение нескольких часов, несмотря на неоказание
ему медицинской помощи. Понятно, что от действий персонала отделения, на котором
произошли роды, зависит во многом результативность выездов ВБ.
Серьезной проблемой остается состояние
материально-технической базы РКЦН. Недостаточное финансирование системы
оказания медицинской помощи новорожденным в г. СанктПетербурге приводит к
тому, что выездные бригады не располагают необходимыми расходными материалами и
современным техническим обеспечением. Отсутствие многих дорогостоящих
медицинских изделий сказывается на скорости и качестве оказания
квалифицированной помощи на современном уровне. Это особенно хорошо видно при
необходимости дренирования плевральной полости и катетеризации магистральных
сосудов у новорожденных. Из-за отсутствия одноразовых стерильных наборов Portex
приходится осуществлять операцию торакоцентеза «грубым» способом – рассечение
кожи и подлежащих тканей скальпелем, заведение дренажной трубки, изготовленной
из интубационной трубки или участка системы для капельного вливания жидкостей
(капельницы), с помощью хирургического зажима, наложение швов на рану.
Дренирование плевральной полости должно осуществляться максимально быстро и
минимально травматично. Последствия «грубого» торакоцентеза могут быть самыми
серьезными – это и развитие спаечного плеврита, и возможное кровотечение в силу
большой травматизации тканей. Одноразовые наборы Porteх представляют собой
стилет и дренажную трубку, позволяющие в силу высокого качества исполнения,
анатомической формы и атравматичного лезвия стилета проводить операцию торакоцентеза за несколько секунд. Скорость проведения операции и ее
атравматичность, а также отсутствие необходимости наложения швов на дренажное
отверстие делают одноразовую систему Portex незаменимым помощником неонатолога и
позволяют спасти жизнь новорожденному с таким тяжелым заболеванием, как
напряженный пневмоторакс, и обеспечить ему сохранение качества жизни в
дальнейшем.
Что касается катетеризации магистральных сосудов,
ни для кого не является секретом, что катетеризация пупочной вены в периоде
новорожденности приводит к такому грозному заболеванию, как портальная
гипертензия. Большинство детей, попадающих на операционный стол с этим
тяжелейшим диагнозом, имеют в своем анамнезе эту печальную процедуру, хотя ниже
в приложении 9 мы приводим данные Американской академии педиатрии, которые не
подтверждают данное наблюдение. Задачей неонатолога-реаниматолога является не
только спасение жизни ребенка в данный момент, но и предотвращение развития
отдаленных осложнений.
В соответствии с этим в настоящее время в России считается необходимым свести
к минимуму какие-либо манипуляции с пупочными
сосудами. Безусловно, с точки зрения доступности пупочная вена является
оптимальным для катетеризации магистральным сосудом – легкая катетеризация не
требует специальной подготовки персонала, любой стерильный и апирогенный
катетер, подходящий по диаметру, может быть в нее заведен. Однако существует
достаточное
количество альтернативных способов обеспечения
центрального венозного и артериального доступа у новорожденных, которые будут
нами рассмотрены ниже (см. приложение 11).
В большинстве стран Европы, судя по данным,
приводимым европейской ассоциацией неонатального транспорта (EUROPET), структура
оказания неонатальной помощи, с одной стороны, напоминает структуру
Санкт-Петербурга, а с другой стороны, значительно отличается. Так (см. таблицы
49-50), количество небольших родильных отделений преобладает, составляя в
различных странах Европы от 50 до 80%, а количество родов в них до 75% от общего
количества.
Таблица 49. Роды по размеру родильного отделения,
классифицировано по годовому количеству родов (данные Европейской ассоциации
неонатального транспорта (EUROPET), 1999)
|
Страна или регион
|
Кол-во родов
|
% родов в родильных отделениях по количеству
родов в год
|
|
< 500
|
500-999 |
1000-1499 |
1500-1999 |
2000-3999 |
≥ 4000 |
|
Бельгия (1997) |
116 840
|
9,8
|
47,2
|
19,3
|
13,4
|
10,3
|
0
|
|
Чешская Республика (1997) |
91 269
|
20,3
|
42,4
|
21,4
|
11,5
|
5,3
|
0
|
|
Дания (1995) |
68 298
|
6,4
|
5,6
|
21,7
|
17,1
|
49,3
|
0
|
|
Финляндия (1995) |
62 750
|
7,3
|
11,4
|
13,8
|
11,2
|
31,3
|
23,8
|
|
Франция: Alsace |
21 812
|
6,3
|
19,0
|
22,6
|
14,7
|
37,3
|
0
|
|
Франция: Ile-de-France (1997) |
162 341
|
3,3
|
25,0
|
23,2
|
23,1
|
25,2
|
0
|
|
Франция: Rhone Alpes |
72 452
|
9,0
|
31,5
|
23,2
|
18,7
|
17,4
|
0
|
|
Германия: Hesse (1998) |
58 618
|
14,3
|
40,9
|
28,5
|
8,2
|
8,1
|
0
|
|
Ирландия (1993) |
47 829
|
2,5
|
2,8
|
21,7
|
17,5
|
17,6
|
37,8
|
|
Италия: Лацио |
47 805
|
25,3
|
27,1
|
19,8
|
6,5
|
21,3
|
0
|
|
Нидерланды (1995) |
100 887* |
4,3
|
49,6
|
35,2
|
10,0
|
0
|
0
|
|
Польша: Wielkopolski |
34 709
|
10,0
|
39,1
|
12,0
|
19,3
|
6,1
|
13,4
|
|
Польша: Dolnaskaski |
36879
|
26,0
|
32,0
|
20,2
|
8,9
|
12,8
|
0
|
|
Португалия (1997) |
100 819
|
0,8
|
6,7
|
13,8
|
17,8
|
35,5
|
25,3
|
|
Словения |
18 959
|
4,7
|
18,5
|
24,3
|
9,7
|
11,9
|
30,9
|
|
Испания: Каталония |
53 961
|
13,3
|
25,5
|
23,1
|
15,0
|
23,1
|
0
|
|
Испания: Валенсия |
36 842
|
9,1
|
11,8
|
11,6
|
22,3
|
28,0
|
17,1
|
|
Швеция |
94 688
|
3,2
|
12,1
|
17,8
|
16,3
|
40,9
|
9,7
|
|
Швейцария (1997) |
81 034
|
40,0
|
33,6
|
16,2
|
6,6
|
3,6
|
0
|
|
Великобритания: Трент‡ |
66 600
|
0,8
|
0,0
|
3,8
|
5,4
|
45,0
|
45,0
|
|
Великобритания: Северная
Ирландия |
24 000
|
0
|
5,4
|
24,2
|
15,4
|
55,0
|
0
|
|
Великобритания: Северный регион |
33 912
|
1,1
|
4,9
|
8,0
|
35,8
|
23,6
|
26,6
|
|
Великобритания: Шотландия |
57 143
|
3,0
|
1,5
|
12,3
|
8,9
|
50,2
|
24,2
|
Примечание. *– в Нидерландах: включены только
роды под наблюдением акушера, 66 182 родов под наблюдением акушерки (в
больнице или дома) не включены. ‡ – округлено до 100 (births accurate to
nearest 100).
Таблица 50. Количество родильных отделений и
распределение по годовому числу родов (данные Европейской ассоциации неонатального транспорта ((EUROPET),
1999)
|
Страна или регион
|
Число род. отделений |
Распределение родильных отделений по количеству
родов в год
(%)
|
|
< 500 |
500-999 |
1000-1499 |
1500-1999 |
2000-3999 |
≥ 4000 |
|
Бельгия (1997) |
140
|
21,6
|
55,0
|
13,6
|
6,4
|
3,6
|
0
|
|
Чешская Республика (1997) |
135
|
43, 0
|
39,3
|
11,9
|
4,4
|
1,5
|
0
|
|
Дания (1995) |
59
|
40,6
|
8,4
|
20,3
|
11,9
|
18,6
|
0
|
|
Финляндия (1995) |
45
|
31,1
|
22,2
|
15,6
|
8,9
|
15,6
|
6,7
|
|
Франция: Rhone Alpes |
78
|
25.6
|
39,7
|
17,9
|
10,3
|
6,4
|
0
|
Окончание таблицы 50
|
Страна или регион
|
Число род. отделений |
Распределение родильных отделений по количеству
родов в год
(%)
|
|
< 500 |
500-999 |
1000-1499 |
1500-1999 |
2000-3999 |
≥ 4000 |
|
Франция: Ile-de-France (1997) |
146
|
11,6
|
39,7
|
22,0
|
14,9
|
12,1
|
0
|
|
Франция: Alsace |
20
|
20,0
|
35,0
|
20,0
|
10,0
|
15,0
|
0
|
|
Германия: Hesse (1998) |
83
|
34,9
|
42,2
|
16,9
|
3,6
|
2,4
|
0
|
|
Ирландия (1993) |
28
|
21,4
|
7,1
|
32,1
|
17,9
|
10,7
|
10,7 |
|
Италия: Лацио |
75
|
57,3
|
24,0
|
10,7
|
2,7
|
5,3
|
0
|
|
Нидерланды (1995) |
114
|
10,5
|
56,1
|
28,9
|
4,5
|
0
|
0
|
|
Польша: Wielkopolski |
37
|
24,3
|
51,4
|
8,1
|
10,8
|
2,7
|
2,7
|
|
Польша: Dolnoslaski |
53
|
49,1
|
32,1
|
11,3
|
3,8
|
3,8
|
0
|
|
Португалия |
50
|
4,0
|
20,0
|
22,0
|
20,0
|
24,0
|
10,0 |
|
Словения |
14
|
14,3
|
35,7
|
28,6
|
7,1
|
7,1
|
7,1
|
|
Испания: Каталония |
79
|
49,4
|
25,3
|
12,7
|
6,3
|
6,3
|
0
|
|
Испания: Валенсия |
33
|
42,4
|
15,2
|
12,1
|
15,2
|
12,1
|
3,0
|
|
Швеция |
62
|
14,5
|
24,2
|
21,0
|
14,5
|
22,6
|
3,2
|
|
Швейцария (1997) |
186
|
71,0
|
21,0
|
5,9
|
1,6
|
0,5
|
0
|
|
Великобритания: Трент |
19
|
5,3
|
0
|
10,5
|
10,5
|
42,1
|
31,6 |
|
Великобритания: Сев. Ирландия
(1998) |
14
|
0
|
14,3
|
35,7
|
14,3
|
35,7
|
0
|
|
Великобритания: Сев. регион |
19
|
15,8
|
10,5
|
10,5
|
36,8
|
15,8
|
10,5 |
|
Великобритания: Шотландия
(1996-1997) |
47
|
51,1
|
2,1
|
12,8
|
6,4
|
21,3
|
6,4
|
Таблица 51. Организация интенсивной помощи
глубоконедоношенным детям в странах и регионах Европы (данные Европейской
ассоциации неонатального транспорта (EUROPET), 1999)
|
Страна или регион
|
Родов в год |
ОРИТ новор.
3-го уровня, соединенное с родильным отделением |
ОРИТ
новорожденных
3-го уровня, не соединенное с родильным
отделением1 |
Всего ОРИТ новорожденных
3-го уровня |
Кол-во ОРИТ
новорожденных
3-го уровня на 100 тыс. родов
|
|
Бельгия |
116 840
|
18
|
0
|
18
|
15,4
|
|
Чехия |
91 269
|
13
|
0
|
13
|
14,2
|
|
Дания |
68 900
|
6
|
0
|
6
|
8,7
|
|
Финляндия |
62 767
|
5
|
0
|
5
|
8,0
|
|
Франция: Alsace |
21 811
|
2
|
0
|
2
|
9,2
|
|
Франция: Ile-de-France |
162 341
|
9
|
0
|
9
|
5,5
|
|
Франция: Rhone Alpes |
72 452
|
5
|
1
|
6
|
8,3
|
|
Германия: Берлин |
28 500
|
3
|
0
|
3
|
10,5
|
|
Германия: Hesse (1998) |
60 533
|
9
|
0
|
9
|
14,9
|
|
Ирландия |
47 829
|
8
|
0
|
8
|
-
|
|
Италия: Лацио |
47 805
|
6
|
1
|
7
|
14,6
|
|
Нидерланды |
190 887
|
10
|
0
|
10
|
5,2
|
|
Польша (1997) |
404 281
|
19
|
0
|
19
|
4,7
|
|
Португалия |
110 000
|
11
|
1
|
12
|
10,9
|
|
Словения |
18 959
|
2
|
1
|
3
|
15,8
|
|
Испания: Каталония |
53 961
|
5
|
0
|
5
|
9,3
|
|
Швеция |
94 688
|
7
|
0
|
7
|
7,4
|
|
Швейцария |
82 200
|
9
|
3
|
12
|
14,6
|
Окончание таблицы 51
|
Страна или регион
|
Родов в год |
ОРИТ новор.
3-го уровня, соединенное с родильным отделением |
ОРИТ
новорожденных
3-го уровня, не соединенное с родильным
отделением1 |
Всего ОРИТ новорожденных
3-го уровня |
Кол-во ОРИТ
новорожденных
3-го уровня на 100 тыс. родов
|
|
Великобритания: Сев. Ирландия |
24 000
|
1
|
0
|
1
|
-
|
|
Великобритания: Сев. регион |
33 912
|
4
|
0
|
4
|
11,8
|
|
Великобритания: Шотландия |
57 145
|
12
|
0
|
12
|
-
|
|
Великобритания: Трент |
66 500
|
6
|
0
|
6
|
-
|
Примечание.1 – не включены отделения интенсивной
терапии в детских госпиталях, которые только иногда принимают новорожденных.
Таблица 52. Отделения 2-го уровня и их роль в оказании
помощи популяции недоношенных детей (данные Европейской ассоциации неонатального
транспорта (EUROPET), 1999)
|
Страна или регион
|
Отделения
2 -го уровня
|
Госпитализируют ли эти отделения в обычном
порядке новорожденных со сроком гестации менее
28 недель
|
|
Бельгия |
нет определения
|
нет
|
|
Чешская Республика |
20
|
нет
|
|
Дания (1995) |
12
|
да
|
|
Финляндия (1995) |
15
|
нет
|
|
Франция: Alsace |
5
|
нет
|
|
Франция: Ile-de-France |
34
|
нет
|
|
Франция: Rhone Alpes |
15
|
нет
|
|
Германия: Hesse (1998) |
16
|
нет
|
|
Ирландия |
9
|
нет
|
|
Италия: Лацио |
6
|
нет
|
|
Нидерланды (1995) |
92
|
нет
|
|
Польша |
55
|
нет
|
|
Португалия (1997) |
33
|
нет
|
|
Словения |
12
|
нет
|
|
Испания: Каталония |
18
|
да
|
|
Швеция |
35
|
да
|
|
Швейцария (1997) |
нет определения
|
нет
|
|
Великобритания: Трент |
12
|
да
|
|
Великобритания:
Сев. Ирландия (1998) |
7
|
да
|
|
Великобритания: Сев. регион |
1
|
нет
|
|
Великобритания: Шотландия |
11
|
нет
|
С другой стороны, как мы уже указывали, в
большинстве стран Европы существует разделение ОРИТ новорожденных на три уровня
и роды женщин высокого риска, как правило, осуществляются в перинатальном центре
третьего уровня. Как видно из таблицы 51, в европейских странах, в
отличие от России, ОРИТ третьего уровня, не соединенные с родильным отделением,
представлены в виде исключения. Такая структура позволяет снизить количество
неонатальных трансферов, каждый из которых мало того что обходится налогоплательщикам в сумму от 850 до 1500 евро, несет существенную угрозу здоровью
новорожденного ребенка.
Таблица 53. Число глубоконедоношенных детей в год в
ОРИТ новорожденных 3-го уровня*, данные исследования европейских ОРИТ, входящих
в сеть EUROPET, на 1996 год
|
Страна или регион
|
Годовое количество детей сроком гестации < 32
недель†
|
|
кол-во ОРИТ
3-го уровня
|
кол-во опрошенных ОРИТ |
< 25 |
25-39 |
40-69 |
70-99 |
≥ 100+ |
|
Бельгия |
18
|
17
|
2
|
3
|
8
|
1
|
3
|
|
Дания |
6
|
6
|
0
|
0
|
3
|
2
|
1
|
|
Финляндия |
5
|
4
|
0
|
0
|
3
|
0
|
1
|
|
Франция: Ile-de-France |
9
|
7
|
0
|
0
|
3
|
0
|
1
|
|
Германия: Берлин |
3
|
3
|
0
|
0
|
2
|
1
|
0
|
|
Ирландия |
8
|
5
|
0
|
1
|
2
|
1
|
1
|
|
Нидерланды |
10
|
10
|
0
|
0
|
0
|
1
|
9
|
|
Польша (только 10 регионов) |
14
|
14
|
0
|
4
|
4
|
2
|
4
|
|
Португалия |
11
|
9
|
0
|
1
|
5
|
2
|
1
|
|
Словения |
3
|
3
|
1
|
1
|
0
|
0
|
1
|
|
Швеция |
7
|
7
|
0
|
1
|
2
|
2
|
2
|
|
Швейцария |
12
|
9
|
0
|
1
|
4
|
2
|
2
|
|
Великобритания: Северный регион |
4
|
4
|
0
|
0
|
2
|
1
|
1
|
|
Великобритания: Трент |
6
|
6
|
0
|
1
|
2
|
2
|
1
|
Примечание. † – данные (на 1996 год) по годовому
количеству детей со сроком гестации менее 32 недель, госпитализированных в
ОРИТ новорожденных 3-го уровня, взяты из исследования европейских отделений в
сети EUROPET.
Как видно из таблицы 52, глубоконедоношенные дети
со сроком гестации менее 28 недель за редким исключением получают помощь в ОРИТ
3 уровня.
Данные, представленные в таблице 52,
свидетельствуют, что в большинстве ОРИТ третьего уровня количество детей со
сроком гестации менее 32 недель превышает 40 человек в год.
Как видно из таблицы 53, в большинстве западноевропейских стран количество
перинатальных отделений 3 уровня хотя и
составляет небольшую долю от общего числа родильных отделений, в них проходит
достаточно большое количество родов. Связано это с тем, что имеется тенденция к
увеличению женщин «высокого риска», полноценная помощь которым может быть
оказана только в центрах третьего уровня. Необходимо отметить, что «политика»
государства и страховых компаний в этом вопросе часто расходятся с желанием
женщин, стремящихся рожать в отделениях, находящихся поблизости от места
жительства. В связи с этим специалисты организации EUROPET (1999) отмечают, что
необходим поиск компромисса между всеми заинтересованными сторонами в интересах
ребенка.
Таблица 54. Данные по количеству родов в родильных
отделениях, связанных с ОРИТ новорожденных 3-го уровня (данные Европейской
ассоциации неонатального транспорта (EUROPET), 1999)
|
Страна
|
Кол-во перинатальных отделений
3-го уровня
|
% от всех родов |
|
Бельгия |
18
|
24,1
|
|
Чешская Республика (1997) |
13
|
22,7
|
|
Дания |
6
|
31,3
|
|
Финляндия |
5
|
30,6
|
|
Франция: Alsace |
2
|
27,1
|
|
Франция: Ile-de-France (1997) |
9
|
12,3
|
|
Франция: Rhone Alpes |
5
|
13,1
|
|
Германия: Hesse (1998) |
9
|
23,9
|
|
Ирландия (1993) |
6
|
61,7
|
Окончание таблицы 54
|
Страна
|
Кол-во перинатальных отделений
3-го уровня
|
% от всех родов |
|
Италия: Лацио |
6
|
24,9
|
|
Нидерланды |
10
|
7,6
|
|
Польша: Dolnoslaski |
1
|
2,3
|
|
Польша: Wielkopolski |
1
|
13,4
|
|
Португалия |
11
|
30,8
|
|
Словения |
2
|
42,8
|
|
Испания: Каталония |
5
|
18,6
|
|
Швеция |
7
|
23,6
|
|
Швейцария (1997) |
9
|
16,3
|
|
Великобритания: Трент |
6
|
45,1
|
|
Великобритания: Сев. регион |
4
|
43,7
|
|
Великобритания: Сев. Ирландия |
1
|
12,5
|
|
Великобритания: Шотландия |
12
|
68,1
|
Как мы уже отмечали, что несмотря на снижение
рождаемости по сравнению с 70-80 гг. XX века, в Санкт-Петербурге, как и во всей
России, количество больных детей, поступающих в стационары города, не
уменьшается, а, наоборот, увеличивается, что приводит к неуклонному увеличению
нагрузки (количеству вызовов) на бригады РКЦН (см. таблица 55).
Таблица 55. Распределение вызовов по годам
|
Год
|
2005
|
2006
|
% прироста
|
|
Количество вызовов РНБ |
2878
|
3083
|
4,3
|
Вероятно, увеличение количественных показателей
связанно с рядом причин:
1) увеличилась рождаемость в городе по сравнению с последними
десятилетием прошлого века;
2) увеличилось количество тяжело больных
новорожденных детей;
3) увеличилось количество детей с критически
низкой массой тела при рождении;
4) увеличилось количество детей, родившихся в
асфиксии, с СДР, с ЧСРТ;
5) увеличилось рождение детей с интранатальным
контактом по ВИЧ-инфекции;
6) имеются тенденции к увеличению отказных детей.
При существующей структуре оказания помощи
новорожденным среднесуточная нагрузка на бригаду РКЦН следующая (см. таблицу
56).
Таблица 56. Среднесуточная нагрузка на бригаду РКЦ в
2005-2006 гг.
|
2005 год
|
2006 год
|
|
4,26 вызова в сутки
|
4,6 вызова в сутки
|
Среднее время занятости на вызове составляет 120
минут. Для сравнения, в г. Париже среднее время транспортировки неонатального
больного составляет 85 минут, а стоимость транспортировки варьирует от 750 до
1800 евро в зависимости от затраченного времени и оплачивается только из
фондов социального страхования. Известно, что время прибытия системы службы
срочного неонатального транспорта к больному и временные затраты на транспортировку могут рассматриваться как показатели КПД. Временные затраты включают в
себя:
1) время ответа (период между вызовом транспорта и
отравлением в направляющий родильный дом или больницу);
2) время ожидания (время между вызовом транспорта
и прибытием в направляющий родильный дом или больницу);
3) время стабилизации (время, необходимое для
помощи новорожденному в направляющем родильном доме или больнице);
4) время в дороге (время транспортировки ребенка в
транспортном средстве между отправлением из направляющего родильного дома до
поступления в принимающую больницу);
5) общее время транспортировки (от отправления в
направляющий родильный дом или больницу до того момента, когда транспортная
бригада вновь может выехать на проведение транспортировки).
Актуальность создания и сохранения РКЦН
определяется нуждаемостью города (региона) в данной службе, что определяется
годовой нагрузкой, показанной нами на примере отчета за 2006 год.
На учете в РКЦН Санкт-Петербурга за год состояло –
4830 детей (12,8% от общего количества живорожденных детей):
– переведено на реанимационные отделения (РО) 2335 больных (45% от общего
количества);
– переведено на отделения интенсивной терапии (ИТ)
1069 больных (21,2% от общего количества);
– осталось на динамическом интенсивном наблюдении (ДИН) 28 больных (0,5%
от общего количества).
Оставалось на следующие сутки из-за отсутствия мест – 1708 больных (32,9% от
общего количества). Это больные, наблюдаемые,
консультируемые и ведомые врачами-реаниматологами РКЦН. В последующие сутки
жизни дети были переведены в стационары, при этом:
• на РО – 1342 пациента (78,6%);
• на ИТ – 338 пациентов (19,8%);
• ДИНе – 28 пациентов (1,6%).
Примечание. В процессе наблюдения до момента
перевода в больницу у части больных изменялась тяжесть состояния, поэтому они
могли быть переведены из одной группы в другую. С этим обстоятельством связано
расхождение цифр общего количества больных и больных, переведенных на различные
отделения и оставшихся под наблюдением на следующие сутки.
Таблица 57. Географические и демографические данные,
объем неонатальных транспортировок в некоторых европейских регионах с ССНТ
(данные Европейской ассоциации неонатального транспорта (EUROPET), 1999)
|
Тип ССНТ |
Регион, год
|
Зона
(кв. км) |
Кол-во населения (млн) |
Население на кв. км |
Родов в год
|
Транспортировок
в год
|
ИНТ (%)
|
< 32 недель гестации |
|
По вызову
|
Flanders, Бельгия (1997) |
13 512
|
6
|
423
|
63 599 |
910
|
1,4
|
14
|
|
Северный регион, Великобритания (1997) |
18 000
|
3,2
|
178
|
34 500 |
337
|
0,9
|
90
|
|
Шотландия, Великобритания (1997) |
78 523
|
5
|
63
|
60 000 |
600
|
1
|
-
|
|
Ломбардия, Италия (1997) |
23 859
|
8,8
|
370
|
79 196 |
1500
|
1,9
|
10
|
|
Нидерланды |
33937
|
15
|
439
|
200 000 |
1000
|
0,5
|
50
|
|
Польша (половина регионов) (1997) |
106 000 |
19
|
122
|
202 000 |
657
|
0,3
|
100
|
|
Словения (1996) |
20 256
|
2
|
98
|
18 704 |
150
|
0,8
|
15
|
|
Специализированные |
Каталония, Испания
(1997) |
32 114
|
5,9
|
184
|
56 776 |
672
|
1,2
|
-
|
|
Ile-de-France, Франция
(1995) |
12 012
|
10
|
833
|
160 000 |
3769
|
2,3
|
24
|
|
Будапешт, Венгрия (1997) |
80 00
|
4,5
|
500
|
50 000 |
1900
|
3,8
|
17
|
|
Лацио, Италия (1997) |
17 203
|
5
|
292
|
47 991 |
1250
|
2,6
|
16
|
|
Северный регион, Португалия (1998) |
25 000
|
4
|
160
|
43 558 |
376
|
0,9
|
17
|
Примечание. * – менее 30 недель гестационного
возраста.
К сожалению, показатель КПД, оценивающий ССНТ в
Европе, в Санкт-Петербурге в настоящее время не учитывается. Так же как в
европейских государствах, программ по изучению качества жизни больных, по данным катамнеза, в России нет. Хотя собственно результативность неонатальной помощи
должна оцениваться по отдаленным результатам, а не только по снижению
неонатальной и младенческой смертности.
Работа РКЦН требует высокой квалификации и опыта врачебного и среднего
медицинского персонала, владения многими клиническими и
инструментальными методиками работы с больным.
В течение года медперсоналом РКЦ проведено
манипуляций:
1) искусственная вентиляция легких – 1287;
2) интубация трахеи – 221;
3) катетеризация центральных вен – 305;
4) катетеризация периферических вен – 1632;
5) общее число инъекций (п/к, в/м, в/в) – 3924;
6) инфузионная терапия – 2014;
7) использование диагностической аппаратуры – 2101;
8) мониторированние при транспортировке 1728;
9) глюкометрия – 212. Таким образом, индекс неонатального трансфера (ИНТ) в Санкт-Петербурге составляет 9,4%, что, в общем,
по европейским критериям свидетельствует о недостаточно хорошем распределении
перинатальных учреждений и неоптимально организованной службе неонатальных
транспортировок (см. таблицу 57). Заметим, что в некоторых регионах нашей
страны, например в Республике Коми, он составляет менее 1,0%, то есть в
10 раз меньше, чем в Санкт-Петербурге.
Можно сравнить данные по г. Санкт-Петербургу с
другими мегаполисами, например г. Лондоном. Kempley S.T. et al. (2004) отмечают,
что служба неонатальной транспортировки создана в последнее 20 лет. В настоящее
время в Лондоне имеются две специализированные общегородские и 3 районных
станции. Они входят в региональную перинатальную группу, осуществляющую
перинатальную помощь в географически компактном регионе, включающий Лондон и
юго-восток страны, занимающий площадь 20 000 кв. км. В год происходит около 180
000 родов, что составляет 28% от общего количества родов в Великобритании. Помощь новорожденным оказывают 53 стационара, из них 10 центров 3 уровня, но при
этом хирургических больных принимают только 9 центров, а младенцев, нуждающихся
в операциях на сердце или сосудах – 3 центра. Большинство транспортировок
совершаются антенатально, но бывают непредвиденные или ургентные ситуации, после
возникновения которых новорожденный нуждается в переводе. Kempley S.T. et al.
(2004) проанализировали неонатальный транспорт за 3 календарных месяца. За это
время в течение дня в среднем было 2,7 срочной транспортировки, 3,5 – плановой,
0,7 – транспортировки на очень короткие расстояния. За это время только 9% дней
обходилось без срочных транспортировок. Максимальное количество новорожденных
транспортируется в среду каждой недели, минимальное – в воскресенье. В среднем
транспортируется 13 на 1000 живорожденных, что составляет в среднем
2300-2500 детей в год. Таким образом, ИНТ
составляет 1,4%, то есть в 6,5 раза меньше, чем в Санкт-Петербурге. Большинство
транспортировок (56%) были выполнены внутри Лондона.
41% детей были переведены в связи с хирургическим
проблемами, 35% новорожденных – изза заболеваний ЦНС и ССС. Только 8%
транспортировок были связаны с тем, что стационар не имел соответствующего
оборудования или персонала, и только 2% больных были транспортированы в
педиатрические отделения интенсивной терапии, то есть те больные, которые в
нашей стране обозначаются как соматические.
[ Оглавление книги | Главная страница раздела ] |
|
| Поиск по медицинской библиотеке |
|
|
|
|  |
| 
|

