В настоящее время в большинстве развитых стран остро стоит проблема снижения
рождаемости. Вместе с тем растет количество новорожденных, имеющих
различную патологию, представляющую угрозу для жизни. С внедрением методов
интенсивной терапии в неонатологию существенно увеличилась выживаемость
новорожденных, страдающих различными витальными нарушениями. Одновременно
происходит и снижение инвалидизации в данной группе пациентов.
Однако полноценная терапия таких больных возможна лишь в условиях
специализированных отделений реанимации новорожденных. В индустриальных
странах подобные подразделения, как правило, входят в состав перинатальных
центров (Gostino R. et al., 1999).
Особенно это актуально для крупных регионов, где отсутствует
возможность оказания адекватной помощи роженицам высокой степени риска по месту
жительства. В России создание перинатальных центров является частью
национального проекта, однако в настоящее время их количество невелико. Кроме
того, в силу ряда причин не все беременные имеют возможность для проведения
родовспоможения в перинатальных центрах. Большая часть жительниц России,
проживающих вдали от крупных городов, вынуждена рожать в условиях родильных
отделений ЦРБ. В случае рождения ребенка с витальными нарушениями неонатологи
данных лечебных учреждений не имеют возможности для полноценной терапии на
месте. При этом возникает необходимость для перевода подобных больных в
стационары более высокого уровня в условиях замещения витальных функций (ИВЛ,
инфузии вазопрессоров и т.п.).
Подобная проблема впервые возникла в 80-е гг. прошлого столетия и до сих пор
не потеряла своей остроты.
Как мы уже указывали, существует три принципиально различных модели
транспортировки новорожденных:
1) Перевод больного «от себя», когда используется собственный
санитарный транспорт и медицинский персонал. Подобная схема является наименее
удачной из-за слабой материально-технической базы районных родильных домов и
малого опыта персонала. Она возможна только при проведении транспортировки
детей, тяжесть состояния которых не превышает среднетяжелое. При наличии у
больного малейшего риска развития витальных нарушений такая схема является
абсолютно неприемлемой.
2) Перевод больного силами специальных служб, специализирующихся на
транспортировке типа «санитарной авиации». В настоящее время некоторые
коммерческие службы скорой помощи также занимаются подобной деятельностью.
Очевидны преимущества перед первой схемой: специально обученный персонал,
наличие необходимого оборудования. Однако столь же очевидны и недостатки:
отсутствие базового стационара с ОРИТ новорожденных, невозможность
корригировать терапию до приезда бригады, ограничение во времени для работы на
месте (особенно актуально для врачей скорой помощи).
Наличие специальной службы, которая помимо транспортировки больных
выполняет ряд существенных функций. А именно принимает и анализирует информацию
обо всех новорожденных с наличием витальных нарушений или высоким риском их
развития, находящихся в родильных домах региона. Проводит обучение персонала
этих родильных домов и анализирует их работу. Корригирует терапию
«реанимационных» новорожденных по телефону еще до приезда бригады. Как
правило, перегоспитализация больных производится на базовое ОРИТ, сотрудники
которого являются и членами транспортных бригад, и реаниматологами – консультантами, проводящими дистанционное интенсивное наблюдение. Преимущество
последней схемы для промышленного и/или сельскохозяйственного региона с большой
плотностью населения очевидно. Подобная концепция активно разрабатывалась и
внедрялась Цыбулькиным Э.К. еще в 80-е гг., получив название
реанимационно-консультативных центров (РКЦ). В настоящее время она считается
оптимальной для большинства регионов России.
Данная глава обобщает 15-летний опыт работы РКЦ Ленинградской
детской областной клинической больницы (ЛОДКБ). Прежде чем подробно осветить
различные аспекты деятельности РКЦ ЛОДКБ, представим краткую характеристику
Ленинградской области.
Ленинградская область является одним из наиболее индустриально
развитых регионов России. Уровень детской, младенческой и неонатальной
смертности является одним из самых низких в России.
Население области составляет 1682 тыс. человек, живущих на площади
83 908 км2. В городах проживает 66%, на селе – 34% населения. Количество
детского населения – 310 тысяч человек. Протяженность Ленинградской области с
севера на юг – 300 км, с запада на восток – 600 км. Область обладает разветвленной сетью шоссейных дорог.
В 18 родильных отделениях ЦРБ Ленинградской области ежегодно
происходит около 11 000 родов. Примерно 300-350 новорожденных имеют жизнеугрожающую
патологию, требующую проведения интенсивной терапии и наблюдения. Примерно 200
новорожденным требуется проведение ИВЛ. Возможности перевода этих больных на
ОРИТ детской областной больницы или других стационаров СПб в первые сутки жизни
часто ограничены как по тяжести состояния больного, так и по организационным
причинам. Например, отсутствием мест для перевода в стационары г.
Санкт-Петербурга, особенно в период летних отпусков.
В случае рождения ребенка с витальными нарушениями или высоким
риском их развития неонатолог родильного отделения согласно приказу РФ от 28
декабря 1995 г. № 372 обязан оказать немедленную помощь, включающую такие методы
интенсивной терапии, как проведение аппаратной ИВЛ, катетеризацию
магистральной вены, назначение вазопрессоров, аппаратуру для мониторинга и
диагностики. Все родильные отделения ЦРБ региона имеют необходимую для этого
аппаратуру. Таким образом, при необходимости интенсивная терапия на месте может
проводиться в течение нескольких дней.
Помимо родильных отделений на территории области находятся 30
лечебных учреждений, располагающих отделениями реанимации и интенсивной терапии
(ОРИТ), в штатах которых имеется анестезиолог-реаниматолог. Эти отделения также
имеют аппаратуру, необходимую для проведения интенсивной терапии у детей. Таким
образом, в Ленинградской области имеется 47 лечебных учреждений, в которых
возможно проведение интенсивной терапии детям различного возраста. Все эти
лечебные учреждения находятся в районных административных центрах.
Кроме описанных стационаров, в систему детского областного
здравоохранения входит и Ленинградская областная детская клиническая больница,
находящаяся в г. СанктПетербурге. Для больных с витальными нарушениями или
высоким риском их развития в ЛОДКБ предназначено отделение реанимации и
интенсивной терапии на 12 коек. Из них
6 коек предназначены для детей старше 1 мес. жизни и 6 для
новорожденных. Пост интенсивной терапии на 9 коек находится и на отделении
патологии новорожденных (ОПН) ЛОДКБ.
Помимо больных после плановых хирургических вмешательств на ОРИТ
ОДКБ поступают дети, которым в силу объективных причин не могут оказать
адекватную помощь в ОРИТ ЦРБ или ПИТ роддомов области.
История становления РКЦ ЛОДКБ имеет несколько этапов. В 1983 году
на базе отделения экстренной и плановой медицинской консультативной помощи
Ленинградской областной больницы была создана выездная бригада детских
анестезиологов-реаниматологов. В 1985 году в больнице было организовано детское ОРИТ, в состав которого входила и выездная бригада. С 1988 года это
подразделение вошло в состав Ленинградской областной детской клинической
больницы. С этого времени к курации анестезиолого-реанимационного отделения ОДКБ
приступил главный детский реаниматолог г. Ленинграда профессор Цыбулькин Э.К.
– создатель концепции РКЦ.
В 1993 году благодаря непосредственному участию главного педиатра
Ленинградской области профессора Пуриня В.И. в детской областной больнице был
создан реанимационноконсультативный центр. С 1997 года он является
самостоятельным структурным подразделением ЛОДКБ. РКЦ оказывает помощь больным с
периода новорожденности и до 18 лет. В связи с этим мы изначально стремились
добиться «универсализма» как при разработке регламента нашей деятельности, так
и при оборудовании реанимобилей и составлении реанимационных укладок.
Естественно, что возрастные особенности больных оказывают огромное влияние на
нашу работу.
Учитывая особенность данной книги, далее мы рассмотрим регламент
деятельности РКЦ ЛОДКБ только применительно к оказанию помощи новорожденным, не
касаясь других возрастных групп детей.
Данный регламент лежит в основе деятельности РКЦ ЛОДКБ и является главной
составляющей «Положения об РКЦ 2003 года». В основе успешной
деятельности РКЦ лежит проведение так называемого дистанционного интенсивного
наблюдения (ДИН). Подробно о проведении ДИН в условиях ЛОДКБ будет рассказано
далее.
Постановке на учет и наблюдению в РКЦ подлежат новорожденные,
перенесшие критические состояния с нарушениями жизненно важных функций или
высоким риском их развития, находящихся в палатах интенсивной терапии
родильных отделений ЦРБ Ленинградской области. Информацию о новорожденных
передает неонатолог родильного дома, владеющий методами интенсивной терапии.
Согласно «Положению об областном реанимационноконсультативном центре при
Областной детской клинической больнице» от 25.06.1993, утвержденным
председателем Комитета здравоохранения Ленинградской области Гриненко А.Я., неонатолог обязан докладывать о любом новорожденном в критическом состоянии
реаниматологу-консультанту РКЦ. После этого ребенок автоматически попадает под дистанционное интенсивное наблюдение (ДИН), проводимое реаниматологом РКЦ.
Задачей дистанционного интенсивного наблюдения является выдача рекомендаций
реаниматологом – консультантом РКЦ неонатологу районного родильного дома по
диагностике и терапии и также принятие тактического решения (например, выезд в
район Ленинградской области реанимационой бригады с целью консультации,
перевод больного в госпиталь третьего уровня, прекращение ДИН в связи с
улучшением состояния). Реаниматолог-консультант РКЦ является самым опытным
врачом дежурной бригады, имеющим квалификационную категорию.
Так же как и в Санкт-Петербурге, любое ДИН начинается с
постановки больного на учет.
• Заполнение специального бланка утвержденного администрацией
ЛОГУЗ ДКБ «кар-
ты интенсивного наблюдения больного» для новорожденных при
первичном обращении и карты динамического интенсивного наблюдения,
которая является продолжением первой. В карте отмечаются паспортные данные,
анамнез жизни, анамнез настоящего заболевания, соматический статус и
лабораторные данные, информация о проведенной терапии, рекомендации
реаниматолога – консультанта РКЦ по дальнейшей терапии. Карта интенсивного
наблюдения является аналогом истории болезни (см. приложение 4).
• Компьютерная регистрация паспортных данных, аналогичных карте
интенсивного
наблюдения для формирования базы данных, необходимых для
аналитической и методической деятельности РКЦ.
Учитывая высокую квалификацию неонатологов области, необходимость
рекомендаций по диагностике у новорожденных в практике РКЦ возникает достаточно
редко, но в этом случае выезд РКБ на место обязателен.
• Расчет потребностей в жидкостях, электролитах, белках,
углеводах и калораже для больного, наблюдаемого в РКЦ.
• Составление программы по инфузионной терапии на конкретный
временной интервал в зависимости от состояния больного.
• Рекомендации по респираторной поддержке.
• Рекомендации по поддержке центральной гемодинамики с расчетом
дозы вазопрессоров.
• Рекомендации по проведению рациональной антибактериальной
терапии, средств иммунокоррекции.
• Подробные рекомендации по различным видам симптоматической
терапии, необходимой для конкретного больного.
Следует отметить, что рутинные расчеты (определение физиологических
потребностей или введение вазоактивных препаратов) ведутся с помощью
компьютерных программ «медицинские калькуляторы», созданных сотрудниками РКЦ.
Это существенно сокращает время консультации и практически исключает ошибки в
расчетах.
В зависимости от изменения состояния больного в динамике меняются и
рекомендации по лечению.
В динамике может меняться и диагностическое представление о ребенке, что
находит отражение в карте интенсивного наблюдения.
При проведении дистанционного интенсивного наблюдения реаниматолог
– консультант РКЦ определяет функциональный статус пациента путем отношения его
к одному из классов тяжести (смотри далее).
Большое значение для правильной интерпретации больного, а
соответственно, и адекватной терапии имеет ответственность за достоверность
передаваемой информации. В «Регламенте работы РКЦ» она распределена следующим
образом.
Ответственность за достоверность передаваемой информации
• При осуществлении дистанционного интенсивного наблюдения специалист,
передающий информацию в РКЦ, несет полную ответственность за ее
достоверность.
• Реаниматолог – консультант РКЦ несет ответственность как за
качество проводимой консультации, так и за принятое решение, связанное с выездом или
невыездом к больному РКБ.
• Ответственность за выполнение лечебных рекомендаций до приезда
РКБ полностью лежит на враче районного стационара, осуществляющем интенсивную
терапию данному больному на месте. Для ясного понимания особенности
дистанционного интенсивного наблюдения необходимо ознакомиться с таким понятием, как класс тяжести пациента.
Понятно, что все больные, наблюдаемые в РКЦ, имеют тяжелое или очень тяжелое
состояние, но, к сожалению, в рутинной клинической практике
тяжесть состояния больного определяется по набору субъективных критериев
(подробнее см. главу 9). В связи с этим возникает необходимость объективизации
степени тяжести. Использование для этого западных угрозометрических систем
типа TISS, APACHЕ и им подобных чаще всего невозможно из-за слабой
материально-технической базы районных стационаров. В связи с этим мы уже в
течение многих лет используем собственную систему определения классов тяжести.
Определение класса тяжести осуществляется на основе формулировок классов
клинической классификационной системы Clinical Classification System (CCS).
Данная система была впервые разработана в 1973 году (Civetta J.M., 1973; Cullen
D.J., 1977) В практике нашего РКЦ модифицированная CCS используется с момента
его создания (Иванеев М.Д. и соавт., 1993).
В основу деления больных, находящихся в ОРИТ стационара или ПИТ
роддома, на группы (классы) тяжести положена степень инвазивности терапии,
необходимой для достижения стабильности состояния и компенсации основных
систем жизнеобеспечения.
Для соотнесения больного к конкретному классу тяжести производится
оценка по семи функциональным системам, включающим: ЦНС, систему внешнего
дыхания, сердечнососудистую систему, функцию ЖКТ, функцию почек, функцию
кроветворных органов и состояние метаболизма. Оценка систем производится
исходя из понятий компенсации, субкомпенсации, декомпенсации или
субкомпенсации на фоне проводимой терапии, соответственно I, II, III и IV балла.
Оценка нарушений функций функциональных систем производится реаниматологом –
консультантом РКЦ.
1 класс тяжести: физиологически стабильные больные, состояние
которых компенсировано средствами плановой терапии, традиционной для
педиатрических отделений. Не нуждаются в переводе в ОРИТ.
2 класс тяжести: больные, требующие проведения поддерживающей
неинвазивной терапии и компенсированные на фоне такой терапии, требующие
круглосуточного наблюдения медперсонала и периодического врачебного контроля с
возможной коррекцией терапии. Специфические средства и методики интенсивной
терапии не применяются. Перевод в ОРИТ может быть связан с лучшими возможностями
наблюдения за больными.
3 класс тяжести: больные с декомпенсацией деятельности одной из
функциональных систем, которая эффективно устраняется средствами
заместительной и поддерживающей интенсивной терапии, возможной только в
палатах интенсивной терапии; требующие постоянного специализированного
наблюдения или мониторинга, либо больные с субкомпенсацией двух и более
функциональных систем. Стабилизация состояния достигается средствами интенсивной заместительной и поддерживающей терапии. Показан перевод в ОРИТ для
проведения интенсивной терапии и интенсивного наблюдения.
4 класс тяжести: физиологически нестабильные больные с
декомпенсацией функций более одной системы жизнеобеспечения, получающие
критическую заместительную терапию с частой коррекцией ее режимов в течение
суток, требующие постоянного мониторинга и врачебного наблюдения.
Относительная стабилизация жизненных функций достигается ценой критических,
опасных, но жизненно оправданных средств терапии. Показано лечение в специализированном детском реанимационном отделении.
Больные 1-2 классов не требуют проведения специфических для ОРИТ
методов интенсивной терапии, исход заболевания у них предположительно хороший.
Эти больные составляют группу больных низкого риска по развитию нарушений
жизненно важных функций.
Больные 3-4 классов тяжести характеризуются декомпенсированными нарушениями
функциональных систем, требующими применения средств и методов интенсивной и/или
критической терапии и зависимыми от такой терапии. Эти пациенты составляют
группу больных высокого риска с небольшой вероятностью
выживания при лечении вне ОРИТ.
Любое обращение в РКЦ по поводу консультации больного детского
возраста со стороны врачей районных стационаров подлежит обязательной
регистрации в рабочей документации РКЦ (см. приложение 4).
Для врачей интенсивной терапии районных ЛПУ обязательным
является:
• обращение в РКЦ в течение 2 часов от поступления в ОРИТ
стационара или ПИТ
родильного отделения больного 3-го класса тяжести;
• обращение в РКЦ сразу же после выполнения неотложных
жизнесберегающих меро-
приятий, но не позднее 2 часов после регистрации развившегося
критического состояния для больных 4-го класса тяжести.
Таблица 59. Летальность новорожденных, находящиеся под наблюдением
РКЦ в 2007 году, в зависимости от класса тяжести
|
Классы тяжести
|
Всего пациентов
|
Из них выжили |
Умерли
|
Летальность в группе
|
|
1 класс |
0
|
0
|
0
|
0
|
|
2 класс |
24
|
23
|
1
|
4,16%
|
|
3 класс |
159
|
141
|
18
|
11,32%
|
|
4 класс |
6
|
4
|
2
|
33,3%
|
|
Всего |
189
|
168
|
21
|
11,1%
|
В качестве примера приводим таблицу летальности новорожденных в
зависимости от степени тяжести в 2007 году (см. таблицу 59). В данной таблице
степень тяжести оценивалась при первичном обращении. Затем она могла меняться,
как в случае улучшения состояния больных с 4-й степенью тяжести или ухудшения
больного 2-й степени тяжести.
Под наблюдение РКЦ в основном попадают больные 3-й степени тяжести.
Дети 1-го класса степени тяжести не нуждаются в нашей помощи. Ребенок 2-го
класса тяжести имел множественные пороки развития, несовместимые с жизнью, но
первоначально имел компенсированные витальные функции.
Видно, что существует четкая зависимость летальности от степени
тяжести. Разумеется, что в процессе ДИН степень тяжести может меняться. Эти
изменения непосредственно влияют на принятие тактического решения (прекращение
ДИН в связи с улучшением состояния, необходимостью выезда РКБ на место и т.п.).
Помимо этого, разделение больных по степеням тяжести служит для обоснования
действий РКЦ администрации КЗ ЛО и ОГУЗ «ДКБ» (приоритетность выезда при
наличии нескольких больных), что находит отражение в ежедневных сводках РКЦ,
предоставляемых заместителю главного врача и главному педиатру (см. приложение
4 «Выходная форма наблюдений и выездов»).
На основании анализа проводимых лечебных мероприятий делается вывод
об уровне сложности и инвазивности проводимой терапии. В зависимости от уровня
инвазивности терапия делится на четыре группы:
1. Традиционная плановая терапия, включающая средства
малоинвазивного лечения, возможного как в педиатрическом отделении стационара, так и амбулаторно.
2. Традиционная поддерживающая терапия, требующая ежедневного врачебного наблюдения и контроля, возможного только в условиях стационара
(профильного детского отделения – педиатрического или хирургического).
3. Интенсивная терапия, возможная только в условиях ОРИТ (ПИТ
родильного дома) с постоянным наблюдением медперсонала, лабораторным и
инструментальным контролем основных функций жизнедеятельности организма.
4. Интенсивная терапия, возможная только в условиях
неонатального реанимационного отделения с постоянным мониторингом и
специализированным врачебным наблюдением, требующая неоднократной коррекции в
течение суток. После получения полной информации о больном, проведения оценки
его степени тяжести реаниматолог – консультант РКЦ дает свои рекомендации по
лечению. Эти рекомендации даются в любом случае, независимо от того, выехала РКБ на место или
нет.
Врач-реаниматолог – консультант РКЦ несет персональную
ответственность за полноту и качество рекомендаций по лечению больного.
Рекомендации фиксируются в компьютере РКЦ.
Согласно «Положению об областном реанимационно-консультативном центре при Областной детской клинической больнице» (см. приложение 4) от
25.06.1993 неонатолог обязан подробно записать в истории развития
новорожденного рекомендации врача РКЦ и несет ответственность за правильность
записи рекомендации, вне зависимости от того, согласен он с рекомендациями или
не согласен.
В случае невозможности выполнения рекомендаций врача РКЦ по
техническим или иным причинам врач районного стационара обязан сообщить об этом
реаниматологу консультанту РКЦ. При отсутствии доступной альтернативной замены
принципиально значимого метода или средства терапии врач РКЦ делает заключение о
несоответствии уровня возможностей данного стационара потребностям данного
больного. Выезд РКБ к данной категории больных приоритетен. Перегоспитализация
таких больных в специализированное отделение, где возможно оказание
медицинской помощи в требуемом объеме, обязательна.
На основе анализа функционального состояния систем жизнеобеспечения и
проводимого лечения врач РКЦ делает заключение о тяжести состояния больного с
отнесением больного к одному из четырех классов тяжести. Завершением сеанса
дистанционного интенсивного наблюдения является принятие тактического
решения реаниматологом – консультантом РКЦ.
Под тактическим решением понимается согласованное заключение врача
РКЦ и лечащего врача об уровне дальнейшего лечения ребенка. Решение принимается
исходя из анализа состояния ребенка и характера заболевания, прогнозирования
динамики состояния и заключения о соответствии потребностей больного в
необходимых методах и объеме медицинской помощи и реальными возможностями
данного стационара их обеспечить. Например: больной, перенесший асфиксию в
родах тяжелой степени, но имеющий интактные легкие, не нуждается в экстренном
переводе. Однако при наличии РДСН этот ребенок может потребовать экстренного
перевода в связи с необходимостью проведения ВЧ ИВЛ, контроля КЩС и других видов
интенсивной терапии, недоступной для родильного отделения ЦРБ.
Вариантами тактического решения являются:
– продолжение ДИН с указанием конкретного времени следующего
сеанса связи;
– выезд в ЛПУ реанимационной бригады и степень его срочности;
– снятие больного с учета РКЦ и причина снятия с учета. Тактическое
решение согласовывается с врачом районного стационара. При разногласии арбитром
является заведующий РКЦ, полномочный принимать окончательное тактическое решение.
ДИН подразумевает периодическую связь врача РКЦ с лечащим врачом
районного стационара по телефону с передачей и регистрацией информации о больном
для разработки дальнейшей программы обследования, лечения и наблюдения
за ребенком.
Основой ДИН является формализованная схематичная передача и
регистрация информации о больном с оценкой физиологической стабильности работы
систем жизнеобеспечения организма (см. приложение 4 «Карта динамического
интенсивного наблюдения»).
Регламентация частоты наблюдений:
– больные 1 класса тяжести не требуют ДИН и снимаются с учета;
– для больных 2 класса тяжести интервал ДИН – 12 часов;
– для больных 3 класса тяжести интервал ДИН – 6 часов;
– для больных 4 класса тяжести интервал ДИН – 3 часа.
При необходимости или непредвиденном изменении ситуации ДИН
проводится по мере необходимости.
Согласно «Положению об ОЭКМП при ЛОГУЗ ДКБ», являющемся продолжением «Положения об областном реанимационно-консультативном центре при
Областной детской клинической больнице» от 25.06.1993, ответственным за
своевременное проведение ДИН является врач реаниматолог-консультант РКЦ. В
случае невозможности телефонной связи и проведения ДИН в назначенное время (+
1 час от назначенного времени) врач РКЦ самостоятельно осуществляет связь с
данным районным стационаром. При безуспешной попытке установления связи с
районным стационаром реаниматолог – консультант РКЦ фиксирует причину отсутствия
своевременного наблюдения. Врач районного стационара обязан предоставлять врачу
РКЦ всю требуемую информацию о больном и выполнять рекомендации врача РКЦ.
Каждый сеанс ДИН заканчивается принятием тактического решения. В
случае продолжения ДИН указывается точное время последующего сеанса связи.
Разумеется, на любом этапе ДИН может потребоваться выезд
реанимационной бригады к больному.
Выезд в районные стационары РКБ выполняется на основании
решения и указания врача реаниматолога-консультанта РКЦ. Он же определяет
приоритетность выезда. После принятия решения о выезде он немедленно доводит
информацию до врача РКБ. Время от принятия решения до выезда составляет 15
минут. В случае необходимости выезда одновременно в несколько стационаров
реаниматолог – консультант РКЦ принимает решение об их очередности на
основании регламента очередности выездов РКБ (см. приложение 4 «Определение
приоритетности выездов РКБ»). Обращаем внимание на то, что РКЦ оказывает помощь
не только новорожденным, но и детям старшего возраста. Поэтому некоторые пункты
данного приложения не имеют отношения к неонатологии.
Показания к выезду в стационары Ленинградской области:
1. Для проведения консультации на месте детям с витальными
нарушениями или высоким риском их развития, находящимся в ОРИТ или ПИТ районных
стационаров области с целью уточнения диагноза и коррекции терапии.
2. Для проведения сложных лечебных манипуляций, которые не
могут быть осуществлены местными специалистами (бронхоскопия, эфферентные методы
терапии и др.)
3. Для транспортировки детей с витальными нарушениями или высоким риском
их развития в специализированные отделения и центры.
4. Для транспортировки маловесных новорожденных, которым не
показано проведение интенсивной терапии, но имеющих массу тела менее 1600 г
с использованием транспортного инкубатора.
Окончательное решение о целесообразности выезда в стационар области
принадлежит реаниматологу-консультанту РКЦ, а не врачу районного стационара. В
сложных случаях для решения вопроса о целесообразности выезда привлекается
заведующий РКЦ и/или начмед ОДКБ.
Прежде чем подробно остановиться на работе реанимационых бригад в родильных
отделениях ЦРБ Ленинградской области, следует описать
функционирование этих бригад согласно действующему регламенту.
Выездные реанимационные бригады
1. Выездная бригада детских анестезиологов-реаниматологов
предназначена для оказания специализированной круглосуточной медицинской
помощи наиболее тяжелым контингентам больных новорожденных и детей старше 1
месяца жизни, находящихся в ЛПУ области: для транспортировки детей,
нуждающихся в проведении интенсивной терапии на межгоспитальном этапе; для
консультативной помощи врачам ЛПУ по лечению детей в критическом состоянии.
2. Выездная бригада является структурным подразделением ЛОГУЗ ДКБ,
руководство бригадой осуществляет заведующий РКЦ, а в его отсутствие –
реаниматолог – консультант РКЦ. В основе регламента деятельности
выездных реанимационных неонатальных бригад лежит приказ МЗ СССР № 22 от
15.01.1990.
3. В состав бригады входят: врач-анестезиолог-реаниматолог,
имеющий специализацию по неонатологии, медсестра-анестезистка и водитель
автомашины.
4. Врачами выездной бригады могут быть только наиболее
квалифицированные анестезиологи-реаниматологи ЛОГУЗ ДКБ, имеющие стаж по
специальности не менее
3-х лет, прошедшие специализацию по неонатологии и знакомые со
структурой и возможностями медицинского обеспечения в стационарах области.
5. При необходимости в состав бригады может быть включен врач
любой другой специальности. Формирование многопрофильной бригады
осуществляется с участием заместителя главного врача по медицинской части.
Старшим врачом многопрофильной бригады является детский анестезиолог-реаниматолог.
6. В распоряжение бригады выделяется специально оборудованный
автомобиль – реанимобиль, соответствующий требованием оборудования
реанимобиля (описание требований, предъявляемых к реанимобилю содержится в
приложении «Стандарты оборудования реанимобиля»).
7. Использование реанимобиля, закрепленного за бригадой, для
целей, не связанных с ее непосредственным назначением, недопустимо.
Ответственность за использование реанимобиля по назначению возлагается на
дежурного врача бригады, контроль – на заместителя главного врача по
медицинским вопросам.
8. Вопрос о целесообразности перегоспитализации ребенка из
стационара области и обеспечение ее безопасности решает врач бригады
совместно с реаниматологомконсультантом РКЦ. В сложных ситуациях к решению
привлекается заведующий РКЦ и/или начмед ЛОДКБ.
9. Врачи стационаров области обязаны всесторонне содействовать работе
бригады (обеспечение лекарственными средствами, выполнение срочных
анализов, организация работы на месте и др.).
10. Присутствие лечащего врача (или заведующего отделением)
районного стационара во время консультативного выезда бригады обязательно.
11. В случае обнаружения существенных дефектов в лечении и обследовании
детей в стационарах области врач РКБ обязан составить подробный
рапорт о происшедшем на имя заведующего РКЦ.
12. Все претензии администрации стационаров области к персоналу
РКБ направляются к заведующему РКЦ и заместителю главного врача ЛОГУЗ ДКБ по
лечебной работе.
Что касается непосредственной работы реаниматолога РКБ, то ее можно
разделить на две фазы: консультация больного на месте и выполнение
непосредственно транспортировки. Далее мы подробно опишем эти этапы лечебной
работы.
Консультация больного на месте. Проводится каждому больному, к
которому выезжает РКБ вне зависимости от его состояния. С момента прибытия РКБ
на место ответственность за больного лежит на враче РКБ.
После осмотра больного и выполнения необходимых манипуляций врач бригады делает соответствующую запись, в истории болезни пользуясь
бланком-вкладышем врача РКБ (см. приложение 4 «Карта осмотра больного в ЛПУ»).
При заполнении медицинской документации реаниматолог РКБ пользуется следующей
схемой записи:
– Цель выезда.
– Оценка тяжести состояния и его трактовка.
– Объективный статус с оценкой функционального состояния ЦНС,
дыхательной,
сердечно-сосудистой, выделительной и др. систем.
– Трактовка анализов и специальных методов обследования.
– Запись о показаниях и выполнении манипуляций.
– Заключение: обоснование причин тяжести состояния, выделение ведущего
звена патогенеза.
– Клинический диагноз.
– Обоснование тактического решения.
Для детей, оставленных на месте, – план дальнейшего лечения с учетом
возможного изменения состояния в ту или иную сторону по схеме:
1. Дата, время.
2. Должность и фамилия врача РКБ.
3. Кормление (чем, когда и в каком количестве).
4. Режим респираторной терапии.
5. Лекарства через рот (какие именно, часы приема, дозы).
6. Лекарства в/м (какие именно, часы, дозы).
7. Лекарства в/в струйно.
8. Расчет инфузионной терапии, объем, состав, скорость инфузии.
9. ФТЛ, температурный режим, ингаляции и проч.
10. План дальнейшего обследования, консультации специалистов.
11. Определение режима дистанционного наблюдения.
12. Подпись.
В дополнение к бланку-вкладышу для новорожденного, оставленного на
месте, заполняется и карта интенсивной терапии, которую после убытия РКБ
продолжает вести неонатолог (см. приложение 4 «Карта интенсивной терапии
новорожденного»).
При необходимости транспортировать больного реаниматолог РКБ
выполняет соответствующую запись в истории болезни. В ней указывается
обоснование решения о перегоспитализации и план терапии во время
транспортировки в зависимости от риска транспортировки.
Выделяют четыре степени риска транспортировки.
1-я степень риска. Дети с отсутствием риска развития витальных
нарушений. Соответствуют 1-й степени тяжести. Терапия при проведении
транспортировки не требуется. Не требуют перегоспитализации силами РКБ. При
необходимости таких больных перегоспитализируют своими силами, используя
санитарный транспорт ЦРБ.
2-я степень риска. Дети с отсутствием витальных нарушений, но
высоким риском их развития. Соответствуют 2-й степени тяжести. При
транспортировке требуют проведения мониторинга и неинвазивной терапии
(например, кислородной маски). Возможно
проведение перегоспитализации силами врачебной бригады
специализированной скорой помощи районного стационара области.
3-я степень риска. Дети с имеющимися витальными нарушениями, компенсированными методами интенсивной терапии. Соответствуют 3-й степени
тяжести. При проведении транспортировки требуют мониторинга витальных функций
и продолжения интенсивной терапии. Вероятность развития системной
декомпенсации и ухудшения состояния во время транспортировки высокая. Перегоспитализация проводится только силами РКБ.
4-я степень риска. Дети с витальными нарушениями, компенсированными
методами интенсивной терапии с высоким риском развития
осложнений (например, ИВЛ с Pin 30 mbar и выше существенно увеличивает
вероятность развития синдрома утечки воздуха) или с одновременным поражением
нескольких органных систем. При проведении транспортировки требуют
проведения мониторинга и продолжения «агрессивной» интенсивной терапии. Высок
риск смерти в пути. Перегоспитализация проводится силами РКБ только по
жизненным показаниям. Обязательно заключение микроконсилиума с участием специалистов дежурной службы районного стационара. Транспортировка проводится
только по согласованию с зав. РКЦ и/или начмеда ОДКБ.
Экстренная перегоспитализация больного из районных стационаров
области в специализированные отделения и центры показана:
1) в случае невозможности обеспечения больному в данном стационаре
необходимого объема медицинской помощи при имеющейся возможности обеспечения в
учреждении, куда планируется перегоспитализация;
2) при отсутствии положительного эффекта от проводимого лечения у
наблюдаемых больных:
3 класса тяжести – в течение 24 часов;
2 класса тяжести – в течение 48 часов;
3) при возникновении (развитии) иатрогенных осложнений, а также
терапии угрожающей жизни или способствовавших утяжелению состояния больного
(например, проведение ИВЛ неисправным аппаратом, капельная инфузия допмина при
отсутствии дозатора и т.п).
Следует рассмотреть и противопоказания к транспортировке.
Даже при наличии показаний к перегоспитализации больного в
стационар более высокого уровня перегоспитализация не выполняется в
Ленинградской области в следующих случаях:
1) грубого органического поражения ЦНС больного как фонового
состояния;
2) при наличии у больного состояний, являющихся противопоказаниями
к транспортировке. В РКЦ ЛОДКБ приняты следующие противопоказания (абсолютные
и относительные) к транспортировке больного.
Абсолютные противопоказания: транспортировка противопоказана до
купирования патологического состояния.
– Наличие у больного отрицательной пробы на перекладывание.
– Остановка сердца, возникшая менее чем за сутки до
транспортировки.
– Некупированное кровотечение.
– Наличие нелеченого синдрома утечки воздуха (пневмоторакс,
пневмомедиастинум и др.).
– Нарастание патологической неврологической симптоматики при
наличии диагностированного внутричерепного объемного процесса.
– Некупированная пароксизмальная тахикардия.
– Наличие декомпенсированных метаболических нарушений по данным
КЩС
(РКБ ЛОДКБ располагают мобильным газоанализатором ABL77).
– Некупированная лихорадка выше 39 °С.
– Ректальная гипотермия менее 35 °С.
– Отсутствие иммобилизации при переломах.
Относительные противопоказания: при наличии описанных состояний
транспортировка возможна только по жизненным показаниям. Решение о
транспортировке оформляется с участием консилиума на месте и при консультации
заведующего РКЦ по телефону.
– Отсутствие венозного доступа при степени тяжести состояния 3
или выше.
– Анизокория при невозможности исключить внутричерепной объем.
– Артериальная гипотония, АД менее 25% от возрастной нормы.
– Декомпенсированные нарушения периферического кровообращения.
– Насыщение (сатурация) крови кислородом менее 88% при
отсутствии ВПС синего типа.
– Наличие анемии – гемоглобин менее 70 г/л, эритроциты менее
1,5 х 1012/л,
Ht менее 20%.
– Тромбоцитопения менее 35 000 в 1 мкл.
– Глубокая недоношенность – при массе тела менее 1500 г
транспортировка не ранее 5 сут. жизни.
– Дети с экстремально низкой массой тела (менее 1000 г) –
транспортировка не ранее 8 сут. жизни.
– Отсутствие рентгенологического контроля при бронхолегочных заболеваниях
или после пункции подключичной вены.
– Параметры ИВЛ, требующие давления на вдохе больше 35 см вод.
ст.
– Оперативное вмешательство (полостная операция, операция,
выполненная на фоне шока), выполненное менее чем за сутки перед транспортировкой.
– Некупированный судорожный синдром.
– Необходимость применения вазопрессоров в дозах, воздействующих на альфаадренорецепторы.
Следует отметить, что мы часто транспортируем больных, имеющих
относительные противопоказания к транспортировке. В этих случаях речь идет о
жизненных показаниях, когда целесообразность транспортировки значительно
превышает ее риск (например, недоношенный новорожденный вторых суток жизни с
массой тела 1300 г, страдающий РДСН и требующий проведения ИВЛ с пиковым
давлением 37 см вод. ст., находящийся на гинекологическом отделении участковой
больницы).
После принятия решения о перегоспитализации больного реаниматолог
РКБ должен провести пробу на перекладывание.
Проба на перекладывание заключается в перекладывании больного
из кровати (кувеза) на носилки (в кувез) и определения АД, ЧСС и сатурации
гемоглобина кислородом до и после перекладывания. Если после проведения пробы АД
или ЧСС изменяются больше чем на 25% от возрастной нормы или у больного
появляются судороги (а также их эквиваленты), то проба считается отрицательной,
что является противопоказанием к транспортировке. При положительной пробе на
перекладывание и отсутствии противопоказаний к транспортировке врач РКБ
выполняет перегоспитализацию.
После того как было принято решение о транспортировке и при
отсутствии противопоказаний реаниматолог РКБ выполняет транспортировку,
которая может занять несколько часов. При этом доктор придерживается правил
безопасной транспортировки, перечисленных ниже.
Принципы и правила безопасной транспортировки больных
1. Определение целесообразности перегоспитализации в данное
время:
– преимущество лечебного учреждения, в которое планируется
перегоспитализация;
– динамика состояния ребенка за последние сутки и за время
работы бригады;
– определение степени срочности перегоспитализации;
– прогнозирование динамики состояния ребенка в пределах суток и
на время перегоспитализации;
– определение степени риска транспортировки.
1. Перед транспортировкой необходимо добиться стабилизации
состояния ребенка методами интенсивной терапии
2. Определение плана лечебных мероприятий на время
транспортировки, подготовка необходимого инструментария и лекарственных
средств на случай возможного ухудшения состояния в пути.
3. Во время транспортировки реаниматолог выездной бригады обязан:
– проводить адекватную респираторную терапию, при необходимости
на 1 ступень превышающую терапию, компенсирующую ДН в стационаре. Например,
больной, находящийся на ВИВЛ, переводится на ИВЛ.
– создать нейровегетативный покой (ребенок в тяжелом состоянии не
должен «присутствовать» при своей перегоспитализации). Обычно достаточно
седации и анальгезии;
– обеспечить адекватную инфузионную терапию;
– обеспечить адекватную санацию трахеобронхиального дерева;
– обеспечить постоянное наблюдение и контроль за состоянием
ребенка. Особенно актуально для новорожденных соблюдение адекватного
температурного режима (см. главу 10), что в наших условиях достигается
использованием кувеза с созданием специального микроклимата и температурным
мониторингом во время транспортировки;
– соблюдать общие правила техники безопасности при работе в
условиях санитарного транспорта (привязные ремни для персонала и ребенка,
соблюдение требований по работе с кислородом, электроприборами и проч.). После
транспортировки больного врач РКБ передает необходимую сопроводительную документацию врачу профильного специализированного отделения и
оставляет запись в истории болезни по форме (см. приложение «Карта
транспортировки»).
После транспортировки больного с инфекционным заболеванием в
приемном покое лечебного учреждения, принявшего больного, осуществляется
текущая дезинфекция салона автомобиля.
Врач выездной бригады несет персональную ответственность за:
– своевременность выезда к больному;
– передачу информации о больном из районного стационара области в
РКЦ;
– принятое тактическое решение;
– правильность и четкость оформления медицинской документации;
– соблюдение правил безопасной транспортировки;
– правильность и обоснованность проводимого лечения. В заключении
следует остановиться на прекращении ДИН. Возможны следующие варианты прекращения ДИН.
1. Прекращение ДИН в связи со стойким улучшением состояния
больного и когда в проведении методов интенсивной терапии и интенсивного
наблюдения нет необходимости. Вопрос о снятии больного с учета
согласовывается с лечащим врачом районного стационара.
2. Снятие с учета в связи с перегоспитализацией.
3. Снятие с учета в связи со смертью больного. Все данные о
больных, снятых с учета, хранятся в архиве компьютерной базы данных. Следует
отметить, что для успешного функционирования данной модели необходимо строгое соблюдение разделения ответственности.
1. Врачи районных стационаров области несут персональную
ответственность за:
– своевременную передачу информации в РКЦ в соответствии с
данным регламентом;
– объективность передаваемой информации;
– регистрацию факта обращения в РКЦ по телефону и объективность
записи рекомендаций реаниматолога – консультанта РКЦ и тактического решения в
истории болезни;
– выполнение данных рекомендаций. В случае невозможности
выполнения рекомендаций из-за изменившейся ситуации или непредвиденными техническими
проблемами врач районного стационара должен поставить об этом в известность
реаниматолога – консультанта РКЦ;
– до приезда РКБ врач стационара области, обратившийся в РКЦ, несет
полную ответственность за больного.
2. Реаниматолог – консультант РКЦ несет персональную
ответственность за:
– регистрацию и постановку под наблюдение в РКЦ больных в
соответствии с обращением из стационаров области;
– получение и регистрацию подробной информации о больном,
внесение ее в компьютерную базу данных;
– соблюдение сроков ДИН;
– принимаемое тактическое решение;
– четкость и обоснованность рекомендаций;
– своевременность и полноту передаваемой информации врачу
выездной бригады;
– своевременность выезда бригады к больному;
– регистрацию времени выезда и возращения выездной бригады;
– четкость и правильность ведения документации РКЦ;
– составление ежедневных сводок работы РКЦ и передачу их
руководству больницы.
Ежедневно заведующие отделениями ОДКБ получают оперативную сводку о детях, находящихся
в стационарах области с патологией, соответствующей профилю отделения. Ежемесячно, ежеквартально, ежегодно составляются статистические
отчеты для главного врача ЛОГУЗ ДКБ, главного педиатра и главного детского
анестезиолога-реаниматолога Ленинградской области и главных районных
специалистов.
Контроль за работой РКЦ возложен на зам. главного врача по
лечебной работе
ЛОГУЗ ДКБ.
Прежде чем перейти к результатам работы Ленинградской областной
РКЦ, следует остановиться на структуре и оснащении. Собственно РКЦ
состоит из двух подразделений:
– диспетчерской службы;
– двух выездных реанимационно консультативных бригад (РКБ).
Диспетчерская служба. Основными «орудием производства»
диспетчерской службы является телефон и компьютер. Мы имеем два телефонных
номера с автоматической междугородней связью. Компьютер предназначен для
формирования различных баз данных и пользования электронной почтой. Помимо
заведующего отделением и реаниматолога-консультанта в состав диспетчерской
службы входят «техники – операторы ЭВМ», выполняющие функцию клерков. Основной
задачей этой службы является выполнение полноценного ДИН, а также анализ работы
РКЦ. В будущем, по мере компьютеризации районов области, мы планируем полностью
перейти на интернет-технологии с обменом электронными протоколами. Отдельные
попытки уже предпринимались и были успешны.
В отличие от многих регионов бывшего СССР, в Ленинградской области
не использовалась программа динамического интенсивного наблюдения «ДИНАР-2». В
основу «ДИНАР-2» была положена угрозометрическая система, использующая
синдромный подход и рассчитанная на диалог между реаниматологом и врачом, не
знакомым с основами интенсивной терапии. В результате для принятия тактического
решения и предоставления рекомендаций по лече-
нию требуется много времени. Система дистанционного динамического
наблюдения, используемая в Ленинградской области, предназначена для диалога
между специалистами в области интенсивной терапии и представляет прообраз
электронной истории болезни. Как уже было сказано, в ближайшей перспективе
ожидается ее применение в режиме онлайн для передачи данных о больном и
рекомендаций по его лечению с использованием Интернета.
Выездные реанимационно-консультативные бригады. В состав РКБ
входит реаниматолог, медицинская сестра – анестезистка и водитель. Реанимобиль
на базе стандартной «Газель» переоборудован специальным образом и представляет
«палату интенсивной терапии на колесах». Подробно со стандартами оборудования
реанимобиля можно ознакомиться в приложении. Что касается оборудования каждой
РКБ, то оно является съемным и взаимозаменяемым. То есть наши бригады могут
выполнять выезды как к новорожденным, так и к детям до 18-летнего возраста.
Сумки-укладки также являются универсальными. Для транспортировки новорожденных
используются транспортные инкубаторы 5400 фирмы «Draeger», оснащенные аппаратами ИВЛ «Babylog 2». С 2006 года вместо штатных, но устаревших «Babylog 2»
мы стали использовать мобильные аппараты ИВЛ «Stephan F-120 mobil».
В заключение приводим таблицы (таблица 60) о штатном расписании РКЦ
и таблицу, содержащую данные о медицинской аппаратуре (таблица 61).
Таблица 60. Штатное расписание РКЦ ЛОДКБ
|
Подразделение
|
Должности
|
Ставки
|
|
РКБ № 1 |
водители |
4,5
|
|
реаниматолог-анестезиолог |
4,5
|
|
медсестры-анестезистки |
4,5
|
|
санитары-носильщики |
4,5
|
|
РКБ № 2 |
водители |
4,5
|
|
реаниматолог-анестезиолог |
4,5
|
|
медсестры-анестезистки |
4,5
|
|
санитары-носильщики |
4,5
|
|
Диспетчерская служба |
заведующий |
1,0
|
|
старшая медсестра |
1,0
|
|
реаниматолог-консультант |
4,5
|
|
диспетчер ЭВМ |
4,5
|
|
сестра-хозяйка |
0,5
|
|
Из них |
врачи |
14,5
|
|
средний медицинский персонал |
10
|
|
младший медицинский персонал |
9,5
|
|
прочие |
13,5
|
|
Всего |
|
47,5
|
Таблица 61. Информация об имеющейся медицинской аппаратуре
|
Наименование
|
Тип
|
Кол-во |
Дата получения
|
|
Транспортный инкубатор |
ITI 5400 Draeger |
1
|
2003
|
|
Транспортный инкубатор |
ITI 5400 Draeger |
1
|
1995
|
|
Транспортный инкубатор |
ITI 5400 Draeger |
1
|
2003
|
|
Инфузионный насос |
MS-16A-Graseby |
1
|
1997
|
|
Электрокардиограф |
ЭК1Т-03М2 |
1
|
1997
|
|
Дефибриллятор |
ДКИ-Н-04 |
1
|
1997
|
|
Носилки медицинские |
НМР.00.00 |
1
|
1997
|
|
Аппарат ИВЛ |
Babylog 2 |
1
|
1986
|
|
Аппарат ИВЛ |
Babylog 2 |
1
|
1995
|
|
Аппарат ИВЛ |
Babylog 2 |
1
|
1993
|
|
Аппарат ИВЛ |
Babylog 2000 |
2
|
2003
|
Окончание таблицы 61
|
Наименование
|
Тип
|
Кол-во |
Дата получения
|
|
Аппарат ИВЛ |
ParaPAC |
1
|
1993
|
|
Аппарат ИВЛ |
Medumat |
1
|
1993
|
|
Аппарат ИВЛ |
Newport HT 50 |
1
|
2003
|
|
Аппарат ИВЛ Пневмокомп |
|
1
|
1997
|
|
Дефибрилятор д/м |
Primedic |
1
|
2000
|
|
Перфузор Р-20 |
Braun |
1
|
2000
|
|
Пульсоксиметр |
Nonin |
1
|
1999
|
|
Электроотсос |
12220 Вт |
1
|
1999
|
|
Дозатор 2-канальный трансп. |
Ascor |
2
|
2001
|
|
Монитор транспортный |
DASH 2000 |
1
|
2003
|
|
Глюкомер |
Глюкотест |
1
|
2002
|
|
Монитор транспортный |
Nihon |
1
|
2004
|
|
Газоанализатор |
ABL 77 |
1
|
2005
|
|
Капнограф |
Nonin |
1
|
2005
|
|
Аппарат УЗИ |
Toshiba |
1
|
2005
|
|
Аппараты ИВЛ |
Stephan mobile |
3
|
2005
|
|
Монитор транспортный |
Philips M30460A |
2
|
2005
|
|
Дефибриллятор |
Primedic Defi Monitor |
1
|
2005
|
|
Перфузоры |
Braun |
2
|
2005
|
|
Перфузоры |
Terumo |
3
|
2005
|
|
Газоанализатор |
Eschweiler |
1
|
2005
|
|
Кувез |
Fanem |
1
|
2005
|
|
Электроотсос |
|
1
|
2005
|
|
Ингалятор |
|
1
|
2005
|
|
Сумки-укладки |
|
2
|
2005
|
Как видно из представленных данных, бригады РКЦ оснащены не только
лечебной и следящей аппаратурой, но и лабораторным оборудованием, включая
наличие уникального портативного газоанализатора, позволяющего мониторировать
КЩР больного при транспортировке.
Что касается непосредственно выездной работы РКЦ, то данные о ней
приводятся в таблице 62.
Хочется подчеркнуть, что работа РКЦ отнюдь не ограничивается
перегоспитализацией больных. Более того, наиболее важной мы считаем именно
консультативную помощь врачам области. В ОРИТ СПб должны поступать только те
больные, которые реально в этом нуждаются, и терапия которых на месте
невозможна. Однако часть больных вполне может получать полноценную терапию на
местах (разумеется, с нашей помощью) вплоть до выздоровления. В таблице 63
приведены данные по этой категории пациентов.
Мы специально включили в таблицу больных III–IV степени тяжести. То
есть «абсолютно реанимационных». Как следует из представленных данных, треть
(30,1%) таких больных выздоровела без перегоспитализации в Санкт-Петербург в
2006 году. В 2004 году этот показатель составил почти половину (42%) больных. По
нашему мнению, это отражает успешную консультативную работу врачей РКЦ ЛОДКБ.
Таблица 62. Основные показатели выездной работы РКЦ ЛОДКБ (Череватенко
Р.И., 2007)
|
Год
|
Выезды-консультации
|
Перегоспитализация
|
Перевод в ОДКБ
|
|
1996
|
342
|
269 (79%)
|
227 (66,4%)
|
|
1997
|
452
|
316 (69,9%)
|
254 (56,2%)
|
|
1998
|
391
|
290 (74,2%)
|
222 (56,8%)
|
|
1999
|
366
|
302 (82,5%)
|
241 (65,8%)
|
|
2000
|
405
|
365 (90,1%)
|
271 (67,6%)
|
|
2001
|
449
|
350 (77,9%)
|
269 (59,9%)
|
Окончание таблицы 62
|
Год
|
Выезды-консультации
|
Перегоспитализация
|
Перевод в ОДКБ
|
|
2002
|
612 (15% – повторно)
|
454 (74,18%)
|
269 (43,9)
|
|
2003
|
518 (17% – повторно)
|
398 (76,8%)
|
227 (43,8%)
|
|
2004
|
498 (21,6% – повторно)
|
318 (63,8%)
|
194 (61%)
|
|
2005
|
510 (21,5% – повторно)
|
316 (61,9%)
|
221 (69,9%)
|
|
2006
|
552 (13,4% – повторно)
|
401 (72,64%)
|
248 (61,8%)
|
|
2007
|
559 (11,9% – повторно)
|
333 (72,39%)
|
245 (73,5%)
|
|
2008
|
638 (20,7 – повторно)
|
348 (64,4%)
|
229 (65,8%)
|
Таблица 63. Лечение больных на месте без перегоспитализации (Череватенко
Р.И., 2007)
|
Год
|
Всего наблюдалось |
Улучшение: оставлены на месте
|
|
общее количество
|
больные III-IV степени тяжести |
|
Всего
|
%
|
Всего
|
%
|
|
2001
|
766
|
151
|
19, 7%
|
37
|
24, 5%
|
|
2002
|
754
|
200
|
26, 4%
|
63
|
30%
|
|
2003
|
743
|
229
|
30, 8 %
|
89
|
38, 8%
|
|
2004
|
674
|
214
|
31, 7%
|
90
|
42%
|
|
2005
|
703
|
208
|
29,58%
|
71
|
34,1%
|
|
2006
|
683
|
196
|
28,69%
|
59
|
30,1%
|
|
2007
|
708
|
212
|
29,94%
|
51
|
24,05%
|
|
2008
|
730
|
204
|
27,9%
|
59
|
28,92%
|
Подводя итог, хочется сказать, что залогом успешной работы
реанимационноконсультативных центров является тесное взаимодействие между РКЦ,
родильными домами области и ОРИТ областных больниц. Если изобразить данный
принцип с помощью схемы, то получится замкнутая цепь, состоящая из трех звеньев,
каждое из которых является равноценным (см. схему 2).
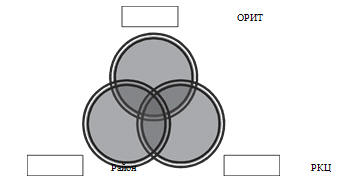
Схема 2. Взаимодействие служб помощи новорожденным

