Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
ГЛАВА 6.
ОСОБЕННОСТИ ТРАНСПОРТИРОВКИ И ПОДГОТОВКИ К НЕЙ НОВОРОЖДЕННЫХ ДЕТЕЙ НА УКРАИНЕ
На протяжении десятилетий в Украине наблюдается тенденция к
ухудшению демографической ситуации; на сегодняшний день ее состояние может
быть охарактеризовано как критическое. Одной из ключевых составляющих
демографического кризиса в Украине является младенческая смертность. Показатели
коэффициентов смертности новорожденных в Украине существенно выше (10,0‰), чем в
странах Западной Европы (от 3,6 до 5,1‰) и США (6,7‰). С 1 января 2007 года
Украина перешла на стандарт Всемирной организации здравоохранения, согласно
которому должны выхаживаться все младенцы, родившиеся после 22 недель беременности, весом от 500 г. Это влечет за собой дальнейшее ухудшение показателей
смертности и удорожание выхаживания новорожденных.
Обостряются вопросы и их транспортировки, особенно тех младенцев,
которые нуждаются в длительной механической вентиляции легких. Глобальность и
серьезность проблемы требуют поиска их новых решения, что позволит сохранить
имеющиеся показатели и не ухудшит качество медицинской помощи этому
контингенту детей. Однако современное состояние оборудования, палат для
новорожденных родильных домов и центральных районных больниц, условия
транспортировки, а также квалификация персонала зачастую не позволяют оказывать
высококачественную помощь новорожденным, находящимся в критическом состоянии.
По данным Министерства здравоохранения и Госкомстата Украины, всего
в 2008 году родилось 457 358 детей, из них 30 805 недоношенных, из которых
1304 ребенка весом до 1 кг. Умерло 1142 новорожденных ребенка, среди них 593
доношенных, 549 недоношенных. Самый высокий показатель неонатальной смертности и
наибольший рост этого показателя в 2006 году зарегистрирован в Черновицкой
области – 9,1% (против 6,7% в 2005 году). Следом идут Кировоградская (8,0%),
Луганская (6,9%) и Одесская (6,3%) области.
Структура младенческой смертности по Украине:
1) синдром респираторных расстройств – 279 детей (24%);
2) врожденные аномалии развития – 276 детей (24,17%);
3) внутриутробная гипоксия, асфиксия в родах – 169 детей (14,8);
4) инфекции, специфические для перинатального периода – 104
ребенка (9,11%);
5) врожденные пневмонии – 103 ребенка (9,02%);
6) внутрижелудочковые и внутричерепные кровоизлияния – 86 детей
(7,53%). Повлиять на эти показатели можно только комплексным решением
многофакторных задач, стоящих перед обществом и, в частности, системой охраны
здоровья. Одним из таких факторов является организация качественной
высокотехнологической интенсивной терапии новорожденных детей
– одной из самых затратных и ограниченных в
ресурсах отраслей здравоохранения Украины. Решить эту проблему можно при
создании отделений различного уровня, от І до ІІІ, чтобы оптимально распределять
ресурсы в каждом регионе, обеспечить доступность медицинской помощи в
соответствии с нуждами пациента, сосредоточить в центрах высокого уровня наиболее квалифицированных врачей различных
специальностей, сложную аппаратуру для оказания помощи новорожденным.
Регионализация перинатальной помощи включает:
– учет и аккредитацию лечебных учреждений для предотвращения
дупликации ресурсов с четким определением объема медицинской помощи;
– координацию помощи новорожденным на государственном и
региональном уровнях;
– обучение и подготовку кадров;
– определение необходимых стандартов перинатальной помощи на
каждом уровне;
– дифференцированное оснащение родильных залов и палат для
новорожденных аппаратурой и оборудованием для проведения интенсивной
терапии, в зависимости от уровня лечебно-профилактических учреждений;
– современную систему транспортировки больных новорожденных,
находящихся в критическом состоянии;
– создание и необходимое оснащение специализированных отделений
ИТН, входящих в структуру многопрофильных перинатальных центров.
Для повышения качества медицинской помощи новорожденным, особенно недоношенным детям, наиболее эффективна транспортировка ребенка в утробе
матери (антенатальный транспорт) в специализированные учреждения ІІІ уровня.
Несмотря на то что на протяжении последних двадцати лет в большинстве развитых
стран разработаны рекомендации по регионализации перинатальной помощи, сама
концепция регионализации за это время значительно изменилась. Если вначале
центрами ІІІ, высшего, уровня считали больницы, в которых работали неонатологи,
то в настоящее время для подобной аккредитации требуется гораздо больше.
Имеющиеся в разных странах рекомендации по регионализации не всегда четко
определяют это понятие. Поэтому лечебные учреждения даже с частично
ограниченными ресурсами (например, отсутствие специализированного отделения
хирургии новорожденных) могут быть в конкретных случаях аккредитованы как
имеющие статус высшего уровня для данного региона страны. Сегодня должно быть
четко определены и зафиксированы определение понятий учреждений І, ІІ и ІІІ
уровней и их статуса, чего ни на Украине, ни в России пока еще нет.
Создание перинатального центра или областного центра охраны
здоровья матери и ребенка в каждом регионе Украины, оснащение его необходимой
аппаратурой, обеспечение подготовленным персоналом, определение задач в
соответствии с потребностями каждого региона – предпосылка для снижения
заболеваемости и смертности новорожденных.
К организации интенсивной терапии мы относим и их транспортировку,
которая еще нуждается в материально-техническом оснащении и совершенствовании
организации. К большому сожалению, никто не подсчитывал и не сможет сказать
точную цифру о количестве новорожденных, ежегодно нуждающихся в
транспортировке на Украине. Следует только сказать, что ежегодно увеличивается
количество детей с неблагоприятными факторами внутриутробного развития,
рожденных в результате патологических родов, с нарушенной постнатальной
адаптацией, что требует проведения как первичных реанимационных мероприятий, так
и последующей интенсивной терапии. Поэтому своевременность и качество оказания
им специализированной помощи на всех этапах, обеспечение максимально
безопасной транспортировки будут влиять на показатели ранней неонатальной
смертности и структуру перинатальной патологии. Своевременность и качество –
вот что должно быть положено во главу угла не только в предоставлении
реанимационной помощи ребенку в родильном зале, но и в проведении ему в
дальнейшем интенсивной терапии (схема 3).
Почему мы столь подробно касаемся вопроса об уровнях стационаров
и качестве проводимой в них интенсивной терапии новорожденным, вместо того чтобы
рассматривать вопрос
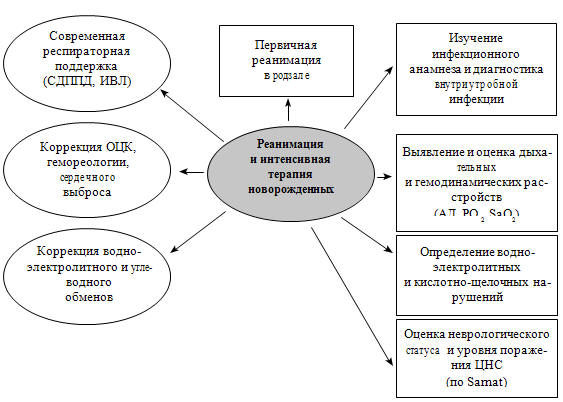
Схема 3. Принципы своевременности предоставления интенсивной помощи
новорожденным детям в родильном стационаре
транспортировки? Потому что в условиях только организации одного
реанимационного неонатального отделения, как правило, удаленного от родильных
стационаров, всех новорожденных, нуждающихся в интенсивной терапии, не
перевезешь. Службу реанимации и интенсивной терапии необходимо максимально
приближать к месту рождения ребенка, при этом будет достигнута основная ее цель
– своевременность и качество ее проведения, о котором говорилось уже выше.
Отсроченность транспортировки младенца в центр реанимации позволит, в первую
очередь, подготовить к ней ребенка и стабилизировать его витальные функции,
прежде всего гемодинамику и газообмен в легких. Безусловно, необходимо учитывать
все ургентные случаи, когда необходимо срочно переводить новорожденного в центр
хирургии для выполнения ему оперативного лечения.
Говоря о транспортировке новорожденного ребенка, мы зачастую касаемся только
вопросов его подготовки. Однако хотелось бы остановиться на
проблеме, которая не решена ни в одном городе на Украине. Это сохранение и
поддержания тепла в салоне транспортного средства во время его стоянки. В
Украине машины, которые предназначены для транспортировки новорожденных детей,
часто приданы лечебному учреждению и, как правило, находятся возле них, ожидая
очередного вызова. В холодное время транспортное оборудование (кувез,
дыхательный аппарат) заносится в отделение. В некоторых случаях машину ставят в
теплый бокс, однако температура в нем также не позволяет поддерживать в салоне
28 °С. А как быть в климатических условиях наших северных регионов? Можно
представить ситуацию, когда реанимационная бригада, приехав в родильный дом,
тратит на подготовку младенца к предстоящей транспортировке более часа, а
транспортное средство ожидает бригаду возле лечебного учреждения. К сожалению,
зачастую водитель, экономя бензин, не будет
постоянно держать включенным двигатель, и это приведет к охлаждению салона
автомобиля. К тому же, открывая заднюю дверь для погружения транспортного
кувеза, мы еще больше охлаждаем салон машины и находящиеся в нем баллоны с
кислородом. Таким образом, все это создает определенные трудности и приводит к
тому, что проще завернуть ребенка в теплое ватное одеяло (подложив еще и горячую
грелку) и транспортировать его на руках. Следует коснуться и вопроса
транспортировки младенца в холодное время года на длительные расстояния (до
100 и выше километров), когда температура салона не выше 10-15 °С. Как быть в
этих случаях? Можно ли что-то предпринять для того, чтобы приблизить
установленные нормы транспортировки новорожденного к реальным ситуациям? К
большому сожалению, в украинских родильных стационарах отсутствуют специальные
цокольные паркинги для санитарного транспорта, где нет резких перепадов
температуры. В наших условиях для поддержания температуры салона машины в
зимнее время во время стоянки транспортного средства (до вызова или во время
такового) можно использовать несколько теплонагревателей, которые подключаются
к электросети лечебного учреждения с помощью электроудлинителей. При этом
необходимо, чтобы возле приемного покоя каждого родильного или лечебного
учреждения был выход электросети (220 V) для подключения обогревателей машины.
Можно по разному относиться к подобному предложению, однако это единственный
способ, который позволит поддержать тепло в салоне автомобиля. К большому
сожалению, этого нигде нет на Украине, хотя решить подобное «новшество» довольно
легко.
Вот почему мы большие приверженцы того, что весь необходимый объем
интенсивной терапии можно организовывать в родильном стационаре, а
транспортировать новорожденных нужно только после их стабилизации. При этом
сохраняя «тепловую цепочку», рекомендуемую ВОЗ, на всех этапах
профилактических и лечебных процедур и мероприятий.
Основные ее компоненты следующие:
• теплый родильный зал (операционная) или палата совместного
пребывания матери и ребенка. Оптимальная температура воздуха – 25-27 °С. Пеленки,
распашонка, шапочка, одеяльце для ребенка должны быть согреты;
• сразу после рождения ребенка необходимо обсушить сухой теплой пеленкой,
выложить его на живот матери, надеть на него шапочку, носочки и
укрыть вместе с матерью теплой пеленкой или одеяльцем;
• контакт «кожа к коже» важен для согревания ребенка и колонизации
материнской микрофлорой. Поэтому его оптимальная длительность должна составлять
не менее 2 часов;
• через 30 мин после рождения необходимо измерить температуру тела
ребенка. В норме она составляет 36,5-37,5 °С;
• начало грудного вскармливания должно произойти в течение
первых 30-60 мин после рождения при проявлении ребенком первых признаков поискового
рефлекса;
• взвешивание и купание ребенка должны быть отсрочены. Их проведение
должно осуществляться в комфортных температурных условиях;
• одежда ребенка должна подбираться с учетом температурных
потребностей новорожденного. Не рекомендуется тугое пеленание, т.к. оно способствует
потере тепла вследствие нарушения кровообращения у младенца;
• круглосуточное совместное пребывание ребенка с матерью в
одной палате;
• в случае необходимости транспортировки ребенка ее необходимо осуществлять в теплых условиях;
• реанимационные мероприятия проводить в теплых условиях.
С целью улучшения уровня репродуктивного здоровья женского
населения Украины, снижения материнской и детской заболеваемости и смертности,
осложнений беременности и родов, реализации рекомендаций ВОЗ и выполнения
действующего законодательства Украины относительно здравоохранения матерей и
детей 29.12.2003 был выпущен приказ № 620,
который определил возможность организации в родильных стационаров
отделений интенсивной неонатальной терапии. Нам бы хотелось процитировать
отдельные положения из этого приказа, а именно пункты, касающиеся организации и
показания к интенсивной помощи новорожденным детям. Пример – положения об
отделении интенсивной терапии новорожденных роддома:
1. Отделение интенсивной терапии новорожденных (дальше – ОИТН)
создается в акушерских стационарах III уровня для предоставления
стационарной акушерскогинекологической и неонатологической помощи в
роддомах, которые имеют 60 и больше коек новорожденных.
2. ОИТН возглавляет заведующий, врач-неонатолог первой или
высшей квалификационной категории, который назначается и освобождается главным
врачом ЛПУ.
3. Планирование деятельности, финансирования, укомплектование
штатами, оснащение отделения медицинской аппаратурой, инструментарием,
хозяйственным инвентарем и оборудованием проводится в соответствии с
действующими нормативами в установленном порядке.
4. Штатное расписание акушерско-гинекологического отделения
складывается в соответствии с приказом МЗ Украины от 23.02.2000 № 33 «О штатных
нормативах и типичных штатах заведений здравоохранения» и утверждается
соответствующим органом здравоохранения.
5. Данный пункт этого приказа позволил ввести в штат родильного
стационара врача детского анестезиолога, который специализируется на интенсивной
терапии новорожденных детей.
Основными заданиями ОИТН являются
1. Осуществление комплекса диагностических и лечебных мероприятий
по возобновлению, коррекции и поддержки функций жизненно важных органов и
систем у новорожденных с нарушением ранней постнатальной адаптации.
2. Предоставление реанимационной и интенсивной помощи (при
необходимости) всем новорожденным в родильном зале, а также находящихся в неонатальном отделении и отделении совместного пребывания матери и ребенка.
3. Консультация относительно лечения и обследования больных в
отделении новорожденных роддома.
4. Определение показаний к переводу в ОИТН новорожденных,
которые нуждаются в интенсивном лечении, из родильного зала, отделениях
новорожденных, или совместном пребывании матери и ребенка.
5. Внедрение новых медицинских технологий и методов диагностики и лечения
новорожденных разного гестационного возраста.
6. Осуществление мероприятий по профилактике внутрибольничных
инфекций.
7. Консультация новорожденных по показаниям специалистами
смежного профиля.
8. Своевременный перевод новорожденных в отделение
неонатального наблюдения
и лечения новорожденных роддома, специализированные отделения
новорожденных детских и других больниц (из отделения интенсивной терапии
роддома новорожденные не выписываются домой).
Показание к госпитализации новорожденных в ОИТН роддома
– состояние, которое после рождения оценено по шкале Апгар в 5
баллов и меньше;
– гестационный возраст 34 недели и меньше, независимо от оценки
по шкале Апгар после рождения;
– ухудшение состояния новорожденных, которое нуждается в
интенсивной терапии.
В ОИТН акушерского стационара новорожденные могут находиться 3-5 дней и
только в исключительных случаях задерживаться до 10 дней. При необходимости
более длительного проведения интенсивного лечения новорожденного переводят в
региональное отделение интенсивной терапии новорожденных детской
больницы.
Следует обратить внимание на последнюю установку этого приказа,
позволяющую лечить новорожденных в отделении реанимации и интенсивной терапии
родильного стационара до нескольких суток. За это время можно корригировать у
младенца в тяжелом состоянии основные нарушения витальных функций и подготовить
его к предстоящей транспортировке.
Таким образом, основная задача родовспомогательного учреждения 3-го уровня
будет заключаться в правильной организации службы неонатальной реанимации и
интенсивной терапии, оснащении ее современной аппаратурой и распределении
функциональных обязанностей врачей, занимающихся лечением
тяжелых больных.
Система предоставления реанимационной и интенсивной терапии в
неонатологии должна рассматриваться как 4-уровневая система с четким
определением целей и задач каждого уровня. Родильный зал является первым и очень
важным этапом этой системы, обеспечение и работа которого определены
инструктивно-методическими рекомендациями МЗ Украины.
В организационном плане важно рассмотреть 2-й и 3-й уровни, потому
что они находятся на этапе роддома. 4-й уровень обеспечения интенсивной терапии
представляет собой, как правило, отдельно выделенную структуру в составе неонатального центра.
Для своевременности и качества важно организовать 2-й и 3-й уровень
предоставления неотложной помощи новорожденным детям – это ПИТ неонатального
отделения (2-й уровень) и отделение интенсивной терапии (3-ий уровень), каждый
их которых имеет свою цель и задачи (таблица 74).
Таблица 74. Уровни предоставления интенсивной помощи новорожденным
детям
|
Уровни предоставления интенсивной помощи
|
Объем помощи
|
Уровень специализации
|
|
1-й уровень – родильный зал |
Первичная реанимация |
Врач – детский анестезиолог родильного стационара |
|
2-й уровень – ПИТ детского отделения роддома |
Оценка тяжести состояния ребенка, лабораторное обследование
ребенка. Обеспечение периферического венозного доступа. Поддержка
оптимального температурного режима. Фототерапия. Водноэлектролитная
коррекция, оксигенотерапия низкими концентрациями кислорода и т.д. |
Врач-неонатолог,
врач – детский анестезиолог родильного стационара |
|
3-й уровень – отделение реанимации и интенсивной терапии
родильного стационара |
Оценка тяжести состояния ребенка
с выделением ведущего патологического синдрома. Лабораторное
обследование ребенка. Мониторирование жизненно важных показателей.
Катетеризация периферических и/или центральных вен. Оксигенотерапия высокими
концентрациями кислорода
(> 40%), проведения СДППД, ИВЛ, инфузионной терапии и т.д. |
Врач – детский анестезиолог родильного стационара |
|
4-й уровень – отделение реанимации и интенсивной терапии
неонатального центра |
Всесторонняя интенсивная терапия |
Врач – детский анестезиолог неонатального центра |
Организация этих уровней в первую очередь связана с теми специалистами,
которые должны работать на этапе родильного дома. Опыт показал, что только
введение ставок детских анестезиологов, с обязательной их
круглосуточной работой позволило обеспечить качество предоставления интенсивной
помощи младенцам. Взаимодействие между врачомнеонатологом и
детским реаниматологом-анестезиологом будет определяться теми задачами,
что ставит перед ними заведующий неонатальным отделением роддома. Задачи
врача – детского реаниматолога-анестезиолога родильного стационара
будут заключаться в следующем:
1. Проведение первичной реанимации в родильном зале.
2. Вместе с неонатологом осуществлять первичный осмотр
младенца, который родился
с оценкой по шкале Апгар менее 6 баллов или от беременности с
высоким перинатальным риском.
3. Определять и проводить объем клинического и лабораторного
обследования ребенка.
4. Консультировать и помогать в лечении младенцев, находящихся в ПИТ
детского отделения.
5. Проводить полный объем интенсивной терапии в отделении
интенсивной терапии родильного стационара.
6. Определять необходимость и порядок перевода детей на 4-й
уровень предоставления им интенсивной помощи.
Всем хорошо известно, что ключевым моментом в организации
неонатальной помощи является мониторинг течения беременности, прогнозирования
состояния здоровья младенца и проблем, которые могут возникнуть при рождении.
Поэтому материнский анамнез должен определять необходимость пребывания врача,
который хорошо владеет реанимацией младенца в родильном зале. Лучше если это
будет детский реаниматолог-анестезиолог.
Своевременная и адекватная респираторная поддержка – это в первую
очередь предупреждение вторичных гипоксических поражений у младенца, протекция
его компенсаторных возможностей в период максимального напряжения
кардио-респираторной адаптации. Этим, в частности, и определяется качественная
организация службы интенсивной помощи новорожденному ребенку в родильном
стационаре. Поэтому присутствие детского реаниматологаанестезиолога и
определяет своевременность диагностики и немедленной помощи, особенно у
категории детей, имеющей высокий уровень частоты развития перинатальных
нарушений.
Таким образом, вышеописанная система оказания реанимационной и
интенсивной помощи новорожденным детям позволяет:
– своевременно оказывать необходимый объем квалифицированного
лечения новорожденному ребенку независимо от его тяжести состояния и гестационного возраста;
– отсрочивать транспортировку, давая возможность качественно
провести интенсивную терапию и в последующем перевезти ребенка со стабильными
функциями его организма;
– уменьшить количество детей, которые переводятся на 4-й уровень
оказания интенсивной терапии;
– часть детей переводить сразу в отделение патологии новорожденных или на
этап выхаживания недоношенных.

