Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
ГЛАВА 15. НАРУШЕНИЯ ОБМЕНА
НАТРИЯ
Натрий (Natrium) – химический элемент I группы периодической
системы Менделеева Д.И., порядковый номер 11, атомный вес 22,997.
Значение натрия в виде поваренной соли для человека известно давно,
еще знаменитый греческий географ Страбон в своей «Географии», написанной около
18 г.н.э. описывает получение поваренной соли из соляных источников и рассуждает
о ее значении для человека. Одним из наказаний, влекущих за собой смерть, у
африканских племен (цит. по Льюису Г.Г.; 1867) было
кормление преступников пищей, лишенной соли.
В 64 г н.э. Диоскорид сообщил о получении соды и об ее применении в
стекольном производстве. Химический состав соды определили Хермштедт С. и Розе
В. в 1801 году.
Но только в 1807 году известный английский химик (по образованию
фармацевт) Дэви Г. путем электролиза расплавленных солей и щелочей получил
металлические натрий, калий, а в 1808 году барий, стронций, кальций, магний и
достаточно подробно описал их свойства. Заметим, что при получении этих металлов
оказалось, что во многих химических реакциях эти металлы активны, например, в
реакции с водой, но при начале своих опытов Деви Г. этого не знал. В результате
при проведении одного из них произошел сильный взрыв, приведший к тому, что
ученый потерял правый глаз. Заслуги перед медициной Дэви Г. не исчерпываются
только этим: в 1799 году он открыл опьяняющие и обезболивающие действие закиси
азота и определил его состав (хотя честь открытия закиси азота принадлежит его
знаменитому соотечественнику Пристли Дж. (1772), назвавший его «селитряный
воздух»). Дэви Г. отмечал, что обезболивающее действие этого газа может быть
использовано в будущем в хирургии. Отметим, что свои опыты по изучению газов
(закиси азота, водорода, двуокиси углерода, метана) Дэви Г. проводил в основном
на себе. Работы этого ученого были широко известны и ценимы в России: с 20
декабря 1826 года он являлся иностранным почетным членом Санкт-Петербургской
Академии наук.
Дэви Г. назвал калий потассием, а натрий – содием, но вскоре
Гильберт Д., издатель журнала «Annalen der Physik», предложил назвать новые
металлы калием и натронием, а Берцелиус Й.Я. уточнил последнее название и
предложил «натрий» (натрон – по-арабски «сода») (Фигурновский Н.А., 1970).
Достаточно давно известно и о терапевтических свойствах соли. Так,
в русской народной медицине соль употреблялась довольно часто (Торэн М.Д.,
1996). Например, настой ее на водке считался хорошим средством для пищеварения.
Жеваный хлеб, посыпанный мелкой солью, прикладывали к чириям (Баранович М.С.,
1860). Раствором соли в спирту натирали мокрый лишай до тех пор, пока не
появлялась кровь, затем посыпали его одной только солью (Торэн М.Д., 1996).
Кстати, тоже достаточно интересный факт на наш взгляд: педиатры в
России гораздо раньше зарубежных коллег стали придавать большое значение
нарушению обмена натрия у детей. Например, даже в известном «Руководстве по
детским болезням» Фанкони Г., изданном в 1954 году, есть главы, посвященные
нарушениям обмена многих макроэлементов, но ни натрия. Этого нет
и в изданных ранее руководствах других известных зарубежных
педиатров: Meyer L.F. (1926), Нобекур П. (1928) и т.д. Если же посмотреть
руководство «Основы учения о ребенке и особенностях его заболеваний» Маслова
М.С., изданном в 1928 году, то в главах V и VI, посвященных особенностям обмена
веществ у детей и вскармливанию, освещается роль и значение натрия для ребенка.
Обсуждаются вопросы его коррекции. Интересно, что Маслов М.С. придавал уже тогда
большое значение не только достаточному поступлению минеральных веществ, но,
самое главное, их балансу. Позволим себе цитату из этого руководства: «Наиболее
существенным для организма является не простое присутствие определенных
количеств минеральных солей, а правильный минеральный состав, равновесие ионов.
В организме нет постоянного, раз навсегда установленного ионного равновесия;
подобно тому, как вместе с трансминерализацией наступает изменение реактивной
способности тканей, так и, наоборот, при изменении раздражимости организм
старается установить новое свое равновесие».
Гипонатриемия
Поскольку натрий является главным осмотическим ионом внеклеточного
пространства, то нарушения его обмена, особенно гипонатриемия, очень часто
встречаются при всех критических состояниях.
Организм человека содержит около 60 ммоль/кг натрия, при этом
40-45% от общего количества натрия находится в костях, еще около 45% – во
внеклеточной жидкости и только примерно 5-10% – во внутриклеточной жидкости
мягких тканей (см. таблицу 158). В некоторых клетках содержание натрия настолько
мало, что долгое время считали, что натрий в них отсутствует. К числу таких
клеток относили, например, эритроциты (Капланский С.Я., 1938, 1961).
Таблица 158. Содержание натрия в мг% по отношению к весу свежего
органа (Капланский С.Я., 1961)
|
Органы и жидкости организма
|
Содержание натрия в мг %
|
|
Цельная кровь |
175±10
|
|
Сыворотка крови |
335±10
|
|
Эритроциты |
20±3
|
|
Лимфа |
290
|
|
Спинномозговая жидкость |
325±20
|
|
Глазная жидкость |
300
|
|
Желчь (печеночная) |
320
|
|
Слюна |
10
|
|
Женское молоко |
13
|
|
Мозг |
150-220
|
|
Сердечная мышца |
140-170
|
|
Скелетная мышца |
65-150
|
|
Печень |
60-150
|
|
Почки |
165-390
|
|
Поджелудочная железа |
70-80
|
|
Легкие |
245
|
|
Кожа |
120-250
|
|
Кости |
150-300
|
|
Хрящ |
200-300
|
Примерно 70% от общего натрия организма обменивается. Вероятнее
всего (Nguyen K.M., Kurtz I., 2004), остальные 30% адсорбируются на кристаллах
гидроксиапатита трубчатых костей. Обмениваемый натрий находится в подвижном
равновесии с натрием внеклеточной
жидкости. Он представляет собой резерв, способный компенсировать
снижение концентрации натрия внеклеточной жидкости при его потерях. Во
внеклеточной жидкости на натриевые соли, главным образом хлористый натрий и
бикарбонат натрия, приходится 90-95% от общей концентрации частиц.
В норме натрий поступает в организм в виде поваренной соли.
Необходимо подчеркнуть, что натрий является единственным катионом, потребление
которого человеком значительно превосходит физиологическую потребность в нем.
Заметим, что у детей по сравнению с взрослыми имеются особенности минерального
обмена, в том числе и натрия. Основная из них заключается в том, что поступление
в организм минеральных веществ и их выведение не уравновешены между собой. Так,
у новорожденных, особенно у недоношенных, отмечается больший размах колебаний
концентрации натрия, да и других электролитов, в сыворотке крови. Попутно
заметим, что эта особенность у новорожденных характерна ни только для обмена
веществ, но и для большинства функциональных систем. Так, мы установили (Иванов
Д.О., Шабалов Н.П., 1996), что у «условно здоровых недоношенных» в норме размах
колебаний уровня большинства прокоагулянтов и антикоагулянтов гораздо шире, чем
у доношенных детей.
Определенная стабилизация уровня натрия в сыворотке достигается у
детей старше 3 лет. Считают (Вельтищев Ю.Е., 1967; Воронцов И.М., 2001), что это
связано с особенностями осморегуляции, особенностями развития канальцевого
аппарата почек, относительным гиперальдостеронизмом. Например, указывают (Anderson
R.J., 1986), что одним из факторов, учитываемым при проведении инфузионной
терапии у больного ребенка должна являться
«почечная толерантность», т.е. то максимальное количество ионов,
которые почка может вывести в течение суток. У новорожденных (по данным Папаяна
А.В. и соавт., 1997) очищение от натрия составляет лишь 20% от уровня взрослых
при пересчете на поверхность тела. Более подробные данные у детей различного
возраста приводит Игнатова М.С. (1989) (см. таблицу 159).
Таблица 159. Возрастные особенности выделения электролитов почкой (Игнатова М.С., Вельтищев Ю.Е., 1989)
|
Возраст
|
Натрий
|
Калий
|
Хлор
|
|
ммоль/л |
ммоль/л/
(24 x 1,73 кв. м) |
ммоль/л |
ммоль/л/
(24 x 1,73 кв. м) |
ммоль/л
|
ммоль/л/
(24 x 1,73 кв. м) |
|
0-6 мес. |
23±11
|
26±14
|
68±41
|
75±45
|
47±14
|
52±17
|
|
6 мес. – 1 год |
88±30
|
88±37
|
134±37
|
126±28
|
117±31
|
112±32
|
|
1-2 года |
139±45
|
127±40
|
158±37
|
156±23
|
147±47
|
132±40
|
|
2-3 года |
86±14
|
106±12
|
67±18
|
83±15
|
113±34
|
137±15
|
|
3-4 года |
106±17
|
135±17
|
99±40
|
120±26
|
117±32
|
146±21
|
|
4-5 лет |
113±29
|
131±36
|
84±28
|
98±30
|
115±36
|
137±58
|
|
5-7 года |
93±47
|
89±30
|
77±22
|
79±15
|
102±34
|
102±16
|
|
7-11 года |
109±25
|
134±51
|
65±30
|
82±41
|
117±34
|
146±62
|
|
11-14 года |
129±29
|
118±26
|
92±27
|
90±28
|
133±33
|
130±32
|
|
Взрослые |
50-130
|
20-70
|
50-130
|
Еще более выраженные изменения происходят в ранний неонатальный
период. На 7-е сутки жизни натрия с мочой выводится в 4-7 раз больше (!), чем в
первые сутки жизни. Более подробные данные приводит Цыбулькин Э.К. (1969) (см.
таблицу 160). Эти особенности необходимо учитывать не только при терапии, но и
при вскармливании новорожденных, особенно недоношенных детей. Как известно,
дегидратация, часто встречающаяся при различных патологических состояниях у
новорожденных, может быть не только следствием потери воды, но и избыточным
поступлением осмотически активных веществ, прежде всего натрия и глюкозы.
Например, содержание
натрия в коровьем молоке более чем в 3,5 раза больше, чем в женском
(см. таблицу в приложении 15). Осмотическая нагрузка усиливает потери воды с
мочой и, таким образом, способствует дегидратации. Как уже указывалось, у
грудных детей концентрационная способность почек снижена. Следовательно,
реальная осмотическая нагрузка смесей для вскармливания существенно отличается
от расчетной. Установлено (Avery G.V. et al., 1987), что потери воды при
кормлении коровьим молоком в три раза больше, чем при кормлении грудным молоком.
Поэтому при увеличении потерь воды, например, лечении инотропами, осмотическую
нагрузку на почки необходимо свести к минимуму, чтобы избежать гипертонической
дегидратации и развития гипернатриемии.
Таблица 160. Величины суточного диуреза, выведения электролитов и
азота с мочой у новорожденных (Цыбулькин Э.К., 1969)
|
Возраст (сут.) |
Показатели
|
Диурез
(мл)
|
Натрий
(ммоль)
|
Калий
(ммоль)
|
Хлор
(ммоль)
|
Азот (мг)
|
|
1
|
колебания |
0-98
|
0-3,2
|
0-2,9
|
0-3,31
|
0-183
|
|
среднее (M±m) |
31,5±6,0 |
0,84±0,16 |
0,99±0,18 |
1,28±0,24 |
63,0±18
|
|
на 1 кг массы |
8,8
|
0,23
|
0,28
|
0,36
|
17,5
|
|
2
|
колебания |
0-91
|
0-1,6
|
0-2,64
|
0 –1,63
|
0-133
|
|
среднее (M±m) |
31±3,5
|
0,66±0,1
|
0,84±0,1
|
0,66±0,08 |
51±11
|
|
на 1 кг массы |
9,0
|
0,19
|
0,24
|
0,24
|
15
|
|
3
|
колебания |
17-260
|
0,15-3,21
|
0,16-3,83 |
0-2,29
|
33-255
|
|
среднее (M±m) |
64±10
|
0,94±0,13 |
1,1±0,13
|
1,17±0,27 |
137±6
|
|
на 1 кг массы |
19
|
0,28
|
0,33
|
0,35
|
44
|
|
4
|
колебания |
7-215
|
0,02-3,94
|
0,19-2,11 |
0-2,8
|
14-310
|
|
среднее (M±m) |
96±9
|
1,22±0,16 |
1,06±0,1
|
1,32±0,16 |
149±19
|
|
на 1 кг массы |
29
|
0,37
|
0,32
|
0,4
|
45
|
|
5
|
колебания |
25-301
|
0,12-5,85
|
0,18-3,69 |
0,3-2,76
|
100-370
|
|
среднее (M±m) |
151±13
|
1,57±0,31 |
1,1±0,16
|
1,48±0,23 |
226±21
|
|
на 1 кг массы |
49
|
0,48
|
0,33
|
0,45
|
66
|
|
6
|
колебания |
51-401
|
0-6,54
|
0,27-5,25 |
0,18-6,5
|
88-446
|
|
среднее (M±m) |
218±19
|
2,26±0,38 |
1,66±0,26 |
2,76±0,36 |
244±29
|
|
на 1 кг массы |
64
|
0,66
|
0,49
|
0,81
|
72
|
|
7
|
колебания |
134-390 |
0,67-7,2
|
0,55-2,36 |
0,42-6,1
|
145-570
|
|
среднее (M±m) |
209±26
|
3,1±1,0
|
1,4±0,27
|
4,33±0,87 |
314±21
|
|
на 1 кг массы |
61
|
0,9
|
0,42
|
1,26
|
91
|
Еще на одну проблему, связанную с этим, обращают внимание
американские педиатры (Moritz M.L. et al., 2005). Целью своего исследования они
поставили выяснение вопроса о связи грудного вскармливания и гипернатриемии (гипернатриемия,
ассоциированная с грудным вскармливанием). Авторы отмечают, что в последние годы
в мировой литературе (Kaplan J.A. et al., 1998; Korkmaz A. et al., 2000; van
Amerongen R.H. et al., 2001; Gebara B.M. et al., 2001) появилось достаточно
большое количество результатов исследований, указывающих на большую роль
гипернатриемии в развитии внутричерепных кровоизлияний, тромбозов сосудов
головного мозга у новорожденных, а следовательно, и неонатальной летальности.
При этом некоторые исследователи (Cooper W.O. et al., 1995; Laing I.A. et al.,
2002) отмечают, что гипернатриемия чаще развивается у новорожденных детей,
находящихся на грудном вскармливании. Учитывая два вышеприведенных
обстоятельства, выяснение причин неонатальных гипернатриемий, конечно, имеет
большое значение.
Были обследованы 3718 новорожденных детей, поступивших в детскую
больницу г. Питсбурга за 5 лет. Гипернатриемия как окончательный основной
диагноз была зарегистрирована у 1,9%, госпитализированных детей. Кроме того,
Moritz M.L. et al. обращают внимание, что основным критерием исключения из
выборки была гипернатриемия, происхождение
которой могло быть объяснено другими причинами, а не нахождением на
грудном вскармливании. При этом наиболее часто встречающимся синдромом у
новорожденных с гипернатриемией, ассоциированной с грудным вскармливанием, была
гипербилирубинемия (у 81%). Авторы исследования подчеркивают, что у 63% детей из
данной группы первоначально был выставлен диагноз сепсис, и у 51% проводилась
антибиотикотерапия. Заметим, что даже при постановке диагноза «сепсис« за
рубежом не сразу назначают антибиотики. Контрольную группу составили 21 158
новорожденных, находившихся на грудном вскармливании, но не имевших
гипернатриемии. При сравнении обследованных групп оказалось, что дети с
гипернатриемией чаще рождались от первой беременности, с более низкой массой
тела, 90% матерей были выписаны из родильного дома в течение 48 часов после
родов, в неонатальном периоде более 73% детей имели потерю массы тела больше 10%
(при этом только у 5,7% новорожденных на это было обращено внимание врача).
Средняя пиковая серологическая концентрация натрия в плазме составила 153 ммоль/л
(диапазон 150-177). Все дети получали инфузионную терапию. Среднее время
достижения стабилизации уровня натрия в плазме составило 18 часов (диапазон от 1
до 80 часов). У одного ребенка развился судорожный синдром, связанный с быстрой
коррекцией гипернатриемии. У четырех, по данным методов, лучевой диагностики
имелись повреждения ЦНС, у одного – субэпиндимальное кровоизлияние. Среднее
время нахождения в стационаре трое суток (диапазон 1-10 дней). В заключение
авторы подчеркивают, на наш взгляд, несколько интересных моментов. Во-первых,
что выявленная ими частота гипернатриемии, вероятно, занижена. Во-вторых, что не
грудное вскармливание приводит к развитию гипернатриемии, а его нарушения, и
прежде всего недостаток грудного молока. В-третьих, что клинические признаки
дегидратации у большинства детей отсутствовали. В-четвертых, что у большинства
детей выставлялся диагноз сепсис, проводилась ненужная, неадекватная терапия и
обследование, включая проведение люмбальной пункции и назначение антибиотиков.
В-пятых, учитывая увеличивающееся количество женщин, кормящих грудью,
недостаточный контроль педиатров за вскармливанием и весом новорожденных, авторы
прогнозируют увеличение количества детей с гипернатриемией, с тяжелыми
неврологическими последствиями или даже смертельными исходами в США.
Вышеперечисленные особенности ограничивают осмои волюморегуляцию
у новорожденных детей, особенно недоношенных. Более того, имеющиеся
особенности почечных механизмов, регулирующих процесс концентрирования мочи
(противоточно-обменная система петли Генле) (Папаян А.В., Стяжкина И.С., 2002) у
недоношенных новорожденных развита недостаточно, что, как мы уже указывали,
ограничивает их реакции как на ограничение воды, так и на нагрузку поваренной
солью. Считают (Вельтищев Ю.Е. и соавт., 1975), что этим объясняется широкий
диапазон (до 50 мосм/л) колебаний осмотического давления крови, а также
склонность к развитию состояний дегидратации (см. таблицу 161).
McQuillen K.K., Anderson A.C. (1999) хоть и приводят более узкие
значения диапазона осмотического давления у детей, но и по их данным, он
все-таки значителен. Так, средние показатели у детей составили 284,2±6,9 мосм/л,
а диапазон колебаний – 265-311 мосм/л. Более того, авторы указывают, что
осмолярный промежуток, то есть показатели, полученные с помощью математических
формул (осмолярность) отличались от полученных на осмометре (осмоляльность), в
среднем на 22 мосмоль/л. Обсуждая возможные ошибки при использовании расчетных
методов, McQuillen K.K., Anderson A.C. указывают, что во всех используемых
формулах исходят из того, что полярные вещества полностью диссоциируют. Но,
например, как было установлено Gennari F.J. (1984), NaCl диссоциирует только на
93%, хотя при расчетах исходят из 100% диссоциации, сыворотка крови является
водным раствором только на 93%, хотя в формулах ее считают 100% водой и т.д.
Таблица 161. Общее и эффективное осмотическое давление (градиент) и
основные компоненты, определяющие их величину у здоровых новорожденных (Вельтищев
Ю.Е. и соавт., 1975)
|
Показатель
|
Общее осмотическое давление (мосм/л) |
Эффективное осмотическое давление (мосм/л) |
Натрий
(ммоль/л) |
Калий
(ммоль/л) |
Глюкоза
(мг/100 мл) |
Мочевина
(мг/100 мл) |
|
М (среднее) |
286,0
|
274,0
|
137,7
|
4,78
|
78,9
|
27,6
|
|
Диапазон колебаний |
262,8-318,0 |
256,9-302,3 |
126-151
|
3,2-5,88
|
55,0-105
|
10,0-48,3
|
|
Квадратратичное отклонение |
15,39
|
13,62
|
8,44
|
0,81
|
14,47
|
10,32
|
|
Ошибка среднего |
3,09
|
3,21
|
1,69
|
0,16
|
3,24
|
2,15
|
Еще одной особенностью новорожденных, связанной с минеральным
обменом, является содержание внутриклеточного натрия. Интересно, что при этом,
как указывает Воронцов И.М. (2001), внутриклеточное содержание натрия у детей
гораздо выше, чем у взрослых. Связывают это с особенностями функционирования
«натриевого насоса». На это же указывают данные Dominich H., полученные в 1978
году (см. таблицу 162), а Яцык Г.В. (1969), Кокоулин Г.С (1971) приводят еще
более высокие концентрации натрия в эритроцитах недоношенных новорожденных
первых двух месяцев жизни: 25±0,67-26±1,0 ммоль/л.
Таблица 162. Содержание натрия в эритроцитах у взрослых, детей и их
матерей (в моль/л) (Dominich H., 1978)
|
Показатель |
Взрослые |
Материроженицы
|
Пуповинная кровь
|
Новорожденные
1-7 дн.
|
Дети
|
|
2-52 нед. |
2 лет
|
6-13 лет |
|
6,08±0,12 |
5,11±0,63
|
6,68±1,21
|
6,86±1,02
|
7,03±1,09 |
6,26±0,88 |
6,14± 0,59 |
Естественно, что физиологические потребности в натрии также сильно
зависят от возраста (см. таблицы в приложении 15). При этом данные, приводимые
разными авторами, несколько отличаются. Зарубежные коллеги, как правило,
приводят количества минеральных веществ, необходимых ребенку (физиологическую
потребность) несколько более высокие, чем отечественные. Возможно, это связано с
методами определения или этническими особенностями обследованных популяций. Тем
не менее, что касается новорожденных детей, то общепринято: у новорожденных
детей физиологическая потребность в натрии составляет 1 ммоль/кг, у недоношенных
– выше. В дальнейшем потребление натрия по мере роста ребенка увеличивается.
Так, если ребенок в возрасте 1 месяца жизни потребляет 18 ммоль/сут, то в год –
уже 60 ммоль/сут.
Хотелось бы подчеркнуть, что сбалансированный обмен натрия для
детей в возрасте первых 4-5 месяцев возможен если только ребенок находится на
грудном вскармливании. Во всех остальных случаях, дети получают избыток натрия,
что приводит к большей нагрузке на почки, развитию пастозности, отекам,
неравномерным прибавкам массы тела. Интересно, что чем более зрелое грудное
молоко, тем меньше в нем содержится натрия, тем самым уменьшается и
дополнительная осмотическая нагрузка как на почки, так и на ЖКТ (см. таблицу
163).
Таблица 163. Химический состав женского молока в различные сроки
лактации (Воронцов И.М. и соавт., 1993)
|
Компоненты женского молока |
Виды женского молока
|
Данные ВОЗ (1981)
|
|
молозиво
|
переходное
|
зрелое
|
|
Белок (г/л) |
27,4±2,5
|
20,2±0,73
|
13,5±0,62
|
10,6 (7,3-20,0)
|
|
Жиры (г/л) |
33,4±3,0
|
43,8±2,3
|
44,7±2,2
|
45,4 (13,4-82,9)
|
|
Кальций (мг/л) |
506
|
480
|
380
|
340 (170-610)
|
Окончание таблицы 163
|
Компоненты женского молока |
Виды женского молока
|
Данные ВОЗ (1981)
|
|
молозиво
|
переходное
|
зрелое
|
|
Фосфор (мг/л) |
216
|
174
|
164
|
140 (70-270)
|
|
Соотношение кальций / фосфор |
-
|
2,3:1
|
2,8:1
|
2,4:1
|
|
Калий (мг/л) |
486
|
594
|
365
|
510 (370-630)
|
|
Натрий (мг/л) |
562
|
383
|
382
|
170 (60-440)
|
|
Соотношение калий/натрий |
0,86:1
|
1,4:1
|
0,96:1
|
3:1
|
|
Осмоляльность (мосм/кг) |
305
|
290
|
290
|
-
|
Еще одна тенденция питания в настоящее время (см. таблицу 164) –
увеличение потребления натрия. Как отмечает Воронцов И.М. (2006), его
потребление возросло в 5,6 раз по сравнению с поздним палеолитом. Кроме того,
изменилось соотношение потребляемых макроэлементов, например Na:К. Безусловно,
это приводит к избыточной осмотической нагрузке на органы ЖКТ, почки, более
частому развитию положительного баланса натрия, а соответственно, увеличению
артериального давления, пастозности, отекам, ИБС.
Таблица 164. Компоненты суточного питания первобытного человека и
современного человека (по сводке Kaplan, AJCN, 2000, 71 (5), 1020; цит. по Воронцову
И.М., 2007)
|
Нутриент
|
Поздний палеолит
|
Современность
|
|
Белки в % от энергии |
30
|
12
|
|
Углеводы в % от энергии |
45-50
|
46
|
|
Жир в % от энергии |
20-25
|
42
|
|
Полиненасыщенные / насыщенные жирные кислоты |
1,41
|
0,44
|
|
Растительные волокна (г) |
86
|
10-20
|
|
Натрий (мг) |
604
|
3400
|
|
Калий (мг) |
6970
|
2400
|
|
Отношения калий/натрий |
12:1
|
0,7:1
|
|
Кальций (мг) |
1520
|
740
|
Всасывание натрия начинается уже в желудке, но в основном
происходит в тонком кишечнике. При этом установлено (Cameron I.L. et al., 1990;
Davids M.R. et al., 2002), что скорость всасывания зависит от концентрации
натрия в кишечном соке. Из гипотонических растворов натрий всасывается быстрее,
чем из гипертонических. Заметим, что всасывание натрия – активный процесс и
происходит с помощью мембранного белка – Na, K-АТФазы, стимулирующегося
гормонами коры надпочечников, влияющими на минеральный обмен (дезоксикортикостерон,
альдостерон).
После попадания из кишечника в кровь по системе воротной вены
натрий попадает в печень, где задерживается. Как показали опыты (Edelman I.S.
1956; Heer M. et al., 2002), он поступает в периферическую кровь в небольших
количествах, что предотвращает резкие колебания уровня натрия в крови после
приема значительных количеств с пищей. Конечно, одновременно с всасыванием
натрия происходит обратный процесс – его секреция железами кишечника и
поджелудочной железой в просвет кишечника. Этот натрий активно реабсорбируется в
нижних отделах кишечника, в которых транспорт натрия происходит практически в
одном направлении: из кишечника в кровь. Поэтому в конечном итоге с калом
выделяется не более 5-10% натрия, полученного с пищей. Конечно, при диарее или рвоте
количество натрия, теряемого через кишечник, может резко увеличиваться.
Таким образом, в основном баланс натрия регулируется почками.
Например, взрослый человек в среднем потребляет 170 ммоль натрия в день, из
которых 165 ммоль экскретируется с мочой и всего около 5 ммоль с калом.
Как известно (Папаян А.В. и соавт., 1987; Папаян А.В., Стяжкина
И.С., 2002), скорость клубочковой фильтрации является ведущим параметром,
определяющим выделение натрия почками, поэтому количество натрия, фильтруемого
через клубочки, прямо пропорционально величине клубочковой фильтрации. Но,
поскольку скорость клубочковой фильтрации величина непостоянная, то существуют
альтернативные механизмы, регулирующие выделение натрия почками.
В эксперименте доказано (Guyton A.C. et al., 2000), что изменение
скорости клубочковой фильтрации тесно связано с изменением реабсорбции натрия в
канальце почки. Связь между фильтрацией и канальцевой реабсорбцией называется
клубочково-канальцевый баланс. Описано (Halperin M.L. et al., 1994) два
физических фактора, влияющих на клубочковоканальцевый баланс.
Во-первых, чем больше уровень фильтрации, тем больше концентрация
белка, а соответственно, и онкотическое давление в околоканальцевом капилляре.
Повышенное онкотическое давление оказывает большое влияние на всасывание воды и
натрия из интерстиция канальца.
Во-вторых, это изменение состава фильтрата, поступающего в
проксимальный каналец. При увеличении скорости клубочковой фильтрации, в
проксимальный каналец увеличивается доставка глюкозы, аминокислот, фосфатов,
органических кислот и т.д. Если не превышена физиологическая способность
канальцев к реабсорбции этих веществ, то поскольку натрий транспортируется
вместе с ними, возросшая фильтрация приведет к увеличенной реабсорбции натрия.
Известно достаточно большое количество веществ регулирующих
транспорт натрия в почке (см. таблицу 165).
Таблица 165. Вещества, влияющие на реабсорбцию натрия в почке
(сводные литературные данные)
|
Усиливающие реабсорбцию
|
Снижающие реабсорбцию
|
|
Альдостерон
|
Предсердный натрийуретический фактор |
|
Кортикостероиды
|
Уабаин |
|
Эстрогены
|
Прогестерон |
|
Гомон роста
|
Паратиреоидный гормон |
|
Инсулин
|
Допмин |
|
Кинины |
|
Простагландины |
Если здоровый человек увеличивает потребление натрия (поваренной
соли), то экскреция натрия прогрессивно увеличивается и примерно за 2-3 суток,
максимум 5 суток, достигает постоянного уровня, равного поступлению. В течение
этого времени отмечается положительный натриевый баланс. До начала XXI века
считали, что развитие положительного натриевого баланса сопровождается
гипергидратацией, задержкой воды и увеличением массы тела, но Heer M. et al. в
2000 году продемонстрировали на здоровых добровольцах, что положительный
натриевый баланс может не сопровождаться увеличением массы тела,
гипергидратацией и задержкой воды. Авторы высказали предположение о
существовании механизмов осмотической инактивации натрия, поступившего в
организм. Позже Titze J. et al. (2002) сообщили о накоплении натрия в
осмотически неактивной форме в «третьем пространстве» и предположили
существование «резервуара осмотически неактивного натрия», обменивающегося с
внеклеточной жидкостью. Эти же авторы (Titze J. et al., 2002) в
экспериментальной модели на крысах продемонстрировали, что «сольчувствительные»
линии животных, характеризующиеся развитием артериальной гипертензии на фоне
диеты, обогащенной поваренной солью, имеют гораздо более низкое содержание «осмотически»
неактивного натрия, по сравнению с линиями животных, относящихся к «сольнечувствительным».
В настоящее время существование натрия в организме человека в осмотически
неактивной форме считают доказанным (Nguyen K.M., Kurtz I., 2004). По нашему
мнению, это отчасти объясняет клиническую ситуацию, когда у больного
имеется выраженная лабораторная гиперили гипонатриемия без всяких клинических
проявлений, характерных для дефицита или избытка натрия.
Когда потребление соли уменьшается, то отмечается противоположный
эффект.
Патологические потери натрия включают потери повышением экскреции
натрия с мочой и калом, выведение с рвотой, через кожу (пот), дренажи, фистулы,
а также секвестрацию жидкости в физиологические или патологические полости.
Исходя из патофизиологических представлений, потери натрия, то есть механизмы
развития отрицательного баланса, можно классифицировать как экстраренальные и
ренальные. В патологии наиболее часто уменьшение натрия в организме происходит
из-за чрезмерных экстраренальных потерь, главным образом через ЖКТ и кожу (см.
таблицу 166).
Таблица 166. Причины уменьшения содержания натрия
|
Экстраренальные причины
|
Ренальные причины
|
|
I. Потери натрия через ЖКТ |
I. Нормальная почка
|
|
1. Внешние: |
1. Осмотический диурез / диурез из-за отсутствия реабсорбции
анионов: |
|
– рвота |
– эндогенный (мочевина, глюкоза) |
|
– диарея |
– экзогенный (маннит, декстран, мочевина, глицерин,
рентгеноконтрастные вещества).
|
|
– эвакуация желудочного содержимого |
2. Введение диуретиков |
|
– свищ |
3. Дефицит минералокортикоидов: |
|
2. Секвестрация: |
– недостаточность стероидогенеза |
|
– тонкокишечная непроходимость |
– недостаточность секреции ренина |
|
– панкреатит |
II. Почка при патологии |
|
– перитонит |
1. Хроническая почечная недостаточность |
|
II. Потери натрия через кожу |
2. Неолигурическая острая недостаточность; период
восстановления после олигурической острой почечной недостаточности |
|
1. Нормальный кожный барьер: |
3. Сольтеряющая нефропатия: |
|
– тепловое воздействие |
– устранение обструктивной уропатии |
|
– муковисцидоз |
– нефрокальциноз/интерстициальный нефрит |
|
2. Поврежденный кожный барьер: |
– медулярная кистозная болезнь |
|
– ожоги |
– синдром Барттера |
|
– воспаление |
|
|
III. Потери натрия, обусловленные различными причинами |
|
1. Внешние: |
|
– массивные кровотечения |
|
– парацентез |
|
2. Секвестрация: |
|
– обширные травмы конечностей |
|
– расширение периферических сосудов (вен) |
Известно, что состав жидкости, теряемой через желудочно-кишечный
тракт, сильно зависит от того сегмента ЖКТ, из которого выделяется жидкость. Как
видно из таблицы 167, большая часть секретов ЖКТ изотоничны плазме, поэтому если
теряемый при рвоте или поносе изотонический солевой раствор возмещается
изотоническим раствором глюкозы, то развивается гипотоничное состояние, если же
применяется глюкозо-солевые растворы, то изменений осмолярности внеклеточной
жидкости обычно не наблюдается.
Таблица 167. Объем и содержание электролитов в жидкостях
желудочно-кишечного тракта (Bello-Reuss E., 1987)
|
жидкость
|
Средний объем
(мл/сут)
|
Na
|
K |
Cl |
HCO3 |
H+ |
|
Слюна |
1300
|
56
|
16 |
16
|
53
|
|
|
Секрет желудка |
1200
|
47
|
13 |
100 |
-
|
33 |
|
Желчь |
700
|
183
|
8 |
100 |
29
|
|
|
Секрет поджелудочной железы |
800
|
153
|
7 |
80
|
73
|
|
Секрет тощей кишки |
2500
|
144
|
7 |
120 |
29
|
|
Секрет подвздошной кишки |
1500
|
127
|
6 |
70
|
71
|
|
Испражнения |
50
|
196
|
9 |
103 |
-
|
Примечание. Концентрации выражены в миллимолях на 1 л.
Концентрация Н+ во всех жидкостях, кроме секрета желудка, незначительна при
сопоставлении с другими электролитами.
Значительные потери натрия с мочой могут наблюдаться при ряде
патологических влияний на здоровые почки или при заболеваниях почек.
Что касается механизмов развития положительного баланса натрия, то
они суммированы ниже (более детально будут рассмотрены в разделе гипернатриемия):
1. Пропорционально распределенный натрий во внутрисосудистом и
интерстициальном пространствах:
– острый нефритический синдром;
– олигурическая стадия острой почечной недостаточности;
– иатрогенная перегрузка.
2. Преимущественно в интерстициальном пространстве:
– хроническая сердечная недостаточность;
– нефротический синдром;
– цирроз печени;
– состояния, сопровождающиеся дефицитом белка;
– патология лимфатических сосудов;
– гормональный отек (эстрогены, альдостерон);
– идиопатические отеки.
Физиологическая значимость натрия для организма
Не смотря на то, что в организме человека натрий участвует в
достаточно большом количестве химических реакций, можно обобщенно сказать, что
он прежде всего одно из веществ, обеспечивающих транспорт веществ в организме, а
именно транспорт через мембраны клеток (биомембранология).
Как известно (Самойлов В.О., 1986, 2004) различают пассивный и
активный транспорт веществ через клеточные мембраны. К первому из них относят
трансмембранный перенос, происходящий в направлении действия концентрационного,
электрического, осмотического, фильтрационного (гидростатического) градиентов,
ко второму – перенос веществ в направлении, противоположным тому, которое
предопределено сопряжением вышеперечисленных градиентов. Установлено, что натрий
играет важнейшую роль в установлении электрического и осмотического градиентов.
Рассмотрим их несколько подробнее, начиная с последнего.
Впервые явления осмоса описал Нолле Ж. в 1747 г. (Волков В.А. и
соавт., 1991). Он же и ввел понятие об осмотическом давлении. Суть сводится к
следующему: «Если животная перепонка разделяет две жидкости, имеющие различную
плотность, то между этими жидкостями всегда происходит взаимный обмен» (Льюис
Г.Г., 1867). (Заметим, что это является отражением одного из всеобщих законов, а
именно второго начала термодинамики: молекулы растворенного вещества переходят
туда, где их свободная энергия меньше, и в конце концов происходит выравнивание, как концентрации веществ, так и энергии.) Вот эту
плотность веществ, а точнее, концентрацию молекул и принято называть осмолярностью.
Позволим себе небольшое отступление, связанное с тем, что в клинической
практике достаточно часто используются два понятия – осмолярность и
осмоляльность. Более того, клиницисты не всегда знают, какой из этих двух
терминов более правильный применительно к конкретным ситуациям «у постели
больного».
С точки зрения химиков (Зилва Д.Ф., Пэннелл П.Р., 1988),
концентрации молекул можно выразить либо как молярность (число молей на 1 л
раствора), либо как моляльность (число молей на 1 кг растворителя). Эти величины
очень близки, если молекулы растворены в чистой воде при тех концентрациях,
которые встречаются в биологических жидкостях, поэтому мы по привычке будем
пользоваться наиболее распространенным термином «осмолярность», как, например,
это рекомендует Зильбер А.П. (1984). Пользоваться, но при этом четко осознавая,
что плазма крови, как и сыворотка – это не вода, а гораздо более сложный
раствор, содержащий еще и белки. Эти большие молекулы и общий объем раствора
(вода + белок) превышают объем растворителя (только вода), поэтому при
концентрации белка в плазме крови 70 г/л объем воды примерно на 6% меньше общего объема раствора, то
есть моляльность будет на 6% больше молярности (Ellis J. K., 2000).
При этом в норме хоть измеряемая осмоляльность должна была бы
превышать рассчитанную осмолярность, между этими двумя цифрами практически нет
разницы, так как неполная диссоциация, например NaCl на ионы натрия и хлора,
уменьшает осмотический эффект почти в той же мере, в какой объем, занимаемый
белком, повышает его. Но это соотношение может резко изменяться при патологии.
Так, при выраженной гиперлипидемии или гиперпротеинемии объем, занимаемый
белками или липидами, значительно больше, чем 6% от измеряемого объема плазмы. В
этих случаях надо измерять и говорить об осмоляльности. Более того, это
сказывается и на других биохимических показателях. Так, молярная концентрация
натрия, определяемая плазменной фотометрией, может оказаться при такой патологии
значительно ниже истинной концентрации его в водной фазе плазмы крови. Для
избегания этих ошибок при таких формах патологии должны быть использованы другие
методы определения натрия, например при помощи ионоселективных электродов (Ellis
J. K., 2001).
К сожалению, из-за отсутствия в нашей стране указанной аппаратуры в
большинстве монографий, касающихся вопросов водного баланса у больных,
находящихся в критическом состоянии, авторы (Корячкин В.А. и соавт., 2004;
Гордеев В.И., Александрович Ю.С., 2006) рекомендуют использовать формулы расчета
осмоляльности, например:
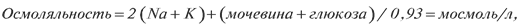
где Na – концентрация натрия в сыворотке крови; К – концентрация
калия в сыворотке крови;
Мочевина – концентрация мочевины в сыворотке крови; Глюкоза –
концентрация глюкозы в сыворотке крови;
0,93 – коэффициент диссоциации молекулы NaCl в плазме крови.
Мы не описались: именно «к сожалению», потому что еще в 1978 году
Маневич А.З. и соавт., в течение 5 лет анализировавшие различные формулы расчета
осмоляльности, предложенные разными авторами в разные годы, пришли к выводу, что
в условиях критического состояния любая формула дает ошибку свыше 20%. На наш
взгляд, доктору необходимо это помнить, и уж если нет возможности измерить
осмолярность, подходить к рассчитанным результатам с большой осторожностью и
опираться в основном на клинические проявления нарушений водно-электролитного
обмена.
Считаем, что необходимо сделать еще одно отступление и коснутся термина,
который широко используется, в том числе и нами в дальнейшем. Этот термин –
«осмотическое давление». Дело в том, что как физическое понятие этот термин
является неправильным по крайней мере по двум причинам. Во-первых, он появился из-за того, что
количество растворенных веществ в воде, повышает гидростатическое давление в
осмометре. В связи с этим некоторые авторы (Dawson D.C., McDonnell W.M., 1987)
считают, что более правильно было бы говорить об «осмотическом потенциале».
Во-вторых, когда говорят о концентрации солей, особенно о разнице в концентрации
солей, то имеют в виду разницу в концентрации воды, в которой растворены эти
соли, то есть о градиенте солей, растворенных в воде. Именно этот градиент и
определяет реальную направленность движения воды из зоны ее высокой концентрации
в зоны с высокой концентрацией растворенных веществ. Но понимая все это, мы все
же будем пользоваться общеупотребимым термином «осмотическое давление».
Мембраны клеток, отделяющие внеклеточную жидкость от
внутриклеточной, легкопроницаемы для воды и эффективно выводят натрий из клетки
благодаря функционированию натриевого насоса. Движение воды через клеточные
мембраны является пассивным процессом, обусловленным разностью осмотического
давления. При нормальных условиях общее осмотическое давление (градиент)
внеклеточной и внутриклеточной жидкости одинаково, и общий ток воды через
клеточные мембраны отсутствует. Понятно, что осмолярность как внеклеточной, так
и внутриклеточной жидкости зависит от общей концентрации частиц в них. Как мы
уже указывали, осмолярность внеклеточной жидкости главным образом определяется
солями натрия, содержащимися в ней. Соответственно, изменение концентрации этих
солей и будет основной причиной изменения осмолярности внеклеточной жидкости.
Например, снижение концентрации хлористого натрия приведет к уменьшению
осмолярности внеклеточной жидкости и уменьшению тока воды из внеклеточной
жидкости во внутриклеточную. Увеличение концентрации натрия во внеклеточной
жидкости оказывает противоположное действие, вызывая:
1) общий ток воды во внеклеточную жидкость;
2) жажду и, как следствие, увеличение потребления воды;
3) увеличение секреции антидиуретического гормона и,
следовательно, повышенную реабсорбцию воды почками.
Хотелось бы еще раз подчеркнуть, что вместе с тем, хотя имеется
жесткая связь между количеством внеклеточного натрия и объемом внеклеточной
жидкости (количественные взаимоотношения между солевым и водным обменом были
установлены около 100 лет назад, начиная с классической работы Widal F. (1904)),
концентрация натрия в сыворотке крови не дает четкой информации об общем
количестве натрия и/или о состоянии баланса натрия. Хорошо известно (Керпель-Фрониус
Э., 1964; Ткаченко Б.И. и соавт., 1998), что гипонатриемия может сопровождаться
снижением, повышением или отсутствием изменений объема внеклеточной жидкости
(см. рисунок 85). Рассмотрим эти варианты отдельно.
Сочетание гипонатриемии и уменьшения объема внеклеточной
жидкости связано, как правило, со значительными потерями через ЖКТ (рвота,
диарея, свищи, фистулы и т.д.), избыточное потоотделение, неадекватная потеря
натрия с мочой (достаточно редко), т.е. при всех этих состояниях развивается
дефицит натрия и свободной воды. В патогенезе развития гипонатриемии у данной
группы больных значительную роль играет уменьшение ОЦК, стимулирующего
высвобождение антидиуретического гормона за счет раздражения барорецепторов.
Меньшую роль играет повышенная выработка ангиотензина II, стимулирующего жажду.
У всех больных кроме клиники гипонатриемии (описанной ниже) отмечаются признаки
дегидратации.
Считают (Blaustein M.P. et al., 1991; Breyer M.D., 1991), что
сочетание нормоволемии и гипонатриемии возможно в четырех случаях:
1. У пациентов с гипокалиемией. Обычно эти состояния связаны с
длительным приемом диуретиков (отмечается дефицит натрия и калия). Выявлено (Dionne
V.E., 1998), что у данных больных только коррекции уровня натрия недостаточна.
Причины развития гипонатриемии и ее резестентность к терапии не совсем
понятна. Рассматривают по крайней мере два механизма: во-первых,
внутриклеточное снижение калия приводит
куменьшениювнутриклеточнойосмолярности,чтоявляетсякрайненеблагоприятным. Компенсаторно
за счет повышения уровня сывороточного циркулирующего антидиуретического
гормона (АДГ) происходит увеличение выведения натрия, а, соответственно,
снижение осмолярности внеклеточной жидкости: осмотический градиент
выравнивается. Во-вторых, гипокалиемия увеличивает чувствительность рецепторов
к АДГ, находящихся на собирательных трубочках.
На наш взгляд, очень близко к этому примыкает состояние, описанное
еще 1973 году Flear C.T., Singh C.M. и названное «синдромом больной клетки».
Суть его заключается в том, что разнообразные патологические процессы (гипоксия,
ацидоз и т.д.) приводят к увеличению проницаемости биомембран для ионов.
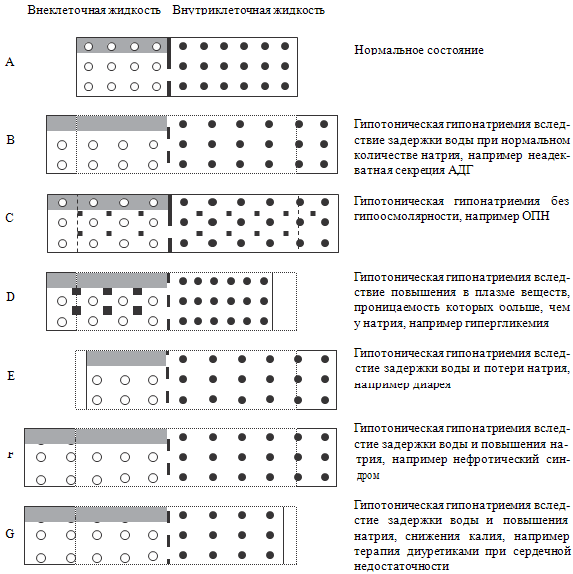
Рисунок 85. Содержание внутриклеточной и внеклеточной жидкости при
различных вариантах гипонатриемии (Adrogu H.J., Madias N.E., 2000)
Примечания. Белые кружки обозначают ионы натрия, черные –
калия, штриховка – внутрисосудистый объем, штриховка между прямоугольниками –
клеточная мембрана.
В результате этого натрий вытесняет калий из клетки,
соответственно, развивается «ложная» гипонатриемия с нормоили гиперкалиемией.
Авторы указанной гипотезы считают, что, с одной стороны, эта гипонатриемия не
требует введения препаратов натрия, которые могут ухудшить состояние больного за
счет возрастания концентрации внутриклеточного натрия и «отека клетки». Им
требуется назначение средств, улучшающих микроциркуляцию и использование
инсулина, стимулирующего поступление калия в клетки и связывание его с
гликогеном (1 г гликогена связывает 13 мг калия). Как привило, одновременно
назначают препараты кальция, обычно глюконата, уменьшающего токсическое влияние
ионов калия на деятельность миокарда. Заметим, что, по нашему мнению, при
наличии метаболического ацидоза, например при инфекции, все же таким больным
показано введение натрия гидрокарбоната (соды), так как установлено (Gadsby D.C.
et al., 1993), что введение 1 ммоль/л натрия гидрокарбоната приводит к снижению
уровня калия в сыворотке крови на 1 ммоль/л. Хотя, конечно, этот вопрос
нуждается в дополнительных исследованиях. С другой стороны, в этой ситуации
степень гипонатриемии у больных, особенно при отсутствии возможных потерь натрия
(полиурия, интенсивное потоотделение, рвота, свищи, диарея и т.д.), может
служить прогностическим критерием, так как отражает степень повреждения
биомембран.
2. У больных с нарушением функции почек по сохранению натрия. При этом у
них развитию данного состояния должна предшествовать гипонатриемия,
пусть даже незначительной степени, например в результате рвоты. Рассмотрим
этот вариант. У данной категории больных происходит нарушение сохранения
почками натрия за счет основного почечного заболевания (пиелонефрит, обменные
нефропатии и т.д.), лечения диуретиками, недостаточности минералокортикоидов.
Как правило, у больных потери натрия уравновешены с его потреблением, но,
потребления недостаточно для возмещения дефицита, развившегося ранее.
3. При избыточном поступлении воды и низком поступлении натрия.
Отмечают (Dominguez J. H. et al., 1992), что данный вариант достаточно
редко отмечается у детей, хотя нередко у взрослых. Как правило, в виде примера
приводят пивную потоманию, наблюдающуюся у людей, пьющих много пива. Так как в
пиве отсутствует белок, а натрия содержится 1-3 ммоль/л, то потери его у
данной категории больных могут значительно превышать его поступление.
4. Изменение осморегуляции или, вернее, как называет это
состояние Buerkert D. (1987), «установление на иной уровень «настройки» осморегуляции».
Наиболее часто такой вариант нарушений отмечен у больных с хроническими
заболеваниями (туберкулез, медленно текущие вирусные инфекции, токсаплазмоз,
злокачественные новообразования, алкоголизм). Как указывают Deurenberg P. et
al. (1995), Bookchin R.M. et al. (2000), механизм развития и поддержания
гипонатриемии у таких больных не совсем ясен. Предполагают (Vankreel B.K. et
al., 1995), что уменьшение содержания белка, фосфатных эфиров и их анионных
метаболитов в клетке, приводит к снижению содержания калия и изменению
внутриклеточной осмолярности, или если быть точнее, осмотического градиента.
Если исходить из концепции Давыдовского И.В. (1938), отмечавшего: «Можно
вообще утверждать, что именно глава о компенсаторно-приспособительных
процессах, а следовательно, и глава об их нарушении и недостаточности, т.е. о
декомпенсации, является центральной как в патологии, так и в физиологии», то в
данном случае мы видим яркий пример этой приспособительной реакции. Потому что
если предположить, что объем клетки и внутриклеточная осмолярность являются
основными факторами, определяющими осмолярность жидкостей организма, то
уменьшение содержания белка, то есть снижение внутриклеточной осмолярности,
будет приводить к тому, что изменятся «настройки осморегуляции». Поэтому,
вероятно, необходимо иметь меньшее содержание внеклеточного натрия, чтобы
поддержать осмотический градиент и избежать деформации клетки со всеми
вытекающими отсюда последствиями, что, конечно, трудно проконтролировать, но
следует учитывать в клинической практике, особенно у больных, находящихся в
критическом состоянии.
Гипонатриемия и гиперволемия
Как известно (Dempster P., Aitkens S., 1995; Wells J.C.K. et al.,
1999), эти состояния делятся на две большие подгруппы.
С гиперволемией, но без отеков. Данное состояние развивается
при большом количестве нозологических форм (см. ниже), особенно у детей, поэтому
считаем необходимым остановиться на нем несколько подробнее. Впервые это
состояние было описано в 1967 году Bartter F.C. и Schwartz W.B. и получило
название неадекватной секреции антидиуретического гормона (АДГ).
Этот синдром относится к гипонатриемическим
состояниям, протекающим без отеков, и развивается вследствие снижения экскреции
свободной воды, т.е. является примером гипергидратации. При этом синдроме
секреция и выработка АДГ не зависят от обычных осмотических и неосмотических
стимулов. Происходит максимальная реабсорбция свободной воды, а содержание
натрия и осмолярность сыворотки становятся ниже нормы, тогда как осмолярность
мочи неадекватно высокой. Поскольку эффективный внутрисосудистый объем увеличен,
начинают действовать механизмы, регулирующие этот объем. Ингибируется секреция
альдостерона и подавляются факторы, управляющие изоосмотической реабсорбцией
натрия в проксимальном канальце почки. Следствием этого являются натрийурез и
полиурия. У больных с этим синдромом количество воды максимально увеличено,
концентрация в сыворотке крови калия, НСО , мочевой кислоты и мочевины
становится ниже нормы. Интересно, что этот синдром может усугубляться приемом
внутрь или внутривенным введением натрия хлорида. Так как в этой ситуации общее
количество воды организма больного еще больше увеличивается, доставка натрия из
проксимального канальца в разводящий сегмент нефрона возрастает. Таким образом,
образуется, а, следовательно, и реабсорбируется больше свободной воды. Возникает
внутриклеточный отек, усугубляющий введение натрия.
Таким образом, это еще одно состояние наряду с «синдромом больной
клетки», при котором, даже имеющуюся гипонатриемию, не рекомендуется
коррегировать введением растворов натрия.
Классификация причин неадекватной секреции антидиуретического
гормона (Беркет Д., 1987, с изменениями).
I. Опухоли, способные продуцировать АДГ:
a) Легких: крупноклеточная карцинома, овсяноклеточная карцинома
б) Аденокарцинома поджелудочной железы
в) Аденокарцинома двенадцатиперстной кишки г) Аденокарцинома
вилочковой железы
д) Хронический миелолейкоз е) Болезнь Ходжкина
ж) Карцинома мочеточника
II. Неадекватное увеличение эндогенной выработки АДГ:
а) Дыхательная система.
1. Инфекция:
– пневмония
– абсцесс с кавитацией
– туберкулез
– аспергиллез
2. Респираторный дистресс-синдром у новорожденных, взрослого
типа
3. Муковисцидоз
4. Дыхание с постоянным положительным давлением
б) Центральная нервная система
1. Инфекции:
– менингит (вирусный, бактериальный, туберкулезный)
– энцефалит
– синдром Гийена–Барре
2. Опухоли:
– аденома гипофиза
– глиобластома
– метастазирование в область гипоталамуса
3. Дегенеративные заболевания:
– церебральная атрофия
– мозжечковая атрофия
– миелинолиз в области варолиева моста
4. Травмы:
– субдуральные гематомы
– субарахноидальные кровоизлияния
– тромбоз сосудов головного мозга
– окклюзия венозно-желудочкового шунта
5. Метаболические:
– острая перемежающая порфирия
6. Смешанные:
– тяжелая интранатальная (сочетанная) гипоксия новорожденных
– сепсис
7. Идиопатические
Анализируя эту классификацию, можно отметить, что практически любое
заболевание, в той или иной степени поражающее нервную систему, приводит к
«синдрому неадекватной секреции антидиуретического гормона». До недавнего
времени считали (Wauben I.P.M. et al., 1998; Ellis K.J., 1998), что особенно часто он встречаются у
новорожденных детей. Так, еще в 1984 году Rees L. et al. установили, что при
практически любом патологическом состоянии, развившемся в ранний неонатальный
период у новорожденных отмечается повышенная концентрации АДГ в крови. Особенно
высок его уровень у младенцев, испытавших боль. Однако Gerigk M. et al. (1996) в
большом проспективном исследовании обнаружили, что хотя осмолярность плазмы
крови была ниже у больных новорожденных, по сравнению с контрольной группой, а
концентрации АДГ и ренина были повышены, самое значительное снижение плазменных
концентраций АДГ и ренина наступало после внутривенной инфузии изотонического
солевого раствора. Это наблюдение заставляет предполагать, что увеличение
концентрации АДГ и ренина связаны со стимуляцией барорецепторов и не могут
рассматриваться, как «неадекватная» секреция АДГ. В 1996 г. Haycock G.B. в ряде
работ показал, что истинная неадекватная секреция АДГ у новорожденных
встречается достаточно редко и этот диагноз может быть поставлен только тогда,
когда гипонатриемия сочетается с нормоволемией, нормальным артериальным
давлением, отсутствуют нарушения функций почек, сердечно-сосудистой системы,
надпочечников и щитовидной железы. При лабораторном обследовании отмечаются
натрийурез и полиурия. Интересно, что к таким же диагностическим критериям еще в
1967 году пришли Bartter F.C. и Schwartz W.B., описывая данный синдром, что
потом в какой-то степени было забыто.
Необходимо учитывать, что большое количество препаратов,
применяемых в педиатрии, могут приводить к ухудшению экскреции свободной воды,
вызывая гипонатриемию и гипергидратацию. При этом могут быть задействованы 3
механизма:
а) некоторые препараты, например наркотические анальгетики или
барбитураты, вызывают неадекватное высвобождение АДГ. Таким же эффектом обладает
никотин;
б) другие препараты, например парацетамол, да и вообще практически
все нестероидные противовоспалительные средства, способны увеличивать активность
АДГ за счет повышения скорости активации аденилатциклазы. Считают, что они
блокируют антагонистический эффект простагландинов;
в) препараты, являющиеся аналогами АДГ, также способны приводить к
развитию гипонатриемии. Например, вводимый для стимуляции родов окситоцин может
вызвать глубокую гипонатриемию, особенно если отсутствует контроль водного
баланса.
И наконец, последнее сочетание – гипонатриемия с
гипергидратацией и клиническими проявлениями (отеки). Установлено (Vanloan
M.D., Mayclin P., 1992; Tothill P. et al., 1997), что в развитии этого состояния
задействованы несколько физиологических механизмов, хотя все изменения,
выявленные у данной категории больных, можно свести к приспособительной реакции,
направленной на коррекцию сниженного эффективного ОЦК. Известно (Foster K.R.,
Lukaski H.C., 1996; Hannan W.J. et al., 1998), что так как у этих больных снижен
эффективный обьем циркулирующей крови без потерь жидкости, то отмечается избыток
как общей водной фракции организма, так и натрия. Считают (Цыбулькин Э.К.,
1994), что снижение эффективного объема крови более чем на 10% приводит к
стимуляции артериальных барорецепторов, что повышает тонус артериол, сердечный
выброс и стимулирует освобождение АДГ. Указывают (Шутеу Ю., 1981; Зильбер А.П.,
1995), что эти механизмы задействованы через раздражение симпатической нервной
системы. Задействованы и гуморальные механизмы. Основное место отводят
повышенной выработке ангиотензина II, увеличивающего тонус артериол,
стимулирующего барорецепторы, высвобождение альдестерона и вызывающего жажду. У
данной группы уменьшается объем мочи, а концентрация натрия в моче будет низкой.
У них часто развивается гипонатриемия, так как из-за повышения жажды они
потребляют большое количество воды, а стимуляция секреции АДГ осуществляется с
помощью неосмотических механизмов, то есть напоминает по патогенезу синдром
«неадекватной секреции АДГ».
Если сердечный выброс снижен, например при кардиогенном шоке, то
задействуются почечные механизмы, нарушающие образование свободной воды и
приводящие к гипонатриемии. Среди них выявлены: снижение почечного кровотока по
сравнению со скоростью клубочковой фильтрации с последующим увеличением
фильтрации, что приводит к повышению реабсорбции натрия и воды в проксимальном
канальце.
Как известно, поддержание нормального объема внеклеточной жидкости
необходимо для поддержания как микро-, так и макроциркуляции. Значительное
увеличение объема внеклеточной жидкости вызывает накопление жидкости, что
клинически проявляется как отек и/или приводит к увеличению объема циркулирующей
крови, что может вызвать и/или усилить сердечную недостаточность. Значительное
уменьшение объема приводит в конечном итоге к развитию шока за счет снижения
венозного оттока и сердечного выброса, вазоконстрикции многих сосудов и
недостаточности микроциркуляции, т.е. развитию или прогрессированию синдрома
полиорганной недостаточности.
Второй процесс, в котором принимает участие натрий, – поддержание
потенциала покоя клеточных мембран и возникновения потенциала действия.
Таким образом, натрий участвует в биоэлектрогенезе и обеспечивает
электропроводность тканей организма. Позволим себе несколько «лирических отступлений». Как известно (Самойлов В.О., 1987, 2003),
первая теория электричества, была создана английским врачом Вильямом Джильбертом
(1544-1603), лейб-медиком английской королевы. Помимо создания теории
электричества, именно он ввел в науку термин «электричество», открыв это
свойство у янтаря. Все вещества, обладающие свойствами притягивать легкие
предметы после натирания, он назвал «электрическими» т.е. подобные янтарю.
Поскольку впервые это явление было установлено именно для янтаря, все прочие вещества, не обладающие подобными свойствами, он назвал
«неэлектрическими». Попутно заметим, что к «неэлектрическим» он относил металлы.
В 1783 году итальянец Александро Вольта изобрел электроскоп с
конденсатором, а в 1800 году он построил первый генератор электрического тока –
вольтов столб. Именно это открытие и принесло ему всемирную славу (Кудрявцев
П.С., 1982).
После изобретения А. Вольта начались опыты по изучению
электрического тока. Одним из пионеров являлся как раз Дэви Г., открывший путем
электролиза щелочные металлы, в том числе и натрий. Но мы не можем не написать
несколько слов о другом человеке, практически забытом сегодня у себя на Родине,
в России. Но разве это большая редкость в нашей стране?
В библиотеке Военно-Медицинской Академии хранится книга, носящая
следующее полное заглавие: «Известие о гальвани-вольтовских опытах посредством
огромной наипаче батареи, состоявшей иногда из 4200 медных и цинковых кружков и
находящейся при СанктПетербургской медико-хирургической академии». Издана она в
Санкт-Петербурге в 1803 году. В этой книге автор впервые в мире описывает
явление электрической дуги (названной в последствии вольтовой), указывает на
область ее практического применения (освещение, электроплавление, электросварка
металлов и восстановление металлов из их окислов). Таким образом было заложено
начало двум новым наукам: электрометаллургии и электротехники. Кроме того, автор
открыл новые свойства металлов – установил, что металл может быть
наэлектролизован, что являлось принципиальным открытием. Напомним, что со времен
Джильберта В. металлы считали неэлектриками. Далее автор показывает зависимость
силы постоянного тока от площади поперечного сечения проводника, приводит
результаты опытов по химическому действию тока, измерению электропроводности
различных веществ, предлагает покрывать изоляцией электрические провода. Далее
он приводит данные по изучению явлений электрического разряда в вакууме и
исследование люминесценции. В главе VI автор подробно описывает действие тока на
человека и животных. Приводит результаты опытов по гальванизации больных, т.е.
закладывает основы электротерапии. И все это в одной книге… Речь идет о Василии
Владимировиче Петрове (1761-1834), профессоре Медико-хирургической академии,
члене-корреспонденте Петербургской Академии наук. Еще раз отметим, что, к
сожалению, как это часто бывает с русскими учеными, труды Петрова В.В.
оставались неизвестными, и прежде всего за рубежом. Его открытия «переоткрывались»,
как, например, это было с электрической дугой, до сегодняшних дней во всех
учебниках физики называемой «вольтовой». Да и у себя на родине все быстро
забылось. Еще при жизни Петрова В.В. в стенах его родной Академии вышла книга
профессора физиологии и анатомии Велланского Д.Н. «Опытной, наблюдательной и
умозрительной физике», в которой автор подробно описывает батареи Шиллерна,
Зингера и т.д., пишет об электрических «светоносных» явлениях, об электрализации
металлов и т.д. Правда, ни разу не упоминает Петрова…
Впервые вывод о существовании «животного электричества» сделал
Луиджи Гальвани в 1791 году. Он описал это явление в своей книге «Трактат о
силах электричества при мышечном движении».
Результаты работ Гальвани Л. показали, что живые ткани обладают не
только пассивными, но и активными электрическими свойствами, являясь источниками
электромагнитной энергии (биоэлектрогенеза), но природа биоэлектрогенеза стала
объснимой только после того, как Аррениус С. разработал теорию электролитической
диссоциации в 1887 году. С гордостью отметим, что первая попытка применения
теории электролитической диссоциации для объяснения механизмов биоэлектрогенеза
принадлежит русскому ученому Чаговцу В.Ю. Он сделал это в 1896 году, обучаясь на
третьем курсе Санкт-Петербургской Императорской Военно-Медицинской Академии.
Кратко напомним, в чем суть этого вопроса. На первый взгляд, все достаточно
просто: среды организма обладают свойствами электролитов, диссоциирующих на
ионы. Для выполнения этого необходимы два условия:
– существование концентрационных градиентов на клеточной
мембране. Как известно, внутриклеточно преобладают калиевые соли
высокомолекулярный соединений, а во внеклеточной среде гораздо выше
концентрация натриевых солей неорганических кислот;
– наличие неодинаковой проницаемости мембраны для катионов и
анионов, на которые диссоциируют электролиты в тканях (внутри и вне клеток).
Установлено (Page M.J., Di Cera E., 2006), что плотность распределения
различных ионных каналов в мембране клетки неодинакова. Более того, количество
ионных каналов сильно зависит от специфичности клетки, что обуславливает
различный биоэлектрогенез в тех или иных клетках. Несколько слов о Чаговце
В.Ю., хотя этот ученый, его жизнь и сделанные им открытия, на наш взгляд, заслуживают отдельной монографии. Василий Юрьевич
Чаговец родился в 1873 году. В 1893 году поступил в Императорскую
Военно-Медицинскую Академию. Учась на третьем курсе, начал научную работу по
изучению биоэлектрических явлений в физиологической лаборатории Тарханова И.В.
(основоположника применения инфузионной терапии, возрастной физиологии нервной
системы, впервые в мире доказавшего наличие активного сокращения стенок
капилляров, положившего начало исследованиям воздействия Х-лучей на нервную
систему и развитие зародышей, влияния на организм сжатого воздуха, больших
парциальных давлений кислорода и углекислого газа и т.д.). Работая в этой
лаборатории, Чаговец В.Ю. впервые в мире предложил ионную теорию происхождения
электрических явлений в живом организме. Затем продолжил исследования в
лаборатории Павлова И.П. В 1903 году защитил докторскую диссертацию на тему
«Очерк электрических явлений на живых тканях с точки зрения новейших
физико-химических теорий». Результатом этой работы явилась предложенная им
конденсаторная теория раздражения тканей. Он доказал, что возбуждающее действие
электрического тока обусловлено конденсаторным накоплением ионов на
полупроницаемых мембранах живых тканей. После защиты диссертации работал на
кафедре физиологии ВМА. С 1910 года – профессор и заведующий кафедрой физиологии
Киевского университета. Мы не будем далее подробно останавливаться на жизненном
и научном пути Василия Юрьевича, заметим только, что разрабатывавшие в
дальнейшем эту теорию физиологи Экклс Д.К., Хаксли Э.Ф., Ходжкин А.Л. были
удостоены в 1963 году Нобелевской премии за изучение ионных механизмов
возбуждения и торможения в периферических и центральных частях оболочек нервных
клеток. Хаксли Э. и Ходжкин А. установили роль ионов натрия в происхождении
мембранного потенциала действия, показали, что в состоянии покоя концентрация
ионов калия внутри нервной клетки выше, чем снаружи, а концентрация ионов
натрия, наоборот, выше снаружи. Хаксли Э. принадлежит открытие натриевого насоса
и его роль в механизме генерации и передаче нервного импульса. Экклс Д.
осуществил внутриклеточное отведение электрических процессов в клетках ЦНС,
определил характеристики возбуждающих и тормозящих пресинаптических потенциалов
в отдельных нейронах, открыл пресинаптическое торможение. Но родоначальником
этой гипотезы был Чаговец В.Ю.
Интересно, что, рассматривая эту тему, мы сталкиваемся с двумя
законами физики, имеющими всеобщее научное значение. Во-первых, со вторым
законом термодинамики, во-вторых, с теорией электричества. Считаем, что на этом
надо несколько подробнее остановиться, поскольку, на наш взгляд, эти вопросы
имеют общемировоззренческий характер.
Что касается первого, мы уже отмечали, что поддержание
осмотического градиента происходит в соответствии со вторым законом
термодинамики, а именно молекулы растворенного вещества переходят туда, где их
свободная энергия меньше. Если перевести на медицинский язык, это поддержание
изоосмии, или более пространно: «все жидкие среды организма, за исключением
мочи, изоосмолярны».
О чем же вообще говорит второй закон термодинамики? Есть много
определений, но попробуем сформулировать его совершенно просто: ни одно
устройство не может совершать работу, если в связанной с ним системе энергия
распределена равномерно, независимо от объема используемой энергии.
Еще более просто и понятно, но менее обобщенно его сформулировал
Клаузиус Р.: «Теплота не может переходить сама собой от более холодного тела к
более теплому».
Нужно отметить, что более чем за 150 лет открытия этого закона (Клаузиус
Р. сформулировал его впервые в 1850 году, в 1854 году он же ввел в науку понятия
энтропия, а Томсон В. – термодинамика (Волков В.А. и соавт., 1991)) обнаружено,
что действие этого закона, как и первого закона термодинамики, распространяются
(Morris H.M., 1995):
– на всю Вселенную без исключения, насколько это позволяют установить
научные наблюдения;
– на частную и (теоретически) изолированную от Вселенной
систему без исключения, как показывают все научные измерения;
– на отдельную «открытую систему» в большинстве случаев и
всегда при нормальном протекании процессов в этой системе. Исключения возможны лишь при
определенных особых условиях (которые всегда оговариваются), да и то ценой
компенсирующих изменений во внешней среде.
Обобщенно формулируя второй закон термодинамики, можно сказать:
энтропия любой системы возрастает. Напомним, что в математике или физике
энтропию чаще всего выражают как «беспорядок» или «недоступность энергии». Когда
же еще мы сталкиваемся со вторым законом? Всегда и везде. Например, в
биологических системах: болезнь и смерть. В социальных и экономических системах
тенденция даже самых жизнеспособных государств к упадку и разложению. В
информационных системах накопление ошибок в информации при передаче сообщения
через систему. Таким образом, сформулировать этот закон можно просто: ветшает
все, причем само по себе. Более того, никто не знает, почему так происходит,
просто события разворачиваются именно так.
Есть и еще один аспект второго закона термодинамики, который часто
упускается из виду, назовем его философским, а точнее богословским. Этот закон
ясно указывает, по крайней мере, на два важнейших момента. Во-первых, что
Вселенная и время имели начало. Во-вторых, Вселенная неудержимо скатывается к
хаосу, ее движение получило название «стрелы времени», и эта стрела направлена
вниз. Таким образом, если вселенная еще не «мертва», и если она в конце концов
«умрет», значит, время имело начало и должно произойти что-то, а именно
творение, чтобы появилась Вселенная времени и пространства.
Попутно заметим, что первый закон термодинамики (закон сохранения
энергии) не менее всеобщий, чем второй, свидетельствует, что Вселенная не могла
сотворить себя сама, как по сути ничто не может сотворится само по себе:
требуется работа или, другими словами, перераспределение энергии. В
биологических системах это формулируется достаточно просто: подобное рождает
подобное. Например, человек – человека.
Современная эволюционистическая наука, признавая оба закона, не
может дать какоелибо разумное обьяснение появлению этих законов. Какой же выход
из этого научного тупика? Вспомнить самое глубокое научное утверждение из всех
когда-либо написанных, а именно Библию, Бытие 1:1: «В начале сотворил Бог небо и
землю».
Что касается второго, а именно теории электричетва, то, как
известно (Лоренц Г.А., 1955), одним из наиболее фундаментальных открытий науки
является то, что физический свет (материя в ее атомном строении) имеет две
природы – несомненно различных, но сосуществующих в единстве и гармонии. Иногда
свет проявляет все характеристики волнового движения (это касается
распространения света), а в других случаях он больше напоминает поток частиц
(когда взаимодействует с материей). Кратко напомним, о чем идет речь.
В 1927 году немецкий журнал «Zeitschrift for Physik» опубликовал
статью Гейзенберга В. «О наглядном содержании квантовотеоритической кинематики и
механики». В ней содержалась формулировка принципа, являющегося ключевым в новом
понимании света – принцип неопределенности. Эту работу прочел Н. Бор. Н. Бор
сразу же оценил ее значение и, исходя из результатов собственных исследований и
работы Гейзенберга В., сформулировал принцип дополнительности как основной
принцип нового понимания природы.
Осенью 1927 года во время празднования юбилея А. Вольты в Италии
Нильс Бор прочитал лекцию «Квантовый постулат и новейшее развитие атомной
теории», в которой впервые были обнародованы новые принципы физики. Появление
новых идей вызвало острую дискуссию в физике и философии. Достаточно отметить
то, что Эйнштейн А. не принял данного принципа. Единой точки зрения не
достигнуто и до сих пор, потому что двойная природа света (атомной структуры
материи) является величайшим физическим парадоксом, но многие физики считают,
что эта двойственность действительно существует, просто она выше нашего
понимания. Более того, такие физики, как Макс Борн (Нобелевский лауреат 1954
года в области физики) указывают, что этот принцип является всеобщим принципом
существования материи. Так, в 1956 году в своей работе «Physics and metaphysics»
он писал: «Понятие дополнительности поистине обогащает наш разум. Факт того, что
в точных науках, например в физике, встречаются взаимоисключающие и
дополнительные ситуации, которые не вписываются в одинаковые категории, но
требуют двух способов выражения, должен иметь влияние и на другие области
знаний, где, я думаю, к нему благожелательно отнесутся… В биологии сама
концепция жизни ведет к комплементарной альтернативе: физико-химический анализ
живого организма совместим с его свободным функционированием, но в своем
экстремальном варианте ведет к смерти. И центральной философской проблеме о
свободе воли кроется подобная же альтернатива. Любое решение может быть
рассмотрено, с одной стороны, как процесс в сознании, а с другой – как результат
мотивов, воспринятых в прошлом или в настоящем из внешнего мира. Если увидеть в
этом пример дополнительности, то окажется, что извечное противопоставление
свободы и необходимости основывается просто на эпистемологической ошибке».
Другими словами, то, что кажется противоречием, уходит корнями в более глубокую
реальность, всякий раз оказываясь двумя сторонами одной монеты.
Когда и где в медицине работает этот принцип? Всегда и везде! При
внимательном рассмотрении патогенеза и клиники большинства нозологических форм.
Например, в 2000 году мы совместно с нашими учителями Шабаловым Н.П. и Шабаловой
Н.Н. выдвинули концепцию о гетерогенности неонатального сепсиса. Суть ее
заключается в том, что несмотря на наличие единого заболевания, называемого
«сепсис», он существует по крайней мере в двух формах, различающихся по
этиологии, патогенезу, клинике, лечению и исходам. То есть, вспоминая русскую
пословицу, «имеет две стороны медали». По нашему мнению, этот подход позволяет
разрабатывать дифференцированную терапию, например, сепсиса.
«Гетерогенными» являются и другие широко распространенные
заболевания, например, СДР 1 типа у новорожденных или СДР «взрослого типа».
Такой подход объясняет, почему одним детям помогает введение экзогенного
сурфактанта, а другим не поможет никогда (Иванов Д.О., Евтюков Г.М., 2005).
Исключением не являются и «новые» заболеваний в неонатологии, такие как
бронхолегочная дисплазия (БЛД) и ретинопатия недоношенных. Что касается БЛД, то
уже выделяют «классическую» и «новую» БЛД (Nusain A.N., 1998). Правда, мы это
отметили еще в 1997 году (Иванов Д.О., Евтюков Г.М., 1997). По нашим
представлениям, данное заболевание имеет разную этиологию, патогенез и прогноз.
Вероятно, новые терапевтические подходы должны разрабатываться с учетом данных
факторов. Остановимся на этом подробнее, взяв для примера БЛД.
Как известно, в патогенезе БЛД общепризнанными являются два
фактора: незрелость легкого и оксигенотерапия, особенно ИВЛ с «жесткими»
параметрами (Шабалов Н.П., 1995; Робертон Н., 1998). В последние время большое значение в патогенезе
БЛД придается и постнатальным инфекциям, в том числе сепсису (Van Marter L.J. et
al., 2002).
С течением времени стало появляться все больше клинических
наблюдений, свидетельствующих о том, что у некоторых детей время нахождения на
ИВЛ минимально, параметры вентиляции жесткими не были, тем не менее у них
возникает бронхолегочная дисплазия (Bland R.D. et al., 2000), а по нашим
наблюдениям, еще и ретролентальная фиброплазия. При этом необходимо помнить, что
окончательные критерии для постановки диагноза БЛД у выживших детей определяются
на 28 сутки жизни (предварительные критерии на 14 сутки) (Гомелла Т.Л. и соавт.,
1995), и это является вполне закономерным, так как с патофизиологической точки
зрения бронхолегочная дисплазия является примером неинфекционного неиммунного
воспаления. Также необходимо учесть, что еще со времен Вирхова Р. известно, что
воспаление является аутохтонным процессом с достаточно выраженной стадийностью,
развивающейся в течение определенного времени (14-21 суток). Исходя из этих
представлений, становится не вполне объяснимым раннее формирование (3-10 сутки)
бронхолегочной дисплазии у некоторой части детей. Таким образом, уже
антенатально у этих детей должен действовать какой-то фактор, приводящий к «гиперобразованию»
соединительной ткани, а кислород или инфекционный агент являются только
факторами-стимуляторами и/или провокаторами этого процесса.
В связи с этим хотелось бы напомнить, что еще в 20-40-е гг.
прошлого столетия некоторые крупные советские патологи и педиатры придавали
огромное значение в патогенезе болезней человека реакциям соединительной ткани.
Так, академик Богомолец А.А. в монографии «Введение в учение о конституциях и
диатезах» (1928) подчеркивал: «Возраст организма, его здоровье определяется в
значительной мере возрастом и здоровьем его соединительной ткани.
Поливалентность зародышевой соединительной ткани является причиной того, что
мутирующие влияния на эмбриональные элементы мезенхимы фенотипически проявляются
клеточными элементами зрелой соединительной ткани в столь разнообразных формах.
При тщательном патологическом анализе в большинстве подобных случаев удается
обнаружить системное конституциональное нарушение».
Незаслуженно забытые наблюдения этих ученых оказались верны, и в
последние годы в связи с развитием генетики и новых методов исследования больных
описаны многочисленные заболевания, объединяемые под общим названием
«наследственные коллагенопатии», в основе которых лежит наследственные нарушения
синтеза компонентов соединительной ткани, в основном коллагена (Кадурина Т.И.,
2001). При некоторых этих заболеваниях определяется повышенное образование
соединительной ткани в различных органах и тканях.
В современной, особенно зарубежной литературе (Bland R.D. et al.,
2000-2007), посвященной БЛД, большое внимание уделяется морфологии
соединительной ткани, факторам роста и т.д., но в просмотренной нами литературе
мы не встретили трактовки БЛД как возможного, по крайней мере у части больных,
заболевания, связанного с наследственными дефектами синтеза соединительной
ткани.
В попытке проверить правильность этой гипотезы мы проанализировали
103 протокола вскрытия детей, умерших в возрасте от 1 суток до 6 месяцев
(мальчиков 68 человек (66,1%), девочек – 35 (33,9%)) c признаками бронхолегочной
дисплазии в качестве основного или сопутствующего диагноза по данным
патологоанатомического исследования.
Дети находились на лечении на отделениях реанимации и интенсивной
терапии детских больниц № 1 и 17 Санкт-Петербурга. Также нами проанализированы
50 историй болезней выживших детей с бронхолегочной дисплазией.
Умершие дети были разделены на две возрастные группы: I группа –
умершие в первые 10 суток жизни (44 ребенка). II группа – умершие в возрасте старше
10 суток жизни (59 детей). При анализе оказалось, что в I группе 89,2%
составляют мальчики и только 10,8% девочки. Во второй группе распределение по
полу другое: 57,6% составляют мальчики и 42,4% девочки.
Интересно, что в группе выживших детей с БЛД отмечены такие же
закономерности: 84% мальчиков и 16% девочек. Таким образом, представляется, что
этот факт не является простой случайностью. Возможно, это связано с хорошо
известным обстоятельством, что в неонатальном периоде при прочих равных условиях
мальчики болеют тяжелее девочек и чаще погибают. Хотя трактовка этого явления,
на наш взгляд, может быть и иной.
Известно, что существуют генетически гетерогенные заболевания с
одной и той же клиникой. Типичным примером является синдром Альпорта, имеющий
аутосомно-доминантный, аутосомно-рецессивный и Х-сцепленный пути передачи,
причем наиболее тяжелое течение свойственно лицам мужского пола, а у женщин
отмечается более доброкачественное течение наследственного нефрита (Папаян А.В.
и соавт., 1997).
Вероятно, что у большинства больных с ранним развитием
бронхолегочной дисплазии в основе патогенеза лежит генетический дефект, то есть
как и при синдроме Альпорта, мутация в одном из генов, кодирующих синтез одного
из типов коллагена. Возможна генетическая гетерогенность данного заболевания, а
инфекционный процесс или воздействие кислорода являются только разрешающими
факторами.
Косвенно наши предположения подтверждают множественные признаки
соединительнотканного дизэмбриогенеза, клинически обнаруженные более чем у 25%
обследованных детей. Также у большинства детей (77,6%) отмечена выраженная
кровоточивость, преимущественно по сосудисто-тромбоцитарному механизму, что
может свидетельствовать о качественной неполноценности тромбоцитов, то есть
наличие тромбоцитопатии, которые часто входят в структуру синдромов, связанных с
наследственными дефектами соединительной ткани. У 9,7% детей обнаружены
хромосомные аберрации, картированные при жизни.
Обращает на себя внимание, что у большинства (70%) родителей
выживших детей и у них самих встречались признаки соединительнотканного
дизэмбриогенеза.
Таким образом, на наш взгляд, нельзя исключить наличия генетических
мутаций у детей, заболевших бронхолегочной дисплазией в ранним неонатальном
периоде. Сочетание БЛД с признаками дисплазии соединительной ткани предполагает
повышенный риск развития фиброза легких в этой группе при воздействии
разрешающих факторов, например, токсического влияния кислорода, даже при
небольшой длительности ИВЛ с нежесткими параметрами и отсутствии
кислородотерапии, что требует коррекции проводимой терапии.
Что касается респираторного дистресс-синдрома I и взрослого типов,
то достаточно ярко его гетерогенность можно проследить при неонатальном сепсисе,
а именно при гипоэргическом и гиперэргическом его вариантах (Иванов Д.О., 2002).
Дело в том, что обсуждая вопрос о патогенезе СДР I типа у
новорожденных при различных вариантах неонатального сепсиса, на наш взгляд,
необходимо учитывать этиологический фактор септического процесса. Как и у более
полновесных детей, при гипоэргическом варианте сепсиса у недоношенных
преобладает грамотрицательная флора, возможно этиологически значимая.
Относительно недавно отечественные исследователи Мотавкин П.А. и Гельцер Б.И.
(1998) в экспериментальных работах продемонстрировали, что грамотрицательные
микроорганизмы (Pr. aeruginosa, Pr. vulgaris, E. coli, Kl. pneumoniae и др.)
оказывают более интенсивное цитопатогенное действие как на цилиарный аппарат
мерцательного эпителия дыхательных путей, так и на альвеолоциты II типа, вызывая
не только более выраженный дефицит сурфактанта, но и выраженное нарушение
местных механизмов защиты органов дыхания по сравнению с грамположительными
микроорганизмами (Staph. saproptyticus, Str. pheumoniae и др.).
Кроме того, именно при гипоэргическом варианте сепсиса нами отмечен
низкий уровень Т3, стимулирующий, как известно, образование и секрецию
сурфактанта.
Наконец, гипоэргический вариант сепсиса, на наш взгляд, имеет
признаки, прямо или косвенно подтверждающие более тесную связь с генетически
обусловленными причинами. В связи с этим необходимо учитывать, что в состав
сурфактанта входят по крайней мере четыре белка-апопротеина А, В, С, D, кодируемые различными генами, в
которых возможны мутации. В 2000 году опубликованы данные исследований,
проведенных финскими учеными Haataja1 R. et al., продемонстрировавшими, что
мутации в гене, кодирующем апопротеин А сурфактанта, приводят к злокачественному
течению СДР I типа у новорожденных.
Обсуждая частое развитие дыхательной недостаточности в первые 12
часов жизни, необходимо обратить внимание, что также как и у более доношенных
детей, при гиперэргическом варианте сепсиса гораздо чаще отмечен СДР взрослого
типа, играющий важную роль в танатогенезе больных с данным вариантом.
При гипоэргическом варианте сепсиса СДР взрослого типа встречается
тоже достаточно часто (у каждого пятого больного), что соответствует данным
Шабалова Н.П. (2006), обнаружившею признаки «шокового легкого» у каждого
третьего больного, перенесшего тяжелую гипоксию, особенно сочетанную.
Отличительными его особенностями от СДР взрослого типа при гиперэргическом
варианте является, то, что он развивается позже и течет гораздо злокачественее,
то есть более рефрактерен к проводимой терапии. Это заставляет предполагать
какието различие в патогенезе СДР взрослого типа при двух вариантах
неонатального сепсиса.
В настоящее время понятно, что СДР взрослого типа
гетерогенен как по этиологии, так и по патогенезу (Artigas A. et al., 1998).
Главную роль в его развитии отводят активации циркулирующих провоспалительных
медиаторов, включающих белки системы комплемента, тромбоксан А , лейкотриены,
многочисленные протеазы и фактор, активирующий тромбоциты (Bernard G., Plitman
J.D., 1994; Kollef M.H., Schuster D., 1995; Zimmerman A. et al., 1999), то есть
те БАВ, некоторые из которых мы (Иванов Д.О., 2002) обнаружили в повышенном
количестве именно при варианте гиперэргическом. Кроме того, указанные авторы
подчеркивают, что активация протеолитических систем и клеток может производиться
различными индукторами.
На наш взгляд, главным триггерным фактором СДР
взрослого типа при гипоэргическом варианте сепсиса является эндотоксин
грамотрицательных бактерий, а при гиперэргическом варианте – тромбоксан А ,
активно синтезируемый тромбоцитами при их активации и вызывающий вазоконстрикцию
сосудов бассейна легочной артерии, тромбин, образующийся в результате
свертывания крови и активирующий ПАР на эндотелиоцитах и нейтрофилах, и т.д.
Возможно, что именно различие этиологических факторов, приводящих к развитию СДР
взрослого типа при двух вариантах неонатального сепсиса определяет различное
течение и прогноз данного осложнения, а также требует проведения
дифференцированной терапии, хотя этот вопрос, на наш взгляд, нуждается в
дальнейшем изучении.
Принцип дополнительности имеет и еще один важнейший аспект –
богословский. Аналогично физическому свету Тот, Кто является духовным светом
мира, Господь Иисус Христос, проявляет в совершенном единстве и дополнительности
качества как человека, так и Бога. Кажущиеся противоречия и парадоксы Библии
прекрасно иллюстрируют этот принцип. Не только единство божественной и
человеческой ипостасей Христа, но и единство предопределения и свободы воли,
единство спасения по благодати и дел, единство неизменности Бога и Его
вмешательство в ответ на молитву, а также многие другие примеры парадоксов
обусловлены принципом дополнительности (Morris H.M., 1995; Шредингер Э., 2005).
Критерии гипонатриемии
В физиологических условиях концентрация натрия в сыворотке крови
колеблется от 136 до 145 ммоль/л (мэкв/л), поэтому гипонатриемией называют
снижение концентрации натрия в сыворотке крови ниже 135 ммоль/л (мэкв/л).
Поскольку клинические симптомы гипонатриемии развиваются редко до тех пор, пока
концентрация не снизится менее 130 ммоль/л, то в клинической практике чаще всего именно эту
величину (130 ммоль/л) и считают критической для диагностики этого состояния.
Заметим, что 1 мэкв Na = 23 мг, 1 г Na = 43,5 мэкв, в 1 г поваренной соли (NaCl) содержится 18 мэкв Na+.
Частота гипонатриемий не установлена, хотя считают, что в практике
интенсивной терапии она встречается очень часто. Вполне возможно, это связано с
общей несбалансированностью питания, особенно в России. Например, Воронцов И.М.
(2006) (см. таблицу 3 в приложении 15) отмечает, что среди детского населения
наиболее часто гипонатриемия отмечается у детей грудного возраста. По его
данным, она выявляется у 15% «здоровых» детей указанного возраста. Здоровых мы
сознательно взяли в кавычки, потому что вряд ли может считаться здоровым
ребенок, имеющий микронутриеновую недостаточность, даже если она не выражена
клинически. Кокоулин Г.С. (1972) обнаружил у трети обследованных недоношенных
детей гипонатриемию, развившуюся на 2-6 неделе жизни жизни. Автор считает, что
она обусловлена ограниченной способностью почек у недоношенных задерживать
натрий. Takahashi N. et al. (1994), Kloiber L.L. et al. (1996) приводят примерно
такие же данные: сообщают, что обнаружили гипонатриемию у трети маловесных детей
в раннем неонатальном периоде и у 25-65% младенцев до месяца. По нашим данным
(Иванов Д.О., 2002), у больных с инфекционно-септическими состояниями следующая
(см. таблицу 168) частота нарушений обмена натрия.
Таблица 168. Частота нарушений обмена натрия у новорожденных с
пневмонией и сепсисом в начале инфекционного процесса (Иванов Д.О., 2002)
|
Показатель
|
Дети, заболевшие сепсисом
|
Дети, заболевшие пневмонией
|
|
доношенные
|
масса тела 1500-2000г
|
|
А (n = 31)
|
Б (n = 55) |
А (n = 22)
|
Б (n = 29) |
n = 62
|
|
(% детей, имеющих данный признак)
|
|
Гипонатриемия |
12,81, 2
|
3,6
|
13,52
|
6,8
|
4,8
|
|
Гипернатриемия |
6,4
|
14,4
|
9,01, 2
|
17,03
|
3,2
|
|
Осмолярность плазмы |
312±2,11, 2
|
303±1,33
|
314±1,51, 2
|
305±1,73
|
298±2,1
|
Примечание. А – гипоэргический вариант сепсиса: Б –
гиперэргический вариант сепсиса; 1 – p < 0,05 – между вариантом А сепсиса и
вариантом Б сепсиса; 2 – p < 0,05 между вариантом А сепсиса и пневмонией; 3 –
p < 0,05 между вариантом Б сепсиса и пневмонией.
Как видно из приведенной таблицы, у новорожденных детей с
инфекционным процессом достаточно часто отмечаются нарушения обмена натрия и,
как следствие, осмолярности со всеми вытекающими отсюда клиническими
последствиями, вплоть до отека мозга. У большинства детей гипонатриемия
сочеталась с отеками. На наш взгляд, у части детей гипонатриемия связана с
перемещением натрия из внеклеточного пространства во внутриклеточное, т.е. с
«синдромом больной клетки». Как мы уже отмечали, Flear C.T. и Singh C.M.,
предложившие этот термин в 1973 году, полагали, что степень гипонатриемии может
служить прогностическим критерием для ургентных больных, что подтверждают наши
данные (летальность выше у больных с гипоэргическим вариантом неонатального
сепсиса).
Что касается гипернатриемии у обследованных нами детей, то, на наш
взгляд, она чаще всего была связана с применением большого количества натрия
гидрокарбоната для коррекции метаболического ацидоза или «защелачивания» при
лечении персистирующего фетального кровообращения у новорожденных.
В 2004 году были опубликованы результаты большого исследования,
проводимого Hoorn E.J. et al. в Канаде. Авторы проанализировали результаты
биохимических анализов крови у 1586 детей, поступивших на отделение реанимации
за 3 месяца. Всего гипонатриемия развилась у 131 больного. Из этой группы был
исключен 91 ребенок с гипонатриемией, диагностированной в первые 48 часов
пребывания в стационаре. У 40 оставшихся больных гипонатриемия развилась после 2
суток нахождения на отделении реанимации, и ее расценивали как обусловленную
терапией. Все эти больные получали гипотонические растворы при проведении
инфузионной терапии и имели положительный водный баланс. Из этих больных один
погиб, а два имели тяжелую неврологическую симптоматику. В заключение работы
авторы подчеркивают, что самый главный фактор развития гипонатриемии у детей,
находящихся в стационаре – назначение гипотонической инфузионной терапии. На их
взгляд, такие растворы не должны назначаться детям, имеющим показатели натрия
сыворотки менее 138 ммоль/л. Moritz M.L., Ayus J.C. (2002) установили, что гипонатриемия
развивается у 3% госпитализированных детей.
Обращаем внимание, что как и при трактовке большинства лабораторных
показателей, на сывороточные уровни натрия влияют многочисленные факторы,
главным из которых является способ измерения натрия. Некоторые из них приводят к
ложнозавышенным, другие – к ложнозаниженным результатам. Так, Fraser C.L. et al.
(1997) указывают, что при гиперлипидемии и гипергликемии измерение уровня натрия
с помощью плазменного фотометра дает заниженный результат. Эмпирически
установлено, что увеличение концентрации глюкозы на каждые 200 мг% выше уровня
100 мг% приводит к занижению концентрации натрия на 5 мэкв/л. Частота
псевдогипои гипернатриемий не установлена. В таблице 169 приведены наиболее
частые причины развития пседогипонатриемии. Поэтому врач должен не только
сопоставить концентрацию натрия с другими биохимическими показателями, но и
поинтересоваться каким методом определялся натрий. С другой стороны, важно
помнить, что серологическая концентрация натрия не отражает в полной мере
содержание натрия в организме человека. Чаще всего снижение натрия
свидетельствует о повышении общего объема воды, а повышение – наоборот, о
дефиците объема воды.
Таблица 169. Патологические состояния, сопровождающиеся
псевдогипонатриемией (Vatlin H., 1979; цит. по Наточину Ю.В., 1997)
|
Исследуемая группа
|
Концентрация натрия
|
|
ммоль/л плазмы
|
ммоль/л воды плазмы
|
|
Норма |
140
|
150
|
|
Гиперпротеинемия |
131
|
150
|
|
Гиперлипидемия |
135
|
150
|
|
Гипергликемия |
117
|
124
|
Как мы уже указывали, у новорожденных потребность в натрии
составляет 1-2 ммоль/кг/ сутки, у незрелых и/или недоношенных детей она гораздо выше.
Связано это с рядом причин:
а) в первые-вторые сутки жизни недоношенные интенсивно теряют
натрий;
б) у недоношенных детей транзиторный псевдогипоальдостеронизм, т.е.
снижена реакция канальцев почек на альдостерон;
в) у недоношенных новорожденных чаще отмечается выброс
антидиуретического гормона т.е. имеется так называемый «синдром неадекватной
секреции антидиуретического гормона».
Классификация
I. Гипонатриемия, не сопровождающаяся снижением осмолярности
плазмы
а) Уменьшение водной фазы плазмы:
1) гиперлипидемия
2) острый панкреатит
3) диабетический кетоацидоз
4) гиперпротеинемия
5) множественная миелома
6) синдром Шегрена
7) макроглобулинемия
б) Увеличение содержания во внеклеточной жидкости других
осмотически активных веществ, кроме натрия:
1) гипергликемия
2) лечение маннитом
3) диатризоат натрия
4) сорбит (перитониальный диализ)
5) этиловый спирт
6) изониазид
7) гипонатриемия, сопровождающаяся уменьшением осмолярности
плазмы
в) Гипонатриемия со снижением объема внеклеточной жидкости:
1) потери через желудочно-кишечный тракт
2) рвота
3) билиарный дренаж
4) понос
5) избыточное потоотделение с возмещением только свободной воды
6) ренальные потери
7) лечение диуретиками
8) болезни почек («сольтеряющая» нефропатия)
9) пиелонефрит
– обструктивная уропатия
– сольтеряющая форма АГС
– интерстициальная нефропатия на фоне серповидно-клеточной
анемии
10) болезнь Аддисона
г) Гипонатриемия при нормальном объеме внеклеточной жидкости:
1) установление нового уровня «настройки» осморегуляции
2) неадекватное возмещение натрия
3) болезнь Аддисона
4) хроническое заболевание почек
5) лечение диуретиками
6) хроническая гипокалиемия
7) патомания любителей пива
д) Гипонатриемия при увеличении объема внеклеточной жидкости:
1) абсолютный дефицит натрия и абсолютный избыток воды
2) неадекватная секреция АДГ
3) медикаментозная терапия
4) повышенное потребление свободной воды
5) иатрогенное
6) полидипсия:
– психогенная
– вызванная лекарствами
7) микседема
е) Абсолютный избыток натрия и воды (состояния формирования
отеков):
1) застойная сердечная недостаточность
2) тяжелая патология печени
3) нефротический синдром
У новорожденных детей наиболее популярны 2 классификации
гипонатриемии. Так, согласно одной выделяют «раннюю» (первая неделя жизни) и
«позднюю» формы (развивается на второй неделе жизни). Как указывает Пулин А.М.
(2004), причиной ранней гипонатриемии почти всегда служит введение неадекватно
большого, превышающего экскреторные возможности почек и уровень неощутимых
потерь жидкости объема жидкости, как правило, при проведении инфузионной терапии
и/или парентерального питания. Причинами поздней гипонатриемии, как правило,
служит недостаточное поступление натрия или его потери вследствие нарушений функций почек у недоношенных, тубулярные дисфункции,
осмодиурез (при проведении терапии концентрированнными растворами глюкозы),
применения диуретиков.
Шабалов Н.П. (2004) приводит классификацию Симмонс Ч. и Джоуз Дж.
(1985) (см. таблицу 170), разделяющих неонатальные гипонатриемии по
этиологическому признаку, что, на наш взгляд, имеет определенную ценность не
только при трактовке больных, но и для проведения дифференцированной терапии.
Таблица 170. Неонатальные гипонатриемии (Симмонс Ч., Джоуз Дж.,
1985)
|
Клинический диагноз
|
Этиология
|
Терапия
|
|
Объем внеклеточного пространства (жидкости) избыточен |
Сократительная сердечная недостаточность. Нейромышечная блокада
(панкуроний и др.). Сепсис |
Ограничение воды |
|
Объем внеклеточного пространства (жидкости) нормальный |
Синдром неадекватной повышенной секреции антидиуретического
гормона. Избыток введения окситоцина матери в родах. Избыточное внутривенное
вливание жидкости |
Ограничение воды |
|
Объем внеклеточного пространства (жидкости) снижен |
Терапия диуретиками (в том числе матери в родах). Врожденная
гиперплазия коры надпочечников с гипоальдостеронизмом
и острая недостаточность надпочечников (кровоизлияния).
Незрелость почек. Почечный тубулярный ацидоз. Рвота, диарея, т.е.
желудочно-кишечные потери. Некротизирующий энтероколит, обширные дефекты
кожных покровов (потери
в третье пространство) |
Повышенное поступление натрия |
|
Ложная гипонатриемия. Гипертоническая гипонатриемия |
Гиперлипидемия. Избыточная терапия осмотическими диуретиками.
Гипергликемия |
|
Клиника
По нашему глубокому убеждению при возникновении той или иной
патологии врач должен помнить о факторах риска развития того или иного состояния
(заболевания), поскольку это позволяет «идти чуть-чуть впереди болезни». Факторы
риска развития гипонатриемии перечислены нами выше, поэтому позволим себе в
данном разделе на них не останавливаться.
У больных с постепенным развитием гипонатриемии ее симптомы могут
быть очень незначительными или вообще отсутствовать, поэтому развитие
клинической симптоматики зависит чаще не от степени, а от скорости наступления
гипонатриемии. Особенно это касается детей. Большинство исследователей (Sarnaik
A.P., et al., 1991; Karp B.I., Laureno R., 1993; Oh M.S. et al., 1995; Hoorn E.
J. et al., 2004; Clayton J.A. et al., 2006) обращают внимание, что клинические
проявления гипонатриемии у детей проявляются при более высокой концентрации
сывороточного натрия, чем у взрослых.
Установлено (Hoorn E.J. et al., 2004; Reynolds R.M. et al., 2006),
что если концентрация натрия в сыворотке крови падает ниже 120 ммоль/л менее чем
за 12-часовой период, симптомы могут прогрессировать от анорексии, угнетения ЦНС,
мышечной гипотонии до судорог, комы, смерти. Эти симптомы связаны с развитием
отека мозга и являются следствием гипоосмолярности плазмы крови при нормальной
осмолярности тканей ЦНС, что создает градиент для перемещения воды внутрь
клеток. Таким образом, при быстрой и/или глубокой гипонатриемии характерна
симптоматика прежде всего со стороны ЦНС: мышечная гипотония, тонико-клонические
судороги, кома, коллапс. У более старших детей и взрослых могут отмечаться
психозы, парезы, параличи. Клинические проявления становятся очень хорошо
понятны, если взглянуть на рисунок 86.
Хотелось бы обратить внимание, что развитие тяжелой неврологической
симптоматики и смерти от гипонатриемии является отнюдь не редкостью, как это
принято считать в медицинской практике. Например, Moritz M.L., Ayus J.C. (2003)
в своей работе сообщают более чем о 50 детях (по анализу литературных данных),
погибших от гипонатриемии или имеющих тяжелые неврологические последствия после
развития данного состояния.
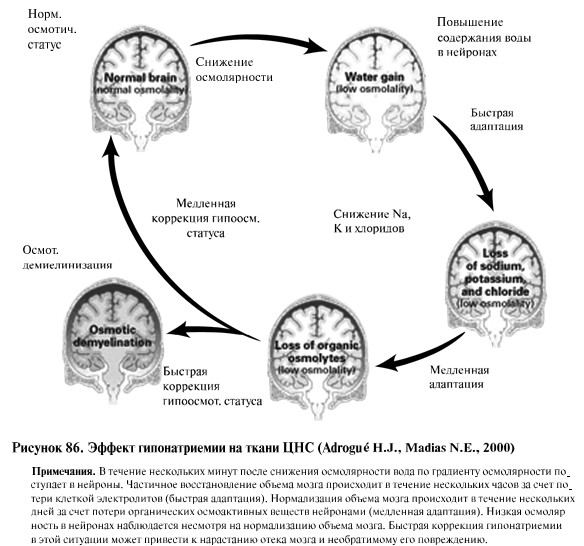

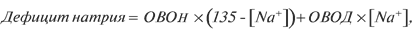
где ОВОН – нормальная общая вода организма (она вычисляется по
формуле: 0,6 (у детей независимо от возраста) x нормальный вес);
ОВОД – дефицит воды (обычно при отсутствии методов, измеряющих ОЦК,
определяют по снижению веса);
135 – нормальное содержание натрия в организме (мэкв); [Na+] –
фактическое содержание натрия в организме (мэкв).
Необходимо заметить, что данная формула достаточно точна,
единственным недостатком ее, на наш взгляд, является то, что в клинической
практике часто сложно определить дефицит воды (хотя, конечно, его тоже можно
рассчитать – см. главу 11) и делается это, как правило, приблизительно.
Поэтому в клинической практике часто используют более простую
формулу:
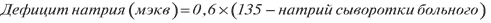
По нашему мнению, врач, используя эти формулы, должен понимать, что
вычисляя дефицит натрия, исходят из аксиомы, что натрий – единственный катион,
использующийся для регидратации, потому что при данном виде терапии стараются
восполнить и сохранить внеклеточную, а не внутриклеточную жидкость. Хотя,
конечно, большое значение имеет и содержание калия, но хорошо известно, что
истинный дефицит калия определить невозможно, поскольку уровень калия в
сыворотке только косвенно отражает содержание этого иона внутриклеточно. В
большинстве клинических ситуациях исходят из того, что потери калия
пропорциональны потерям натрия. Поэтому если регидратация проводится растворами,
содержащими натрий и калий, необходимо учитывать, что с помощью вышеприведенных
формул рассчитывают не дефицит натрия, а общий дефицит катионов.
Обращаем внимание, что коррекция натрия – очень ответственное
лечебное воздействие из-за возможного развития гипернатриемии и отеков, в том
числе и мозга. Для примера позволим себе сослаться на клинический пример,
опубликованный в 2003 году Playfor S. в Archives of Disease in Childhood. Автор
описывает 13-месячную девочку, поступившую в стационар в связи с диареей и
однократной рвотой. При поступлении клинически отмечается летаргия, признаки
умеренной дегидратации. При биохимическом исследовании крови обнаружена
незначительная гипонатриемия – 137 ммоль/л. Была начата инфузия 4% раствора
декстрозы в 0,18% растворе натрия хлорида. Спустя 12 часов после начала инфузии
у ребенка развились тонико-клонические судороги, ДН, а затем остановка дыхания.
Сывороточный натрий был в этот момент 120 ммоль/л. Несмотря на проведение
реанимационных мероприятий в полном объеме, ребенок погиб. При
патологоанатомическом исследовании было обнаружена диффузная отечность ткани
головного мозга и некроз миндалины мозжечка. Автор подчеркивает, что несмотря на
значительное количество работ, указывающих на то, что введение гипотоничных
инфузионных растворов у детей с невыраженной гипонатриемией, даже изначально
здоровых, может приводить к фатальному исходу, такие случаи остаются нередкими.
Анализируя данные литературы, он указывает, что существует значительное
количество стимулов (гипертермия, боль, стресс, послеоперационный синдром и
т.д.), приводящих к неосмотической стимуляции синтеза АДГ. Назначение
гипотонических инфузионных растворов приводит к экскреции гипертонической мочи,
задержке воды и развитию тяжелой, часто смертельной гипонатреимии. Автор
считает, что на всех контейнерах, содержащих гипотонические растворы для
внутривенной инфузии, должна быть надпись: «Тяжелая гипонатриемия может быть
связана с их использованием».
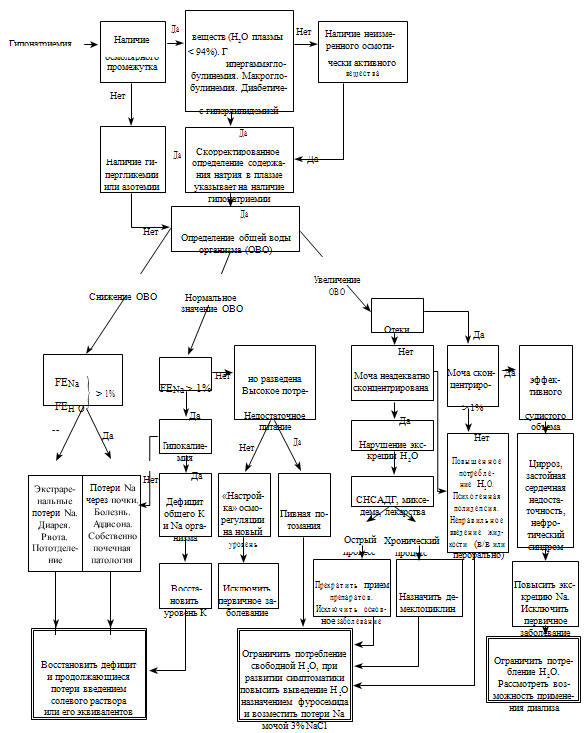
Рисунок 87. Диагностические и терапевтические подходы к гипонатриемии (Buerkert J., 1987)
Еще раз подчеркнем, что эти опасности, да и не только они, особенно
касаются новорожденных детей, ибо их почки не в состоянии экскретировать избыток
солей. Установлено (Наточин Ю.В., 1997), что при нагрузке хлоридом натрия почка
новорожденного продолжает интенсивно реабсорбировать натрий, в то время как у
взрослого происходит угнетение его всасывания. Поэтому, доктор при коррекции
гипонатриемии и выборе тактики лечения должен ответить на ряд вопросов:
а) Есть ли у больного клинические проявления гипонатриемии или она
протекает бессимптомно? При бессимптомной гипонатриемии дефицит натрия возмещают
постепенно.
б) Сколько натрия и какой объем жидкости получает пациент?
в) Какова осмолярность сыворотки больного?
г) Есть ли дополнительные потери воды и электролитов?
д) Имеются ли у больного клинические и лабораторные признаки
дегидратации и ее тип?
е) Имеются ли гипергликемия или «осмотический промежуток»?
ж) Какое количество мочи выделяет ребенок, ее электролитный
состав и осмолярность? з) Получает ли больной препараты, способствующие
выделению натрия через почки? Заметим, что, по нашим наблюдениям, в
большинстве случаев врач редко отвечает сам для себя на эти вопросы, хотя это имеет фундаментальное значение для
больного, потому что терапия гипонатриемии должна проводится согласно ее
этиологии.
На рисунке 87 представлен диагностический и терапевтический подход
к гипонатриемии, предложенный Buerkert J. в 1987 году. В таблице 171 приведено
содержание натрия в различных растворах, применяемых для инфузионной терапии.
Таблица 171. Содержание натрия в растворах (Adrogu H.J., Madias
N.E., 2000)
|
Название раствора
|
Содержание натрия (ммоль/л) |
% растворения в экстрацеллюлярной жидкости
|
|
10% хлорид натрия |
1710
|
100
|
|
5% хлорид натрия |
855
|
100
|
|
3% хлорид натрия |
513
|
100
|
|
0,9% хлорид натрия |
154
|
100
|
|
Раствор Рингера |
130
|
97
|
|
0,45% хлорид натрия |
77
|
73
|
|
0,2% хлорид натрия |
34
|
55
|
|
5% раствор декстрозы |
0
|
40
|
При бессимптомной гипонатриемии дефицит натрия возмещают постепенно
исходя из нижеприведенной формулы. При этом половину дозы натрия вводят в первые
8 часов, а остальную половину – в оставшиеся 16 часов. Ниже мы приводим расчет
для ребенка с массой тела 20 кг с умеренной дегидратацией (потеря веса 10%) и
уровнем натрия плазмы 130 мэкв/л. Специально рассматриваем для ребенка более старшего
возраста.
1) Дефицит воды = 0,1 х 20 = 2 л.
2) Общая потребность в воде = 100 мл/кг х 20 кг = 2 л.
Таким образом, общая потребность в воде с учетом дегидратации
составляет 4 литра.
Как известно (Clayton J.A. et al., 2006), дефицит ионов натрия
можно подсчитать двумя путями: с учетом изотонических и дополнительных потерь
натрия (более точно) и на основе расчета общего содержания натрия в организме
(менее точно). Произведем расчет обоими путями:
Na (изотонические потери воды) = (ОВОн × ОВОф) ×
(Na фактический) = 20 × 0,6 × (20 × 0,6 × 1) ×
130 = 130 мэкв
Na (дополнительные потери натрия) = ОВОн × (Naн) ×
(Naф) = 20 × 0,6 × (135 × 130) = 60 мэкв
Напомним, что:
ОВОн – общая вода организма в норме; ОВОф – фактическая общая
вода организма;
Naн – минимальная концентрация плазменного натрия в норме; Naф –
фактическая концентрация плазменного натрия у больного. Таким образом, дефицит
натрия у данного больного составляет 190 мэкв.
3) При коррекции натрия, кроме его дефицита, для расчета
инфузионной терапии необходимо учитывать по крайней мере минимальную суточную
физиологическую потребность в натрии и воде у больного. У данного больного, как
мы уже рассчитали, потребность в воде составляет 4 литра, а в натрии – 3 мэкв/кг,
соответственно, 60 мэкв в сутки. Таким образом, общая потребность в натрии с
учетом дефицита и физиологической потребности будет составлять 250 мэкв, то есть
в литре воды мы должны ввести 63 мэкв. Другими словами, в каждый литр
инфузируемого раствора необходимо добавить 36,0 мл 10% натрия хлорида, или 73,0
мл 5% раствора натрия хлорида, или 122,0 мл 3% раствора натрия хлорида (см.
таблицу 169).
Если мы рассчитываем дефицит натрия по формуле, исходящей из
расчета общего содержания натрия в организме, то получаем: Na деф. = [(20 х 0,6)
х 135] – (10 х 130) = 320 мэкв. Следовательно, за сутки больной должен получить
порядка 374 мл 5% раствора натрия хлорида. Как правило, в такой ситуации
максимально допустимое увеличение концентрации натрия в сыворотке крови
составляет не более 2 ммоль/л/час. Более значительное увеличение концентрации
может привести к гипернатриемии и развитию отека головного мозга.
Рассмотрим другую ситуацию, а именно: у больного имеется
гипонатриемия с клиническими проявлениями. Еще раз заметим, что корреляции, как
и при других метаболических нарушениях, между уровнем натрия и выраженностью
клинической симптоматики, как правило, нет. Гораздо важнее как быстро возникла
гипонатриемия. Поэтому симптомы гипонатриемии могут возникнуть даже при уровне
натрия в плазме крови 130 мэкв/л, если его снижение произошло достаточно быстро.
При такой ситуации рекомендуют (McDade G., 2006) независимо от причины
(недостаток натрия или избыток воды) быстрое устранение симптомов гипонатриемии
и, соответственно, быстрое повышение уровня натрия. Как правило, вводят
гипертонический раствор 3% NaCl, то есть содержащий 513 мэкв/л натрия со
скоростью 5 мэкв/кг/час. Рассмотрим это на клиническом примере.
Ребенок с массой тела 20 кг с быстро развившейся гипонатриемией
(концентрация натрия в плазме крови – 120 мэкв/л). У больного нормоволемия. В
клинической картине коллапс, нарушения сознания.
а) Общий дефицит натрия составляет 20 х 0,6 х (135 – 120) = 180
мэкв.
б) Для того чтобы быстро повысить уровень натрия в крови на 5
мэкв/л, необходимо ввести 5 х 0,6 х 20 = 60 мэкв натрия.
При этом доза 3% NaCl = 60 мэкв/0,513 мэкв/мл = 116 мл;
доза 5% NaCl = 60 мэкв/0,856 мэкв/мл = 70 мл;
доза 10% NaCl = 60 мэкв/1,72 мэкв/мл = 35 мл.
Как мы уже отмечали, большинство случаев клинически значимой
гипонатриемии связано с патологическими потерями (рвотой, диарей, свищами и
т.д.) и их необходимо учитывать. Обращаем внимание, что потери электролитов, как
правило, можно измерить. Содержание электролитов в биологических жидкостях
представлено в таблице 172. Известно (Sterns R.H. et al., 1996), что
концентрация натрия в желудочном соке сильно зависит от рН. Например, при рН
более 2 (концентрация Н+ = 10 мэкв) она достигает 100 мэкв/л и более. Считают
(Clayton J.A. et al., 2006; McDade G., 2006), что при значительных
потерях желудочного содержимого для возмещения дефицита электролитов обязательно
определение их содержания в рвотных массах и/или диарейной жидкости.
Таблица 172. Электролитный состав биологических жидкостей (Розенблюм
Н., 1997)
|
Жидкость
|
Na
(мэкв/кг) |
К (мэкв/кг) |
Cl
(мэкв/кг) |
НСО3
(мэкв/кг) |
рН
|
Осмолярность
(мосм/л)
|
|
Желудочный сок |
50
|
10-15
|
150
|
0
|
1
|
300
|
|
Секрет поджелудочной железы |
140
|
5
|
50-100
|
100
|
9
|
300
|
|
Желчь |
130
|
5
|
100
|
40
|
8
|
300
|
|
Илеостомическая жидкость |
130
|
15-20
|
120
|
25-30
|
8
|
|
|
Диарейная жидкость |
50
|
35
|
40
|
50
|
> 7
|
|
|
Пот |
50
|
5
|
55
|
0
|
|
|
|
Кровь |
140
|
4-5
|
100
|
25
|
7,4
|
285-295
|
|
Моча |
0-100#
|
20-100#
|
70-100#
|
0
|
4,5-8,5 |
50-1400
|
Примечание. # – значительно варьирует.
Общепринято то, на что мы уже обращали внимание – дегидратацию
классифицируют на основании потерь воды и электролитов (чаще всего натрия).
Напомним, что выделяют изотоническую (изонатриемическую),
гипотоническую (гипонатриемическую) и гипертоническую (гипернатриемическую)
дегидратацию. Для гипотонической дегидратации (уровень натрия менее
125 мэкв/л) характерны снижение обьема внеклеточной жидкости и
относительный избыток внутриклеточной жидкости, быстрое развитие
гемодинамических нарушений. При изотонической дегидратации (уровень
натрия = 130-150 мэкв/л) потери воды пропорциональны потерям электролитов. Для
гипертонической дегидратации (уровень натрия более 150 мэкв/л) характерно
снижение объема внутриклеточной жидкости. Объем внутрисосудистой жидкости
относительно стабилен, поэтому нарушения гемодинамики развиваются не всегда.
Дефицит воды и электролитов в зависимости от типа дегидратации представлен в
таблице 173.
Таблица 173. Дефицит воды и электролитов при умеренной дегидратации
(Winters R.W., 1970)
|
Тип дегидратации
|
Уровень натрия
(мэкв/л)
|
Дефицит
|
|
воды
(мл/кг)
|
Na
(мэкв/кг) |
К (мэкв/кг) |
Cl + НСО
3
(мэкв/кг) |
|
Изотонический |
130-145
|
100-150 |
7-11
|
7-11
|
14-22
|
|
Гипотонический |
< 125
|
40-80
|
10-14
|
10-14
|
20-28
|
|
Гипертонический |
> 150
|
120-170 |
2-5
|
2-5
|
4-10
|
В заключении считаем необходимым остановиться еще на одном вопросе:
скорость коррекции гипонатриемии. К сожалению, он не такой простой, как это
может показаться. Сложность этого вопроса связана с тем, что слишком быстрая
коррекция тяжелой гипонатриемии может вызвать димиелинизацию, а медленная – отек
мозга со всеми вытекающими отсюда последствиями (Ayas J.C. et al., 1996; Fraser
C.L. et al., 1997; Gross P. et al., 2001). Указанные исследователи считают, что
быстроразвившаяся гипонатриемия (менее чем за 48 часов) должна быть
откоррегирована быстро (до достижения концентрации сывороточного натрия около
130 ммоль/л). Наоборот, при развитии тяжелой гипонатриемии более чем за 48 часов
рекомендуется коррегировать натрий таким образом, чтобы сывороточная его
концентрация не увеличивалась более, чем на 0,5 ммоль/л. Еще раз обратим
внимание, что при лечении должен проводиться мониторинг содержания натрия в
плазме и моче, контролироваться их осмолярность (Saeed B.O. et al., 2000).
Позволим себе закончить данный подраздел цитатой, взятой из работы
известных исследователей водно-солевого обмена Lane N., Allen K. (1999): «Иатрогенная
гипонатриемия является непростительной. Доктор обязан понимать риск для
больного, связанный с ее неправильной интерпретацией и коррекцией».
Гипернатриемия
Гипернатриемией считают (Шабалов Н.П., 1982-2006; Arieff A.I.,
Guisado R., 1976; Hiromatsu K. et al., 1994) состояние, при котором уровень
натрия в сыворотке или плазме крови превышает 150 ммоль/л. По мнению некоторых
авторов (Ross E.J. et al., 1969; Feig P.U. et al.,
1977), гипернатриемия всегда сопровождается гипертонической
гиперосмолярностью и приводит к дегидратации клеток, по крайней мере
кратковременной (см.рисунок 88).
Как мы уже указывали, у здоровых людей увеличение потребления
натрия (поваренной соли) приводит к тому, что натриевый баланс восстанавливается
за трое суток из-за повышения экскреции натрия с мочой. Если же при стимуляции
реабсорбции натрия или почечной патологии его экскреция снижена или нарушена, то
потребление натрия или нагрузка им приводят к положительному натриевому балансу,
задержке воды и увеличению объема внеклеточной жидкости. Заметим, что длительный
и значительный положительный баланс натрия всегда сопровождается задержкой
почками натрия и воды. Причины развития положительного баланса натрия
представлены в таблице 174.
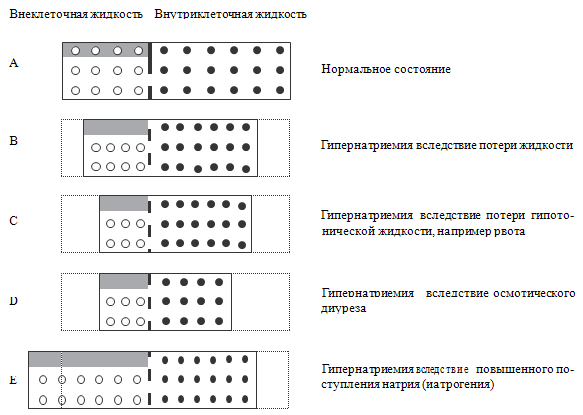
Рисунок 88. Содержание внутриклеточной и внеклеточной жидкости при
различных вариантах гипернатриемии (Adrogu H.J., Madias N.E., 2000)
Примечание. В каждом прямоугольнике белые кружки обозначают
натрий, черные – калий, пунктирная линия между ними – мембрана клетки,
заштрихованная часть – внутрисосудистый объем жидкости.
Таблица 174. Причины развития положительного баланса натрия
|
Пропорционально распределенный натрий во внутрисосудистом и
интерстициальном пространствах
|
|
1
|
Острый нефритический синдром
|
|
2
|
Олигурическая стадия острой почечной недостаточности |
|
3
|
Иатрогенная нагрузка при почечной патологии (обструктивной
уропатии, тубулярном некрозе) |
|
4
|
Трансдермальные потери воды у новорожденных детей (фототерапия,
нахождение под источником лучистого тепла и т.д.) |
|
Нахождение натрия преимущественно в интерстициальном
пространстве
|
|
1
|
Хроническая сердечная недостаточность |
|
2
|
Нефротический синдром |
|
3
|
Цирроз печени |
|
4
|
Состояния, сопровождающиеся дефицитом белка и отеками |
|
5
|
Лимфостаз |
|
6
|
Гормональные отеки (например, вызванные эстрогенами,
альдостероном) |
|
7
|
Шок |
|
8
|
Идиопатические отеки |
Патофизиологические механизмы, приводящие к развитию положительного
баланса натрия, различаются. Так, при острой почечной недостаточности в
олигурической стадии, нефритическом синдроме, терминальной стадии почечной
недостаточности положительный баланс натрия связан со снижением скорости
клубочковой фильтрации в почке.
Несколько другой механизм имеют все виды уменьшения циркулирующего
объема крови (абсолютная или относительная гиповолемия). При сердечной
недостаточности это падение сердечного выброса, при гипопротеинемических
состояниях (нарушения питания, нефротический синдром и т.д.) – уменьшение объема
плазмы крови, при циррозе печени – из-за образования внутрипеченочных и
системных артериовенозных шунтов и гипопротеинемии. Нарушения гемодинамики
приводят, с одной стороны, к уменьшению количества профильтрованного натрия
из-за снижения почечного кровотока и скорости клубочковой фильтрации, а с другой
– к увеличению реабсорбции натрия. Например, доказано (Kraft M.D. et al., 2005;
Haycock G.B., 2006), что при хронической сердечной недостаточности скорость
реабсорбции натрия повышается во всех сегментах нефрона: проксимальном канальце,
петле Генле и дистальном нефроне. Интересно, что при этом воздействия на
проксимальный каналец и петлю Генле (увеличение реабсорбции натрия) опосредуются
не через скорость клубочковой фильтрации и альдостерон, а через действие
физических законов: увеличение фильтрационной фракции приводит к увеличению
перитубулярного давления плазмы. Напротив, увеличение реабсорбции в дистальном
нефроне связывают с повышенным уровнем альдостерона (Nguyen M.K., Kurtz I.,
2003; Lima E.Q. et al., 2004; Schwaderer A.L., Schwartz G.J., 2005).
Кроме того, большое влияние на реабсорбцию натрия оказывает
повышение центрального венозного давления, вызывающего активацию барорецепторов
низкого давления (локализованных в предсердии и крупных венах), стимулирующих
секрецию альдостерона.
Задержка натрия приводит к задержке воды в организме. Связано это с
повышенной секрецией антидиуретического гормона. Достаточно значительную роль в
повышении секреции АДГ играют барорецепторы низкого давления (в предсердии и
крупных венах) и барорецептоы высокого давления (сонная артерия). Как известно
(Ткаченко Б.И. и соавт., 1998), чувство жажды тоже стимулируется этими же
механизмами. Снижение почечного кровотока, скорости клубочковой фильтрации
сопровождается увеличением фильтрационной фракции и приводит к значительной
реабсорбции воды в проксимальном канальце и уменьшению поступления в дистальные
сегменты нефрона.
Классификация причин гипернатриемии представлена в таблице 175.
Таблица 175. Этиологическая классификация гипернатриемии (Gennari F.J. et al., 1974; Rose B.D. et al., 1994; Palevsky P.M.
et al., 1998)
|
Гипернатриемия вследствие потерь воды |
Неадекватное потребление воды |
Нарушения сознания |
Больные после хирургических вмешательств |
|
Больные в коме |
|
Адипсия (измененный механизм жажды) |
Повреждение гипоталамуса |
Гранулема |
|
Опухоли |
Опухоль зародышевой ткани |
|
Менингиома |
|
Метастатическая карцинома |
|
Опухоль эпифиза |
|
Краниофарингиома |
|
Повреждения
ЦНС |
После облучения |
|
Лейкоз |
|
Инфекции (менингит, энцефалит) |
|
Судороги |
|
Туберкулез |
|
Саркоидоз |
|
Посттравматическое |
|
Алкоголизм |
|
Синдром Уилльяма–Барре |
|
Идиопатическое |
|
Увеличение потери свободной воды |
Неощутимые потери |
Через кожу |
Повышение температуры окружающей среды |
|
Физическая нагрузка |
|
Ожоги |
|
Генерализованные кожные высыпания |
|
Потери через
ЖКТ |
Рвота |
|
Дренажи |
|
Диарея |
|
Зондовое питание |
|
Клизмы |
|
Перитониальный диализ |
|
Потери через почки |
Повышенная экскреция
(облигатные потери воды) |
|
Повышенная экскреция свободной воды |
|
Недостаточность возопрессина (вазопрессинзависимый несахарный
диабет) |
|
Воздействие лекарственных препаратов (препараты лития,
амфотерицин В, фоскарнет, антогонисты вазопрессиновых рецепторов и т.д.) |
|
Почечный дефект (вазопрессиннезависимый несахарный диабет) |
|
Гипернатриемия вследствие избытка натрия |
«Настройка» осморегуляции на новый уровень (эссенциальная
гипернатриемия) |
|
Эндокринные нарушения |
Болезнь Кушинга |
|
Первичный альдостеронизм |
|
Увеличение потребления натрия |
Повышенное поступление |
Per os |
Гипертонические рвотные средства |
|
Неправильное приготовление препаратов |
|
Прием солевых таблеток |
|
Питье соленой (морской) воды |
|
Парентерально |
Введение соды (гидрокарбоната натрия) |
Примечание. Наиболее часто, по мнению большинства авторов (Gennari
F.J. et al., 1974; Rose B.D. et al., 1994; Palevsky P.M. et al., 1998),
встречаются виды гипернатриемий, связанных с потерей воды.
Кратко рассмотрим основные этиологические причины гипернатриемии и
их последствия. Как мы указавали, первая общая причина – гипернатриемия
вследствие дефицита воды, а среди них достаточно важная и часто встречающаяся –
неадекватное потребление воды. Как известно (Папаян А.В. и соавт., 2001), в
норме облигатные потери жидкости (потери воды через легкие, кожу, почки,
выводящие осмотическую нагрузку с максимально концентрированной мочой)
составляют у детей старшего возраста и взрослых приблизительно 1000 мл/сут (у
доношенных здоровых новорожденных от 50-60 мл/кг в первые сутки жизни до 100-120
к концу раннего неонатального периода, у недоношенных – выше). При этом потери
натрия могут быть значительно меньше. Таким образом, если потребление воды
незначительно, а потери как натрия, так и воды продолжаются, то развивается
гипернатриемия. Как правило, это состояние развивается у больных, ограниченных в
потреблении жидкости (энтерально или парентерально) или адипсии (недостаточной
стимуляцией жажды). Последнее состояние у новорожденных описано при поражении
ЦНС.
Увеличение неощутимых потерь свободной воды может происходить через
кожу, ЖКТ, почки. Все эти состояния достаточно часто встречаются в клинической
практике. Через кожу происходит большое увеличение неощутимых потерь воды при
лихорадке или повышении температуры окружающего воздуха. В таблице 98 указаны
величины неощутимых потерь воды у новорожденных при некоторых методах терапии.
Неощутимые потери воды увеличиваются и при повреждении кожи. Например, высокие
потери наблюдаются у детей с диссеминированным эксфолиативным дерматитом. Еще
более значительные потери наблюдаются при ожогах. При всех ситуациях, связанных
с повреждением кожи, повышение неощутимых потерь воды увеличивается еще больше
при использовании кремов и мазей, являющихся гиперосмотическими и вытягивающих
воду через поврежденную кожу. Особое место в этиологии гипернатриемий занимают
гипернатриемии, связанные с почечными потерями воды. У этой категории больных
отмечается полиурия, то есть повышен отток мочи. Полиурия всегда является
следствием уменьшения реабсорбции воды в канальцах почки. Установлено (Waise A.,
Fisken R.A., 2001; Nguyen M.K., Kurtz I., 2008), что потери воды почками могут
быть первичными – в результате снижения реабсорбции свободной воды, или
вторичными – за счет увеличения потерь облигатной воды. В таблице 176 приведена
классификация причин гипернатриемии вследствие потерь воды почками.
Эти механизмы особенно необходимо учитывать при проведении
энтерального и парентерального питания у детей.
Рассмотрим это на конкретном примере. Ребенок 11 лет с массой тела
35 кг, находящийся на энтеральном питании через зонд. Концентрация натрия
сыворотки крови составляет 154 ммоль/л. Объем мочи за сутки составляет 750 мл,
а ее осмоляльность – 320 мосм/кг Н О. Через зонд вводят 750 мл смеси, содержащей
40 г белка, 25 г глюкозы, 50 ммоль натрия хлорида и 25 ммоль калия хлорида. В
процессе метаболизма поступившего белка образуется 240 мосм мочевины. Еще примерно 150 мосм осмотически активных
веществ добавляются за счет натрия, калия и других анионов. Таким образом,
осмолярная нагрузка у больного составит 370 мосм за сутки. Если максимальная
осмолярность мочи, которая может быть у больного в данном состоянии, составляет
350 мосм, то минимальный объем мочи, необходимый для выведения такой осмолярной
нагрузки, составит 1110 мл/сут. Дополнительные неощутимые потери жидкости будут
составлять миниум 350 мл. Следовательно, обьем жидкости должен составлять не
менее 1460 мл/сутки. В разбираемом нами примере дефицит воды составит 710 мл, и у данного больного разовьется гипернатриемия. Считают,
что это основной механизм развития гипернатриемии у детей вследствие нахождения
их на искусственном вскармливании (Whitmire S.J., 2008). За рубежом подобные
случаи достаточно часто описывались в 60-70-х гг. прошлого века (Ross E.J.,
Christie S.B.M., 1969; Gennari F.J., Kassirer J.P., 1974) и являлись одной из
важных причин так называемой смерти в пеленках.
Таблица 176. Классификация причин гипернатриемии вследствие потерь
воды почками
|
Повышение экскреции осмотически активных веществ и потерь
облигатной
воды (вторичная полиурия) |
Повышенная нагрузка осмотически активными веществами |
Осмотические диуретики |
Осмотические диуретики |
|
Ангиографические контрастные вещества |
|
Гипергликемия
(глюкозурия) |
Сахарный диабет и т.д. |
|
Повышение мочевины |
ОПН (стадия выздоровления) |
|
Значительное потребление белков
(энтерально и парентерально) |
|
Холестирамин |
|
Нарушение реабсорбции хлористого натрия
в почечных канальцах |
Неолигурическая почечная недостаточность |
|
Применение диуретиков |
|
Интерстициальная почечная патология (пиелонефрит и т.д.) |
|
Нарушение реабсорбции свободной воды (первичная полиурия) |
Дефицит вазопрессина (несахарный диабет вследствие дефицита) |
Идиопатический |
|
После удаления гипофиза |
Хирургического |
|
Травматического |
|
Опухоли |
Метастатические |
|
Первичные |
|
Смешанная группа |
Гранулема |
|
Гистиоцитоз |
|
Инфекции |
|
Сосудистые нарушения |
|
Почечный дефект (вазопрессинрезистентный несахарный диабет) |
Врожденный |
|
Приобретенный |
Повреждение почечных канальцев |
|
Хроническая интерстициальноинфильтративная патология |
Амилоидоз |
|
Множественная миелома |
|
Пиелонефрит |
|
Синдром Шегрена |
|
Дефекты дистальных канальцев и/или собирательных протоков |
Серповидноклеточная анемия |
|
Нефрокальциноз |
|
Хроническая обструктивная уропатия |
|
Гипокалиемическая нефропатия |
|
Медуллярная кистозная болезнь |
|
Поликистозная болезнь |
|
Блокада рецепторов |
Лекарственные средства |
|
Гиперкальциурия |
Что касается первичной полиурии (гипернатриемия вследствие потерь
почками свободной воды), то гипернатриемия развивается из-за нарушения
реабсорбция свободной воды. При этих ситуациях, хотя экскреция натрия находится
в пределах нормы, но при неадекватном потреблении и нарушении реабсорбции воды
быстро развивается нарушение объема и гипернатриемия. Эти состояния делят (Rose
B.D., 1994; Palevsky P.M. et al., 1996) на две группы:
– несахарный диабет вследствие дефицита вазопрессина – потеря
свободной воды у больных происходит за счет снижения или отсутствия
циркулирующего АДГ;
– вазопрессин-резистентный или нефрогенный несахарный диабет –
потеря свободной воды происходит за счет нарушения реакции концентрирующего
сегмента почки на АДГ. Интересно, что значительное увеличение экскреции
кальция ухудшает реабсорбцию воды
в концентрирующем сегменте. Установлено (Palevsky PM., 1998), что
гиперкальциурия блокирует выработку цАМФ и изменяет полярную структуру воды.
Эффект непродолжительной гиперкальциурии обратим. Другим эффектом обладает
хроническая гиперкальциурия. Считают (Gennari F.J., 1998), что хроническая
гиперкальциурия вызывает повреждение дистальных канальцев и собирательных трубочек и часто приводит к развитию нефрокальциноза. В результате этого развивается стойкое нарушение
концентрационной функции почки.
Достаточно часто изменения концентрации натрия обусловлены
значительными потерями воды через желудочно-кишечный тракт. Как мы уже отмечали
(см. таблицу 167), содержание натрия в гастроинтерстициальных жидкостях всегда
ниже, чем в плазме крови. Поэтому при потере жидкости через ЖКТ, например при
рвоте, вода теряется в избытке по сравнению с натрием, и у больных развивается
гипернатриемия. Потери жидкости и натрия при диарее зависят, как известно, от
механизма диареи.
При проведении перитониального диализа вероятность развития
гипернатриемии зависит от осмоляльности диализной жидкости. Если диализ
проводится жидкостью с осмолярностью больше, чем плазма, например, 10% раствором
глюкозы, то может развиться гипернатриемия.
Наконец, гипернатриемия, связанная с чрезмерным потреблением
натрия. Конечно, в клинической практике чаще всего она связана с переливанием
гидрокарбоната натрия (соды). Парентеральное введение гипертонического раствора
(4% натрия гидрокарбонат) приводит к удалению воды из внутриклеточного
пространства, развивается осмотический диурез и гипернатриемическая
дегидратация.
Клиническая картина
Как и при других электролитных расстройствах, клиническая картина
при гипернатриемии подчиняется четырем закономерностям. Во-первых, клиника во
многом зависит от степени гипернатриемии и скорости ее развития. Кроме того,
большое значение имеет возраст ребенка. Во-вторых, нет четкой зависимости
клиники от концентрации натрия в сыворотке или плазме крови. В-третьих, нет
специфических симптомов, характерных только для гипернатриемии. В-четвертых,
достаточно часто трудно клинически дифференцировать гипернатриемию от проявлений
основного заболевания. Тем не менее при любой гипернатриемии у больных есть
общее – признаки и симптомы гипернатриемии в значительной степени отражают
дисфункцию ЦНС.
В патогенезе симптомов гипернатриемии выделяют несколько основных
механизмов, определяющих клиническую картину. При быстром развитии
гипернатриемии резко повышается осмоляльность плазмы крови, создающая
осмотический градиент между внутрии внеклеточной жидкостью тканей ЦНС,
приводящий к быстрому выходу воды из нейронов.
При сочетании гипернатриемии с дегидратацией возникают
внутримозговые нарушения гемодинамики, прежде всего в венах, что иногда приводит
к тромбозу.
Нарушения функции клеточной мембраны часто сопровождается
нарастанием уровня внутриклеточного натрия (особенно при хроническом развитии
гипернатриемии), что нарушает метаболическую активность клеток ЦНС (Arieff A.I.
et al., 1976; Adrogu H.J. et al., 2000).
У новорожденных детей в клинике чаще всего отмечают недостаточную
прибавку или потерю массы тела, метаболический ацидоз, гемодинамические
нарушения (тахикардия, артериальная гипотензия). У части детей отмечается
тахипноэ, характерный высокочастотный крик. Отмечается олигурия, относительная
плотность мочи высокая. Как правило, повышена концентрация мочевины в крови. При
выраженной или быстро наступившей гипернатриемии, например на фоне лечения
гидрокарбонатом натрия, возможны судороги (из-за обезвоживания нейронов), а у
недоношенных, особенно у глубоконедоношенных детей, – развитие
внутрижелудочковых кровоизлияний. Достаточно часто развивается летаргия и кома (Шабалов
Н.П., 2006; Finberg L. et al., 1955; Ross E.J. et al., 1969; Snyder N.A. et al.,
1987). Некоторые авторы (Morris-Jones P.H. et al., 1967; Br ck E. et al., 1968;
Hogan G.R. et al., 1969) отмечают, что судороги у новорожденных при
гипернатриемии, даже при развитии комы, бывают чрезвычайно редко.
Что касается детей более старшего возраста, то у них в клинике
преобладают неврологические расстройства, хотя считают (Hiromatsu K. et al.,
1994), что, как правило, клиническая картина появляется, только если уровень натрия превышает 160 ммоль/л.
При быстром развитии гипернатриемии отмечается жажда (при сохраненном сознании),
апатия, раздражительность, прогрессирующая мышечная ригидность, тремор,
повышение сухожильных рефлексов, атаксия, иногда судороги. При дальнейшем
прогрессировании гипернатриемии развивается выраженное угнетение сознания,
иногда – глубокая кома.
При медленном развитии гипернатриемии картина несколько иная (Ross
E.J. et al., 1969; De Villota E.D. et al., 1973). Начальные проявления, как
правило, заключаются в спутанности сознания и/или повышенной раздражительности
(чаще у детей младшего возраста). У некоторых больных наблюдается гиперрефлексия,
миоклонические подергивания, судороги.
При тяжелой гипернатриемии описано (Lima E.Q. et al., 2006)
развитие рабдомиолиза, приводящего к возникновению острой почечной
недостаточности.
При исследовании спиномозговой жидкости находят (Arieff A.I. et al.,
1973) ксантохромию, протеинрахию. На электроэнцефалограмме (Arieff A.I. et al.,
1973) больных с гипернатриемией обнаруживают генерализованную активность
медленных волн, а иногда и типичные признаки эпилепсии.
Как правило (Gullans S.R. et al., 1993; Palevsky P.M., 1998),
тяжелая гипернатриемия у детей в отличие от гипонатриемии, развившейся у
взрослых, приводит к развитию тяжелых неврологических расстройств. Обычно
осложнения включают глубокую умственную отсталость и очаговые неврологические
дефекты (гемиплегии и параплегии).
Лечение
Диагностический и терапевтический подходы к гипернатриемии
представлены на рисунке 89. Как видно из рисунка, при ведении больных с
гипернатриемией, по сути, имеют значение три вопроса:
1) Имеется ли у больного клиника или гипернатриемия протекает
бессимптомно?
2) Состояние объема жидкости у больного.
3) Если существует дефицит объема жидкости, то связан ли он со
снижением общего натрия организма?
Главный вопрос в данной клинической ситуации – скорость возмещения
воды. Представляется, что это положение хорошо иллюстрирует рисунок 90 из работы
Adrogu H.J., Madias N.E., опубликованной в 2000 году.
Как видно из рисунка, в первые минуты после развитии гипернатриемии
(гиперосмии) происходит уменьшение внутриклеточной воды в нейронах, что приводит
к «сжатию» мозга и увеличению осмолярности. Частичное восстановление объема
мозга происходит через несколько часов за счет поступления электролитов в
нейроны (быстрая адаптация). В течение семи суток происходит полное
восстановление объема нейронов в результате накопления в них органических
осмотически активных соединений (медленная адаптация), но при этом сохраняется
высокая осмолярность. Медленное изменение осмолярности предупреждает развитие
отека мозга, поскольку медленное выведение электролитов и утилизация
органических осмоактивных веществ находится в балансе с темпам поступления воды
в нейроны. Напротив, быстрая коррекция осмолярности может привести к отеку
мозга, поскольку поступление воды в нейроны опережает утилизацию органических
соединений и выведение электролитов. Таким образом, агрессивная терапия может
приводить к развитию серьезных неврологических нарушений, как последствий отека
мозга.
Как мы указали, некоторые исследователи считают (Oster J.R. et al.,
1999; Adrogu H.J. et al.,
2000), хотя встречается противоположное мнение, что быстрое
возмещение объема может привести к отеку мозга, потому что разведение плазмы
происходит с большей скоростью, чем внутриклеточной жидкости тканей ЦНС. При
этом в плазме осмотический градиент меньше, чем в нейронах. Это приводит к тому,
что вода начинает усилено перемещаться в нейроны, следовательно, развивается
внутриклеточный отек мозга, проявляющийся в клинической
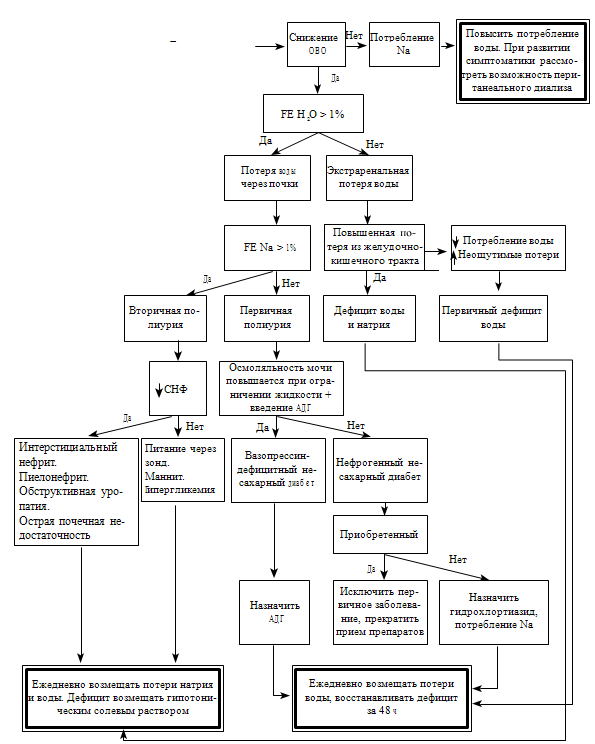
Рисунок 89. Диагностический и терапевтический подходы к гипернатриемии (Buerkert J., 1987)
Таблица 177. Характеристика растворов для лечения гипернатриемии
|
Название раствора
|
Содержание натрия
(ммоль/л)
|
Объемное распределение
во внеклеточной жидкости (%)
|
|
5% водный раствор декстрозы |
0
|
40
|
|
0,2% раствор натрия хлорида в 5% растворе декстрозы |
34
|
55
|
|
0,45% водный раствор натрия хлорида |
77
|
73
|
|
Лактат Рингера |
130
|
97
|
|
0,9% водный раствор натрия хлорида |
154
|
100
|
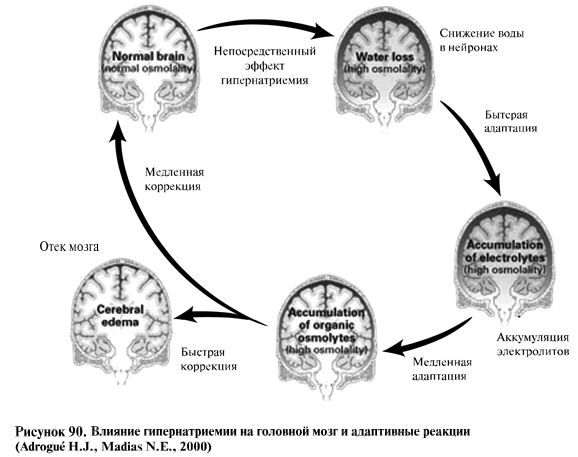
При этом врач должен себе отдавать отчет, что от выбора раствора
может зависеть жизнь больного. Рассмотрим это на примере. 16-летний мальчик с
массой тела 70 кг и уровнем сывороточного натрия = 162 ммоль/л. Общий объем
жидкости в его организме составляет 42 литра (0,6 х 70). Для коррекции
гипернатриемии врач в качестве инфузируемого раствора выбрал
0,9% раствор натрия хлорида. Введение 1,0 литра такого раствора
уменьшит содержания натрия в сыворотке крови всего на 0,2 ммоль/л (согласно
формуле ([154-162)] : (42+1) = 0,2). Таким образом, хотя концентрация натрия в
инфузированном растворе и меньше, чем концентрация у больного, этого
недостаточно, чтобы существенно снизить концентрацию натрия у него в сыворотке
крови. А если при этом у пациента продолжаются потери жидкости в большей
степени, чем натрия, то сывороточное содержание последнего может и увеличиться,
ухудшая течение гипернатриемии.
Рассмотрим лечение согласно выделенным основным этиологическим
факторам развития гипернатриемии (см. таблицу 175).
У больных с гипернатриемией вследствие возрастания
неощутимых потерь воды лечебная тактика будет прежде всего состоять во введении
количества воды, необходимой для коррекции гипернатриемии. Дефицит воды можно
вычислить по следующей формуле:
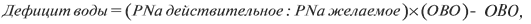
где ОВО соответствует 60% имеющейся массы тела.
Приведем клинический пример. Ребенок с массой тела 30 кг,
заболевший острым пиелонефритом. В клинической картине: заторможенность,
артериальная гипотония, лихорадка до 40 °С в течение 3 суток. Содержание натрия
в сыворотке крови = 160 ммоль/л. У данного больного, вероятно, гипернатриемия
связана с неощутимыми потерями воды за счет гипертермии. Общий дефицит воды у
него можно рассчитать по приведенной формуле.
Дефицит воды = 160 : 140 × (0,6 × 30 кг) ×
0,6 × 30 кг = (1,14 х 18) × 18 = 2,52 литра
Несколько другой подход должен быть у больных с гипернатриемией,
вследствие потерь почками воды. Как правило, у таких больных имеется снижение
диуреза в той или иной степени, осмоляльность мочи приближается или равна
осмоляльности плазмы. При проведении регидратации наблюдается неадекватный темп
диуреза и снижение осмолярности мочи. Считают (Lien Y.H. et al., 1990), что
лечебные подходы к данной категории больных могут быть следующие:
– возмещение дефицита воды;
– возмещение продолжающихся потерь воды;
– уменьшение почечной экскреции свободной воды (необходимо
дефференцировать вазопрессин-дефицитный и вазопрессин-резистентный несахарный
диабет).
Наиболее информативным и приемлемым дифференциальным тестом, по
мнению большинства исследователей (Barsoum N.R., Levine B.S., 2002; Nguyen M.K.,
Kurtz I., 2003; Schwaderer A.L., Schwartz G.J., 2005; Liamis G. et al., 2006)
является проба с ограничением жидкости и с последующим введением аналогов
вазопрессина (концентрационный тест Миллера). В разных источниках имеются
некоторые различия, касающиеся проведения этого теста. Мы приведем его описание
согласно описанию, данному в учебном пособии «Диагностика и лечение эндокринных
заболеваний у детей и подростков», написанного коллективом авторов под редакцией
Шабалова Н.П. (2003), не только потому, что данное пособие рекомендовано в
качестве учебного для профессионального образования врачей-педиатров, но и
потому, что многие годы работая с авторами данной монографии, убеждены в их
высошайшем профессионализме и компетентности.
Необходимым условием для проведения теста является наблюдение за
больным по двум причинам. Во-первых, чтобы он не употреблял жидкость, а
во-вторых, для своевременного выявления осложнений. Лисс В.Л. и соавт. считают,
что у детей проведение теста необходимо начинать в 6 часов утра. Перед началом
теста необходимо больного взвесить и определить осмолярность мочи и плазмы
крови. Прием жидкости и еды прекращают. Тщательно следят за тем, чтобы больной
тайком не пил воду. Далее каждые 1-2 часа больного взвешивают, измеряют объем,
относительную плотность и осмоляльность мочи. Тест прекращают, когда
осмоляльность мочи не увеличивается больше чем на 30 мОсм/кг на протяжении 3
часов подряд, а осмоляльность крови достигает 295-300 мОсм/кг. Некоторые авторы
(Liamis G. et al., 2006) считают, что тест может быть прекращен, если часовая разница
осмоляльности не станет меньше 50 мосм/ч.
NB. Необходимо очень тщательно следить за весом больного и другими
признаками дегидратации, так как у них может развиться глубокое обезвоживание.
Поэтому если ребенок теряет более 5% массы тела, то данная часть
теста должна быть прекращена. Вышеописанная первая часть теста предназначена для
обезвоживания организма и максимальной стимуляции эндогенной выработки АДГ. У
детей для этого обычно требуется 4-9 часов (у взрослых 12-16 часов), максимум 18 часов ограничения
воды и пищи.
Как только осмоляльность мочи стабилизируется или произойдет
значительная потеря веса, то приступают ко второй части теста: детям в возрасте
от 1 до 12 лет вводят интраназально адиуретин СД в дозе 3,5 мкг (1 капля) на 5
кг массы тела и каждый час в течение 4 часов определяют осмоляльность мочи и
плазмы крови. Подросткам старше 12 лет и взрослым вводят препараты АДГ подкожно
(аргипрессин в дозе 5 ед. или десмопрессина ацетат в дозе 1 мкг). Проводят
измерение осмоляльности мочи и плазмы крови, взятых через 30, 60, 120 минут.
Подсчитывают соотношение осмоляльность мочи/осмоляльность плазмы (ОМ/ОП). У
детей до года данный тест проводят в исключительных случаях, поскольку
концентрационная функция почек у младенцев снижена и он мало информативен.
У здоровых детей максимальная осмоляльность мочи достигается
максимум за 18 часов и находится в интервале между 850 и 1440 мОсм/кг.
Осмоляльность плазмы, как правило, не изменяется, хотя может незначительно
возрасти. После введение препаратов АДГ осмоляльность мочи не изменится либо
уменьшится или возрастет, но не более чем на 10%. Соотношение ОМ/ОП будет больше
1, то есть максимальная осмолярность плазмы на всех этапах проведения теста
будет выше, чем максимальная осмоляльность мочи. Связано это с тем, что
максимальная стимуляция эндогенной выработки АДГ (длительное ограничение
жидкости) приводит конечную мочу в равновесие с интерстицием, а соответственно,
дополнительное введение вазопрессина не имеет эффекта. В таблице 178
представлены диагностические подходы к трактовке ренальных потерь воды.
Таблица 178. Методика подхода к дифференциальной диагностике
гипернатриемии за счет ренальных потерь воды (Buerkert J., 1987)
|
Состояние полиурии
|
Аргининвазопрессин плазмы |
Отношение осмолярности мочи и плазмы |
Экскретируемая фракция натрия |
Осмолярность плазмы после ограничения воды
|
|
до АДГ
|
после АДГ
|
|
Вторичная полиурия
(потеря облигатной воды) |
↑
|
≥ 1
|
10-15%
|
–
|
–
|
|
Первичная полиурия
(потеря свободной воды) |
–
|
–
|
> 1,0%
|
–
|
–
|
|
АДГ-дефицитное |
↓
|
< 1
|
–
|
НИ
|
↑
|
|
АДГ-резистентное |
↑
|
< 1
|
–
|
НИ
|
НИ
|
Примечание. НИ – нет изменений.
Необходимо отметить следующие: по мнению ряда исследователей (Kraft
M.D. et al., 2005), у больных после травматической гипофизэктомии
мочеобразование характеризуется трехфазностью. В начальной фазе отмечается
полиурия с тенденцией к гипернатриемии. Затем, через несколько дней, наступает
вторая фаза, во время которой отток мочи возвращается к нормальному уровню и
резко возрастает осмолярность мочи. Считают (Yang Y.F. et al., 2005), что в этой
фазе уровень АДГ в плазме не находиться под физиологическим контролем, поскольку
избыток его поступает из разрушенных нервных волокон в гипоталамусе. В этот
период лечение должно быть крайне осторожным, потому что больные склонны к
резкому переходу от состояния гипернатриемии к острой водной интоксикации,
особенно если потребление воды (энтеральное и/или парентеральное) не будет
снижено. В третьей фазе выделившийся вазопрессин катаболизируется, что приводит
к значительным потерям воды через почки.
Как мы уже указали, у небольшой части больных с гипернатриемией она
развивается вследствие избыточного потребления натрия без уменьшения объема
жидкости. Как правило, им для коррекции гипернатриемии достаточно введения
определенного количества (см. главу 15) свободной воды. В редких случаях, когда
развивается тяжелая гипернатриемия, единственным эффективным способом является
диализ, обычно перитониальный. При этом используемый диализат должен иметь
осмолярность гораздо больше, чем плазма больного. В противном случае если в
брюшную полость вводят диализат, имеющий осмолярность меньше осмолярности плазмы
больного, внутрибрюшная жидкость согласно второму закону термодинамики (изоосмолярности)
переместится из брюшной полости в сосуды, вызвав гиперволемию, а возможно, и
развитие сердечной недостаточности. Поэтому до начала проведения перитониального
диализа необходимо удостовериться в том, что осмолярность вводимого диализата
превышает осмолярность плазмы больного. Более того, это обязательно должно быть
сделано не с помощью расчетных методов, а с помощью осмометра, потому что, как
мы уже отмечали, осмолярность рассчитанная и фактическая могут существенно
отличаться (на 20-30 мосмоль/л).

