Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5.2. Основные характеристики службы охраны здоровья матери
и ребенка в ДФО
Еще в 1979 году на XXXII сессии Всемирной ассамблеи здравоохранения
была принята резолюция WHA 32,42, в которой сформулирована долгосрочная
программа ВОЗ по охране материнства и детства. Эта резолюция: «… настоятельно
призывает государства-члены… уделять должное и полное внимание удовлетворению
медико-санитарных и других потребностей матерей, детей и семьи, обеспечивая для
этого соответствующее распределение национальных
ресурсов; способствовать разработке специальных правительственных постановлений и законов для обеспечения бесплатного медицинского обслуживания,
по крайней мере, в периоды повышенного риска: беременности, родов и первых лет
жизни, когда для выживания ребенка необходимы грудное вскармливание, иммунизация
и лечение инфекционных и паразитарных заболеваний».
В соответствие с вышеуказанной резолюцией, были сформированы основные задачи
службы охраны здоровья матери и ребенка. В качестве основных задач
рассматривались: укрепление здоровья женщин и детей, профилактика
заболеваний, их эффективное лечение и реабилитация, а также сохранение
здоровья семьи и подрастающего поколения. В качестве дополнительных –
подготовка и обучение персонала ЛПУ службы ОЗМиР, проведение научных
исследований, управление службой и оценка результатов ее деятельности. К
основным компонентам службы отнесены: организация медицинского обслуживания,
социальные мероприятия, оценка и устранение отрицательного влияния на здоровье
подрастающего поколения факторов окружающей среды и экономические аспекты.
Современный этап развития отечественной системы охраны здоровья
матери и ребенка знаменуется, прежде всего, ее реформированием,
главной движущей силой которого является комплекс проблем национальной системы
здравоохранения, включая проблему низкой социально-экономической эффективности
ее деятельности.
В ходе проводимой реформы современная система здравоохранения переживает значительные организационно-правовые и содержательные преобразования:
создана законодательная база для здравоохранения, направленная на
децентрализацию государственной системы медицинского обслуживания и управления
здравоохранением; реализуется система обязательного медицинского страхования, проводится структурная перестройка отрасли и ее
отдельных служб, таких как служба ОЗМиР. Параллельно развивается частный
сектор здравоохранения.
Несмотря на это, функционирование службы ОЗМиР региона сталкивается с определенными трудностями: снижением качества медицинской
помощи женщинам и детям; увеличением числа заболеваний социально опасного характера;
высоким уровнем перинатальной смертности и низкой рождаемостью, отрицательным естественным приростом населения; недостаточным
финансированием ЛПУ службы ОЗМиР и декларативным характером Программы государственных гарантий оказания бесплатной медицинской помощи. Их наличие
обусловлено утратой комплексного подхода к охране здоровья матери и ребенка,
деформированием системы медицинской профилактики, снижением доступности
квалифицированной медицинской помощи для значительной части семей региона,
развитием неконтролируемой теневой экономики в отрасли здравоохранения.
Кроме того, на состояние системы ОЗМиР Дальнего Востока России оказывает влияние отсутствие четкой и последовательной, должным образом подкрепленной в правовом, организационном и финансовом отношении государственной
и региональной политики в области охраны здоровья женщин и детей. Правовое
обеспечение отстает от развития общественных отношений, складывающихся в сфере ОЗМиР.
Более того, несовершенное законодательство в ряде случаев сдерживает позитивные
процессы в рассматриваемой сфере деятельности.
Проблемы, возникающие в отрасли здравоохранения в целом и в службе
ОЗМиР в частности, должны быть урегулированы соответствующими органами
управления. Однако региональная система управления здравоохранением в настоящее время находится в критическом состоянии, а ее деятельность – одна из
самых наболевших проблем ДФО. Длительный период в регионе не были определены
приоритетные цели в сфере охраны матери и ребенка, стала разрушаться система
профилактических технологий в акушерстве и педиатрии. Таким образом,
объективные социально-экономические и политические причины пока не позволили
создать региональную систему управления службой ОЗМиР, которая бы обеспечивала
стабильное и полноценное развитие службы в ДФО.
Для устранения этих негативных явлений необходимы, в первую
очередь, совершенствование организации работы ЛПУ службы ОЗМиР и управления ими,
разработка регламентации этого процесса в условиях региона, дальнейшее
углубление и развитие демократических начал и повышения эффективности управления
службой.
Если характеризовать службу ОЗМиР региона исходя из положений Концепции развития здравоохранения России до 2020 года, то
стратегической целью является повышение здоровья женщин и детей до уровня
лучших мировых показателей. Обеспечить эту цель следует с помощью реализации
нескольких относительно неотложных задач, в частности: повышения доступности, качества и безопасности медицинской помощи каждой семье и ее членам при
условии сохранения и укрепления традиционной стройной отечественной структуры
здравоохранения, основанной на этапности оказания медицинской помощи,
комплексной стандартизации и формировании вертикальных и горизонтальных
маршрутов движения пациентов, формирования расчетной потребности и организация
сети межтерриториальных амбулаторно-поликлинических диагностико-лечебных
центров и отделений, учитывающих одновременно необходимость приближения
медицинской помощи, как к отдельной семье, так и населению в целом.
Совершенствование выездных форм медицинской помощи, особенно для труднодоступных
территорий Российских провинций. Восстановление и укрепление промышленной
медицины на государственных и частных предприятиях, включая медико-санитарные
части, врачебные и фельдшерские здравпункты. Возможность введения системы врачей
общей практики, обслуживающих одновременно и взрослых и детей, в сельских и
в отдаленных регионах, при невозможности создания полноценного
педиатрического участка и при условии общего числа детей до 400 и взрослого
населения до 1 000 у одного врача общей практики. Введение в поликлиниках
новой номенклатуры: «участковый терапевт широкого профиля» и «участковый
педиатр широкого профиля» − участковых врачей, которые прошли одновременно
подготовку по смежным специальностям (хирургия, акушерство, неврология,
отоларингология, аллергология, нефрология и пр.), при сохранении и
укреплении в крупных консультативных поликлиниках института узких специалистов.
Требование современности − развитие разнообразных формы
общественно-государственного и частно-государственного партнерства в сфере
охраны здоровья женщин и детей, развитие участия частной медицины, некоммерческих организаций в выполнении государственного заказа в сфере
охраны здоровья матери и ребенка.
Основной акцент в современной службе ОЗМиР должен быть сделан на
профилактике и организации эффективной первичной помощи. Поэтому необходима реструктуризация производства медицинских услуг женщинам и
детям, опережающая развитие системы первичной помощи, программ раннего выявления и профилактики заболеваний и патологических синдромов. А
также увеличение объема и эффективности помощи на уровне первичного звена и сокращение объемов госпитальных затрат.
В кадровой структуре российского здравоохранения доля врачей ПМСП не
превышает 25 % против 45-55 % в экономически развитых странах. Частота
направления врачами первичного звена к узким специалистам на Западе составляет 4-10 %, в России – более 30 %. До 80 % плановых
хирургических вмешательств можно проводить в отделениях амбулаторной хирургии.
По оценкам экспертов, объем госпитализаций в России является завышенным, доля
расходов на стационарное лечение в России аномально высока – более 60 %
затрат на госпитальную помощь против 30-40 % в западноевропейских странах.
Основой успешной деятельности ЛПУ службы ОЗМиР является выбор наиболее
эффективных методов управления по отношению ко многим составляющим медицинской
деятельности, в том числе и к экономическим ресурсам. В настоящее время все
большее значение имеют экономические методы управления. К ним относится система экономических приемов и рычагов, с помощью которых осуществляется влияние на ЛПУ с целью наиболее эффективного
достижения поставленной цели и обеспечения единства интересов общества, медицинского персонала и отдельного пациента.
Тенденции развития службы ОЗМиР на Дальнем Востоке России в последние годы
ставят перед органами управления сложный комплекс проблем, который требует
научных подходов и теоретически осмысленных и взвешенных решений. Применять в ДФО общепринятые для России методики
планирования и прогнозирования медицинской помощи женщинам и детям следует с
определенной долей осторожности, поскольку каждый регион имеет свои, только ему
свойственные географические, транспортные, климатические и экономические
особенности, что отражается на формировании патологии у женщин и детей.
Кроме показателей здоровья женщин и детей, которые косвенно
характеризуют и являются отражением эффективности производства медицинских
услуг того или иного уровня качества и безопасности, а также эффективности работы ЛПУ службы ОЗМиР, необходимо рассматривать их работу с точки зрения выполнения задач управляющих и исполняющих субъектов службы.
Субъекты производственной системы делятся на две большие группы: группа управляющая и группа исполняющая, со своими, присущими только этой группе, функциями
(рис. 43).

Рис. 43. Основные функции субъектов системы
охраны здоровья матери и ребенка
Следует отметить, что управляющие субъекты системы сегодня дезорганизованы, слабо адаптированы к управлению ЛПУ в рыночных условиях, что
значительно снизило их эффективность. Еще большие потери понесли исполняющие
субъекты за счет снижения мотивации к качественной работе и самоконтролю.
Любая система, в том числе и система производства медицинских услуг
женщинам и детям, должна работать в единой организационной технологии,
которая соответствует определенным принципам современного
менеджмента. При переходе к новой модели управления ЛПУ службы ОЗМиР три
основные понятия, применявшиеся в прошлом, приобретают новые, дополнительные оттенки. Вот эти понятия: клиент (потребитель медицинских услуг), технологический процесс и результат.10
Внутренняя среда ЛПУ службы ОЗМиР – это взаимодействие структурного,
технологического (процессуального) и результирующего компонентов, а внешняя
(окружающая) среда ─ это все разнообразие взаимодействующих элементов, начиная
от правительственных институтов, кончая пациентами (женщины и дети).
Следует отметить, что система производства медицинских услуг женщинам и детям относится к разряду «открытых систем», которые
находятся в сложных взаимосвязях с окружающей средой (рис. 44).
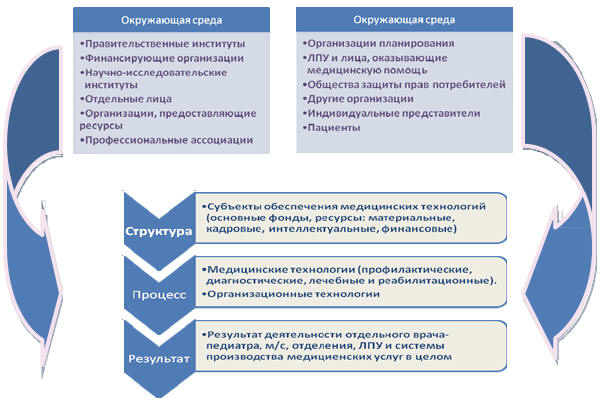
Рис. 44. Организационная среда производства медицинских
услуг женщинам и детям
Кроме показателей здоровья пациентов, которые косвенно являются отражением
уровня доступности, качества и безопасности производства медицинских
услуг женщинам и детям, необходимо рассматривать работу ЛПУ службы ОЗМиР с точки
зрения условий стандартизации и выполнения стандартов. Эти условия анализируются
с позиции реального состояния структурных, технологических и результирующих
элементов службы ОЗМиР, где:
I. структура − основные фонды и ресурсы (кадровые, материальнотехнические и финансовые);
II. технологии − процесс производства медицинских услуг
(порядки и протоколы);
III. результаты – медицинские (состояние здоровья обслуживаемых контингентов населения), социальные (уровень удовлетворенности
произведенными услугами) и экономические (соотношение нормативных и
фактических затрат).
В управлении производством медицинских услуг женщинам и детям
вся деятельность ЛПУ службы ОЗМиР рассматривается в виде процессов и
систем (рис. 45).
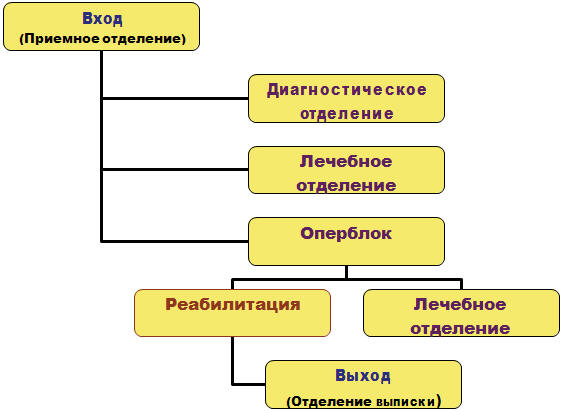
Рис. 45. Модель процесса производства
медицинских услуг женщинам и детям
На основании исследования основных элементов системы охраны здоровья матери и ребенка строится ее анализ.11 Вполне естественно, что для ЛПУ
службы ОЗМиР, как производственной системы, основополагающим моментом является
максимально возможный уровень здоровья пациента в результате оказанной
медицинской помощи.
Оценку результатов деятельности службы ОЗМиР следует проводить исходя из периодов медицинского обслуживания: антенатальный период, родовой акт, постанатальный период и период ухода за матерью и ребенком. При этом необходимо
учитывать следующие факторы: число и материально-техническое состояние ЛПУ
службы ОЗМиР, численные и качественные характеристики персонала, наличие
ограничений связанных с культурными, социальными, экономическими и другими
факторами препятствующими достижению оптимальных результатов по обеспечению
приемлемого уровня доступности, качества и безопасности медицинской помощи
матери и ребенку.
Анализ – это сравнение фактических и теоретически программированных
(смоделированных) результатов деятельности. Системный анализ – это анализ
деятельности не отвлеченного объекта, а системы в целом, во всем многообразии
условий, связей, зависимостей не только внутри самой системы, но и с ее нынешним
окружением (прим. авторов).
Современная медицинская помощь женщинам и детям представляет собой сложную систему, предполагающую взаимодействие врачей, медсестер и другого
медицинского персонала, сложных информационных систем, огромного количества
фармацевтической продукции, а также сложных приборов, оборудования и правил
проведения процедур. Для достижения высоких результатов эти сложные элементы
должны быть правильно подобраны, а усовершенствования будут зависеть от
процессов лечения и управления, которые организуют все эти многочисленные
элементы.
Структура службы ОЗМиР ДФО. Децентрализация, расширение самостоятельности и ответственности регионов за охрану здоровья подрастающего
поколения – характерная черта времени. Однако эти процессы нередко протекают
бессистемно, стихийно, с, зачастую, полярными подходами в реформировании
службы ОЗМиР в условиях становления обязательного медицинского страхования и
реформирования здравоохранения. Принятая государством в неясной форме
концепция саморазвития регионов на этапе трансформации социально-экономической
системы, привела к сильным негативным последствиям в развитии отдаленных
регионов, в первую очередь, Дальнего Востока России.
Объективно существующая неравномерность хозяйственного развития субъектов РФ,
индивидуальность социальных и природных условий, сложившихся на территориях с низкой плотностью населения, создают
предпосылки для трансформации целей, задач и методов осуществляемых
преобразований, адаптации их к специфическим характеристикам (Минакир П.А., 2003).
Хозяйственное развитие региона, его экономика в условиях мирового экономического
кризиса оказывают существенное влияние на реализацию возможностей вложения в
человеческий капитал, а именно в будущие трудовые ресурсы региона.
В этом контексте весьма важным является уточнение в начале третьего
тысячелетия состояния трех важнейших компонент, которые формируют фенотип
человека, его здоровье (Баранов А.А., 2006). Первая – состояние здоровья матери
будущего ребенка, ее образ жизни, отношение к материнству, способность к
материнству. Вторая – оценка реализации эволюционных программ: у женщины –
вынашивания и рождения; у плода – развития и рождения; у младенца – запуска
легочного дыхания, формирование газового и энергетического гомеостаза, адаптация
к новой среде обитания; у дошкольника, школьника и подростка – физического,
нервно-психического, полового развития. Третья – определение влияния на здоровье
матери, плода и ребенка социальноэкономических, экологических, средовых
факторов.
На основании анализа этих трех компонент и будут сформулированы
накопившиеся к началу третьего тысячелетия проблемы материнства и детства Дальнего Востока России, предложены возможные пути решения этих
проблем в виде реализации целевых территориальных комплексных программ. Причем следует отметить, что целевые территориальные комплексные программы
охраны здоровья женщин и детей, разработанные и внедренные в европейской части
государства, не всегда будут эффективно работать в субъектах РФ ДФО, поскольку
существует масса отличий климато-географического, социальноэкономического,
этнического и др., не учитываемых специалистамиразработчиками программы реформ
здравоохранения на уровне Федерального центра.
Действующие в территориях ДФО региональные службы охраны здоровья матери
и ребенка пока еще сохраняют структурные и технологические элементы централизованного (социалистического) здравоохранения бывшего
СССР. Поэтому, наряду с реализацией задачи сохранения лучших традиций бывшей
системы здравоохранения, требуется совершенствование форм и методов охраны
здоровья подрастающего поколения исходя из современных тенденций в системах
здравоохранения мира.
Структура службы ОЗМиР ДФО отражает реальную ситуацию, сложившуюся к 2011
году в виде сети детских областных (краевых) больниц, детских городских
больниц, инфекционных и туберкулезных больниц для детей, детских поликлиник, родильных домов, женских консультаций, перинатальных центров и
центров планирования семьи и репродукции (табл. 33).
Но даже исходя из анализа сети ЛПУ службы ОЗМиР субъектов РФ региона
становится ясным, что сеть их неоднородна и построена в различных организационных моделях. Таким образом, региональная модель
организации медицинской помощи женщинам и детям в настоящее время выражается в
виде следующих параметров:
- объемные величины структуры службы ОЗМиР, т. е. число
учреждений, число коек в стационарах, мощность учреждений амбулаторнополиклинического профиля и скорой медицинской помощи;
- объемные величины всех видов ресурсов (кадровых, материальнотехнических и финансовых);
- объемные величины медицинской помощи этой группе населения
в виде числа пролеченных больных в стационарах, числа посещений в амбулаторно-поликлинические учреждения и числа вызовов скорой
медицинской помощи;
- объемные величины структуры, ресурсов и медицинской помощи,
распределенных по отдельным экономическим зонам и уровням оказания медицинской помощи.
Формирование вышеуказанных параметров в виде нормативов и
стандартов для каждой отдельной территории наталкивается на не решенную до
настоящего времени проблему методологии прогнозирования потребности в ресурсах здравоохранения в условиях перехода экономики к рынку (Кравченко Н.А.,
1996).
Таблица 33. Сеть лечебно-профилактических
учреждений, оказывающих медицинскую помощь
женщинам и детям в 2011 г. (абс.)
|
Субъекты РФ |
Детские
областные, краевые, республиканские больницы |
Детские
городские больницы |
Инфекци-
онные больницы для детей |
Туберку-
лезные больницы для детей |
Детские само-
стоятельные поликлиники |
Родиль
ные дома |
Женские
консультации (самостоятельные и входящие) |
Перина-
тальные центры |
Центры
планирования семьи и репродукции |
|
Республика Саха
(Якутия) |
–
|
2
|
−
|
−
|
−
|
−
|
38
|
1
|
−
|
|
Камчатский край |
1
|
–
|
2
|
1
|
2
|
1
|
3
|
−
|
−
|
|
Приморский край |
–
|
8
|
10
|
7
|
10
|
7
|
19
|
−
|
−
|
|
Хабаровский край |
1
|
3
|
4
|
4
|
4
|
4
|
10
|
1
|
−
|
|
Амурская область |
1
|
1
|
−
|
−
|
−
|
−
|
7
|
1
|
−
|
|
Магаданская
область |
–
|
1
|
−
|
1
|
−
|
1
|
1
|
−
|
1
|
|
Сахалинская
область |
–
|
1
|
−
|
1
|
−
|
1
|
7
|
−
|
−
|
|
ЕАО |
1
|
–
|
−
|
−
|
−
|
−
|
1
|
−
|
−
|
|
ЧАО |
–
|
–
|
−
|
−
|
−
|
−
|
1
|
−
|
−
|
|
ДФО |
4
|
16
|
16
|
14
|
16
|
14
|
87
|
3
|
1
|
Тем не менее, проработанная на сегодняшний день система социальноэкономических нормативов здравоохранения по своей экономической сущности
представляет собой достаточно высокоорганизованную систему показателей,
выполняющих роль надежного инструмента для прогнозирования и перспективного
планирования службы ОЗМиР.
Структурные элементы этой службы в регионе во все времена освоения
Дальнего Востока России сохраняли отсталость от центральных регионов России,
именно здесь в течение длительного времени не строились современные родильные
дома, женские консультации и детские больницы.
В 70-80-х годах прошлого века по мере окончания строительства новых краевых
(областных) больниц для взрослых, освобождающиеся здания и сооружения
с вконец изношенными основными фондами и коммуникациями передавались в ведение службы ОЗМиР. Менялись вывески, «латалось»
оборудование, проводился косметический ремонт зданий и сооружений − таким образом были открыты «новые» детские краевые (областные) больницы в гг. Хабаровске, Благовещенске и Петропавловске-Камчатском. Аналогично
выглядела ситуация с родильными домами, многие из которых с 30-х годов ХХ века и
по настоящее время находятся в приспособленных зданиях.
Основные фонды ЛПУ службы ОЗМиР. Реальное состояние
основных производственных фондов ЛПУ службы ОЗМиР отрасли здравоохранения на
Дальнем Востоке России производит сложное впечатление: с одной сторон продолжается и планируется строительство ЛПУ преимущественного
регионального уровня (перинатальные центры), с другой стороны – реализация планов
строительства не покрывает уровень износа зданий и сооружений большинства
ЛПУ службы ОЗМиР. В сентябре 2011 года завершено строительство областного перинатального центра в г. Благовещенске. Объект
возводился по программе «Здоровье». Центр включает в себя пятиэтажное здание с техническим этажом (в монолитном исполнении общей площадью 23 тыс. м2). В нем
более 2 500 помещений, где работает 700 специалистов. В ближайшее время сдается
в эксплуатацию перинатальный центр в Приморском крае и начато строительство
аналогичного учреждения службы ОЗМиР в Магаданской области.
Строительство высокотехнологичных ЛПУ – региональных перинатальных центров в ДФО идет двумя путями.
Первый путь, избранный в Республике Саха (Якутия) –
комплексное проектирование и строительство «под ключ» исходя их потребностей и
особенностей региона в соответствие с международными стандартами (ISO) и достижениями
современной науки и практики. В основу функционирования перинатального центра в
республике был положен подход высокой концентрации в одном месте значительного
числа групп беременных и новорожденных. Концептуально, деятельность выше
указанного центра была сведена к трем основным принципам.
1. Качество перинатальной помощи должно обеспечиваться по
единому стандарту организационных и медицинских технологий.
2. Система перинатальной помощи должна обеспечить доступность
любой женщине, любому новорожденному всех компонентов действующей системы.
3. Учреждения перинатальной помощи, в пределах географической,
экономической и социальной зоны Республики Саха (Якутия) должны
иметь эффективные механизмы взаимодействия, позволяющие осуществлять перемещение пациентов и координацию действий специалистов
разного профиля.
Персонал этого центра добился ощутимого прогресса в реализации стандартных
технологий оказания медицинской помощи матерям и детям, что положительно
повлияло и продолжает влиять на ситуацию по охране здоровья подрастающего
поколения республики. Инвестиции в данный проект окупились в
течение нескольких лет и сегодня Республика Саха (Якутия) относится к немногим
субъектам РФ с положительным естественным приростом населения.
Второй путь, избранный в Хабаровском крае –
реконструкция существующих приспособленных зданий бывшей Краевой клинической больницы
для взрослых под Краевой перинатальный центр. Реконструируемый объект состоит
из комплекса зданий, принадлежащих ранее российской армии, которые
проектировались, строились и многократно реконструировались с 1914 года.
Технические сети этого объекта имеют еще большую историю, поскольку еще в начале
ХХ века были единой сетью водоснабжения, канализации, энергообеспечения и
водоотвода, с комплексом зданий военного госпиталя. Вполне естественно, что
второй путь – бесконечные реконструкции основных фондов ЛПУ, сетей,
«достраивание», «перестраивание» и т. п., начиная с 1997 года по настоящее
время, в конечном итоге оказался на порядок дороже, чем в Республике Саха
(Якутия) и его деятельность весьма своеобразно «отразилась» на численности и
уровне здоровья подрастающего поколения Хабаровского края.
Кроме того персонал центра не распространяет свою деятельность на территорию всего края, особенно на социально-экономическую зону
отдаленных северных территорий региона. Отсутствует необходимый уровень
координации с ЛПУ первичного и вторичного уровня, центром медицины катастроф и
региональной службы МЧС. Работающая, в рамках данного перинатального центра
выездная бригада педиатров-реаниматологов (РКЦ) иногда не в состоянии выполнить своих прямых функций из-за межведомственных нестыковок и отсутствия
должного уровня управления службой ОЗМиР Хабаровского края. Так, в ночь с 13 на
14 апреля 2012 года на Большом Уссурийском острове в пяти километрах от
Краевого перинатального центра погиб, так и не дождавшись квалифицированной
медицинской помощи 5-месячный ребенок, хотя его родители обратились к
медикам еще 10 апреля.
В настоящее время край представляет собой зону демографической депрессии, и,
если в 1987 году на данной территории родилось более 33 тыс. новорожденных детей, то пик числа рождений, достигнутый к 2011 году, составил
всего чуть более 17 тыс. новорожденных детей. Число умерших жителей Хабаровского края даже в последние годы на несколько тысяч человек
превышает число родившихся, что формирует убыль населения территории. По итогам 2008 года край «лидировал» в России по уровню показателя
материнской смертности, аналогично выглядят «достижения» по снижению уровня
младенческой и перинатальной смертности, относительному числу абортов,
особенно у девочек моложе 18 лет и пр.
Строительство перинатальных центров в регионе продолжается. В этой
связи, нам представляется, что при проектировании, строительстве и формировании идеологии функционирования региональных перинатальных центров на Дальнем Востоке России следует идти по пути, избранного
Правительством Республики Саха (Якутия). Как показывает реальный опыт этой
территории, высокий уровень капитальных вложений на начальном этапе
проектирования и строительства дает в конечном итоге выигрыш в экономике и во
времени, а самое главное позволит добиться результатов функционирования службы ОЗМиР выше, чем в среднем по ДФО
как по медицинским, так и по социальным и экономическим показателям.
В целом же, за 25 лет социально-экономических реформ основные
фонды ЛПУ (здания, сооружения, коммуникации и техническое оборудование)
службы ОЗМиР региона по уровню износа в большинстве случаев перешагнули уровень 70 %. Вполне естественно, что во многих случаях они не соответствуют
стандартам (СНИПам, САНПИНам, ГОСтам и т. п.). В аналогичном состоянии находится
значительная часть медицинской техники, автотранспорта, технологического
оборудования и пр. Меры приоритетного национального проекта «Здоровье» (2006–2009 гг.) на фоне «хронической усталости» основных производственных фондов ЛПУ службы ОЗМиР ДФО выглядели неуклюжей попыткой наложения пластыря на огромные пробоины в корпусе тонущего
корабля.
Управленческие решения, основанные на политике «латания дыр», продолжаются до настоящего времени, но уже в рамках региональных
программ модернизации здравоохранения 2011–2012 гг. Поскольку в последние годы в субъектах РФ ДФО не было сдано в эксплуатацию ни одного нового,
соответствующего СНИПам родильного дома или детской больницы. С нашей
точки зрения, проводимые капитальные ремонты и реконструкция приспособленных зданий и сооружений ЛПУ службы ОЗМиР – мера необходимая, но
малоэффективная, поскольку только комплексное проектирование и последующее строительство объектов, полностью соответствующих стандартам СНИПов
и САНПИНов позволит надеяться на достижение приемлемых результатов деятельности службы. Именно такой подход к модернизации службы ОЗМиР
региона позволит
повсеместно внедрять как национальные (российские), так и международные
протоколы (стандарты) оказания медицинской помощи женщинам и детям.
Анализ структуры ЛПУ службы ОЗМиР региона, с точки зрения
обеспеченности населения акушерскими койками, показывает, что число коек
в абсолютном выражении уменьшилось с 4 705 в 2005 г. до 4 336 в 2010 г.
(табл. 34).
Таблица 34. Число акушерских коек и обеспеченность на 10 000 женщин фертильного возраста (15–49 лет) в 2005–2010 гг.
|
Территория
|
Всего акушерских коек
(абс. число)
|
На 10 000 женщин
фертильного возраста
|
|
2005 |
2007 |
2008 |
2009 |
2010 |
2005 |
2007 |
2008 |
2009 |
2010 |
|
ДФО |
4 705 |
4 540 |
4 473 |
4 329 |
4 336 |
25.7 |
25,5 |
25,5 |
25,1 |
25,2 |
|
Республика Саха (Якутия) |
820 |
835 |
837 |
819 |
814 |
29,7 |
30,7 |
31,2 |
31,0 |
30,8 |
|
Камчатский край |
349 |
356 |
347 |
305 |
307 |
36,2 |
38,1 |
37,9 |
34,0 |
34,2 |
|
Приморский край |
1 373 |
1 256 |
1 184 |
1 137 |
1 155 |
24,8 |
23,3 |
22,4 |
21,8 |
22,2 |
|
Хабаровский край |
777 |
743 |
763 |
742 |
734 |
19,7 |
19,2 |
20,0 |
19,7 |
19,5 |
|
Амурская область |
699 |
658 |
648 |
662 |
654 |
28,3 |
27,4 |
27,5 |
28,6 |
28,2 |
|
Магаданская область |
141 |
126 |
121 |
120 |
123 |
28,6 |
27,2 |
27,1 |
27,7 |
28,4 |
|
Сахалинская область |
365 |
380 |
387 |
376 |
381 |
25,1 |
27,1 |
28,3 |
28,1 |
28,5 |
|
ЕАО |
126 |
137 |
137 |
134 |
134 |
24,4 |
27,0 |
27,4 |
27,2 |
27,2 |
|
ЧАО |
55 |
49 |
49 |
34 |
34 |
38,9 |
35,7 |
36,8 |
26,5 |
26,5 |
Однако динамика относительного показателя обеспеченности практически не меняется, имеются территориальные различия. В 2010 году по числу
акушерских коек лидировали Камчатский край (34,2 на 10 000 женщин фертильного возраста), а наименьшее число – 19,5 на 10 000 женщин фертильного
возраста было достигнуто в Хабаровском крае.
Вполне удовлетворительные количественные показатели обеспечения региона родильными койками, к сожалению, при ближайшем рассмотрении
выглядят далеко не оптимистично, поскольку уровень износа основных фондов ЛПУ
и санитарные условия отделений, где расположены вышеуказанные койки, а
также технологическое и техническое оборудование зачастую не позволяют
реализовать технологии совместного содержания матери и ребенка, проводить
адекватную кислородотерапию новорожденным детям в родильном зале подогретым до
25 °С кислородом, выхаживать недоношенных детей, проводить оперативные пособия
беременным женщинам и т. п.
Абсолютное число гинекологических коек в регионе, так же как акушерских,
за истекший период снизилось с 3 998 в 2005 г. до 3 421 в 2010 г. Динамика относительного показателя обеспеченности гинекологическими
койками относительно стабильна, хотя и имеет некоторую отрицательную динамику.
По уровню обеспеченности в 2010 г. лидируют ЧАО – 22,40 на 10
000 женщин фертильного возраста и Камчатский край – 18,13 на 10 000
женщин фертильного возраста, а минимальный уровень обеспеченности фиксируется
в Хабаровском крае – 7,50 гинекологических коек на 10 000 женщин фертильного
возраста (табл. 35). Несмотря на удовлетворительные количественные характеристики коечного фонда гинекологических отделений, условия их содержания
далеки от оптимальных. Показатель обеспеченности койками для производства
медицинских абортов в течение исследуемого временного промежутка имеет
устойчивый отрицательный тренд. Их число в ЛПУ ДФО уменьшилось с 234 в 2005 г. до 178 в 2010 г. Кроме того, сохраняются межрегиональные
отличия. В частности, наибольший относительный показатель числа коек для
производства абортов сформировался в Сахалинской обл. – 2,09 на 100000 женщин фертильного возраста, а наименьший – 0,42 на 10000 женщин фертильного
возраста – в Приморском крае (табл. 36).
Таблица 35. Число гинекологических коек и обеспеченность на 10
000 женщин фертильного возраста
|
Субъекты РФ |
Гинекологические койки,
кроме коек для производства абортов (абс. число)
|
На 10 000 женского населения
|
|
2005 |
2007 |
2008 |
2009 |
2010 |
2005 |
2007 |
2008 |
2009 |
2010 |
|
ДФО |
3 998 |
3 701 |
3 572 |
3 499 |
3 421 |
11,80 |
11,00 |
10.65 |
10,45 |
10,22 |
|
Республика Саха
(Якутия) |
626
|
543
|
540
|
555
|
500
|
12,82 |
11,08 |
11,02 |
11,32 |
10,20 |
|
Камчатский край |
367
|
339
|
322
|
306
|
308
|
21,27 |
19,82 |
18,90 |
18,01 |
18,13 |
|
Приморский край |
1 072 |
1 030 |
928
|
912
|
919
|
10,22 |
9,90 |
8,94 |
8,81 |
8,88 |
|
Хабаровский край |
623
|
540
|
569
|
544
|
549
|
8,47 |
7,37 |
7,77 |
7,43 |
7,50 |
|
Амурская область |
658
|
572
|
550
|
540
|
491
|
14,32 |
12,58 |
12,15 |
11,96 |
10,88 |
|
Магаданская область |
148
|
122
|
118
|
110
|
107
|
16,77 |
14,23 |
13,98 |
13,15 |
12,79 |
|
Сахалинская область |
358
|
410
|
400
|
405
|
417
|
13,09 |
15,17 |
14,90 |
15,17 |
15,62 |
|
ЕАО |
77
|
76
|
76
|
74
|
77
|
7,98 |
7,91 |
7,91 |
7,71 |
8,02 |
|
ЧАО |
69
|
69
|
69
|
53
|
53
|
28,62 |
28,48 |
28,74 |
22,40 |
22,40 |
Таблица 36. Число коек для производства абортов и обеспеченность на 10
000 женщин фертильного возраста
|
Субъекты РФ |
Койки для производства абортов
(абс. число)
|
На 10 000 женщин
фертильного возраста
|
|
2005 |
2007 |
2008 |
2009 |
2010 |
2005 |
2007 |
2008 |
2009 |
2010 |
|
ДФО |
234
|
204
|
193
|
189
|
178
|
1,28 |
1,15 |
1,10 |
1,10 |
1,03 |
|
Республика Саха
(Якутия) |
15
|
20
|
20
|
20
|
20
|
0,54 |
0,74 |
0,75 |
0,76 |
0,76 |
|
Камчатский край |
5
|
8
|
8
|
10
|
10
|
0,52 |
0,86 |
0,87 |
1,11 |
1.11 |
|
Приморский край |
52
|
39
|
38
|
23
|
22
|
0,94 |
0,73 |
0,72 |
0,44 |
0,42 |
|
Хабаровский край |
69
|
52
|
50
|
51
|
46
|
1,75 |
1,35 |
1,31 |
1,36 |
1,22 |
|
Амурская
область |
55
|
38
|
38
|
40
|
39
|
2,22 |
1,58 |
1,61 |
1,73 |
1,68 |
|
Магаданская область |
6
|
5
|
4
|
4
|
4
|
1,22 |
1,08 |
0,89 |
0,92 |
0,92 |
|
Сахалинская
область |
23
|
33
|
26
|
32
|
28
|
1,58 |
2,35 |
1,90 |
2,39 |
2,09 |
|
ЕАО |
9
|
9
|
9
|
9
|
9
|
1,74 |
1,78 |
1,80 |
1,83 |
1,83 |
|
ЧАО |
–
|
–
|
–
|
–
|
–
|
0,00 |
0,00 |
0,00 |
0,00 |
0,00 |
Таким образом, при условии реализации проектов строительства перинатальных центров в большинстве территорий ДФО, дефицита коечного
фонда в ЛПУ акушерско-гинекологического профиля в ближайшие годы ожидать
не следует.
Что же относительно сезонных и годовых колебаний потребности в
видах и объемах услуг, производимых акушерами-гинекологами в условиях круглосуточных стационаров, то снижения доступности для пациентов (очередность на госпитализацию в родильные дома, переполнение гинекологических
отделений и т. п.) можно избежать за счет повышения уровня эффективности
управления ЛПУ службы ОЗМиР и переноса части видов и объемов медицинской помощи
в сектор полустационаров и амбулаторный сектор.
Коечный фонд детских больниц во временном промежутке с 2005 по 2010 гг. претерпел количественные изменения, число коек сократилось
с 12 342 до 10 355. В то же время качественных изменений не произошло, не
была реализована трансформация детских стационаров по типам:
- интенсивного лечения;
- реабилитации (долечивания);
- длительного лечения хронических больных;
- медико-социального назначения.
Работа по переводу части объемов медицинской помощи в стационары дневного и
кратковременного пребывания, с одновременным развитием центров амбулаторной хирургии, служб ухода на дому и т. п. носила в
большей мере формальный характер, что не сопровождалось реальными результатами
повышения доступности, качества и безопасности медицинской помощи
детям. В конечном итоге к 2010 году относительные величины обеспеченности
койками на 10 000 детского населения в различных субъектах РФ ДФО имели значительные различия. Так при 81,0 на 10 000 детей в возрасте от 0 до 17 лет включительно по ДФО в целом, в Магаданской области он достигал 118,3 на 10 000
детей, а в Приморском крае всего 70,7 на 10 000 детей (табл. 37).
Круглосуточный стационар в настоящее время продолжает играть центральную роль в оказании медицинской помощи детям. Однако
управляющие структуры слишком долго не уделяли детским больницам должного
внимания. Отчасти это было связано с тем, что реформа больниц считалась весьма сложной проблемой. И действительно, стационарные медицинские учреждения −
сложные учреждения, нередко излишне специфичны для понимания их роли в службе ОЗМиР. Территориальное распределение и структура детских больниц часто отражают
потребности предшествующих поколений региона; нередко детские больницы кажутся
весьма устойчивыми к рыночным переменам. Тем не менее, им приходится, так или
иначе, приспосабливаться к изменениям в структуре населения и в структуре
заболеваемости, а также к техническому прогрессу и к новым ожиданиям общества.
На реформирование детских больниц в ДФО влияют такие факторы, как
изменение численности и состава населения, структура заболеваемости, появление новых возможностей по производству медицинских услуг по мере
научного и технического прогресса.
Таблица 37. Круглосуточные стационарные койки для детей
|
Территория |
Всего (включая
специализированные*)
|
На 10 000 детского населения
в возрасте 0–17 лет
|
|
2005
|
2007
|
2008
|
2009
|
2010
|
2005 |
2007 |
2008 |
2009 |
2010 |
|
ДФО |
12 342 |
11 000 |
10 838 |
10 585 |
10 355 |
88,3 |
83,6 |
84,0 |
82,8 |
81,0 |
|
Респ. Саха
(Якутия) |
2 254 |
1616
|
1640
|
1 635 |
1554
|
83,8 |
63,0 |
64,9 |
65,2 |
62,0 |
|
Камчатский
край |
851
|
610
|
555
|
543
|
540
|
120,6 |
92,0 |
85,3 |
84,0 |
83,6 |
|
Приморский край |
2 579 |
2 479 |
2 395 |
2 361 |
2500
|
66,0 |
67,7 |
67,0 |
66,8 |
70,7 |
|
Хабаровский
край |
2 849 |
2 737 |
2 767 |
2 711 |
2486
|
102,8 |
104,7 |
107,6 |
106,0 |
97,2 |
|
Амурская
область |
1 791 |
1 598 |
1 546 |
1565
|
1538
|
92.7 |
88,0 |
87,1 |
89,1 |
87,6 |
|
Магаданская область |
419
|
396
|
397
|
377
|
368
|
118,3 |
121,5 |
125,9 |
121,2 |
118,3 |
|
Сахалинская
область |
995
|
989
|
998
|
987
|
971
|
93,5 |
99,3 |
102,3 |
102,3 |
100,6 |
|
ЕАО |
374
|
374
|
339
|
302
|
294
|
89,6 |
94,7 |
87,3 |
78,8 |
76,8 |
|
ЧАО |
230
|
201
|
201
|
104
|
104
|
177,6 |
159,8 |
162,8 |
86,1 |
85,4 |
Новые формы и типы лечения, применение современных международных
стандартов технологий требуют строительства новых зданий ЛПУ, переобучения
медицинского и технического персонала, и новых методов управления. Особое
значение в условиях реформирования и модернизации производства медицинских
услуг приобретает уровень обеспеченности населения медицинскими кадрами. В
этом смысле служба ОЗМиР ДФО также подвергается изменениям.
Абсолютное число физических лиц врачей акушеров-гинекологов
уменьшилось в округе с 2 013 в 2005 г. до 1 838 в 2010 г., хотя в
относительных величинах заметного уменьшения не произошло, что говорит о
продолжающемся уменьшении женского населения в ДФО (табл. 38).
В конце 2010 года Правительство России приняло ряд решений,
которые призваны продвинуть отечественную систему здравоохранения вперед… «Задача
повышения качества медицинской помощи актуальна и востребована обществом. В этом году во всех регионах страны прошло обсуждение
проблем здравоохранения с участием общественных организаций и профессиональных
объединений медицинских работников. Администрации субъектов Федерации провели
инвентаризацию сети медучреждений, выявили узкие места и проблемы, влияющие на
качество лечения граждан. На устранение этих проблем и направлены региональные программы модернизации здравоохранения» –
сказал на совещании по региональным программам модернизации
здравоохранения субъектов РФ 9 ноября 2010 г. В.В. Путин – Председатель
Правительства РФ.
Таблица 38.
Обеспеченность населения кадрами врачей акушеров-гинекологов территорий ДФО (физич. лица)
|
Территория
|
Врачи акушеры-гинекологи
|
Обеспеченность на 10 000
женского населения
|
|
2005 |
2007 |
2008 |
2009 |
2010 |
2005 |
2007 |
2008 |
2009 |
2010 |
|
Дальневосточный
федеральный округ |
2 013 |
1 931 |
1 915 |
1 849 |
1 838 |
5,9 |
5,7 |
5,7 |
5,5 |
5,5 |
|
Республика Саха
(Якутия) |
279 |
267 |
267 |
275 |
285 |
5,7 |
5,4 |
5,5 |
5,6 |
5,8 |
|
Камчатский край |
107 |
105 |
99 |
99 |
102 |
6,2 |
6,1 |
5,8 |
5,8 |
6,0 |
|
Приморский край |
602 |
576 |
555 |
513 |
501 |
5,7 |
5,5 |
5,3 |
5,0 |
4,8 |
|
Хабаровский край |
444 |
420 |
418 |
404 |
394 |
6,0 |
5,7 |
5,7 |
5,5 |
5,4 |
|
Амурская область |
320 |
317 |
315 |
307 |
300 |
7,0 |
7,0 |
7,0 |
6,8 |
6,6 |
|
Магаданская
область |
58 |
57 |
59 |
55 |
59 |
6,6 |
6,7 |
7,0 |
6,6 |
7,1 |
|
Сахалинская область |
139 |
134 |
142 |
138 |
137 |
5,1 |
5,0 |
5,3 |
5,2 |
5,1 |
|
ЕАО |
35 |
35 |
38 |
35 |
36 |
3,6 |
3,6 |
4,0 |
3,6 |
3,8 |
|
ЧАО |
29 |
20 |
22 |
23 |
24 |
12,0 |
8,3 |
9,2 |
9,7 |
10,1 |
В плане модернизации отрасли многие регионы направили свои усилия
на решение проблем, связанных с кадровыми ресурсами службы ОЗМиР. Это не
всегда делается систематическим путем в рамках четкой стратегии в отношении
кадровых ресурсов. Такая стратегия должна основываться на тщательной оценке
сегодняшней ситуации кадрового обеспечения ЛПУ службы ОЗМиР ДФО. Оценки должны
включать имеющихся в наличии врачей, их состава, возрастной структуры,
распределения и размещения, их прогнозируемой эволюции в соответствии с
различными сценариями. Необходимо проводить анализ динамики рынка труда
медицинских работников с позиции притока (включая миграцию) и оттока, и
внутренней мобильности между государственным и частным сектором, оценку
влияния освоения новых технологий, оценку качества работы ЛПУ и качества
программ по образованию и подготовке кадров.
На базе этих оценок может быть запущен процесс определения потребностей во врачебных кадрах службы ОЗМиР
путем выявления расхождений между существующей сегодня и более желательной ситуацией. Требуется определить необходимые затраты на осуществление различных вариантов региональных
стратегий, направленных на оптимальное обеспечение ЛПУ различных уровней
врачами всех специальностей. В условиях региона политика по развитию
медицинских кадров должна установить, работники какого типа, с какими навыками
и в каком количестве будут востребованы ЛПУ службы охраны здоровья матери и
ребенка, как будет организован процесс их найма, обучения и подготовки в течение их профессиональной жизни, какие условия
труда и методы стимулирования могут быть предложены им для их удержания и
мотивации для выполнения качественной работы. Для того, чтобы реализовать
подобную стратегию ее выбор должен согласовываться с различными заинтересованными сторонами, начиная от органов управления субъектов РФ ДФО,
заканчивая медицинскими образовательными учреждениями.
Уровень обеспеченности физическими лицами врачей акушеровгинекологов в различных субъектах РФ ДФО в 2010 г. колеблется от 3,8 в ЕАО до
10,1 в ЧАО, а рост как абсолютного числа врачей данной специальности, так и относительных показателей наблюдается только в Республике Саха
(Якутия). Именно в этом субъекте РФ ДФО в течение второго десятилетия ведется
планомерная работа по подготовке и переподготовке врачебных кадров как в территориальных вузах, так и за пределами республики. В остальных
субъектах РФ ДФО выбытие специалистов опережает число принимаемых на
работу.
Что же относительно обеспечения ЛПУ службы ОЗМиР ДФО кадрами
врачей-педиатров, то динамика за исследуемый период выглядит аналогично, хотя и с менее активной динамикой выбытия врачей этой
специальности. Так, в 2005 г. в службе региона работало 2 939 врачей-педиатров, а в
2010 г. – 2 901. В то же время в относительных величинах на 10000 детского населения произошел даже некоторый рост с 21,0 до 22,7 на 10000 детей в возрасте от 0
до 17 лет включительно (табл. 39). Уровень обеспеченности физическими лицами
врачей педиатров в различных субъектах РФ ДФО в 2010 г. колеблется от 13,8 в
ЕАО до 31,5 в ЧАО, а рост, как абсолютного числа врачей данной специальности,
так и относительных показателей наблюдается в Республике Саха (Якутия),
Амурской обл. и Камчатском крае.
Таблица 39. Обеспеченность населения кадрами врачей-педиатров территорий ДФО (физические лица)
|
Территория
|
Врачи-педиатры
|
Обеспеченность на 10 000
детского населения в возрасте
0–17 лет
|
|
Дальневосточный фе-
деральный округ |
2 939 |
2 983 |
2 976 |
2 942 |
2 901 |
21,0 |
22,7 |
23,1 |
23,0 |
22,7 |
|
Республика Саха (Яку-
тия) |
446 |
486 |
513 |
522 |
498 |
16,6 |
18,9 |
20,3 |
20,8 |
19,9 |
|
Камчатский край |
140 |
156 |
153 |
150 |
145 |
19,8 |
23,5 |
23,5 |
23,2 |
22,4 |
|
Приморский край |
916 |
881 |
851 |
846 |
833 |
23,4 |
24,1 |
23,8 |
23,9 |
23,6 |
|
Хабаровский край |
712 |
713 |
715 |
698 |
688 |
25,7 |
27,3 |
27,8 |
27,3 |
26,9 |
|
Амурская область |
378 |
389 |
392 |
379 |
386 |
19,6 |
21,4 |
22,1 |
21,6 |
22,0 |
|
Магаданская обл. |
77 |
76 |
73 |
71 |
71 |
21,7 |
23,3 |
23,1 |
22,8 |
22,8 |
|
Сахалинская обл. |
184 |
195 |
194 |
190 |
189 |
17,3 |
19,6 |
19,9 |
19,7 |
19,6 |
|
ЕАО |
46 |
57 |
55 |
53 |
53 |
11,0 |
14,4 |
14,2 |
13,8 |
13,8 |
|
ЧАО |
40 |
30 |
30 |
33 |
38 |
30,9 |
23,8 |
24,3 |
27,3 |
31,5 |
В условиях любого системного кризиса, где бы он ни происходил,
основная надежда на молодые, квалифицированные кадры, которые, несмотря на
объективные трудности способны преодолеть проблемы и выйти из сложного
положения. В службе ОЗМиР – это врачи. К сожалению, кадровая ситуация в службе
не вызывает оптимизма, поскольку отмена системы обязательного распределения
выпускников медицинских вузов привела к нарушению хрупкого баланса, который
поддерживался в здравоохранении бывшего СССР. Баланс заключался в том, что 80 %
выпускников были заняты в системе оказания терапевтической медицинской помощи (в
их число не входили педиатры и стоматологи), 10 % в хирургии и 10 % в акушерстве
и гинекологии. В конце 1980 годов он изменился в пользу занятости большего числа
выпускников медицинских вузов в узкопрофильных специальностях.
В настоящее время во многих территориях ДФО в детских поликлиниках
и больницах, родильных домах и женских консультациях ощущается достаточно
жесткий дефицит врачей, медицинских сестер и акушерок, большинство из них
вынуждены совмещать от 1,5 до 2,3 ставок, что увеличивает их рабочую недельную
нагрузку от 60 до 90 часов. Это отрицательно сказывается на показателях качества
и безопасности производимых услуг.
В ближайшие 5-7 лет кадровая ситуация в службе ОЗМиР станет кризисной. Причем время его наступления связано с тем, что значительная
часть медицинских работников достигла или в ближайшее время достигнет
пенсионного возраста. Что же относительно молодых специалистов – выпускников
медицинских вузов региона, то они связывают свое будущее или с работой в коммерческих ЛПУ или с работой за пределами Дальнего Востока России.
Кроме кадровых ресурсов, одним из важнейших структурных элементов
службы ОЗМиР региона являются материально-технические ресурсы ЛПУ. При ближайшем
рассмотрении, если не брать во внимание ЛПУ службы ОЗМиР, расположенные в региональных столицах и относительно крупных
городах и рабочих поселках, то более четверти медицинских учреждений региона,
где оказывается медицинская помощь женщинам и детям, имеют довольно ветхие и
изношенные коммуникации, а большинство из них лишены бесперебойных (резервных) источников электроснабжения. В более чем 10 % зданий ФАПов
и врачебных амбулатории отсутствует водопровод и канализация, в 30 % – горячее
водоснабжение, а в некоторых до сих пор − центральное отопление. В подавляющем большинстве круглосуточных стационаров в сельской
местности отсутствует система подачи кислорода в палаты.
Информатизация ЛПУ оставляет желать лучшего, поскольку во
многих ЛПУ имеется до десяти и более ПЭВМ, однако последние не
организованы в сеть, программное обеспечение не соответствует задачам
медицинских организаций. Во втором квартале 2012 г. в регионе имелись ЛПУ, где
листки нетрудоспособности выписывались вручную печатными буквами…
В подавляющем большинстве ЛПУ службы ОЗМиР отсутствует разводка
систем вакуума, системы вентиляции лечебных помещений с положительным давлением, как и системы очистки и стерилизации воздуха,
кондиционирования и терморегуляции и многое другое. Все вышесказанное
дополняется проблемой обеспечения организационных (порядки оказания медицинской
помощи) и медицинских (протоколы оказания медицинской помощи) стандартов,
внедряемых как законодательная норма на федеральном уровне и становятся обязательными
к исполнению всеми участниками процесса производства медицинских
услуг независимо от принадлежности и уровня ЛПУ.
Безусловно, в рамках реализации национального проекта «Здоровье» и
программ модернизации отрасли здравоохранения в 2011−2012 гг., большинство ЛПУ подняли уровень своей фондовооруженности, заменили часть
технического и технологического оборудования, но до полного выполнения рекомендаций стандартов (порядков) оказания медицинской помощи учреждениям, где оказывается медицинская помощь женщинам и детям в ДФО еще далеко…
Признавая огромное значение Приоритетного национального проекта «Здоровье»
и «Региональных программ модернизации 2011−2012 гг.» для переоснащения ЛПУ службы ОЗМиР технологическим оборудованием, следует
отметить, что последние готовились в спешке, без углубленной проработки вопросов и прогнозирования последствий. Решения по приоритетам принимались
кулуарно, без предварительного обсуждения с широкой медицинской общественностью региона. С точки зрения доступности технического обслуживания и
обеспечения работы технологического оборудования расходными материалами
медицинские работники региона считают, что следовало бы иметь больше отечественных приборов, но последние во многом уступают западным образцам. Во
многих случаях, контракты по закупке зарубежной техники не сопровождаются
договоренностью с иностранными партнерами о, как минимум, пятилетнем
гарантийном обслуживании и снабжении расходными материалами. Сегодня не всегда
есть ответ на вопрос: «Как будет обеспечиваться ремонт какоголибо
биохимического анализатора или дыхательного респиратора где-то в ЛПУ отдаленного
района Хабаровского края, Якутии или Магаданской области из-за выхода из строя
какой-либо мелкой детали?».
Поставка спецмашин для СМП, не подготовленных к работе в
специфических условиях Крайнего Севера и Дальнего Востока (бездорожье,
низкие зимние температуры, отсутствие автосервисов и т. п.) вызывает массу
нареканий от руководителей ЛПУ и технического персонала. В отдаленных северных
районах территорий ДФО с экстремальным климатом многие годы мечтают об
отечественном спецавтотранспорте многоцелевого назначения − болотоходах, судах
на воздушной подушке и т. п., однако эти вопросы далеки от своего разрешения. В
условиях, когда многие аэропорты местного значения закрыты, как
нерентабельные, а местные авиакомпании прекратили свое существование нужда в
спецавтотранспорте для Крайнего Севера многоцелевого назначения выросла в
разы.
Финансовые ресурсы службы ОЗМиР ДФО. В регионе пока
действует достаточно сложная система финансирования, которая имеет несколько
источников:
- федеральный бюджет;
- бюджет субъекта Федерации;
- личные средства пациента: платные медицинские услуги,
теневые схемы платежей за услуги;
- обязательное медицинское страхование;
- добровольное медицинское страхование;
- оплата через благотворительные фонды и организации;
- бюджет муниципального образования;
- бюджеты коммерческих структур.
За многолетними рассуждениями руководителей разного уровня, представляющих как бюджетораспорядителей, так и бюджетополучателей,
главной особенностью финансирования из государственных источников является сохранение системы оплаты содержания ЛПУ вместо оплаты за выполненную работу. В
последние годы делались отдельные попытки внедрения принципа «деньги за больным». Таковыми следует признать внедрение
сертификата беременных и оплату высокотехнологической помощи по квотам. Однако
поскольку эти решения были внедрены без всякого институционального и функционального изменения в здравоохранении, то их влияние на
психологию медицинских работников и руководителей ЛПУ ничтожно...
Немногочисленные региональные исследования участия пациентов в прямой оплате производимых медицинских услуг показывают, что
составляющая прямых платежей населения в структуре покрытия затрат на
медицинскую помощь значительна. По нашим оценкам дальневосточники из своих
личных средств оплачивают до 75-80 % производимых стоматологических услуг, более
половины оперированных пациентов в урологических, проктологических, гинекологических, травматологических и других региональных клиниках доплачивали за
свое лечение, несколько меньший уровень соплатежей жителей региона составляет
при лечении в амбулаторных ЛПУ, но и он достаточно велик, особенно в
региональных столицах.
Например, система обслуживания беременных женщин в женских консультациях
г. Хабаровска построена так, что до момента наступления беременности молодая женщина не вызывает никакого интереса у участкового акушера-гинеколога. Однако с момента поступления беременной под его наблюдение
ситуация резко меняется, назначается огромное число различных анализов, обследований УЗИ, их мониторирования и т. п., как правило в сетевых негосударственных лабораторных центрах (Юнилаб и др.) Но интересно то, что значительная
часть назначенных тестов не выполняется в самих женских консультациях, а
производится или в сетевых негосударственных медицинских организациях или в
крупных многопрофильных больницах, или в региональных перинатальных центрах,
что естественно для сложившейся системы финансирования ЛПУ службы ОЗМиР, – за
счет личных средств беременной. По данным 2012 года, только по самым скромным
подсчетам среднестатистическая беременная женщина в региональных столицах ДФО за время беременности тратит на
«обследование по стандарту» от 8 до 10 тыс. рублей личных средств. Такое положение удручает...
Платные медицинские услуги стали основой легального финансирования
многих учреждений родовспоможения региона. В некоторых населенных пунктах оказание платных услуг в государственных ЛПУ службы ОЗМиР
блокируется местными властями, что сразу же формирует значительный поток
«серых платежей» из кармана потребителя (пациента, его родителей или беременной
женщины) в карман медицинских работников.
Прямые платежи медицинскому персоналу ЛПУ службы ОЗМиР существовали раньше и
существуют сегодня по разным поводам. Трудно перечислить все их виды – за выдачу
квоты, за госпитализацию, за больничный лист, за выписку рецепта на бесплатное лекарство, за анестезиологическое
пособие, за выбор врача (особенно оперирующего хирурга, акушера и т. п.), за
услуги и процедуры, отсутствующие в данной медицинской организации (степень
жизненной необходимости тут не играет роли), за работу медицинских сестер
и нянечек, индивидуальный пост, покупка лекарств, хирургического
инструментария, изделий медицинского назначения при лечении в стационаре и др.
Причин такого положения дел с финансовыми ресурсами службы ОЗМиР
несколько, но самая главная – это недофинансирование программы государственных
гарантий оказания бесплатной медицинской помощи населению региона, а, следовательно и ЛПУ службы ОЗМиР, уровень которой стойко
превышает 30 % от расчетного. Причем, если региональные ЛПУ, которые концентрируются в столице субъекта РФ и находятся на глазах у органов исполнительной и
законодательной власти регионального уровня, выглядят еще относительно прилично
и соответственно оттягивают на себя львиную долю финансовых ресурсов отрасли, то ЛПУ службы ОЗМиР,
которые находятся в дальневосточной глубинке, довольно часто производят сложное
впечатление. Именно эти женские консультации, родильные дома, детские больницы и
поликлиники в первую очередь нуждаются в модернизации за счет средств федерального бюджета.
Они расположены в приспособленных помещениях, со значительным износом основных фондов и медицинского оборудования, огромным дефицитом
медицинского персонала, особенно врачей. Именно здесь хроническое недофинансирование привело медицинские учреждения в состояние затяжного
кризиса, когда они не способны воспроизводить элементарные организационные и
медицинские технологии тридцатилетней давности, не говоря о выполнении порядков
и протоколов сегодняшнего дня. Иногда структурная несостоятельность отдельных ЛПУ службы ОЗМиР ДФО, как правило, имеющих лицензию
государственного образца, выданную Роспотребнадзором, заканчивается гибелью
пациентов от распространенных заболеваний, которые в обычных (стандартных) условиях не представляют трудности для диагностики и
лечения.
Такие случаи повторяются с завидной регулярностью.15 Но ведь
именно анализ возможностей ресурсной базы ЛПУ по обеспечению стандартных технологических процессов в условиях лицензирования должны дать ответы на следующие
вопросы:
- существуют ли условия, которые могут представлять
опасность для пациента и персонала?
- имеется ли достаточное количество ресурсов с
соответствующим качеством для обеспечения реализуемых организационных и
медицинских технологий?
- имеет ли место нерациональное использование ресурсов и т.
п.?
В настоящее время в службе ОЗМиР региона практически все без
исключения ЛПУ имеют специальные разрешения на осуществление ими видов
медицинской деятельности и услуг по охране здоровья матерей и детей. Теоретически лицензирование позволяет определять возможности (наличие организационно-технических условий, материально-технического оснащения,
наличие профессиональных сотрудников, имеющих высшее или среднее специальное,
дополнительное образование и специальную подготовку, соответствующие требованиям и характеру выполняемых работ и предоставляемых услуг,
и т. п.) ЛПУ службы ОЗМиР с момента выдачи лицензии наделяется правом заниматься медицинской практикой в объеме и функциях, адекватных уровню подготовки медицинского персонала, состоянию материально-технической базы
учреждения и его оснащения.16 Однако реальность весьма далека от
теоретических построений организаторов здравоохранения, содержания принимаемых
федеральных законов и результатов деятельности надзорных органов, поэтому трагические случаи, когда ЛПУ имеет лицензию, но его структурные элементы не
соответствуют ее содержанию, становятся привычным явлением для региона.
Исторически структура сети учреждений службы ОЗМиР в субъектах РФ
ДФО формировалась по административно-территориальному принципу, который
сохраняется до настоящего времени. Вместе с тем, современный лечебнодиагностический процесс вышел за границы отдельного учреждения и административной
территории и осуществляется на основе единой многоуровневой сети
взаимосвязанных между собой учреждений службы ОЗМиР региона в целом.
AmurMedia. 23 мая 2012 г. «. …Проверка, проведенная прокуратурой
Тугуро-Чумиканского района по факту смерти 15-летней жительницы с. Чумикан от
туберкулеза легких, показала, что ЦРБ является единственным учреждением
здравоохранения района, которая оснащена необходимым оборудованием для
диагностики туберкулеза (рентгеновский и флюорографический аппараты)».
Несвоевременно поставленный диагноз, а также непринятие должных мер к оказанию
своевременной медицинской помощи, привели к смерти несовершеннолетней девочки…
В последующем, в процессе массового обследования жителей данного населенного
пункта (число жителей которого составляет менее 1 000 человек) было
дополнительно выявлено еще 16 больных различными формами туберкулеза…
Основой современной системы оказания медицинской помощи женщинам
и детям становятся крупные больничные комплексы, в которых концентрируются
специализированные виды помощи и современные медицинские технологии. В этих
условиях стационарные учреждения местного уровня (участковые больницы и
городские больницы небольших поселений) практически исчерпали себя как этап
больничной помощи. Маломощные ЦРБ, в состав которых входят детские и акушерские
отделения, оказываются не в состоянии на уровне современных требований
обеспечить женщин и детей специализированными видами помощи. В
результате этого снижается доступность стационарной помощи для жителей небольших
городских поселений и поселений в сельской местности.
Это противоречие является ключевым на современном этапе развития
стационарной помощи женщинам и детям в регионе. Для его преодоления следует использовать принцип территориального подхода при построении
сети больничных учреждений, в соответствии с которым для обеспечения сельского населения специализированной помощью формируются межрайонные специализированные отделения (центры), оказывающие помощь населению нескольких
тяготеющих к зональному центру районов.
В этой связи заслуживает внимания сформулированные Концепцией развития
здравоохранения и медицинской науки в Российской Федерации положения о
необходимости:
1. формирования на базе центральных районных больниц лечебнодиагностических
комплексов, включающих в себя муниципальные сельские
медицинские учреждения;
2. возрождения межрайонных и межрегиональных специализированных медицинских центров;
3. оказания государственной поддержки мерам по внедрению
современных технологий в подразделениях интенсивного лечения. Это положение следует отнести к больничным учреждениям межрайонного значения, в которых наиболее целесообразно с экономической точки зрения
развернуть названные интенсивные технологии;
4. проведения инвестиционной политики, обеспечивающей высокую эффективность вложений;
5. максимального медицинского, социального и экономического
эффекта на единицу затрат.
Принятие этих мер позволит решить задачи улучшения качества и
доступности специализированной медицинской помощи женщинам и детям в сельской местности. Аналогичные проблемы существуют не только на
Дальнем Востоке России, но и в различных странах мира. В частности, вопросы регионального подхода при формировании сети больниц стали предметом рассмотрения 7-й конференции по больничному делу в Европе, с участием 20 европейских
стран и ВОЗ. Было подчеркнута необходимость «регионализации» медицинских
учреждений для обеспечения доступности для населения современных медицинских
технологий. Переход отечественного здравоохранения на «региональную модель» и формирование межрайонных центров
специализированной медицинской помощи позволит обеспечить более высокий уровень
качества предоставляемой медицинской помощи за счет повышения доступности всему
населению, в том числе женщинам и детям, новейших медицинских технологий и
специализированных видов помощи.
Однако сдерживающим фактором для перехода на региональные принципы построения сети больничных учреждений стало отсутствие адекватного механизма финансового обеспечения межрайонных центров. В условиях потери
управляемости по вертикали трудности формирования современной многоуровневой
системы медицинского обеспечения обострилась. Преодоление этой тенденции
возможно только на основе разработки «Региональных схем реструктуризации сети
учреждений здравоохранения» для обеспечения единой стратегии развития
здравоохранения на региональном уровне. Необходимость формирования медицинских
зон в регионах обусловлено, с одной стороны, сокращением численности населения
в сельских местностях, с другой стороны, невозможностью развернуть эффективно
работающие специализированные службы в маломощных районных больницах, особенно в
условиях территорий Дальнего Востока и Крайнего Севера.
В связи с важностью формирования современной многоуровневой системы оказания стационарной помощи в субъектах РФ ДФО начали реализовываться меры
по возрождению деятельности межрайонных специализированных отделений, в том
числе детские больницы с консультативными поликлиниками, родильные дома и
межрайонные перинатальные центры с консультативнодиагностическими
амбулаторными подразделениями. Такая реорганизация сети позволит сформировать
условия для реализации порядков и протоколов в службе ОЗМиР региона, а самое
главное, подготовить условия для выполнения региональных моделей конечных
результатов деятельности службы.
Медицинские и организационные технологии службы ОЗМиР.
За последние двадцать лет организационные и медицинские технологии в
службе ОЗМиР ДФО претерпели коренные изменения, в значительной мере выросла и
обновилась фондовооруженность ЛПУ, внедряется вычислительная техника, достижения
физики, химии, биологии, генетики и пр. Критерии процесса (деятельности)
разрабатывались в направлении уточненной и однозначной формализации. Как
правило, качество процесса производства медицинских услуг женщинам и детям
отождествлялось с его соответствием определенному (стандартному) набору
критериев. Такой подход увеличивает достоверность критериальной оценки, но
усложняет проблему воспроизводимости ее результатов, так как большинство из
наборов критериев рассчитано лишь на один из множества возможных подходов
достижения качества.
Множественность подходов к производству медицинских услуг женщинам и детям характерна и для работы опытного
высококвалифицированного врача-педиатра или акушера-гинеколога. Увязка критериев
с реальной практикой работы, процессом принятия решений врачом определяет не только
сложность, но и направленность совершенствования критериев, учета эффективности в обеспечении качества. Условия для реализации отмеченных
требований более благоприятны в ЛПУ, где процесс производства медицинских услуг
расписан и формализован в достаточной степени подробно, т. е. стандартизован.
Тем не менее, и здесь критерии производственного процесса не вполне удовлетворительны и требуют совершенствования. Поэтому считается целесообразным
углубить подобные исследования, проводя их в ЛПУ службы ОЗМиР различных
мощностей и типов.
Следует отметить, что процесс производства услуг женщинам и детям в
амбулаторных условиях, в противоположность стационарным, отражен в медицинской
документации лишь частично. Многие виды и элементы работы врача в амбулаторных
условиях в медицинских документах вообще не регистрируются, что обусловливает необходимость прибегать к специальным сложным методам сбора нужной информации, оценки и соответственно обеспечения
качества. Исключение, пожалуй, представляет регистрация симптомов и жалоб,
назначений медикаментов и результатов параклинических исследований, в связи с
чем амбулаторные карты не совсем приемлемы в качестве источника
информации для оценки стандартных технологий и их эффективности.
По мере того как проблемы со здоровьем подрастающего поколения дальневосточников усложняются, формируются два направления, которые способствуют росту нашей озабоченности по поводу повышения спроса на производство женщинам и детям стандартизованных медицинских услуг, причем эту
озабоченность не сможет сгладить прогресс внедрения индустриальных технологий
в службу ОЗМиР. Первое направление – растет информационный разрыв между
пациентом и врачом, поскольку часто на помощь призываются специалисты для
проведения манипуляций, которые необходимы пациенту только один раз в жизни.
Второе направление – тариф обычно больше для сложных заболеваний, таким
образом, даже информированные потребители получают небольшую отдачу от того,
что тщательно взвешивают все возможности, прежде чем выбрать конкретного врача
или лечебное учреждение службы ОЗМиР. Врача-педиатра или акушера-гинеколога все
чаще будут оценивать на основе его работы как лицо, обеспечивающее
взаимодействие между пациентом и системой здравоохранения.
С целью развития стандартизации в службе ОЗМиР, возникает
необходимость в проведении следующих мероприятий:
- утвердить требования формирования стандарта;
- создать новый программный продукт «Банк данных стандартизованных медицинских услуг службы ОЗМиР»;
- рассчитать тарифы ОМС новых медико-экономических
стандартов службы ОЗМиР.
Учитывая, что стандартизация используется в зоне
непосредственного контакта врача и пациента, следует выделять следующие требования к стандартам:
- простота в применении стандарта;
- наличие однозначного толкования;
- актуальность – соответствие стандарта современному
уровню службы ОЗМиР;
- материальное обеспечение стандарта.
К числу требований формирования стандарта относится соответствие его принятой
структуре. Для этого было принято решение, что каждый раздел стандарта (раздел
«Диагностика», раздел «Лечение») состоит из обязательной и дополнительной
частей. Обязательная часть стандарта включает в себя услуги со 100 %
встречаемостью. При этом, используемый подход в федеральных стандартах, где
отдельно указываются такие простые услуги как измерение артериального
давления, температуры, сопровождение больного и другие, на практике показало
высокую трудоемкость их учета, что может быть устранено путем включения в
стандарт комплексной услуги (сестринский уход за терапевтическим больным,
сестринский уход за хирургическим больным, сестринский уход за реанимационным
больным). Аналогичный подход считаем целесообразным использовать для врачебных физикальных услуг (перкуссия, аускультация и др.).
Например, в приложениях к приказу Министерства здравоохранения и социального
развития Российской Федерации от 2 октября 2009 г. № 808н «Порядок оказания медицинской помощи женщинам в период беременности» регламентируется, что медицинская помощь женщинам в период
беременности оказывается в рамках ПМСП и специализированной (в том числе
высокотехнологичной) медицинской помощи в муниципальных и государственных
учреждениях здравоохранения, а также в организациях, оказывающих медицинскую
помощь, имеющих лицензию на осуществление медицинской деятельности, включая работы и услуги по специальности «Акушерство и
гинекология».
Данный порядок оказания медицинской помощи женщинам в период беременности
включает в себя два основных этапа: первый – амбулаторный, осуществляемый
врачами-акушерами-гинекологами, а в случае их отсутствия при физиологически
протекающей беременности – врачами общей практики (семейными врачами), медицинскими работниками фельдшерско-акушерских пунктов
(при этом, в случае возникновения осложнения течения беременности должна быть
обеспечена консультация врача-акушера-гинеколога и врачаспециалиста по профилю
заболевания); второй – стационарный, осуществляемый в отделениях патологии
беременности (при акушерской патологии) или специализированных отделениях (при
соматической патологии) учреждений здравоохранения. Что же относительно органов
управления здравоохранением субъектов РФ ДФО разрабатываются и утверждаются
листы маршрутизации женщин в случае возникновения осложнений в период
беременности, в том числе при экстрагенитальной патологии.
Результаты деятельности ЛПУ службы ОЗМиР ДФО.
Результативность следует рассматривать с трех основных позиций: медицинских,
социальных и экономических.
Медицинские результаты службы ОЗМиР концентрируются на решении проблем
рождения достаточного числа здоровых новорожденных детей, уменьшения числа
прерванных беременностей по различным показаниям, стремления превалирования
числа родов над абортами. Именно по этому показателю за
последнее десятилетие достигнуты определенные результаты, однако территории ДФО
по темпам снижения числа абортов все равно отстают от центральных регионов
России (рис. 46).
Рис. 46. Динамика показателя прерывание беременности (аборты)
в субъектах
РФ ДФО (на 100 родов) с 1995 по 2010 гг. и прогноз до 2015 г.
Прогноз до 2015 г. указывает на то, что при условии продолжения
целенаправленной работы по проблемам планирования семьи, профилактики абортов темпы снижения числа абортов в ДФО будут сохранены. В то же время, к
2010 г. в регионе сформировалась группа лидеров, где число абортов превышает число родов, это, прежде всего, Магаданская и Сахалинская
области, где число абортов на 100 родов составляет 129 и 115 соответственно.
Наименьшее число абортов относительно родов производится в Приморском крае −
74 на 100 родов, однако все равно больше, чем в РФ (67 на 100 родов)
(табл. 40).
В настоящее время во всех федеральных округах РФ наблюдается
относительное преобладание женщин и детей среди малообеспеченных слоев населения.
В условиях социально-экономического кризиса наиболее высокому риску
подвержены семьи с детьми, которые испытывают значительные перегрузки и быстро
трансформируются в малоимущие и маргинальные группы населения. Неравенство в
отношении здоровья и доступности медицинской помощи между различными группами
населения приводит к социальному расслоению общества и способствует высокому уровню социальной нестабильности.
Таблица 40. Прерывание беременности (аборты) в субъектах РФ ДФО (на 100
родов)
|
Территория
|
1995 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
|
РФ |
203 |
169 |
154 |
139 |
129 |
122 |
121 |
107 |
92 |
81 |
74 |
67 |
|
ДФО |
211 |
196 |
181 |
165 |
158 |
140 |
148 |
133 |
114 |
104 |
97 |
92 |
|
Респ. Саха (Якутия) |
151 |
158 |
142 |
141 |
143 |
119 |
124 |
107 |
95 |
89 |
78 |
80 |
|
Камчатский край |
240 |
180 |
167 |
150 |
144 |
128 |
157 |
151 |
133 |
119 |
113 |
103 |
|
Приморский край |
234 |
186 |
213 |
187 |
171 |
156 |
125 |
114 |
87 |
85 |
81 |
74 |
|
Хабаровский край |
229 |
239 |
194 |
175 |
166 |
160 |
156 |
147 |
135 |
116 |
109 |
103 |
|
Амурская область |
191 |
211 |
195 |
185 |
182 |
162 |
201 |
156 |
133 |
123 |
114 |
106 |
|
Магаданская область |
254 |
228 |
218 |
199 |
181 |
162 |
158 |
167 |
151 |
148 |
134 |
129 |
|
Сахалинская область |
248 |
196 |
197 |
185 |
174 |
141 |
162 |
169 |
148 |
124 |
119 |
115 |
|
ЕАО |
218 |
206 |
200 |
169 |
154 |
150 |
153 |
133 |
126 |
108 |
102 |
102 |
|
ЧАО |
184 |
141 |
110 |
146 |
167 |
113 |
122 |
104 |
95 |
92 |
89 |
75 |
Что же относительно так называемых экономически депрессивных регионов, к которым, кстати, относятся все 9 субъектов РФ ДФО, то здесь разрыв между
богатыми и бедными достиг критических значений. Появление второго, а особенно
третьего ребенка в обычной семье, где работают оба родителя, ставит эту вполне
благополучную семью на грань банкротства.18 Именно женщины из таких семей, в
нестандартных ситуациях вынуждены регулировать численность своей семьи с
помощью искусственного прерывания беременности.
Начиная с 1959 года в России абортами заканчивалось в среднем ⅔
ежегодного числа беременностей, т. е. на одного новорожденного ребенка приходилось два аборта. После 2000 года соотношение несколько улучшилось – число
родов стало расти, а число абортов продолжало снижаться.19 По данным официальной
статистики в России в настоящее время на 100 родов ежегодно приходятся 73 случая
искусственного прерывания беременности (около 1,5 млн ежегодно), причем
подавляющее число женщин, принимающих это решение – женщины русской
национальности. Возрастная структура женщин, решившихся на искусственное
прерывание беременности, следующая:
- в возрасте до 19 лет – 142 тыс.,
- в возрасте от 20 до 34 лет – 1058 тыс.,
- в возрасте от 34 лет и старше – 376 тыс.
Наиболее распространены аборты в субъектах РФ ДФО, причем на Дальнем Востоке России доля повторнобеременных среди прерывающих беременность
девушек 15-17 лет достигла одной трети, а 14-летних – более 10%.
В последние годы в регионе проводится более 60 тыс. абортов
ежегодно, оплачиваемых по программе государственных гарантий за счет средств
обязательного медицинского страхования. Относительный коэффициент распространения абортов в 2005–2010 гг. колеблется от 51,8 до 38,4 на 1 000 женщин фертильного возраста, что в условиях низкой рождаемости, высокой смертности и
жесточайшего регионального демографического кризиса является недопустимым
явлением для Дальнего Востока России, потерявшего за 20 лет социальноэкономических реформ около 2 млн населения.
Вполне естественно, что, как и многие «простые» технологии в современной медицине аборты сопровождаются ятрогениями, которые в
отдельных случаях приводят к гибели пациенток. Гибель женщин в результате
прерывания беременности в отечественной статистике регистрируется в рубрике
«Материнская смертность» и составляет в ее общей структуре около 10%.
Отдельной темой для Дальнего Востока России стоит беременность у
подростков в виде сложнейшей медико-социальной проблемы, поскольку число таких незапланированных беременностей не уменьшается. Значимость
этой проблемы определяется биологическими, психологическими и социальными
особенностями незрелого организма. Не является секретом и то, что в регионе наблюдаются значительные изменения сексуального поведения молодежи
с более ранним началом половой жизни. Случайно возникшая не планируемая беременность в подростковом возрасте качественно меняет жизненный статус юной
девушки и иногда обрекает ее на радикальное изменение образа жизни, профессиональных и карьерных планов, положения в семье и всей ее
дальнейшей судьбы. В реальной ситуации весьма важен ответ на вопрос: перейдет ли
Россия от аборта к планированию семьи.
С медицинских позиций основной проблемой аборта в подростковом возрасте
является то, что для этого контингента аборт наиболее опасен с точки зрения
риска последующих нарушений репродуктивной функции. В связи с физиологической незрелостью функциональных систем организма девушки
число осложнений аборта у подростков в 2-2,5 раза выше, чем у женщин зрелого
возраста. Предрасполагающим моментом к развитию осложнений и неблагоприятных последствий аборта у подростков является крайне низкий уровень
их соматического и репродуктивного здоровья, что, в свою очередь, обусловлено
ранним началом трудовой деятельности и так называемой ранней социализацией
подростков. В то же время, после аборта около 8 % женщин в регионе становятся бесплодными. Это приводит к тому, что в настоящее время около
15 % семей не способны зачать ребенка, усугубляя и без того сложные
социальные проблемы Дальнего Востока России.
Полагаем, что в условиях обезлюдевшего региона попавшего в спровоцированную отечественными реформаторами демографическую ловушку у сообщества
дальневосточников должен формироваться иной взгляд на искусственное прерывание беременности. Вероятно, следует постепенно уйти от
созерцательного, холодного взгляда на проблему вымирания населения практически
всех территорий ДФО, и принять региональные управленческие решения на основании
результатов плановых НИОКР, основной целью которых станет получение достоверных
данных о репродуктивных устремлениях молодежи, о реальном числе прерываемых беременностей и т. п.
Гражданское общество должно определить для себя, что в
сложившейся ситуации аборт − это одно из самых жестоких и циничных убийств
беззащитного ребенка, находящегося в утробе матери, которая призвана любить и
защищать свое дитя, а не убивать его. Причем соучастниками этого убийства
становятся мать ребенка, отец ребенка и другие родственники (если знают о
намерении женщины совершить аборт и не противостоят этому), а также врачиакушеры-гинекологи, непосредственно совершающие этот циничный акт. Необходимо
кардинально изменить мнение об охране семейных ценностей, о рождении ребенка,
об аборте, поскольку сегодня вся эта дикая процедура убийства ребенка
позиционируется как прерывание беременности по медицинским и социальным
показаниям «во благо женщины» − несостоявшейся матери… Если в ближайшем будущем
представители гражданского общества не осознают всей глубины демографической
катастрофы Дальнего Востока России и не примут упреждающих шагов, то их дети и
внуки станут перед непростым выбором − ассимилироваться с жителями поднебесной
или решать проблему переезда в центральную Россию.
Основными оценочными критериями результатов работы службы ОЗМиР ДФО являются
достигнутый уровень атрибутов здоровья женщин и детей, следовательно,
структурные диспропорции службы и отклонение от стандартных технологий формирует
нежелательные результаты ее деятельности, выражающиеся временными и стойкими расстройствами здоровья пациентов. На
основании экспертных оценок дефекты технологий оказания медицинской помощи
беременным женщинам преобладали среди причин, приводивших к нежелательным результатам, причем здесь достоверно превалировали дефекты
медицинских технологий над организационными. Чаще всего дефекты технологий
регистрировались в виде отступлений от стандартов (протоколов) оказания медицинской помощи беременным женщинам в условиях амбулаторнополиклинических учреждений (ФАПы, врачебные амбулатории, женские консультации,
поликлиники). Эти дефекты концентрировались на поздней диагностике и лечении женщин с ОПГгестозами и экстрагенитальной
патологией, что приводило в последующем к тяжелым осложнениям в родах.
Предполагать рождение здорового ребенка в таких случаях было бы нереально.
В условиях Дальнего Востока России в силу разных причин в родовспомогательных ЛПУ допускается отступление от стандартов ведения беременности и
родов из группы женщин высокого риска, что сформировало рост тяжелых
осложнений в родах (кровотечения, разрывы матки, сепсис, гибель плода и т. п.).
В отдельных случаях отступления от стандартов технологий приводили к гибели и
матери, и ребенка.
Врачебные ошибки при оказании медицинской помощи беременным
женщинам в ДФО, как правило, имеют место как при формировании причин летальных
исходов, так и при формировании стойких расстройств здоровья женщин и новорожденных детей. Наиболее часто дефекты оказания
медицинской помощи в результате ошибок, приведших к летальным исходам были связаны:
- с неправильной интубацией и проведением искусственной
вентиляции легких;
- с неправильным введением лекарственных препаратов;
- с переливанием крови и кровезаменителей;
- с дефектами оказания операционного пособия;
- с осложнениями катетеризации вен;
- с комплексом диагностических и лечебных ошибок, приведших к ухудшению состояния больных на фоне уже имеющейся патологии.
К стойкому расстройству здоровья в основном приводили дефекты оперативного пособия, в результате которого повреждались органы: матка,
прямая кишка, мочеточники или инфицирование послеоперационной раны.
Среди прочих специальностей, по которым проводились экспертные
оценки (детская хирургия, анестезиология и реаниматология, манипуляции и уход), имелись соответствующие отклонения от стандартов оказания
медицинской помощи. Диагностические ошибки при оказании медицинской помощи детям
с хирургической патологией чаще всего концентрировались на уровне первичной
медико-санитарной помощи как в сельской, так и в городской местности.
Анализ причин нежелательных результатов показал, что на качество медицинской помощи детям в условиях поликлиник оказывают влияние дефекты структуры
ЛПУ: кадровые (отсутствие участкового врача-педиатра, отсутствие у специалистов
необходимой квалификации, недостаточная подготовка врачей), отсутствие
лекарственных средств, необходимого оборудования. Врачебные ошибки как причины
нежелательных результатов оказания медицинской помощи детям, повлиявшие на
временное и стойкое расстройство здоровья, имели место при поздней диагностике,
выборе неправильной тактики лечения и т. п.
В последние десятилетия в ДФО произошли определенные изменения
младенческой смертности, т. е. смертности детей в возрасте до 1-го года. В частности, отставание региона по уровню младенческой смертности от развитых стран
АТР связано, прежде всего, с ее архаичной структурой. Тем не менее, в условиях
ДФО в последние двадцать лет динамика показателя младенческой смертности была
стойко положительной, т. е. он прогрессивно снижался, однако его уровень оставался более высоким, чем в целом по РФ (рис.
47).
Как известно, младенческая смертность складывается из неонатальной
(в возрасте 0–27 дней жизни) и постнеонатальной (с 28 дня и до конца первого года). Неонатальная смертность, в свою очередь, подразделяется на раннюю неонатальную (первые 7 дней жизни, точнее 168 часов) и позднюю (последующие три
недели жизни). Чем старше младенец, тем легче, при прочих равных условиях,
сохранить его жизнь. Именно поэтому первые решающие успехи были достигнуты в
борьбе с постнеонатальной смертностью – они-то и обеспечили стремительное
снижение младенческой смертности в регионе в XX веке. Что же относительно начала
XXI века, то темпы снижения уровня младенческой, а, следовательно, и
перинатальной смертности замедлились. Причем в отдельных субъектах РФ ДФО, на
второе место в структуре младенческой смертности стали претендовать причины,
связанные с рубрикой «Травмы и отравления».
Рис. 47. Динамика коэффициентов младенческой смертности в ДФО и
России в 1995−2010 гг. и прогноз до 2015 г. (число детей, умерших в возрасте до
1-го года, на 1 000 родившихся живыми)
Эти процессы подпитываются снижением уровня доступности квалифицированной врачебной помощи значительной части семей дальневосточников,
проживающих на территории отдаленных северных и сельских районов. Для некоторых
беременных женщин и детей врач стал «экзотической фигурой», поскольку в этих
населенных пунктах были ликвидированы сельские участковые больницы и врачебные амбулатории. В результате, врачебная помощь
была заменена на фельдшерскую, а сельские участковые больницы и врачебные амбулатории трансформировались в ФАПы. Следует отметить, что в нашем варианте
прогноза до 2015 г. тренд снижения этого показателя сохраняется, однако темп
снижения невысок.
В ДФО к 2010 году в различных субъектах РФ коэффициент младенческой смертности имел значительные колебания от 5,9 на 1000 родившихся живыми в
Сахалинской области до 21,8 на 1000 в ЧАО, а во всех остальных территориях
Дальнего Востока России он превышал среднероссийские показатели (табл. 41).
Таблица 41. Коэффициенты младенческой смертности в субъектах РФ ДФО в 2010 г.
(число детей, умерших в возрасте до 1 года, на 1 000 родившихся живыми)
|
Территория
|
1990 |
1995 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
Место в РФ в
2010 г. |
|
РФ |
17,4 |
18,1 |
15,3 |
14,6 |
13,3 |
12,4 |
11,6 |
11,0 |
10,2 |
9,4 |
8,5 |
8,1 |
7,5 |
|
|
ДФО |
18,8 |
20,5 |
18,6 |
18,1 |
15,5 |
15,9 |
14,4 |
13,5 |
12,5 |
12,1 |
10,8 |
10,5 |
9,6 |
|
|
Респ. Саха
(Якутия) |
19,9 |
19,5 |
17,6 |
17,5 |
15,2 |
13,2 |
13,5 |
10,6 |
10,6 |
10,4 |
9,1 |
8,9 |
7,2 |
42
|
|
Камчатский
край |
16,6 |
15,4 |
16,0 |
15,3 |
14,1 |
14,3 |
13,0 |
10,3 |
12,2 |
8,7 |
7,5 |
11,8 |
9,4 |
67
|
|
Приморский
край |
18,3 |
21,5 |
19,1 |
16,1 |
13,0 |
17,7 |
13,1 |
13,1 |
10,7 |
11,4 |
10,3 |
10,6 |
9,6 |
71
|
|
Хабаровский
край |
18,7 |
17,8 |
17,3 |
18,3 |
16,2 |
15,6 |
14,6 |
13,0 |
12,3 |
11,9 |
11,7 |
10,3 |
10,5 |
76
|
|
Амурская об-
ласть |
20,0 |
23,6 |
23,8 |
23,2 |
18,9 |
17,2 |
17,0 |
18,7 |
17,4 |
16,3 |
15,7 |
13,0 |
12,8 |
78
|
|
Магаданская
область |
17,4 |
14,2 |
15,1 |
11,4 |
15,1 |
11,9 |
11,8 |
12,0 |
14,2 |
14,2 |
10,0 |
10,8 |
9,3 |
66
|
|
Сахалинская
область |
16,7 |
22,7 |
15,1 |
17,1 |
14,7 |
12,5 |
13,8 |
14,4 |
12,9 |
8,9 |
8,1 |
7,2 |
5,9 |
14
|
|
ЕАО |
23,9 |
26,4 |
20,2 |
19,6 |
19,9 |
22,3 |
21,6 |
15,6 |
14,3 |
21,4 |
11,7 |
15,0 |
10,4 |
74
|
|
ЧАО |
18,5 |
34,0 |
23,4 |
42,1 |
32,2 |
28,0 |
20,9 |
17,6 |
23,2 |
17,6 |
9,2 |
12,6 |
21,8 |
83
|
В ДФО более 70 % случаев мертворождений и смертей новорожденных
происходит по причине плохого здоровья матерей и снижения уровня доступности
квалифицированной помощи женщинам, проживающим в отдаленных северных и сельских
поселениях. Эти факторы играют основную роль в уровне и структуре перинатальной
смертности в регионе. Сравнение ДФО с экономически развитыми странами АТР
показывает, что темпы снижения младенческой смертности на Дальнем Востоке России
могли быть и выше при условии повышения качества жизни будущих матерей и отцов,
взвешенной семейной политике и восстановления количественных и качественных параметров
кадрового потенциала ЛПУ службы ОЗМиР.
Уровень младенческой смертности по итогам помесячной
регистрации в 2011 году был ниже среднего по России (7,3 %) в 46-ти из 83-х
субъектов федерации, причем на отдельных территориях страны показатели
младенческой смертности вполне соответствуют относительно низкому
европейскому уровню.
В 37-ми регионах уровень младенческой смертности превышает средний
уровень по России, причем в некоторых вдвое и более (табл. 42). Как следует из
данной таблицы в число 10-ти регионов с наиболее высоким коэффициентом
младенческой смертности вошли 4 субъекта РФ ДФО: Еврейская автономная область,
Чукотский автономный округ, Амурская область и Хабаровский край.
Таблица 42. Десять регионов Российской Федерации с наиболее высокими и
наиболее низкими коэффициентами младенческой смертности (на 1 000 родившихся живыми) в 2011 г.
|
Регионы с наиболее низкими
показателями младенческой смертно-
сти |
Регионы с наиболее высокими пока-
зателями младенческой смертности |
|
Чувашская Республика |
3,5 |
Чеченская Республика |
17,5 |
|
Тамбовская область |
4,1 |
Республика Дагестан |
15,0 |
|
Сахалинская область |
4,3 |
Еврейская автономная область |
14,1 |
|
Санкт-Петербург |
4,3 |
Республика Тыва |
14,0 |
|
Республика Коми |
4,4 |
Республика Ингушетия |
13,6 |
|
Калининградская область |
4,6 |
Чукотский автономный округ |
12,8 |
|
Республика Татарстан |
4,9 |
Ямало-Ненецкий автономный
округ |
11,0 |
|
Белгородская область |
5,0 |
Республика Алтай |
11,0 |
|
Республика Мордовия |
5,2 |
Амурская область |
10,9 |
|
Ленинградская область |
5,2 |
Хабаровский край |
10,8 |
|
Российская Федерация – 7,3 |
В структуре младенческой смертности в ДФО В 2010 году 1-е место занимали состояния, возникшие в перинатальном периоде (45,2 %), 2-е место занимали врожденные пороки развития (22,3 %), 3-е место – внешние причины (19,2
%), 4-е место (15,3 %) – прочие причины.
К началу XXI века в экономически развитых странах в результате прогрессирования социально-экономического развития, успехов в
медицинской науке (в том числе появления возможности определять состояние
здоровья и патологии плода на разных сроках беременности), в способах
диагностики, лечения и выхаживания детей, сокращения до минимума влияния
экзогенных факторов сложился положительный тренд в отношении динамики уровня
младенческой смертности. В то же время сохраняется ситуация, для
которой характерным является концентрация основной части умерших детей в
возрасте до 1 года в неонатальном периоде, а в нем – на 1-й неделе. Остается,
как и в прежние годы, влияние на уровень показателя младенческой смертности
частоты преждевременного рождения.
Рассматривая частоту преждевременных родов в субъектах РФ ДФО
в 2010 г., следует отметить, что «лидерами» по данному показателю
являлись ЧАО (5,6 %) и Хабаровский край (5,6 %), по уровню мертворождаемости
явного лидера нет, а по уровню ранней неонатальной смертности, ровно, как и
по уровню перинатальной смертности с достаточно большим отрывом
лидирует ЧАО – 8,3 и 12,5 % (табл. 43).
Таблица 43. Частота преждевременных родов и показатели мертворождаемости, ранней неонатальной и перинатальной смертности
в субъектах РФ ДФО в 2010 г.
|
Субъект РФ
|
Частота
преждевременных родов (%) |
Показа-
тель мертворождаемости (‰)
|
Показатель
ранней неонатальной смертности (‰) |
Показатель
перинатальной смертности
(‰)
|
|
РФ |
3,9
|
4,62
|
2,75
|
7,37
|
|
ДФО |
4,1
|
5,32
|
3,69
|
9,01
|
|
Респ. Саха (Якутия) |
3,2
|
5,2
|
2,9
|
8,1
|
|
Камчатский край |
5,0
|
3,3
|
2,9
|
6,2
|
|
Приморский край |
2,9
|
5,45
|
4,25
|
9,7
|
|
Хабаровский край |
5,0
|
5,3
|
2,1
|
8,2
|
|
Амурская область |
4,9
|
5,9
|
3,7
|
9,6
|
|
Магаданская область |
3,8
|
5,6
|
3,3
|
8,9
|
|
Сахалинская область |
4,17
|
5,89
|
2,25
|
8,14
|
|
ЕАО |
2,32
|
5,7
|
4,2
|
9,9
|
|
ЧАО |
5,6
|
4,2
|
8,3
|
12,5
|
В целом во всех субъектах РФ ДФО по большинству анализируемых показателей как результатов деятельности ЛПУ службы ОЗМиР, наблюдается их
превышение над уровнем аналогичных среднероссийских показателей.
Поскольку беременность и роды в большинстве случаев являются
физиологическим актом, то гибель женщины во время физиологического акта
следует рассматривать, как исключительный факт, который отрицательно
характеризует результаты деятельности всей службы ОЗМиР. Низкий уровень
рождаемости и высокий уровень смертности поддерживают в ДФО демографический
кризис, в связи с этим проблемы ОЗМиР воспринимаются обществом особенно
остро, как правило, из-за более высокой материнской смертности по сравнению с
экономически развитыми странами.
Если пристально рассмотреть причинно-следственные связи материнской
смертности, то они концентрируются на условиях жизни, здоровье беременных и
доступности, качестве и безопасности медицинской помощи. Нередко организаторам
здравоохранения региона хотелось бы свести проблему высокого уровня материнской
смертности к оказанию медицинской помощи беременным отдельным медицинским
работником, который не смог выполнить стандарт, т. е. к медицинским (врачебным)
ошибкам. Однако ятрогения в причинах материнской смертности занимает не более 20
%, в остальном же − это годами не решаемые проблемы организации медицинской
помощи женщинам и детям, которые провоцируют формирование сложной патологии,
тяжелых экстрагенитальных заболеваний и акушерских осложнений.
Несмотря на то, что в течение последнего десятилетия в ДФО
наблюдается устойчивая тенденция к снижению показателя материнской смертности,
последний формируется на уровне значительно более высоком, чем в среднем по
России. Самые высокие показатели в 2010 г. были зафиксированы в Камчатском
крае – 51,7 на 100 тыс. родившихся живыми; Сахалинской области – 32,94 на 100
тыс.; ЕАО – 41,5 на 100 тыс. В отдельные годы среди «лидеров» по уровню
материнской смертности в России, кроме вышеупомянутых, были такие субъекты РФ
ДФО, как Хабаровский край. В данных административных образованиях показатели
материнской смертности превышали среднероссийский уровень более чем в 2 раза.
Проводимый анализ показывает, что структура материнской смертности
в ДФО более чем на 35 % состоит из управляемых причин. Доминируют кровотечения, сепсис, преэклампсия. В то время как в экономически развитых странах
преобладают тромбоэмболии и экстрагенитальные заболевания, то есть причины,
которые трудно поддаются регуляции (трудноуправляемые). Однако, если 10 лет
назад управляемые причины материнской смертности в ДФО составляли до 65-70 %,
то в последние годы среди причин материнской смертности формируются тенденции
к уменьшению числа акушерских кровотечений и сепсиса после абортов, хотя
возросло число тромбоэмболий. Т. е. наблюдается рост в структуре доли
трудноуправляемых причин материнской смертности. Таким образом, показатель
материнской смертности в значительной мере отражает доступность, качество и
безопасность медицинской помощи беременным женщинам и степень ее организации, и,
в меньшей мере, – уровень здоровья и тяжесть патологии самой женщины.
Службу ОЗМиР региона также характеризуют и показатели смертности
детей от 0 до 14 лет и подростков от 15 до 17 лет включительно. В возрастной
группе от 0 до 14 лет наблюдается снижение показателей смертности во всех субъектах ДФО РФ (рис. 48, табл. 44).
Если рассматривать абсолютные показатели, то в ДФО в 1990 годах
ежегодно погибало около 2 тыс. детей данной возрастной группы, в последующие
годы их число снижалось и в 2010 г. число погибших от всех причин в 2010 г. составило 1 203 человека.
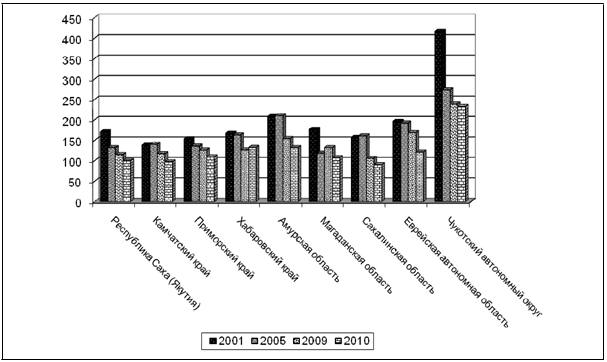
Рис. 48. Смертность детей (0–14 лет) в субъектах РФ ДФО в
2001−2010 гг.
Таблица 44. Смертность детей (0-14 лет) в субъектах РФ ДФО в 2001−2010
гг.
|
Территория |
Год |
Республика Саха
(Якутия)
|
Камчатский край |
Приморский край
|
Хабаровский край
|
Амурская область
|
Магаданская область
|
Сахалинская область
|
Еврейская автономная область
|
Чукотский автономный округ
|
ДФО
|
|
От всех причин (абс.)
|
2001 |
411
|
98
|
576
|
422
|
379
|
57
|
165
|
75
|
30
|
2 213 |
|
2005 |
280
|
80
|
417
|
348
|
316
|
33
|
134
|
62
|
14
|
1 684 |
|
2009 |
237
|
65
|
364
|
266
|
224
|
34
|
85
|
53
|
9
|
1 337 |
|
2010 |
207
|
54
|
319
|
279
|
192
|
28
|
73
|
35
|
16
|
1 203 |
|
От всех
причин
(на
100 000 населения)
|
2001 |
171,2
|
138,2 |
154,17 |
167,3 |
208,5 |
177,0 |
157,53 |
196,5
|
416,0
|
2001 |
|
2005 |
132,3
|
140,7 |
136,33 |
163,6 |
210,8 |
119,1 |
161,36 |
192,6
|
273,4
|
2005 |
|
2009 |
115,6
|
117,7 |
126,41 |
126,6 |
154,8 |
132,3 |
106,25 |
168,9
|
238,8
|
2009 |
|
2010 |
100,5
|
97,5
|
109,95 |
132,8 |
132,1 |
108,1 |
90,58
|
121,6
|
233,1
|
2010 |
Показатель смертности детей в возрасте от 0 до 14 лет на 100 000
лиц данной возрастной группы так же имеет четкую тенденцию к уменьшению,
причем в разных территориях ДФО эти показатели разнятся при сохранении общей
тенденции к снижению. Наивысший показатель смертности детей данной
возрастной группы в 2000–2010 гг. наблюдался в ЧАО, достигнув к 2010 г. уровня
233,1 на 100 000, а наименьший – 90,58 на 100 000 – в Сахалинской области.
Что же относительно причин смертности детей в этом возрасте, то
основными являются т. н. неестественные причины, т. е. травмы, отравления,
утопления, самоубийства, убийства и др., причем, чем старше
становится ребенок, тем эти причины занимают в структуре все большее место (от 65 до
72 %).
У детей более старшей возрастной группы (подростки 15-17 лет)
также наблюдается положительная динамика уровня смертности (рис. 49, табл.
45).
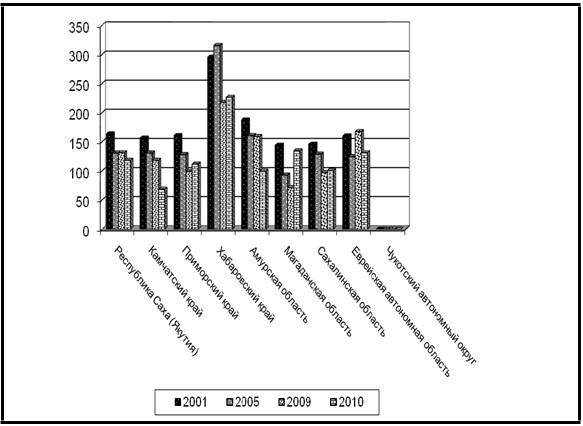
Рис. 49. Смертность подростков (15-17 лет) в субъектах ДФО РФ в 2001–2010 гг.
Самый высокий показатель смертности подростков в течение текущего
десятилетия наблюдался в Хабаровском крае, причем ежегодно в данном субъекте
РФ погибало более 100 подростков, а относительный показатель смертности
подростков в 2010 г. в крае составил 226,3 на 100 000. Самый низкий в регионе
показатель смертности подростков 68,6 на 100 000 в 2010 г. сформировался в
Камчатском крае.
Для любой территории страны смертность населения подросткового возраста
является актуальной социально-демографической проблемой, а ее тенденции являются объектом пристального изучения. В ДФО это, прежде
всего, связано с устойчивостью сложившейся кризисной демографической ситуации,
старением и уменьшением численности населения и его плотности.
Таблица 45. Смертность подростков (15–17 лет) в субъектах РФ ДФО в 2001–2010
гг.
|
Территория
|
Год |
Республика
Саха (Якутия) |
Камчатский край
|
Приморский край
|
Хабаровский край
|
Амурская об-
ласть
|
Магаданская область
|
Сахалинская область
|
ЕАО
|
ЧАО
|
|
От всех причин
(абс.)
|
2001 |
94
|
0
|
290
|
233
|
165
|
15
|
44
|
18
|
− |
|
2005 |
77
|
22
|
130
|
221
|
133
|
8
|
36
|
13
|
− |
|
2009 |
60
|
13
|
69
|
101
|
97
|
4
|
17
|
12
|
− |
|
2010 |
54
|
7
|
71
|
105
|
58
|
7
|
16
|
9
|
− |
|
От всех причин (на 100 000 населения) |
2001 |
163,8 |
156,6 |
160,97 |
295,3 |
187,6 |
144,2 |
145,98 |
160,1 |
− |
|
2005 |
131,1 |
130,9 |
128,15 |
315,5 |
160,9 |
93,0 |
129,17 |
124,7 |
− |
|
2009 |
131,4 |
118,2 |
99,16 |
217,7 |
159,3 |
71,4 |
97,05 |
167,5 |
− |
|
2010 |
118,3 |
68,6 |
111,87 |
226,3 |
99,7 |
134,6 |
100,73 |
131,4 |
− |
Снижение показателя смертности подростков в 2001–2010 гг. было
менее значительным, чем детей в возрастной групп от 0 до14 лет. Среди причин
смерти подростков ведущее место занимают внешние (травмы, отравления, самоубийства и др.) и онкологические заболевания. За последние годы значимыми
причинами смерти подростков стали сосудистые поражения сердца и головного
мозга и болезни органов дыхания.

