Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
11.2. Программа действий направленная на повышение уровня
эффективности реформирования здравоохранения
Отечественные реформаторы в течение нескольких лет в рамках
законодательных инициатив внесли в Государственную Думу РФ несколько проектов
законов, которые были одобрены депутатами от правящей партии, а затем утверждены
Президентом РФ. К сожалению, из обсуждения постоянно исключается вопрос,
достаточно простой для понимания электората и депутатов, почему в странах, где
власть несет ответственность за охрану здоровья собственного народа, расходы на
эту охрану исчисляются от 8 до 12 % от объема ВВП, а в родном отечестве эти
расходы «барражируют» на уровне от 2,8 до 3,6 ВВП.
Ведь по заключению экспертов ВОЗ в странах, где на эти нужды
тратится менее 5 % от объема ВВП, медицинская помощь становится недоступной для
социально незащищенных групп (дети, безработные, пенсионеры и др.). Да зачем
далеко ходить, в любом субъекте РФ ДФО именно эти группы дальневосточников
постепенно отлучаются от доступной, качественной и безопасной медицинской
помощи.
Смягчение последствий рыночной модернизации отрасли.
Простому жителю региона совершенно безразлично, как, какими путями государство в условиях реализации рыночных реформ обеспечит бесплатное
медицинское обслуживание в государственных и муниципальных ЛПУ. Важно, чтобы
такая возможность была. В этой связи никто пока не хочет отвечать на следующие
вопросы.
- Каким образом будет осуществляться медицинская помощь в
поселениях, где нет врачей, закрыта последняя больница, а регулярные
транспортные связи с населенными пунктами региона, где больницы еще не
подверглись модернизации (закрытию), отсутствуют?
- За счет чего социально-незащищенные группы
населения станут оплачивать медицинскую помощь в соответствие с
Постановлением Правительства РФ от 4 октября 2012 г. № 1006 «Об
утверждении Правил предоставления медицинскими организациями платных
медицинских услуг», принятыми в соответствии с частью 7 статьи 84 Федерального закона «Об основах охраны здоровья граждан в
Российской Федерации» и статьей 39 Закона Российской Федерации «О защите прав потребителей», если программа государственных
гарантий региона принята с дефицитом и ЛПУ не имеет средств для ее полного
финансового покрытия?
- По какой причине в регионе все чаще и чаще вступает в
силу социальный регулятор доступности медицинской помощи и
основополагающий результат сегодняшних социальных реформ: «Хочешь жить – плати…»?
Сегодня дальневосточники имеют минимум информации об уровне
загрязнения жилых зон населенных пунктов региона промышленными и бытовыми
отходами, о риске распространения тех или иных опасных инфекционных заболеваний, о том, насколько опасны для населения, списанные в
утиль, но не утилизированные атомные подводные лодки и многом другом. Зато
параллельно в региональных «независимых» СМИ формируется информационные блоки о
«невероятно высоких» региональной медицины в рамках программ модернизации.
В этой связи следует отметить, что на эти вопросы довольно часто нет ответов
и в экономически развитых странах Европейского Союза, особенно когда речь идет о
закрытии нерентабельных больниц, дефиците кадров врачей и медицинских сестер, о
нарушении принципов всеобщего доступа к услугам здравоохранения.
На седьмом совещании Форума по вопросам будущего с участием
представителей высшего руководства здравоохранения, организованном Европейским
региональным бюро ВОЗ в 2004-м году, обсуждались трудности, с которыми может
столкнуться региональное руководство при принятии непопулярных политических
решений. По мнению экспертов, непопулярное решение зачастую не является реакцией
на четко выраженные ожидания общества, но принимается, потому что региональный
министр или высшее должностное лицо в области медицины знает, что это правильные
действия для повышения уровня здоровья и улучшения качества медицинского
обслуживания. Таким образом, потенциально непопулярное решение не должно
стремиться к популярности, скорее необходимо принять меры, чтобы оно было
понятным, а потому приемлемым. Придание популярности решениям не является
теоретическим занятием, это задача, связанная с фактическим одобрением.
Участники Форума согласились с тем, что если решение оказывается непопулярным для населения, то руководителям здравоохранения
целесообразно применить некоторые из указанных ниже подходов.
- Беседы о здоровье и улучшении качества. Основу охраны
здоровья составляют специальные знания и квалифицированные кадры, и
поэтому начинать следует с разъяснения того, как данное решение
будет способствовать повышению качества здоровья и медицинского
обслуживания. Целесообразно избегать аргументов, не связанных со
здоровьем, которые трудно отстаивать, – например, в случае закрытия
больниц намного полезнее говорить о повышении качества ухода, чем о
сокращении издержек.
- Предложение компенсаций. Объяснять, что люди получат
взамен того, от чего им придется отказаться. Предложить какие-либо
дополнительные преимущества в других секторах или в отношении других
услуг; стремиться к интерпретации предстоящего решения как выгодного для
всех, уравновешивая его достоинства и недостатки.
- Твердое решение об исполнении. Если руководство
здравоохранения не готово к исполнению решения, следует воздержаться от
проведения мер до достижения такой готовности.
- Соблюдение транспарентности. Разъяснять, кто принимает решение, интересы тех, кто в нем участвует и кого оно затрагивает. Перечислить все заинтересованные лица и указать, какие из них
играют негативную роль.
- Избегать разовых решений. Разрабатывать и предлагать решения
в составе общего плана или стратегии.
- Правильное определение сроков. До принятия решения важно
потратить достаточно времени на подготовку и разработку доброкачественного
плана. Когда план будет готов, оптимальный вариант – быстро приступать к его исполнению.
- Задействовать все группы населения. Вовлекать в обсуждение
как группы населения, которые проиграют, так и тех, кто выиграет от данного решения. Применять дифференцированный подход.
- Не рассчитывать на поддержку со стороны средств массовой информации только потому, что решение правильное с точки зрения
пользы для охраны здоровья. Нельзя рассчитывать на нейтральное или положительное освещение в СМИ во всех случаях; во многих случаях
они могут быть втянуты в полемику противниками данного решения. Будьте готовы к проблемам с прессой.
- Соблюдать скромность. Решение скорее будет принято, если
руководство публично признает некоторую неопределенность результатов и открыто
обязуется проводить мониторинг и оценку итогов. Это оставляет возможность для корректировок в процессе реализации.
- Быть готовыми к быстрым переменам. Иногда настроения общества
быстро меняются, и то, что казалось неприятием, может обернуться одобрением.
- Быть готовыми к кризисам и непредвиденным побочным эффектам.
Некоторые группы населения могут пострадать сильнее других от какого-либо
решения (например, врачи общего профиля в случае закрытия больниц). Руководство общественного здравоохранения должно
справляться с незапланированными реакциями.
- Твердо держаться фактических данных. Уровень одобрения
населения может быть низким в отсутствии каких-либо объективных причин.
Наличие убедительных фактов – хороший инструмент дискуссии и возможность
избежать противодействия.
- Использовать примеры других стран. Лица, принимающие решения,
могут ознакомиться с тем, что предпринимается в других странах, и разъяснять,
почему другие страны решают проблему иначе; они могут использовать такого рода аргументы, чтобы в их стране решения воспринимались как более приемлемые.
- Привлекать к участию медицинских работников. Действовать
смело.
Анализ реальных действий управляющих структур в субъектах РФ
ДФО указывает на то, что предложенные еще в 2004-м году рекомендации
экспертов ЕРБ ВОЗ по смягчению воздействия рыночных реформ на систему оказания
медицинской помощи, ее модернизацию, не приняты большинством представителей
органов исполнительной власти региона. А ведь система здравоохранений ДФО − это
сложная, многоуровневая система, характеризуемая многоступенчатостью объекта
управления. В качестве приоритетных направлений совершенствования данной
системы следует рассматривать стратегическое планирование развития отрасли,
разработку и реализацию целевых программ модернизации и совершенствование
организации стимулирования труда медицинских работников.36 Причем строить планы следует в рамках
законодательных актов, призванных обеспечить целостность, комплексность и
качество стандартов оказания медицинской помощи дальневосточникам.
Замена жесткого централизованного администрирования рыночными отношениями в здравоохранении субъектов РФ ДФО − сложный и
многосторонний процесс. Преобразования, осуществляемые в настоящее время в
региональном здравоохранении, в основном организационно-экономические. Если
раньше управление в этой сфере осуществлялось преимущественно административными
методами, то теперь все большее значение приобретают методы экономические и
рыночные. В соответствии с этим на здравоохранение распространяются объективные
законы рыночной экономики.
В настоящее время в категорию товара вовлекаются все более
разнообразные результаты человеческой деятельности, включая не только
продукцию в материальной форме, но и плоды творческой, интеллектуальной
деятельности в виде информационного продукта, материальные и нематериальные
услуги. Сюда, безусловно, относятся и медицинские услуги.
Вполне естественно, что в профессиональных медицинских кругах, средствах массовой информации в течение многих лет ведется дискуссия
относительно будущего нашего здравоохранения и тех мер, которые следует
безотлагательно принять, чтобы пресечь негативные процессы в системе обеспечения
здоровья населения. Обсуждение нередко замыкается на отдельных элементах
реализации концепции реформирования до 2020-го года, что, по нашему мнению, не
только свидетельствует об упрощении ситуации, но и неверно по существу.38
Здравоохранение как отрасль хозяйства региона достаточно автономна, но остается
изначально зависимой подсистемой социально-экономического комплекса, которая может лишь в известных пределах влиять на
собственное состояние.
Приступая к реформированию отрасли. Приступая к
реформированию отрасли здравоохранения Дальнего Востока России в условиях
глобального экономического кризиса, решая безотлагательные проблемы охраны
здоровья, не следует забывать как о необходимости концептуального и
комплексного осмысления всех сторон реформы здравоохранения, разработке
региональной политики в области здравоохранения, так и о создании специфических
форм и методов управления этой областью хозяйственной жизни.
Идейно-концептуальной основой, стратегическими ориентирами такой
политики должны стать базовые положения программы Всемирной организации
здравоохранения «Здоровье для всех к 2020-му году», принятые с учетом реального
состояния здоровья и систем здравоохранения.39 В основе этой стратегии лежит
равноправие всех граждан в отношении доступности и качества медицинской помощи,
содействие оздоровлению посредством широких социально-экономических мероприятий
и межведомственного сотрудничества, участие государственной администрации в
финансировании здравоохранения и региональная ответственность, профилактика
заболеваний и обязательное страхование на случай болезни, иерархическая система
лечебной помощи и развитие первичных звеньев здравоохранения, активное участие
широких общественных кругов, местных организаций и сообществ в реализации
оздоровительных программ и дальнейшем совершенствовании здравоохранения.
Кроме того, определяя политику реформирования регионального здравоохранения, следует учитывать «Стратегию-2020 − концепцию
долгосрочного развития России до 2020-го года».41 Стратегия-2020 базируется на
двух основаниях − новой модели экономического роста и новой социальной политике.
Новая модель роста необходима, поскольку исчерпала себя прежняя модель,
опиравшаяся на быстрый рост внутреннего спроса и цен на товары российского экспорта. Без новой модели роста невозможна и новая социальная
политика: России необходимы темпы роста экономики как минимум на 5 % в год. При
этом это должен быть рост, не основанный на экспорте сырья и государственном
перераспределении ресурсов из сырьевого сектора в сектора экономики с низкой
эффективностью и высокой занятостью.
Одна из основных идей Стратегии-2020 — маневр, который позволяет
задействовать неиспользованные ранее факторы конкурентоспособности — высокое
качество человеческого потенциала, научный потенциал. Новая социальная
политика должна учитывать не только интересы незащищенных слоев населения, но и тех, которые способны реализовать потенциал
инновационного развития. Это средний класс, который с экономической точки зрения
характеризуется возможностью выбирать модели трудового поведения и потребления.
Новая модель роста может быть выстроена при последовательном
снижении инфляции и принятии бюджетных правил, регулирующих расходы
бюджета в зависимости от долгосрочной цены нефти. Это необходимо для
того, чтобы бюджет был стабилен и сбалансирован, чтобы остановить неоправданный
и неэффективный рост расходов. Второй комплекс мер по формированию новой модели
связан со снятием институциональных барьеров для экономического роста. Это
попытка сделать внешнюю среду менее агрессивной по отношению к бизнесу, улучшить
деловой климат, развить конкурентную среду. Стратегия-
2020 выделяет основные проблемы и препятствия в госрегулировании, сдерживающие экономический рост и спрос экономики на инновации.
Экономика ближайшего будущего будет постиндустриальной, в ее
основе − сервисные отрасли, ориентированные на развитие человеческого
капитала: образование, медицина, информационные технологии, медиа, дизайн. В
этой области у России есть конкурентные преимущества, но они быстро
растрачиваются в силу устойчивого недофинансирования социальных систем и
неэффективного управления ими. В основе предложений Стратегии-2020 в социальной
сфере − стремление восстановить и закрепить сравнительные преимущества страны в
сфере образования, культуры, медицины.
Для этого оказание услуг, связанных с развитием человеческого
капитала, должно перестать быть государственной квази-монополией, где
некоммерческие и частные операторы допускаются лишь к услугам, которые
государственная система предоставить не может. Необходима реструктуризация
бюджетной сферы, равенство организаций всех форм собственности (включая
некоммерческие организации и частный бизнес) при оказании бюджетных услуг,
развитие профессиональных сообществ и передача им части регулирующих функций и,
конечно, конкурентоспособная оплата в бюджетном секторе.
Такой подход требует «бюджетного маневра» − частичной смены
приоритетов в расходах бюджета. К 2020-му году предлагается увеличить
финансирование инфраструктуры и человеческого капитала на 4 % ВВП для
поддержания сбалансированности бюджета сократив при этом другие расходы на 4 %
ВВП (в основном за счет расходов на оборону и безопасность, трат на госаппарат и
субсидий предприятиям).
Предпосылками для формирования региональной стратегии
реформирования здравоохранения субъектов РФ ДФО в рамках программы ВОЗ «Здоровье
для всех к 2020-му году» должны стать особенности здравоохранения России и
Дальневосточного региона. Причем эти предпосылки должны иметь достаточный уровень обоснования по различным направлениям реформирования,
как с точки зрения следования программе реформирования здравоохранения России до
2020-го года Сегодня, несмотря на то, что достаточно обстоятельно обоснован
тезис о ведущей роли здоровья населения как важного источника экономического роста экономики региона, дана количественная оценка величины
экономического ущерба в ДФО в связи с потерями здоровья в различных возрастных
группах (моложе трудоспособного, в трудоспособном и старше трудоспособного), в
программных документах инвестиции в здоровье дальневосточников почти никогда не
рассматриваются в виде комплексной задачи в рамках перевода экономики региона на инновационные рельсы.
В то же время большинство экономистов показывает, какими темпами, по каким
направлениям и с какими последствиями может пойти дальнейшее сокращение численности населения ДФО.
Становится понятным, что формирующиеся демографические процессы приведут к обострению дефицита
рабочей силы, который может усугубиться несбалансированностью спроса и предложения
по отраслям, профессиям и отдельным субъектам, а, в конечном счете, может стать тормозом экономического развития всех без исключения
субъектов РФ ДФО. В перспективе регион вновь, как и в начальный период освоения,
будет нуждаться в трудовой подпитке извне. Очевидно, что сокращение населения
восточных провинций страны не отвечает геополитическим интересам Российской
Федерации и несет реальную угрозу безопасности государства.
В программных документах по развитию региона обоснована
целесообразность в продолжении политики привлечения кадров и населения на
постоянное жительство, ориентации на собственный потенциал постоянного населения
региона, за счет которого нужно вахтовыми и экспедиционными методами осваивать
ресурсы округа. Для этого необходимо стимулирование переселения людей из
закрываемых в субъектах РФ ДФО поселков. Доказана целесообразность возвращения к
распределению молодых специалистов – бюджетников в форме государственного заказа
(на основе контрактной системы между специалистами, учебными заведениями,
министерствами, ведомствами и администрациями населенных пунктов).
Смена приоритетов социально-экономической политики.
Определены стратегические цели и задачи социально-экономического развития ДФО и групп его субъектов. Обоснованы приоритеты государственной и
региональной политики в округе и в его отдельных субъектах, разработаны
механизмы оптимизации федерального и регионального регулирования экономического
и социального развития.
Подобные установки свидетельствуют о том, что действительная
реформа здравоохранения возможна только в случае смены приоритетов
социальноэкономической политики в ДФО. Даже на уровне определения приоритетов ускорение, интенсификация, приватизация, переход к рыночным
отношениям не могут быть целями инновационного развития.44 Поскольку по своей
сути они не являются целями инновационного развития, а представляют пути и
средства достижения выше указанных целей. Стратегическими целями
социальноэкономического развития ДФО должны стать, по нашему мнению, сохранение
физического и духовного здоровья дальневосточников, национальная безопасность, а
самое главное, опережающее развитие качества жизни жителей региона.
Приумножение здоровья населения региона как социально-экономическая
категория представляет собой важнейший элемент регионального богатства. Для
поддержания здоровья потребляется определенная часть валового регионального
продукта, но и для производства материальных благ здоровье дальневосточников
тоже «потребляется» как ресурс. В принципе средняя продолжительность жизни
дальневосточников может быть главным показателем эффективности производственной
и непроизводственной сфер регионального хозяйства, всей экономики Дальнего
Востока России.
Нынешнее кризисное состояние регионального здравоохранения угнетающе действует на всю экономику, на развитие
материально-вещественных и человеческих факторов производства. Здоровье
дальневосточников становится важнейшим конкурентным элементом на рынке рабочей силы АТР.
Но в реальной ситуации в его сохранении и приумножении не заинтересованы
ни медицинские работники, ни сами дальневосточники, ни работодатели.
Выход из создавшегося положения, по нашему мнению, заключается в
том, чтобы проектируемые варианты программы «Социально-экономического развития
Дальнего Востока России», которые до настоящего времени практически не
рассматривали проблему охраны здоровья населения региона (табл. 86),
предусматривали бы формирование отдельной подпрограммы, посвященной решению
этого вопроса. В этой связи сегодня почти не осталось ярых противников мнения о том, что инвестиции в здоровье принесут субъектам РФ
ДФО пользу не только в виде реального улучшения здоровья населения, но и в виде
экономической выгоды. Однако не очень ясным остается вопрос о том, кто и как должен вкладывать средства.
Поскольку для подробного освещения каждого из этих вопросов
потребовалась бы отдельный раздел, мы позволим себе сосредоточиться лишь
на некоторых ключевых моментах, которым до настоящего времени не уделялось
достаточного внимания в дискуссиях. Из числа потенциальных инвесторов в ДФО
главный интерес представляют три субъекта: общественные организации, частный
сектор и государство. Каждому из них отводится своя роль в улучшении здоровья дальневосточников и укреплении развивающейся экономики
региона.
Таблица 86. Перечень подпрограмм государственной программы Российской
Федерации «Социально-экономическое развитие Дальнего Востока и Байкальского
региона» на период до 2025 года
|
ПОДПРОГРАММА 1. |
«ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ЭКОНОМИКИ» |
|
ПОДПРОГРАММА 2. |
«РАЗВИТИЕ МИНЕРАЛЬНО-СЫРЬЕВОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 3. |
«РАЗВИТИЕ ЛЕСОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 4. |
«РАЗВИТИЕ РЫБОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 5. |
«РАЗВИТИЕ АГРОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММЫ 6. |
«РАЗВИТИЕ ТРАНСПОРТНОЙ ИНФРАСТРУКТУРЫ» |
|
ПОДПРОГРАММА 7. |
«РАЗВИТИЕ ЭНЕРГЕТИЧЕСКОЙ ИНФРАСТРУКТУРЫ» |
|
ПОДПРОГРАММА 8. |
«СОЗДАНИЕ УСЛОВИЙ ДЛЯ КОМФОРТНОГО
ПРОЖИВАНИЯ НАСЕЛЕНИЯ» |
|
ПОДПРОГРАММА 9. |
«ОБЕСПЕЧЕНИЕ ЭКОЛОГИЧЕСКОЙ БЕЗОПАСНОСТИ И
ОХРАНА ОКРУЖАЮЩЕЙ СРЕДЫ» |
|
ПОДПРОГРАММА 10. |
«НАУЧНОЕ И КАДРОВОЕ ОБЕСПЕЧЕНИЕ РЕАЛИЗАЦИИ
ГОСУДАРСТВЕННОЙ ПРОГРАММЫ «СОЦИАЛЬНОЭКОНОМИЧЕСКОЕ РАЗВИТИЯ
ДАЛЬНЕГО ВОСТОКА И БАЙКАЛЬСКОГО РЕГИОНА ДО 2025 г.» |
|
ПОДПРОГРАММА 11. |
«РАЗВИТИЕ ТУРИЗМА» |
|
ПОДПРОГРАММА 12. |
«ОБЕСПЕЧЕНИЕ РЕАЛИЗАЦИИ ГОСУДАРСТВЕННОЙ
ПРОГРАММЫ РОССИЙСКОЙ ФЕДЕРАЦИИ
«СОЦИАЛЬНО-ЭКОНОМИЧЕСКОЕ РАЗВИТИЕ
ДАЛЬНЕГО ВОСТОКА И БАЙКАЛЬСКОГО РЕГИОНА» НА ПЕРИОД ДО 2025 ГОДА
И ПРОЧИЕ МЕРОПРИЯТИЯ В ОБЛАСТИ СБАЛАНСИРОВАННОГО ТЕРРИТОРИАЛЬНОГО РАЗВИТИЯ» |
Инвестиции в здоровье. Переход региона от системы
централизованного планирования к рыночной экономике, сопровождавшийся переходом
от авторитарного режима к демократии, отражает процесс крупномасштабных
преобразований. Как формальные, так и неформальные организации вынуждены были
приспосабливаться к требованиям демократии и рынка. Возникшая в результате
неопределенность отрицательно сказалась на социальном устройстве, а
следовательно, и на социальном капитале Дальневосточного региона. Чтобы
стабилизировать перспективы и сделать поведение реальных и потенциальных
партнеров (общественных организаций, частного сектора и государственных структур) более предсказуемым, необходимо развивать отношения,
выходящие за рамки формальных.
Для улучшения здоровья дальневосточников эффективные меры должны
приниматься как на уровне общих социально экономических, культурных и
экологических условий региона, так и на уровне влияния на условия жизни и труда. Успешное решение сложных проблем здравоохранения в регионе
возможно лишь при межсекторном взаимодействии. Целенаправленная политика и
действия со стороны сектора здравоохранения ДФО должны быть увязаны с политикой
и действиями в других секторах, таких как образование, транспорт, жилищное строительство и т. д., от которых зависит здоровье
дальневосточников.
Однако, для того чтобы эффективно действовать на этих уровнях,
система здравоохранения должны овладеть необходимыми знаниями и умениями. Но без
определенного уровня полномочий этого будет недостаточно. Ведь именно полномочия
позволят представителям системы здравоохранения эффективно влиять на политику
укрепления здоровья дальневосточников: обеспечить равнодоступную и эффективную
медицинскую помощь, создать благоприятные условия на рабочих местах и внедрить
меры по охране здоровья сотрудников, например, организовать программы для
желающих бросить курить, открыть тренажерные залы и т. д.
Все более важную роль в укреплении здоровья играют социальные
сети. В идеологии социализма не было места гражданскому обществу и
социальные сети, выпадающие из под государственного контроля, не однажды
рассматривались как подрывные организации. Сегодня ситуация изменилась, однако
отдельными представителями управляющих структур активное гражданское общество по
прежнему воспринимается как угроза. Там, где местные общественные организации
сформировались, они часто участвуют в деятельности по укреплению здоровья
населения региона.
В реализации такой политики должны участвовать органы
государственного управления на всех уровнях, поскольку ухудшение здоровья
населения в регионе отражается на всех отраслях, и если эту проблему не решить,
она будет препятствовать дальнейшему экономическому развитию, а ее успешное
решение принесет пользу всем. Каждое министерство призвано внести свой вклад,
будь то изменения в сельскохозяйственной политике с целью повышения доступности
и качества пищевых продуктов, изменения в транспортной политике с целью снижения
травматизма и смертности в результате ДТП или изменения в финансовой политике.
Например, повышение налогов на сигареты и алкоголь. Роль региональных
министерств здравоохранения состоит в том, чтобы определить масштабы и характер
проблем, связанных со здоровьем населения субъекта РФ ДФО, и предложить меры по
улучшению этого показателя.
Социальный капитал в условиях переходной экономики.
Социальный капитал: «Учреждения, отношения, установки и ценности, регулирующие
взаимодействие между людьми способствующие экономическому и социальному развитию».48 Социальный капитал проявляется в виде формальных и
неформальных сетей. Для объяснения наблюдаемой взаимосвязи между социальным
капиталом и здоровьем предложен ряд механизмов, включая формальные сети,
принадлежность к которым открывает доступ к социальному и медицинскому
обслуживанию, и неформальные сети, где человек может использовать коллективные
знания для получения доступа к ограниченным ресурсам, в том числе к информации,
необходимой для выбора здорового образа жизни.
Связь между социальным капиталом и здоровьем впервые документально
зафиксирована в 1901 году, когда Эмиль Дюркгейм выявил зависимость между частотой самоубийств и степенью социальной интеграции. Проведенные
с тех пор исследования неизменно показывают, что чем больше социальный капитал и
социальная сплоченность, тем лучше здоровье населения. В последнее десятилетие эта связь стала предметом широких исследований, в которых
установлена зависимость между низким уровнем доверия населения и высоким уровнем
смертности. Отмечается, что социальный капитал может влиять на здоровье посредством разных механизмов и на разных уровнях.
На государственном уровне социальный капитал способствует
улучшению медицинского обслуживания. Эффективная социальная сеть, объединяющая
все заинтересованные стороны (государство, рынок, семью и общество),
облегчает оказание действенной медицинской помощи, например, когда люди
предпочитают обращаться за консультацией к тем, кому они доверяют.
Социальный капитал важен и в профилактической работе. Профилактика наиболее
эффективна, если проводится при поддержке формальных и неформальных сетей,
через которые люди могут получить информацию и медицинскую помощь.
На региональном уровне социальный капитал может способствовать
улучшению здоровья путем принуждения к соблюдению социальных норм или их
изменения. Сплоченное общество с сильным чувством групповой идентичности
заботится об общем благе. Это означает, что оно будет избегать действий,
наносящих ущерб окружающей среде (загрязнение, ликвидация отходов с нарушением
экологических требований), а предприниматели будут стремиться к созданию
безопасных и здоровых условий труда для своих работников. В социально сплоченном
обществе меньше вероятность курения, антисанитарии и незащищенного секса,
которые негативно отражаются на общественном здоровье. Наконец, общие нормы и
ценности влияют на уровень насилия в обществе, а, следовательно, на частоту
травм и насильственных смертей.
Для эмпирической оценки влияния социального капитала на
здоровье используются три разных, но общепринятых показателя.
- Доверие к окружающим. Этот показатель определяется по
ответам на вопрос, согласны ли опрошенные с тем, что большинству людей
можно доверять. Степень доверия отчасти зависит от правовой системы, но
также и от некоторых социально-экономических характеристик, таких как
степень равенства доходов и социальная сплоченность (общий язык, нормы
поведения, интересы и т. д.).
- Участие в организациях. Здесь имеются в виду сети,
построенные не на вертикальных иерархических отношениях (например,
работодатель — работник), а на горизонтальных равноправных отношениях:
религиозные общины, спортивные клубы, художественные и музыкальные кружки,
домовые и уличные комитеты, молодежные, женские, благотворительные
организации и любые другие добровольные общественные объединения. В то же
время социальная изоляция вызывает психологический стресс, который
негативно отражается на психическом и физическом здоровье.
- Финансовая поддержка. Этот показатель отражает уверенность
человека, что в случае материальных затруднений он найдет
помощь у знакомых. В его основе лежит следующая концепция: финансовая
поддержка, предоставляемая неформальными сетями (друзья, соседи,
сослуживцы), выполняет роль страховки от серьезных денежных проблем,
обусловленных внезапным ухудшением здоровья. Влияние этого показателя, в
отличие от двух предыдущих, вероятно, зависит от индивидуальных
обстоятельств, таких как уровень дохода и доступ к официальной системе
страхования. Отражаемый этим показателем социальный капитал
рассматривается как достояние человека.
При оценке влияния социального капитала на здоровье возникают
сложные эконометрические проблемы похожие на влияние здоровья на рынок
труда.
Во-первых, обычно трудно отделить влияние социального капитала от влияния
других факторов, отражающихся на здоровье. Во-вторых, доверие, участие в
организациях и финансовая поддержка – это личный выбор, который зависит от
индивидуальных предпочтений, не поддающихся наблюдению, и, следовательно, по
определению они эндогенно детерминированы.
В устойчивых инвестициях в социальный капитал региона должны быть
заинтересованы в первую очередь государственные структуры. Они должны взять на
себя создание эффективной программы действий в сфере общественного здоровья,
которая позволит оценить потребности населения, определить необходимые меры и
контролировать результаты. Выработка детальной политики – внутреннее дело
каждого региона. Такую деятельность в сфере общественного здоровья следует
рассматривать как одну из основных функций государства, поставив ее наравне с
экономической политикой. На практике улучшение здоровья населения, как правило, стоит в системе приоритетов
гораздо ниже по многим причинам, не в последнюю очередь из-за бытующего мнения,
что расходы на охрану здоровья не сулят экономической выгоды.
Сегодня требуется новый подход, при котором инвестиции в создание
предпосылок к хорошему здоровью дальневосточников рассматриваются с тех же позиций, что и инвестиции в материальную инфраструктуру, которой
традиционно отводится важная роль в экономическом развитии ДФО. Необходимо также
создать концепцию инвестиций в здоровье, которая охватывала бы факторы,
выходящие за рамки системы здравоохранения, такие как качество государственного управления и социальный капитал.
Валовой региональный продукт и инвестиции в здоровье.
Ключевой вопрос реформирования системы управления здравоохранением – соотношение
классического планового начала и экономических регуляторов развития
здравоохранения. Анализ этого соотношения часто подменяется либо либеральной
рыночной риторикой с акцентом на функционирование конкурирующих негосударственных медицинских организаций, либо констатацией факта
незначительной роли экономических регуляторов в определении объемов и структуры
помощи населению. По мнению ряда исследователей, центральный тезис системы экономического регулирования в здравоохранении – необходимость
перехода от принципа содержания ЛПУ к принципу договорных отношений между
потребителем и поставщиком медицинских услуг на основе государственного
регулирования спроса и предложения ресурсов здравоохранения и планирования
объемов медицинской помощи. Именно в этой плоскости следует рассматривать
экономические возможности отдельного региона по финансированию программы
государственных гарантий оказания населению бесплатной медицинской помощи и иным инвестициям в здоровье жителей региона.
В этой связи эффективность работы любого правительства оценивается,
в том числе и по уровню ВВП на душу населения. Именно с уровнем валового
внутреннего продукта государства связывают возможности инвестиций в развитие
человеческого капитала. В материалах ВОЗ дается следующая характеристика ВВП:
это совокупная стоимость конечных товаров и услуг, произведенных на территории данной страны (резидентами и нерезидентами),
независимо от того, предназначены они для пользования внутри страны или за
рубежом. По большинству оценок расходы на здравоохранение должны составлять 7-8
% от ВВП, что должно обеспечить не только достаточный уровень
доступности, качества и безопасности медицинской помощи для граждан, но и
реальные положительные сдвиги в состоянии здоровья.
В России в течение последнего десятилетия наблюдается рост ВВП (рис. 91) и рост инвестиций в здравоохранение, однако параллельного
роста показателей доступности, качества и безопасности медицинской помощи, а уж
тем более показателей здоровья населения не наблюдается. В частности попытка
сопоставления темпов роста ВВП и ожидаемой продолжительности жизни россиян не подтверждает гипотезы о прямом влиянии
роста показателя ВВП на уровень здоровья. Следовательно, для стран с
развивающейся экономикой, ВВП является не совсем приемлемым инструментом оценки
общественного благосостояния. Поскольку часть ВВП «присваивается» ограниченной
группой олигархов, часть уходит на развитие силовых структур, часть вывозится за
рубеж под разными предлогами, а вот уровень целевых инвестиций в здоровье
россиян весьма невелик, несмотря на относительный рост расходов государства на
охрану здоровья граждан.
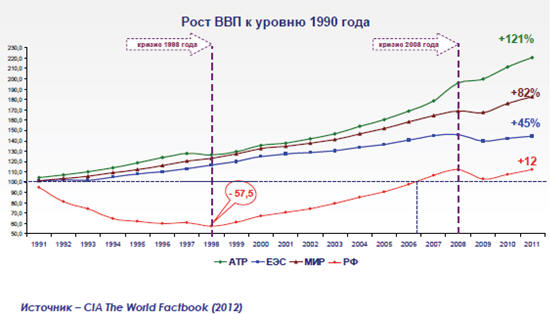
Рис. 91. Динамика изменения ВВП России к уровню 1990-го
года относительно стран АТР и ЕЭС В 2011-м году
Российская Федерация по величине производимого
валового внутреннего продукта на душу населения по паритету покупательной
способности занимала семидесятое место в мире (16,7 тысяч долларов США), что не
позволяло надеяться на инвестиции в здоровье населения, которые формировались бы
на уровне таких стран-соседей по АТР, как Ю.Корея, Япония и Сингапур.
Аналогичная ситуация наблюдается и на региональном уровне, где делаются попытки сопоставления уровня валового регионального продукта
(ВРП) на душу населения с уровнем инвестиций в здоровье в условиях
регионального неравенства субъектов РФ. Что же относительно Дальнего Востока, то
уровень ВРП в 2011-м году превышал средний уровень по России, и составлял
соответственно 17 293 долларов США в ДФО и 16 700 – в России (рис. 92).
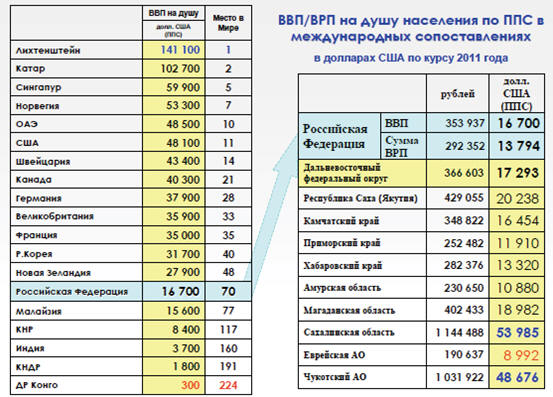
Рис. 92. Рейтинг стран мира по уровню ВВП и уровень ВРП
субъектов РФ ДФО на душу населения в долларах США по курсу 2011-го года
При этом, если величина производимого ВРП на территории ЕАО
составляла 8 922 доллара США, то на территории Сахалинской области она равнялась
почти 54-м тысячам долларов США. Это сопоставимо с производством ВВП на душу
населения в Норвегии (53,3 тысячи долларов США), занимающей седьмое место в мире
по уровню данного показателя, и в 1,7 раза больше, чем производится в Республике
Корея (31,3 тысячи долларов США). В то же время уровень здоровье населения
Сахалинской области не соответствует уровню выше указанных стран. Остается
только надеяться на то, что по мере роста экономики региона, уровень инвестиций
в здоровье дальневосточников будет расти.
Тем более, что Президент РФ В.В. Путин о будущем региона сказал
следующее: «Хочу особо подчеркнуть: мы не имеем права рассматривать
дальневосточные регионы как исключительно сырьевые. Нужно обеспечить их
современное, сбалансированное развитие, и в целом нужны новые, более эффективные
подходы к реализации наших программ, к вопросам планирования и управления. Нужно
избавиться от ситуации, когда решение проблем идет недопустимо медленно, когда выделяемые немалые финансовые и материальные
ресурсы размываются, а утвержденные планы зачастую так и остаются на бумаге».
В то же время, обзор социальных бюджетов субъектов РФ ДФО и анализ
структуры доходов населения указывают на то, что на домохозяйственном уровне
влияние социальных трансфертов на бедность и неравенство в значительной степени предопределено федеральной социальной политикой.
Для жителей отдельных регионов Дальнего Востока существует два канала такого
воздействия.
I. Первый – трансферты из федерального бюджета на
выравнивание бюджетной обеспеченности, расходуемые регионами в основном на
социальную сферу, но эти расходы идут, прежде всего, на содержание инфраструктуры и выплату заработной платы занятым.
II. Второй – социальные выплаты непосредственно населению,
либо адресные, либо категориальные (пенсии, компенсации, детские пособия и
др.).
Оба механизма влияют на межрегиональное и внутрирегиональное
неравенство, а следовательно, на доступ к доходу бедного населения.
Трансферты направлены на снижение межрегионального неравенства, кроме того,
они выравнивают доходы занятых внутри слабых регионов, так как
значительная часть средств идет на заработную плату бюджетников – основной
категории занятых в таких регионах. В регионах с меньшим уровнем дотационности,
получающих значительно меньше средств из федерального бюджета, эффект
межрегионального выравнивания намного слабее, а социальные расходы на душу
населения очень часто меньше, чем в сильно дотационных. Тем самым эффект
межрегионального выравнивания для «середняков» минимизируется, а внутрирегиональное неравенство не меняется. В сильных недотационных регионах,
наоборот, усиливается внутрирегиональное неравенство под воздействием процессов
поляризации экономического пространства – доходы бюджетников все более отстают от заработков в экспортных отраслях, а основным выравнивающим
механизмом становятся социальные выплаты. Их объем зависит от бюджетной
обеспеченности – а она даже у регионов-доноров очень разная, а возросшее перераспределение в пользу федерального бюджета сужает возможности
сильных регионов по выравниванию внутри своей территории. Как показал
проведенный анализ бюджетных расходов, широкие социальные программы фактически могут проводить только автономные округа Тюменской области и,
отчасти, Москва. В результате в большинстве недотационных и других экспортных
регионов зоны бедности консервируются на периферии, так как средств на их
поддержку не хватает.
Отдельные виды социальных выплат населению также по-разному
воздействуют на неравенство. Пенсии по старости «подтягивают» пожилых жителей
центра и юга, как регионов с более низкой стоимостью жизни, но усиливают
бедность северных пенсионеров. Вклад детских пособий в снижение бедности наименее значим в крупных городах и на севере, но существенен в
республиках юга и в сельской местности. Прочие виды пособий и пенсий, в
силу их незначительной доли и мозаичной дифференциации по регионам, не имеют
системного влияния. Жилищные субсидии поддерживают уязвимые группы в городах,
особенно на Дальнем Востоке России, и весьма успешно снижают городскую бедность,
чаще всего менее застойную. Но их быстрое распространение «вширь» во многих
регионах постепенно стирает эффект точечной, адресной помощи.
Приведенные данные о ВРП территорий Дальнего Востока
свидетельствуют, что, во-первых, в некоторых субъектах РФ ДФО (Сахалинская
обл., ЧАО) существуют большие возможности для наращивания социального капитала
и, во-вторых, что по крайней мере некоторые показатели социального капитала
имеют значение для оценки изменений здоровья дальневосточников.
Противоречивость подходов по обеспечению населения региона
бесплатной медицинской помощью. Министр здравоохранения В.И. Скворцова,
говоря о проблемах реформирования отрасли, указала на то, что ведущей является
несовершенство организации оказания медицинской помощи населению.
«У нас огромная территория, а плотность населения составляет лишь
8,4 человека на кв. километр. Причем регионов с низкой плотностью – 38 из 83, а
регионов с плотностью населения выше 80 человек на 1км2 – всего 6, включая
Москву и Санкт-Петербург. Разное распределение доли сельского населения. Есть
регионы, где в селах живут до 60 процентов населения. В зависимости от
географических, климатических, транспортных, демографических и других факторов
подходы к организации оказания медицинской помощи, к расчету необходимого
количества врачей и медсестер должны быть совершенно разными. Для этого и
формируется так называемая трехуровневая система. Сегодня необходимо сочетать
методы государственного регулирования и рыночные подходы».
В большинстве экономически развитых стран также предпринимаются
активные попытки сочетать централизованное регулирование и экономические методы
управления в здравоохранении. Рост государственных расходов на здравоохранение
длительное время рассматривался как один из важнейших признаков повышения уровня
жизни населения. Уровень финансирования здравоохранения из общественных
источников в некоторых развитых странах достиг 8-13 % ВВП. Но уже в конце
прошлого века стали возникать серьезные сомнения по поводу эффективности
использования этих средств. Было показано, что основные показатели общественного
здоровья (общий коэффициент смертности, ожидаемая продолжительность жизни и т.
д.) линейно зависят от удельных расходов на здравоохранение лишь на определенном
участке. В дальнейшем наблюдается значительное замедление приращений показателей
при росте удельных расходов и выход на «фазу плато», т. е. отсутствие изменения
показателей при росте удельных расходов Региональный подход, который следует использовать при формировании
сети ЛПУ в субъектах РФ ДФО в ближайшие годы – это метод построения структурных элементов отрасли не на административно-территориальном
(муниципальном) делении территории, а на достаточности численности населения для
организации и функционирования структурных подразделений, отвечающих требованиям
к размерности минимальных функциональных единиц, с учетом региональных
особенностей субъекта РФ.
Что же относительно минимальных функциональных единиц, то для
стационарных ЛПУ это число коек, необходимое для организации полноценного
отделения (30-40-60 коек, в зависимости от профиля); для территориальных
поликлиник это возможность формирования полноценного врачебного приема,
обеспеченного нагрузкой с учетом величины функции врачебной должности в виде
числа посещений в год, которое может быть выполнено врачом в течение года с
учетом его нормативной часовой нагрузки и бюджета рабочего времени в течение
года.
В основу регионального подхода формирования сети ЛПУ должно быть
положено медицинское районирование (зонирование) территории в виде системы организации медицинского обслуживания не по
административнотерриториальному делению, а по этапности в оказании медицинской
помощи с учетом уровня функционального назначения ЛПУ, численности, особенностей расселения обслуживаемого населения, его тяготения к городам и
административным центрам для получения отдельных видов медицинской помощи. В
соответствии с этим, зона медицинского обслуживания – это оптимальная зона влияния конкретных типов медицинских учреждений (межрайонных,
зональных, областных/краевых центров специализированной помощи) и
ответственности за организацию и состояние медицинской помощи в системе
взаимосвязанных населенных пунктов, муниципальных образований.
Особенности Дальневосточного региона, которые заключаются в низкой
плотности населения (ниже 1 человека на 1км2), отсутствием современных
транспортных связей на 90 % территории ДФО, проживания значительной части
дальневосточников в сельских поселениях, рабочих поселках, небольших городах и
низким уровнем экономического развития в 6 из 9 субъектов РФ Дальнего Востока
России формируют высокий уровень риска для реализации программ реформирования
здравоохранения. По нашему глубокому убеждению, именно выше указанные
особенности региона не позволят реализовать подходы планирования структурных элементов отрасли в обозримом будущем,
рекомендуемые Минздравом РФ в соответствии с параметрами стратегии
реформирования здравоохранения России до 2020-го года.
В связи со сложившимся устойчивым трендом дефицита финансирования
региональных программ государственных гарантий оказания бесплатной медицинской помощи как в 2013-м, так и в последующие годы придется
решать за-дачи четкого разграничения платной и бесплатной медицинской помощи
в ДФО. Хотя новые стандарты медицинской помощи помогут в
определенной мере сдержать рост платности, но они не смогут стать плотным
водоразделом между платностью и бесплатными медицинскими услугами, поскольку для
этого будут нужны дополнительные финансовые ресурсы. Без формализации и
легализации участия дальневосточников в оплате медицинских услуг системе
здравоохранения региона не обойтись. Конечно, введение системы соплатежей
населения – вопрос достаточно острый, который не будет обсуждаться в ближайшее
время, скорее всего, по политическим соображениям. Но следует признать факт
того, что, скорее всего, придется легализовать соплатежи населения за
медицинскую помощь, поскольку более 50 % пациентов уже сегодня готовы к их
введению.
Ситуация в отрасли здравоохранения только подтверждает
вышеуказанные выводы. В частности, в последнее десятилетие мало изменились
различия в обращаемости за медицинской помощью для групп населения,
различающихся по социально-демографическим характеристикам, месту жительства,
уровню доходов:
- дети и лица старше трудоспособного возраста чаще
обращаются за медицинской помощью, чем трудоспособное население;
- чаще всего в случае необходимости обращаются к врачу люди с
наиболее низким уровнем образования, реже всего – люди со средним образованием;
- чем меньше населенный пункт, тем ниже уровень обращаемости
за амбулаторной помощью и выше – за стационарной;
- представители более состоятельных групп населения при
наличии каких-либо проблем со здоровьем обращаются к врачу чаще, чем представители групп населения с низкими уровнями дохода;
- в стационарном секторе, как и в амбулаторном, реже всего
помощь получают беднейшие слои населения.
Наиболее тревожна ситуация с доступностью и результативностью медицинской помощи для трудоспособного населения. Эти люди реже
обращаются за медицинскими услугами, чаще получают их на условиях полной или
частичной оплаты. При этом разрыв между Дальним Востоком России и
странами АТР особенно велик именно по показателям смертности трудоспособного
населения.
Добровольное медицинское страхование, судя по нашим оценкам рынка
страхования ДФО, пока еще «экзотическая» форма финансирования производства медицинских услуг, поскольку менее 2,4 % населения региона
имели полисы ДМС. Дальневосточники предпочитают прямую оплату медицинских услуг.
В то же время следует отметить повсеместный рост практики оплаты медицинской
помощи через кассу ЛПУ. Вместе с тем в условиях круглосуточных стационаров
оплата медицинских услуг, особенно услуг, связанных с оперативными
вмешательствами повышенной сложности, все чаще и чаще перемещается в теневой
сектор. Проверка этих тенденций требует проведения дополнительных исследований в
субъектах РФ ДФО.
Что же относительно Российских тенденций, то в последнее десятилетие не
наблюдалось изменений в сравнительной частоте оплаты медицинской помощи группами населения с разным уровнем доходов. Сохраняется
закономерность увеличения числа людей, оплачивающих амбулаторную помощь за
счет личных средств, по мере возрастания доходов. При этом в 2009 г. наблюдался значительный рост показателя доли плативших за амбулаторное лечение
среди населения с наименьшими доходами. Это свидетельствует о значительном ухудшении экономической доступности медицинской помощи для бедных
граждан РФ.
В период экономического роста наблюдалась явная взаимосвязь между
долей пациентов, плативших за амбулаторную медицинскую помощь, и размером поселения: при продвижении от более крупных типов поселений к
мелким снижалась и доля плативших. В случае стационарной помощи тенденция была противоположной: распространенность платности при стационарном
лечении в сельских поселениях была значительно выше, чем в мегаполисах.
Разнонаправленность этих тенденций, очевидно, корреспондирует с отмеченными выше
различиями в обращаемости за этими видами помощи, за которыми скрываются различия в их доступности. Жители малых городов и сельской
местности реже обращаются за менее доступными для них амбулаторными услугами
(консультациями специалистов, диагностическими исследованиями) и реже платят за них. Но при возникновении серьезных заболеваний они вынуждены чаще
прибегать к стационарному лечению и чаще платить за него, поскольку на пути к
госпитализации в медицинские учреждения, расположенные вне их места жительства,
у них больше барьеров, чем у жителей больших городов и мегаполисов. В то же время на фоне сокращения доли платящих за амбулаторную
помощь в мегаполисах и крупных городах происходит рост платности в малых городах
и сельских поселениях. Несмотря на разнонаправленность в изменении долей
платящих в разных типах поселений, ранее отмеченная связь между размером
поселения и долей платящих все еще сохраняется, но зависимость стала менее
четкой.
Выявленные характеристики доступности медицинской помощи как для
жителей субъектов РФ ДФО, так и для жителей других регионов России,
свидетельствуют о нарастании необходимости реформирования государственных
гарантий оказания бесплатной медицинской помощи и повышения результативности
политики обеспечения таких гарантий.
Информированность населения. Существует проблема низкого
уровня информированности населения об ОМС, ДМС, программах госгарантитй оказания
бесплатной медицинской помощи, условиях предоставления платных медицинских услуг
и т. п. Создается впечатление, что информация о защите прав застрахованных
вообще закрыта от них самих, поскольку на сайтах страховых медицинских
организаций, которые занимаются ОМС в субъектах РФ ДФО, последняя отсутствует.
Информация минимизирована о том, что существует целый ряд служб для профилактики
заболеваний, целый ряд служб, куда можно обратиться для обследования и лечения
бесплатно. В то же время все СМИ, в том числе и сайты региональных ЛПУ
переполнены информацией о платных медицинских услугах. У потребителей
медицинских услуг в регионе формируется устойчивое мнение о том, что медицинская
помощь становится платной все больше и больше…
В этом плане довольно сложно оценивать действия региональных
властей, которые по неизвестной причине не стимулируют распространение
достоверной информации о программах государственных гарантий оказания бесплатной
медицинской помощи населению своего региона. Хотя одной из основных задач
региональной власти является улучшение в целом состояния здоровья
дальневосточников. Отсутствие официальной информации о госпрограммах в
здравоохранении, защите прав потребителей медицинских услуг, о реальных размерах
доступности, качества и безопасности медицинской помощи не только для
госслужащих, депутатов, прокуроров, полицейских, специалистов МЧС, но и для
дальневосточников, проживающих в сельских поседениях, маленьких северных
поселках, жителях городских окраин и т.п. Сокрытие, как отрицательной, так и
положительной информации формирует стереотипы недоверия к региональной медицине.
Государственно-информационная политика о здравоохранении могла бы
быть более эффективной. Сегодня очень любят обсуждать негативные новости, не
уделяя внимание положительным изменениям в отрасли, а они есть. В целом о
государственной стратегии реформирования здравоохранения население могло бы
знать больше, а сегодня формируется общественное мнение о том, что «за границей
всегда лучше, чем в России». В то же время уже несколько лет проводится
модернизация ЛПУ, уже есть первые результаты... Было бы целесообразно в какой-то
доступной для населения региона форме излагать это и в СМИ, в том числе и
профессиональные вопросы медицинских работников, рассчитанные на широкую
аудиторию. Такой подход смог бы повысить общественное доверие к региональной
медицине, позволил бы преодолеть сформированные стереотипы о платности всего и вся в здравоохранении, о
низком качестве медицинских услуг и др.
Вместе с тем, конечно же сегодня для тех, кто интересуется
процессами, происходящими в отечественной системе здравоохранения, доступна
информация о том, что Председатель Правительства РФ Д. Медведев подписал
программу государственных гарантий бесплатного оказания гражданам медицинской
помощи на 2013-й год и на плановый период 2014–2015 годов. Об этом стало
известно еще 22 октября 2012 года на совещании с вице-премьерами. Утверждение
программы госгарантий сроком на три года предусмотрено в тексте федерального
закона «Об основах охраны здоровья граждан в РФ». Программа опирается на вновь
сформированные медицинские стандарты оказания медицинской помощи.
Программа государственных гарантий бесплатного оказания гражданам
медицинской помощи на 2013-й год и на плановый период 2014 – 2015 годов
устанавливает:
- перечень видов, форм и условий оказываемой бесплатно
медицинской помощи;
- перечень заболеваний и состояний, оказание медицинской
помощи при которых осуществляется бесплатно;
- категории граждан, оказание медицинской помощи которым осуществляется бесплатно;
- средние нормативы объема медицинской помощи;
- средние нормативы финансовых затрат на единицу объема медицинской помощи;
- средние подушевые нормативы финансирования, порядок и
структуру формирования тарифов на медицинскую помощь и способы ее оплаты,
- требования к территориальным программам государственных гарантий бесплатного оказания гражданам медицинской помощи в
части определения порядка, условий предоставления медицинской помощи,
критериев доступности и качества медицинской помощи.
Вместе с тем, что гарантировалось гражданам РФ раньше, программа содержит ряд новых положений:
- существенно снижен средний норматив объема стационарной
помощи: с 2,78 койко-дня на одного жителя в 2012-м году до 2,35
койкодня в 2015-м году (или на 0,43 койко-дня), в рамках базовой программы
ОМС – с 1,894 до 1,59 соответственно (или на 0,304 койко-дня). Это должно
привести к структурным преобразованиям в системе оказания медицинской
помощи как за счет переноса объемов стационарной помощи на амбулаторный
этап (поликлиники, дневные стационары), так и сокращения избыточного
коечного фонда. Вместе с тем рост объемов медицинской помощи в
амбулаторных условиях и в условиях дневных стационаров является не
настолько значительным, как сокращение стационарной помощи. Так, число пациенто-дней на
одного жителя увеличивается с 0,59 в 2012-м году до 0,71 в 2015-м году
(или на 0,12 пациенто-дня), в рамках базовой программы ОМС – с 0,49 до 0,59 соответственно (или на 0,1 пациенто-дня);
- дифференцируются средние нормативы объемов медицинской
помощи на основе введения новых показателей – посещения с
профилактической и иными целями (включая посещения центров здоровья,
посещения в связи с диспансеризацией, посещения среднего медицинского
персонала, а также посещения по оказанию паллиативной медицинской помощи),
посещения по неотложной медицинской помощи, обращения в связи с
заболеванием, койко-дни паллиативной медицинской помощи в стационарных
условиях. Это дает возможность запланировать рост объемов тех конкретных
видов помощи, развитие которых является приоритетным (профилактические
мероприятия, паллиативная помощь, медицинская помощь в амбулаторных
условиях). Вместе с тем рост числа посещений по неотложной медицинской
помощи (с 0,36 в 2013-м году до 0,6 в 2015-м году) происходит при
сохранении неизменным норматива объема скорой медицинской помощи: 0,318 вызова на весь период 2013–2015 годов;
- приведена новая классификация рекомендуемых способов
оплаты медицинской помощи (из утвержденного на 2012-й год перечня
исключены неэффективные способы, например оплата по
среднепрофильному койко-дню), что позволяет конкретизировать требования к
территориальным программам ОМС в отношении выбора, ориентированного на
результат способа оплаты.
В рамках программы бесплатно предоставляются 4 вида помощи: ПМСП, в т. ч. доврачебная, врачебная и специализированная помощь;
специализированная, в т. ч. высокотехнологичная, медпомощь; СМП, в т. ч.
скорая специализированная, медпомощь и паллиативная медпомощь в медицинских организациях.
Средние подушевые нормативы финансирования, предусмотренные программой (без учета расходов федерального бюджета), составляют в
2013-м году 9 032,5 рубля (на 1 399,1 рубля больше, чем в 2012-м году), в
2014-м году – 10 294,4 рубля, в 2015-м году – 12 096,7 рубля, в том числе за счет
средств обязательного медицинского страхования на финансирование базовой
программы обязательного медицинского страхования за счет субвенций Федерального
фонда обязательного медицинского страхования в 2013-м году – 5 942,5 рубля, в
2014-м году – 6 962,5 рубля, в 2015-м году – 8 481,5 рубля. Таким образом,
стоимость программы в 2013-м году вырастет почти на 200 млрд рублей по сравнению
с 2012-м годом при численности населения 142,87 млн человек.
Если сравнивать расходы России с расходами на здравоохранение
экономически развитых стран, то здесь конечно радоваться нечему. Список
развитых стран с наибольшей долей затрат на здравоохранение относительно ВВП
возглавляют США. За период 1960–2010 гг. доля суммарных расходов на
здравоохранение в ВВП увеличилась в этой стране с 5,1 % до 17,9 %. В России эти
показатели гораздо скромнее...
На заседании Правительства РФ в середине ноября 2012-го года
Министр здравоохранения РФ В.И. Скворцова высказала сомнения о том, что
запланированных 2,7 трлн рублей на коренное реформирование отрасли
достаточно. Изначальный сценарий программы требует повышения расходов на
здравоохранение к 2015-му году до 3 трлн руб. (3,7 % ВВП), а к 2020-му – до 6,5
трлн (4,7 % ВВП). Минфин же настаивает на других цифрах: 2013-й год – 2,24 трлн руб., 2015-й – 2,48 трлн, 2020-й – 3,4 трлн. Утвержденный Советом
Федерации бюджет на 2013-2015 годы предусматривает уменьшение расходов на
здравоохранение с 554,7 млрд руб. в 2012-м году до 507 – в 2013-м. Для
сравнения: по разделу «Национальная оборона» расходы составят 2,1 трлн руб.,
«Национальная безопасность и правоохранительная деятельность» – 2 трлн руб.,
«Национальная экономика» – 1,7 трлн руб.
Конечно, подводя итоги модернизации отрасли в 2011-2012 гг. следует
отметить, что не обошлось без проблем, которые, к сожалению практически не
представлены в региональных СМИ. Первая и, на наш взгляд, главная проблема состоит в том, что субъекты РФ ДФО оказались не готовы к работе со
значительным дополнительным объемом бюджетных средств. Только несколько регионов
подошли к проблеме системно и заранее определили, по каким направлениям и в каких пропорциях распределить средства модернизации
отрасли. В большинстве же случаев механизм распределения финансовых ресурсов был
проработан поверхностно, а по деталям возникало множество вопросов, которые
решались «со скрипом».
Неспособность большинства субъектов РФ ДФО к проведению системного
анализа и четкой формулировке потребностей ЛПУ заставили Министерство
здравоохранения РФ унифицировать потребности ЛПУ регионов, что, в свою очередь, привело к массовым закупкам базового оборудования, которое
не всегда отвечало местным потребностям. Многие ЛПУ оказались не готовы
установить и запустить закупленную медицинскую технику. Сетевые графики ремонтов и реконструкции основных производственных фондов ЛПУ под
поступающее оборудование не выполнялись, срывались сроки подготовки помещений,
подвода коммуникаций и т. п., что, в конечном итоге, повлияло на результат
программ модернизации. Об эффективности инвестиций в региональные программы модернизации можно будет судить только через несколько лет.
11.2. Программа действий направленная на повышение уровня
эффективности реформирования здравоохранения
Отечественные реформаторы в течение нескольких лет в рамках
законодательных инициатив внесли в Государственную Думу РФ несколько проектов
законов, которые были одобрены депутатами от правящей партии, а затем утверждены
Президентом РФ. К сожалению, из обсуждения постоянно исключается вопрос,
достаточно простой для понимания электората и депутатов, почему в странах, где
власть несет ответственность за охрану здоровья собственного народа, расходы на
эту охрану исчисляются от 8 до 12 % от объема ВВП, а в родном отечестве эти
расходы «барражируют» на уровне от 2,8 до 3,6 ВВП.
Ведь по заключению экспертов ВОЗ в странах, где на эти нужды
тратится менее 5 % от объема ВВП, медицинская помощь становится недоступной для
социально незащищенных групп (дети, безработные, пенсионеры и др.). Да зачем
далеко ходить, в любом субъекте РФ ДФО именно эти группы дальневосточников
постепенно отлучаются от доступной, качественной и безопасной медицинской
помощи.
Смягчение последствий рыночной модернизации отрасли.
Простому жителю региона совершенно безразлично, как, какими путями государство в условиях реализации рыночных реформ обеспечит бесплатное
медицинское обслуживание в государственных и муниципальных ЛПУ. Важно, чтобы
такая возможность была. В этой связи никто пока не хочет отвечать на следующие
вопросы.
- Каким образом будет осуществляться медицинская помощь в
поселениях, где нет врачей, закрыта последняя больница, а регулярные
транспортные связи с населенными пунктами региона, где больницы еще не
подверглись модернизации (закрытию), отсутствуют?
- За счет чего социально-незащищенные группы
населения станут оплачивать медицинскую помощь в соответствие с
Постановлением Правительства РФ от 4 октября 2012 г. № 1006 «Об
утверждении Правил предоставления медицинскими организациями платных
медицинских услуг», принятыми в соответствии с частью 7 статьи 84 Федерального закона «Об основах охраны здоровья граждан в
Российской Федерации» и статьей 39 Закона Российской Федерации «О защите прав потребителей», если программа государственных
гарантий региона принята с дефицитом и ЛПУ не имеет средств для ее полного
финансового покрытия?
- По какой причине в регионе все чаще и чаще вступает в
силу социальный регулятор доступности медицинской помощи и
основополагающий результат сегодняшних социальных реформ: «Хочешь жить – плати…»?
Сегодня дальневосточники имеют минимум информации об уровне
загрязнения жилых зон населенных пунктов региона промышленными и бытовыми
отходами, о риске распространения тех или иных опасных инфекционных заболеваний, о том, насколько опасны для населения, списанные в
утиль, но не утилизированные атомные подводные лодки и многом другом. Зато
параллельно в региональных «независимых» СМИ формируется информационные блоки о
«невероятно высоких» региональной медицины в рамках программ модернизации.
В этой связи следует отметить, что на эти вопросы довольно часто нет ответов
и в экономически развитых странах Европейского Союза, особенно когда речь идет о
закрытии нерентабельных больниц, дефиците кадров врачей и медицинских сестер, о
нарушении принципов всеобщего доступа к услугам здравоохранения.
На седьмом совещании Форума по вопросам будущего с участием
представителей высшего руководства здравоохранения, организованном Европейским
региональным бюро ВОЗ в 2004-м году, обсуждались трудности, с которыми может
столкнуться региональное руководство при принятии непопулярных политических
решений. По мнению экспертов, непопулярное решение зачастую не является реакцией
на четко выраженные ожидания общества, но принимается, потому что региональный
министр или высшее должностное лицо в области медицины знает, что это правильные
действия для повышения уровня здоровья и улучшения качества медицинского
обслуживания. Таким образом, потенциально непопулярное решение не должно
стремиться к популярности, скорее необходимо принять меры, чтобы оно было
понятным, а потому приемлемым. Придание популярности решениям не является
теоретическим занятием, это задача, связанная с фактическим одобрением.
Участники Форума согласились с тем, что если решение оказывается непопулярным для населения, то руководителям здравоохранения
целесообразно применить некоторые из указанных ниже подходов.
- Беседы о здоровье и улучшении качества. Основу охраны
здоровья составляют специальные знания и квалифицированные кадры, и
поэтому начинать следует с разъяснения того, как данное решение
будет способствовать повышению качества здоровья и медицинского
обслуживания. Целесообразно избегать аргументов, не связанных со
здоровьем, которые трудно отстаивать, – например, в случае закрытия
больниц намного полезнее говорить о повышении качества ухода, чем о
сокращении издержек.
- Предложение компенсаций. Объяснять, что люди получат
взамен того, от чего им придется отказаться. Предложить какие-либо
дополнительные преимущества в других секторах или в отношении других
услуг; стремиться к интерпретации предстоящего решения как выгодного для
всех, уравновешивая его достоинства и недостатки.
- Твердое решение об исполнении. Если руководство
здравоохранения не готово к исполнению решения, следует воздержаться от
проведения мер до достижения такой готовности.
- Соблюдение транспарентности. Разъяснять, кто принимает решение, интересы тех, кто в нем участвует и кого оно затрагивает. Перечислить все заинтересованные лица и указать, какие из них
играют негативную роль.
- Избегать разовых решений. Разрабатывать и предлагать решения
в составе общего плана или стратегии.
- Правильное определение сроков. До принятия решения важно
потратить достаточно времени на подготовку и разработку доброкачественного
плана. Когда план будет готов, оптимальный вариант – быстро приступать к его исполнению.
- Задействовать все группы населения. Вовлекать в обсуждение
как группы населения, которые проиграют, так и тех, кто выиграет от данного решения. Применять дифференцированный подход.
- Не рассчитывать на поддержку со стороны средств массовой информации только потому, что решение правильное с точки зрения
пользы для охраны здоровья. Нельзя рассчитывать на нейтральное или положительное освещение в СМИ во всех случаях; во многих случаях
они могут быть втянуты в полемику противниками данного решения. Будьте готовы к проблемам с прессой.
- Соблюдать скромность. Решение скорее будет принято, если
руководство публично признает некоторую неопределенность результатов и открыто
обязуется проводить мониторинг и оценку итогов. Это оставляет возможность для корректировок в процессе реализации.
- Быть готовыми к быстрым переменам. Иногда настроения общества
быстро меняются, и то, что казалось неприятием, может обернуться одобрением.
- Быть готовыми к кризисам и непредвиденным побочным эффектам.
Некоторые группы населения могут пострадать сильнее других от какого-либо
решения (например, врачи общего профиля в случае закрытия больниц). Руководство общественного здравоохранения должно
справляться с незапланированными реакциями.
- Твердо держаться фактических данных. Уровень одобрения
населения может быть низким в отсутствии каких-либо объективных причин.
Наличие убедительных фактов – хороший инструмент дискуссии и возможность
избежать противодействия.
- Использовать примеры других стран. Лица, принимающие решения,
могут ознакомиться с тем, что предпринимается в других странах, и разъяснять,
почему другие страны решают проблему иначе; они могут использовать такого рода аргументы, чтобы в их стране решения воспринимались как более приемлемые.
- Привлекать к участию медицинских работников. Действовать
смело.
Анализ реальных действий управляющих структур в субъектах РФ
ДФО указывает на то, что предложенные еще в 2004-м году рекомендации
экспертов ЕРБ ВОЗ по смягчению воздействия рыночных реформ на систему оказания
медицинской помощи, ее модернизацию, не приняты большинством представителей
органов исполнительной власти региона. А ведь система здравоохранений ДФО − это
сложная, многоуровневая система, характеризуемая многоступенчатостью объекта
управления. В качестве приоритетных направлений совершенствования данной
системы следует рассматривать стратегическое планирование развития отрасли,
разработку и реализацию целевых программ модернизации и совершенствование
организации стимулирования труда медицинских работников.36 Причем строить планы следует в рамках
законодательных актов, призванных обеспечить целостность, комплексность и
качество стандартов оказания медицинской помощи дальневосточникам.
Замена жесткого централизованного администрирования рыночными отношениями в здравоохранении субъектов РФ ДФО − сложный и
многосторонний процесс. Преобразования, осуществляемые в настоящее время в
региональном здравоохранении, в основном организационно-экономические. Если
раньше управление в этой сфере осуществлялось преимущественно административными
методами, то теперь все большее значение приобретают методы экономические и
рыночные. В соответствии с этим на здравоохранение распространяются объективные
законы рыночной экономики.
В настоящее время в категорию товара вовлекаются все более
разнообразные результаты человеческой деятельности, включая не только
продукцию в материальной форме, но и плоды творческой, интеллектуальной
деятельности в виде информационного продукта, материальные и нематериальные
услуги. Сюда, безусловно, относятся и медицинские услуги.
Вполне естественно, что в профессиональных медицинских кругах, средствах массовой информации в течение многих лет ведется дискуссия
относительно будущего нашего здравоохранения и тех мер, которые следует
безотлагательно принять, чтобы пресечь негативные процессы в системе обеспечения
здоровья населения. Обсуждение нередко замыкается на отдельных элементах
реализации концепции реформирования до 2020-го года, что, по нашему мнению, не
только свидетельствует об упрощении ситуации, но и неверно по существу.38
Здравоохранение как отрасль хозяйства региона достаточно автономна, но остается
изначально зависимой подсистемой социально-экономического комплекса, которая может лишь в известных пределах влиять на
собственное состояние.
Приступая к реформированию отрасли. Приступая к
реформированию отрасли здравоохранения Дальнего Востока России в условиях
глобального экономического кризиса, решая безотлагательные проблемы охраны
здоровья, не следует забывать как о необходимости концептуального и
комплексного осмысления всех сторон реформы здравоохранения, разработке
региональной политики в области здравоохранения, так и о создании специфических
форм и методов управления этой областью хозяйственной жизни.
Идейно-концептуальной основой, стратегическими ориентирами такой
политики должны стать базовые положения программы Всемирной организации
здравоохранения «Здоровье для всех к 2020-му году», принятые с учетом реального
состояния здоровья и систем здравоохранения.39 В основе этой стратегии лежит
равноправие всех граждан в отношении доступности и качества медицинской помощи,
содействие оздоровлению посредством широких социально-экономических мероприятий
и межведомственного сотрудничества, участие государственной администрации в
финансировании здравоохранения и региональная ответственность, профилактика
заболеваний и обязательное страхование на случай болезни, иерархическая система
лечебной помощи и развитие первичных звеньев здравоохранения, активное участие
широких общественных кругов, местных организаций и сообществ в реализации
оздоровительных программ и дальнейшем совершенствовании здравоохранения.
Кроме того, определяя политику реформирования регионального здравоохранения, следует учитывать «Стратегию-2020 − концепцию
долгосрочного развития России до 2020-го года».41 Стратегия-2020 базируется на
двух основаниях − новой модели экономического роста и новой социальной политике.
Новая модель роста необходима, поскольку исчерпала себя прежняя модель,
опиравшаяся на быстрый рост внутреннего спроса и цен на товары российского экспорта. Без новой модели роста невозможна и новая социальная
политика: России необходимы темпы роста экономики как минимум на 5 % в год. При
этом это должен быть рост, не основанный на экспорте сырья и государственном
перераспределении ресурсов из сырьевого сектора в сектора экономики с низкой
эффективностью и высокой занятостью.
Одна из основных идей Стратегии-2020 — маневр, который позволяет
задействовать неиспользованные ранее факторы конкурентоспособности — высокое
качество человеческого потенциала, научный потенциал. Новая социальная
политика должна учитывать не только интересы незащищенных слоев населения, но и тех, которые способны реализовать потенциал
инновационного развития. Это средний класс, который с экономической точки зрения
характеризуется возможностью выбирать модели трудового поведения и потребления.
Новая модель роста может быть выстроена при последовательном
снижении инфляции и принятии бюджетных правил, регулирующих расходы
бюджета в зависимости от долгосрочной цены нефти. Это необходимо для
того, чтобы бюджет был стабилен и сбалансирован, чтобы остановить неоправданный
и неэффективный рост расходов. Второй комплекс мер по формированию новой модели
связан со снятием институциональных барьеров для экономического роста. Это
попытка сделать внешнюю среду менее агрессивной по отношению к бизнесу, улучшить
деловой климат, развить конкурентную среду. Стратегия-
2020 выделяет основные проблемы и препятствия в госрегулировании, сдерживающие экономический рост и спрос экономики на инновации.
Экономика ближайшего будущего будет постиндустриальной, в ее
основе − сервисные отрасли, ориентированные на развитие человеческого
капитала: образование, медицина, информационные технологии, медиа, дизайн. В
этой области у России есть конкурентные преимущества, но они быстро
растрачиваются в силу устойчивого недофинансирования социальных систем и
неэффективного управления ими. В основе предложений Стратегии-2020 в социальной
сфере − стремление восстановить и закрепить сравнительные преимущества страны в
сфере образования, культуры, медицины.
Для этого оказание услуг, связанных с развитием человеческого
капитала, должно перестать быть государственной квази-монополией, где
некоммерческие и частные операторы допускаются лишь к услугам, которые
государственная система предоставить не может. Необходима реструктуризация
бюджетной сферы, равенство организаций всех форм собственности (включая
некоммерческие организации и частный бизнес) при оказании бюджетных услуг,
развитие профессиональных сообществ и передача им части регулирующих функций и,
конечно, конкурентоспособная оплата в бюджетном секторе.
Такой подход требует «бюджетного маневра» − частичной смены
приоритетов в расходах бюджета. К 2020-му году предлагается увеличить
финансирование инфраструктуры и человеческого капитала на 4 % ВВП для
поддержания сбалансированности бюджета сократив при этом другие расходы на 4 %
ВВП (в основном за счет расходов на оборону и безопасность, трат на госаппарат и
субсидий предприятиям).
Предпосылками для формирования региональной стратегии
реформирования здравоохранения субъектов РФ ДФО в рамках программы ВОЗ «Здоровье
для всех к 2020-му году» должны стать особенности здравоохранения России и
Дальневосточного региона. Причем эти предпосылки должны иметь достаточный уровень обоснования по различным направлениям реформирования,
как с точки зрения следования программе реформирования здравоохранения России до
2020-го года Сегодня, несмотря на то, что достаточно обстоятельно обоснован
тезис о ведущей роли здоровья населения как важного источника экономического роста экономики региона, дана количественная оценка величины
экономического ущерба в ДФО в связи с потерями здоровья в различных возрастных
группах (моложе трудоспособного, в трудоспособном и старше трудоспособного), в
программных документах инвестиции в здоровье дальневосточников почти никогда не
рассматриваются в виде комплексной задачи в рамках перевода экономики региона на инновационные рельсы.
В то же время большинство экономистов показывает, какими темпами, по каким
направлениям и с какими последствиями может пойти дальнейшее сокращение численности населения ДФО.
Становится понятным, что формирующиеся демографические процессы приведут к обострению дефицита
рабочей силы, который может усугубиться несбалансированностью спроса и предложения
по отраслям, профессиям и отдельным субъектам, а, в конечном счете, может стать тормозом экономического развития всех без исключения
субъектов РФ ДФО. В перспективе регион вновь, как и в начальный период освоения,
будет нуждаться в трудовой подпитке извне. Очевидно, что сокращение населения
восточных провинций страны не отвечает геополитическим интересам Российской
Федерации и несет реальную угрозу безопасности государства.
В программных документах по развитию региона обоснована
целесообразность в продолжении политики привлечения кадров и населения на
постоянное жительство, ориентации на собственный потенциал постоянного населения
региона, за счет которого нужно вахтовыми и экспедиционными методами осваивать
ресурсы округа. Для этого необходимо стимулирование переселения людей из
закрываемых в субъектах РФ ДФО поселков. Доказана целесообразность возвращения к
распределению молодых специалистов – бюджетников в форме государственного заказа
(на основе контрактной системы между специалистами, учебными заведениями,
министерствами, ведомствами и администрациями населенных пунктов).
Смена приоритетов социально-экономической политики.
Определены стратегические цели и задачи социально-экономического развития ДФО и групп его субъектов. Обоснованы приоритеты государственной и
региональной политики в округе и в его отдельных субъектах, разработаны
механизмы оптимизации федерального и регионального регулирования экономического
и социального развития.
Подобные установки свидетельствуют о том, что действительная
реформа здравоохранения возможна только в случае смены приоритетов
социальноэкономической политики в ДФО. Даже на уровне определения приоритетов ускорение, интенсификация, приватизация, переход к рыночным
отношениям не могут быть целями инновационного развития.44 Поскольку по своей
сути они не являются целями инновационного развития, а представляют пути и
средства достижения выше указанных целей. Стратегическими целями
социальноэкономического развития ДФО должны стать, по нашему мнению, сохранение
физического и духовного здоровья дальневосточников, национальная безопасность, а
самое главное, опережающее развитие качества жизни жителей региона.
Приумножение здоровья населения региона как социально-экономическая
категория представляет собой важнейший элемент регионального богатства. Для
поддержания здоровья потребляется определенная часть валового регионального
продукта, но и для производства материальных благ здоровье дальневосточников
тоже «потребляется» как ресурс. В принципе средняя продолжительность жизни
дальневосточников может быть главным показателем эффективности производственной
и непроизводственной сфер регионального хозяйства, всей экономики Дальнего
Востока России.
Нынешнее кризисное состояние регионального здравоохранения угнетающе действует на всю экономику, на развитие
материально-вещественных и человеческих факторов производства. Здоровье
дальневосточников становится важнейшим конкурентным элементом на рынке рабочей силы АТР.
Но в реальной ситуации в его сохранении и приумножении не заинтересованы
ни медицинские работники, ни сами дальневосточники, ни работодатели.
Выход из создавшегося положения, по нашему мнению, заключается в
том, чтобы проектируемые варианты программы «Социально-экономического развития
Дальнего Востока России», которые до настоящего времени практически не
рассматривали проблему охраны здоровья населения региона (табл. 86),
предусматривали бы формирование отдельной подпрограммы, посвященной решению
этого вопроса. В этой связи сегодня почти не осталось ярых противников мнения о том, что инвестиции в здоровье принесут субъектам РФ
ДФО пользу не только в виде реального улучшения здоровья населения, но и в виде
экономической выгоды. Однако не очень ясным остается вопрос о том, кто и как должен вкладывать средства.
Поскольку для подробного освещения каждого из этих вопросов
потребовалась бы отдельный раздел, мы позволим себе сосредоточиться лишь
на некоторых ключевых моментах, которым до настоящего времени не уделялось
достаточного внимания в дискуссиях. Из числа потенциальных инвесторов в ДФО
главный интерес представляют три субъекта: общественные организации, частный
сектор и государство. Каждому из них отводится своя роль в улучшении здоровья дальневосточников и укреплении развивающейся экономики
региона.
Таблица 86. Перечень подпрограмм государственной программы Российской
Федерации «Социально-экономическое развитие Дальнего Востока и Байкальского
региона» на период до 2025 года
|
ПОДПРОГРАММА 1. |
«ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ЭКОНОМИКИ» |
|
ПОДПРОГРАММА 2. |
«РАЗВИТИЕ МИНЕРАЛЬНО-СЫРЬЕВОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 3. |
«РАЗВИТИЕ ЛЕСОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 4. |
«РАЗВИТИЕ РЫБОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММА 5. |
«РАЗВИТИЕ АГРОПРОМЫШЛЕННОГО КОМПЛЕКСА» |
|
ПОДПРОГРАММЫ 6. |
«РАЗВИТИЕ ТРАНСПОРТНОЙ ИНФРАСТРУКТУРЫ» |
|
ПОДПРОГРАММА 7. |
«РАЗВИТИЕ ЭНЕРГЕТИЧЕСКОЙ ИНФРАСТРУКТУРЫ» |
|
ПОДПРОГРАММА 8. |
«СОЗДАНИЕ УСЛОВИЙ ДЛЯ КОМФОРТНОГО
ПРОЖИВАНИЯ НАСЕЛЕНИЯ» |
|
ПОДПРОГРАММА 9. |
«ОБЕСПЕЧЕНИЕ ЭКОЛОГИЧЕСКОЙ БЕЗОПАСНОСТИ И
ОХРАНА ОКРУЖАЮЩЕЙ СРЕДЫ» |
|
ПОДПРОГРАММА 10. |
«НАУЧНОЕ И КАДРОВОЕ ОБЕСПЕЧЕНИЕ РЕАЛИЗАЦИИ
ГОСУДАРСТВЕННОЙ ПРОГРАММЫ «СОЦИАЛЬНОЭКОНОМИЧЕСКОЕ РАЗВИТИЯ
ДАЛЬНЕГО ВОСТОКА И БАЙКАЛЬСКОГО РЕГИОНА ДО 2025 г.» |
|
ПОДПРОГРАММА 11. |
«РАЗВИТИЕ ТУРИЗМА» |
|
ПОДПРОГРАММА 12. |
«ОБЕСПЕЧЕНИЕ РЕАЛИЗАЦИИ ГОСУДАРСТВЕННОЙ
ПРОГРАММЫ РОССИЙСКОЙ ФЕДЕРАЦИИ
«СОЦИАЛЬНО-ЭКОНОМИЧЕСКОЕ РАЗВИТИЕ
ДАЛЬНЕГО ВОСТОКА И БАЙКАЛЬСКОГО РЕГИОНА» НА ПЕРИОД ДО 2025 ГОДА
И ПРОЧИЕ МЕРОПРИЯТИЯ В ОБЛАСТИ СБАЛАНСИРОВАННОГО ТЕРРИТОРИАЛЬНОГО РАЗВИТИЯ» |
Инвестиции в здоровье. Переход региона от системы
централизованного планирования к рыночной экономике, сопровождавшийся переходом
от авторитарного режима к демократии, отражает процесс крупномасштабных
преобразований. Как формальные, так и неформальные организации вынуждены были
приспосабливаться к требованиям демократии и рынка. Возникшая в результате
неопределенность отрицательно сказалась на социальном устройстве, а
следовательно, и на социальном капитале Дальневосточного региона. Чтобы
стабилизировать перспективы и сделать поведение реальных и потенциальных
партнеров (общественных организаций, частного сектора и государственных структур) более предсказуемым, необходимо развивать отношения,
выходящие за рамки формальных.
Для улучшения здоровья дальневосточников эффективные меры должны
приниматься как на уровне общих социально экономических, культурных и
экологических условий региона, так и на уровне влияния на условия жизни и труда. Успешное решение сложных проблем здравоохранения в регионе
возможно лишь при межсекторном взаимодействии. Целенаправленная политика и
действия со стороны сектора здравоохранения ДФО должны быть увязаны с политикой
и действиями в других секторах, таких как образование, транспорт, жилищное строительство и т. д., от которых зависит здоровье
дальневосточников.
Однако, для того чтобы эффективно действовать на этих уровнях,
система здравоохранения должны овладеть необходимыми знаниями и умениями. Но без
определенного уровня полномочий этого будет недостаточно. Ведь именно полномочия
позволят представителям системы здравоохранения эффективно влиять на политику
укрепления здоровья дальневосточников: обеспечить равнодоступную и эффективную
медицинскую помощь, создать благоприятные условия на рабочих местах и внедрить
меры по охране здоровья сотрудников, например, организовать программы для
желающих бросить курить, открыть тренажерные залы и т. д.
Все более важную роль в укреплении здоровья играют социальные
сети. В идеологии социализма не было места гражданскому обществу и
социальные сети, выпадающие из под государственного контроля, не однажды
рассматривались как подрывные организации. Сегодня ситуация изменилась, однако
отдельными представителями управляющих структур активное гражданское общество по
прежнему воспринимается как угроза. Там, где местные общественные организации
сформировались, они часто участвуют в деятельности по укреплению здоровья
населения региона.
В реализации такой политики должны участвовать органы
государственного управления на всех уровнях, поскольку ухудшение здоровья
населения в регионе отражается на всех отраслях, и если эту проблему не решить,
она будет препятствовать дальнейшему экономическому развитию, а ее успешное
решение принесет пользу всем. Каждое министерство призвано внести свой вклад,
будь то изменения в сельскохозяйственной политике с целью повышения доступности
и качества пищевых продуктов, изменения в транспортной политике с целью снижения
травматизма и смертности в результате ДТП или изменения в финансовой политике.
Например, повышение налогов на сигареты и алкоголь. Роль региональных
министерств здравоохранения состоит в том, чтобы определить масштабы и характер
проблем, связанных со здоровьем населения субъекта РФ ДФО, и предложить меры по
улучшению этого показателя.
Социальный капитал в условиях переходной экономики.
Социальный капитал: «Учреждения, отношения, установки и ценности, регулирующие
взаимодействие между людьми способствующие экономическому и социальному развитию».48 Социальный капитал проявляется в виде формальных и
неформальных сетей. Для объяснения наблюдаемой взаимосвязи между социальным
капиталом и здоровьем предложен ряд механизмов, включая формальные сети,
принадлежность к которым открывает доступ к социальному и медицинскому
обслуживанию, и неформальные сети, где человек может использовать коллективные
знания для получения доступа к ограниченным ресурсам, в том числе к информации,
необходимой для выбора здорового образа жизни.
Связь между социальным капиталом и здоровьем впервые документально
зафиксирована в 1901 году, когда Эмиль Дюркгейм выявил зависимость между частотой самоубийств и степенью социальной интеграции. Проведенные
с тех пор исследования неизменно показывают, что чем больше социальный капитал и
социальная сплоченность, тем лучше здоровье населения. В последнее десятилетие эта связь стала предметом широких исследований, в которых
установлена зависимость между низким уровнем доверия населения и высоким уровнем
смертности. Отмечается, что социальный капитал может влиять на здоровье посредством разных механизмов и на разных уровнях.
На государственном уровне социальный капитал способствует
улучшению медицинского обслуживания. Эффективная социальная сеть, объединяющая
все заинтересованные стороны (государство, рынок, семью и общество),
облегчает оказание действенной медицинской помощи, например, когда люди
предпочитают обращаться за консультацией к тем, кому они доверяют.
Социальный капитал важен и в профилактической работе. Профилактика наиболее
эффективна, если проводится при поддержке формальных и неформальных сетей,
через которые люди могут получить информацию и медицинскую помощь.
На региональном уровне социальный капитал может способствовать
улучшению здоровья путем принуждения к соблюдению социальных норм или их
изменения. Сплоченное общество с сильным чувством групповой идентичности
заботится об общем благе. Это означает, что оно будет избегать действий,
наносящих ущерб окружающей среде (загрязнение, ликвидация отходов с нарушением
экологических требований), а предприниматели будут стремиться к созданию
безопасных и здоровых условий труда для своих работников. В социально сплоченном
обществе меньше вероятность курения, антисанитарии и незащищенного секса,
которые негативно отражаются на общественном здоровье. Наконец, общие нормы и
ценности влияют на уровень насилия в обществе, а, следовательно, на частоту
травм и насильственных смертей.
Для эмпирической оценки влияния социального капитала на
здоровье используются три разных, но общепринятых показателя.
- Доверие к окружающим. Этот показатель определяется по
ответам на вопрос, согласны ли опрошенные с тем, что большинству людей
можно доверять. Степень доверия отчасти зависит от правовой системы, но
также и от некоторых социально-экономических характеристик, таких как
степень равенства доходов и социальная сплоченность (общий язык, нормы
поведения, интересы и т. д.).
- Участие в организациях. Здесь имеются в виду сети,
построенные не на вертикальных иерархических отношениях (например,
работодатель — работник), а на горизонтальных равноправных отношениях:
религиозные общины, спортивные клубы, художественные и музыкальные кружки,
домовые и уличные комитеты, молодежные, женские, благотворительные
организации и любые другие добровольные общественные объединения. В то же
время социальная изоляция вызывает психологический стресс, который
негативно отражается на психическом и физическом здоровье.
- Финансовая поддержка. Этот показатель отражает уверенность
человека, что в случае материальных затруднений он найдет
помощь у знакомых. В его основе лежит следующая концепция: финансовая
поддержка, предоставляемая неформальными сетями (друзья, соседи,
сослуживцы), выполняет роль страховки от серьезных денежных проблем,
обусловленных внезапным ухудшением здоровья. Влияние этого показателя, в
отличие от двух предыдущих, вероятно, зависит от индивидуальных
обстоятельств, таких как уровень дохода и доступ к официальной системе
страхования. Отражаемый этим показателем социальный капитал
рассматривается как достояние человека.
При оценке влияния социального капитала на здоровье возникают
сложные эконометрические проблемы похожие на влияние здоровья на рынок
труда.
Во-первых, обычно трудно отделить влияние социального капитала от влияния
других факторов, отражающихся на здоровье. Во-вторых, доверие, участие в
организациях и финансовая поддержка – это личный выбор, который зависит от
индивидуальных предпочтений, не поддающихся наблюдению, и, следовательно, по
определению они эндогенно детерминированы.
В устойчивых инвестициях в социальный капитал региона должны быть
заинтересованы в первую очередь государственные структуры. Они должны взять на
себя создание эффективной программы действий в сфере общественного здоровья,
которая позволит оценить потребности населения, определить необходимые меры и
контролировать результаты. Выработка детальной политики – внутреннее дело
каждого региона. Такую деятельность в сфере общественного здоровья следует
рассматривать как одну из основных функций государства, поставив ее наравне с
экономической политикой. На практике улучшение здоровья населения, как правило, стоит в системе приоритетов
гораздо ниже по многим причинам, не в последнюю очередь из-за бытующего мнения,
что расходы на охрану здоровья не сулят экономической выгоды.
Сегодня требуется новый подход, при котором инвестиции в создание
предпосылок к хорошему здоровью дальневосточников рассматриваются с тех же позиций, что и инвестиции в материальную инфраструктуру, которой
традиционно отводится важная роль в экономическом развитии ДФО. Необходимо также
создать концепцию инвестиций в здоровье, которая охватывала бы факторы,
выходящие за рамки системы здравоохранения, такие как качество государственного управления и социальный капитал.
Валовой региональный продукт и инвестиции в здоровье.
Ключевой вопрос реформирования системы управления здравоохранением – соотношение
классического планового начала и экономических регуляторов развития
здравоохранения. Анализ этого соотношения часто подменяется либо либеральной
рыночной риторикой с акцентом на функционирование конкурирующих негосударственных медицинских организаций, либо констатацией факта
незначительной роли экономических регуляторов в определении объемов и структуры
помощи населению. По мнению ряда исследователей, центральный тезис системы экономического регулирования в здравоохранении – необходимость
перехода от принципа содержания ЛПУ к принципу договорных отношений между
потребителем и поставщиком медицинских услуг на основе государственного
регулирования спроса и предложения ресурсов здравоохранения и планирования
объемов медицинской помощи. Именно в этой плоскости следует рассматривать
экономические возможности отдельного региона по финансированию программы
государственных гарантий оказания населению бесплатной медицинской помощи и иным инвестициям в здоровье жителей региона.
В этой связи эффективность работы любого правительства оценивается,
в том числе и по уровню ВВП на душу населения. Именно с уровнем валового
внутреннего продукта государства связывают возможности инвестиций в развитие
человеческого капитала. В материалах ВОЗ дается следующая характеристика ВВП:
это совокупная стоимость конечных товаров и услуг, произведенных на территории данной страны (резидентами и нерезидентами),
независимо от того, предназначены они для пользования внутри страны или за
рубежом. По большинству оценок расходы на здравоохранение должны составлять 7-8
% от ВВП, что должно обеспечить не только достаточный уровень
доступности, качества и безопасности медицинской помощи для граждан, но и
реальные положительные сдвиги в состоянии здоровья.
В России в течение последнего десятилетия наблюдается рост ВВП (рис. 91) и рост инвестиций в здравоохранение, однако параллельного
роста показателей доступности, качества и безопасности медицинской помощи, а уж
тем более показателей здоровья населения не наблюдается. В частности попытка
сопоставления темпов роста ВВП и ожидаемой продолжительности жизни россиян не подтверждает гипотезы о прямом влиянии
роста показателя ВВП на уровень здоровья. Следовательно, для стран с
развивающейся экономикой, ВВП является не совсем приемлемым инструментом оценки
общественного благосостояния. Поскольку часть ВВП «присваивается» ограниченной
группой олигархов, часть уходит на развитие силовых структур, часть вывозится за
рубеж под разными предлогами, а вот уровень целевых инвестиций в здоровье
россиян весьма невелик, несмотря на относительный рост расходов государства на
охрану здоровья граждан.

Рис. 91. Динамика изменения ВВП России к уровню 1990-го
года относительно стран АТР и ЕЭС В 2011-м году
Российская Федерация по величине производимого
валового внутреннего продукта на душу населения по паритету покупательной
способности занимала семидесятое место в мире (16,7 тысяч долларов США), что не
позволяло надеяться на инвестиции в здоровье населения, которые формировались бы
на уровне таких стран-соседей по АТР, как Ю.Корея, Япония и Сингапур.
Аналогичная ситуация наблюдается и на региональном уровне, где делаются попытки сопоставления уровня валового регионального продукта
(ВРП) на душу населения с уровнем инвестиций в здоровье в условиях
регионального неравенства субъектов РФ. Что же относительно Дальнего Востока, то
уровень ВРП в 2011-м году превышал средний уровень по России, и составлял
соответственно 17 293 долларов США в ДФО и 16 700 – в России (рис. 92).

Рис. 92. Рейтинг стран мира по уровню ВВП и уровень ВРП
субъектов РФ ДФО на душу населения в долларах США по курсу 2011-го года
При этом, если величина производимого ВРП на территории ЕАО
составляла 8 922 доллара США, то на территории Сахалинской области она равнялась
почти 54-м тысячам долларов США. Это сопоставимо с производством ВВП на душу
населения в Норвегии (53,3 тысячи долларов США), занимающей седьмое место в мире
по уровню данного показателя, и в 1,7 раза больше, чем производится в Республике
Корея (31,3 тысячи долларов США). В то же время уровень здоровье населения
Сахалинской области не соответствует уровню выше указанных стран. Остается
только надеяться на то, что по мере роста экономики региона, уровень инвестиций
в здоровье дальневосточников будет расти.
Тем более, что Президент РФ В.В. Путин о будущем региона сказал
следующее: «Хочу особо подчеркнуть: мы не имеем права рассматривать
дальневосточные регионы как исключительно сырьевые. Нужно обеспечить их
современное, сбалансированное развитие, и в целом нужны новые, более эффективные
подходы к реализации наших программ, к вопросам планирования и управления. Нужно
избавиться от ситуации, когда решение проблем идет недопустимо медленно, когда выделяемые немалые финансовые и материальные
ресурсы размываются, а утвержденные планы зачастую так и остаются на бумаге».
В то же время, обзор социальных бюджетов субъектов РФ ДФО и анализ
структуры доходов населения указывают на то, что на домохозяйственном уровне
влияние социальных трансфертов на бедность и неравенство в значительной степени предопределено федеральной социальной политикой.
Для жителей отдельных регионов Дальнего Востока существует два канала такого
воздействия.
I. Первый – трансферты из федерального бюджета на
выравнивание бюджетной обеспеченности, расходуемые регионами в основном на
социальную сферу, но эти расходы идут, прежде всего, на содержание инфраструктуры и выплату заработной платы занятым.
II. Второй – социальные выплаты непосредственно населению,
либо адресные, либо категориальные (пенсии, компенсации, детские пособия и
др.).
Оба механизма влияют на межрегиональное и внутрирегиональное
неравенство, а следовательно, на доступ к доходу бедного населения.
Трансферты направлены на снижение межрегионального неравенства, кроме того,
они выравнивают доходы занятых внутри слабых регионов, так как
значительная часть средств идет на заработную плату бюджетников – основной
категории занятых в таких регионах. В регионах с меньшим уровнем дотационности,
получающих значительно меньше средств из федерального бюджета, эффект
межрегионального выравнивания намного слабее, а социальные расходы на душу
населения очень часто меньше, чем в сильно дотационных. Тем самым эффект
межрегионального выравнивания для «середняков» минимизируется, а внутрирегиональное неравенство не меняется. В сильных недотационных регионах,
наоборот, усиливается внутрирегиональное неравенство под воздействием процессов
поляризации экономического пространства – доходы бюджетников все более отстают от заработков в экспортных отраслях, а основным выравнивающим
механизмом становятся социальные выплаты. Их объем зависит от бюджетной
обеспеченности – а она даже у регионов-доноров очень разная, а возросшее перераспределение в пользу федерального бюджета сужает возможности
сильных регионов по выравниванию внутри своей территории. Как показал
проведенный анализ бюджетных расходов, широкие социальные программы фактически могут проводить только автономные округа Тюменской области и,
отчасти, Москва. В результате в большинстве недотационных и других экспортных
регионов зоны бедности консервируются на периферии, так как средств на их
поддержку не хватает.
Отдельные виды социальных выплат населению также по-разному
воздействуют на неравенство. Пенсии по старости «подтягивают» пожилых жителей
центра и юга, как регионов с более низкой стоимостью жизни, но усиливают
бедность северных пенсионеров. Вклад детских пособий в снижение бедности наименее значим в крупных городах и на севере, но существенен в
республиках юга и в сельской местности. Прочие виды пособий и пенсий, в
силу их незначительной доли и мозаичной дифференциации по регионам, не имеют
системного влияния. Жилищные субсидии поддерживают уязвимые группы в городах,
особенно на Дальнем Востоке России, и весьма успешно снижают городскую бедность,
чаще всего менее застойную. Но их быстрое распространение «вширь» во многих
регионах постепенно стирает эффект точечной, адресной помощи.
Приведенные данные о ВРП территорий Дальнего Востока
свидетельствуют, что, во-первых, в некоторых субъектах РФ ДФО (Сахалинская
обл., ЧАО) существуют большие возможности для наращивания социального капитала
и, во-вторых, что по крайней мере некоторые показатели социального капитала
имеют значение для оценки изменений здоровья дальневосточников.
Противоречивость подходов по обеспечению населения региона
бесплатной медицинской помощью. Министр здравоохранения В.И. Скворцова,
говоря о проблемах реформирования отрасли, указала на то, что ведущей является
несовершенство организации оказания медицинской помощи населению.
«У нас огромная территория, а плотность населения составляет лишь
8,4 человека на кв. километр. Причем регионов с низкой плотностью – 38 из 83, а
регионов с плотностью населения выше 80 человек на 1км2 – всего 6, включая
Москву и Санкт-Петербург. Разное распределение доли сельского населения. Есть
регионы, где в селах живут до 60 процентов населения. В зависимости от
географических, климатических, транспортных, демографических и других факторов
подходы к организации оказания медицинской помощи, к расчету необходимого
количества врачей и медсестер должны быть совершенно разными. Для этого и
формируется так называемая трехуровневая система. Сегодня необходимо сочетать
методы государственного регулирования и рыночные подходы».
В большинстве экономически развитых стран также предпринимаются
активные попытки сочетать централизованное регулирование и экономические методы
управления в здравоохранении. Рост государственных расходов на здравоохранение
длительное время рассматривался как один из важнейших признаков повышения уровня
жизни населения. Уровень финансирования здравоохранения из общественных
источников в некоторых развитых странах достиг 8-13 % ВВП. Но уже в конце
прошлого века стали возникать серьезные сомнения по поводу эффективности
использования этих средств. Было показано, что основные показатели общественного
здоровья (общий коэффициент смертности, ожидаемая продолжительность жизни и т.
д.) линейно зависят от удельных расходов на здравоохранение лишь на определенном
участке. В дальнейшем наблюдается значительное замедление приращений показателей
при росте удельных расходов и выход на «фазу плато», т. е. отсутствие изменения
показателей при росте удельных расходов Региональный подход, который следует использовать при формировании
сети ЛПУ в субъектах РФ ДФО в ближайшие годы – это метод построения структурных элементов отрасли не на административно-территориальном
(муниципальном) делении территории, а на достаточности численности населения для
организации и функционирования структурных подразделений, отвечающих требованиям
к размерности минимальных функциональных единиц, с учетом региональных
особенностей субъекта РФ.
Что же относительно минимальных функциональных единиц, то для
стационарных ЛПУ это число коек, необходимое для организации полноценного
отделения (30-40-60 коек, в зависимости от профиля); для территориальных
поликлиник это возможность формирования полноценного врачебного приема,
обеспеченного нагрузкой с учетом величины функции врачебной должности в виде
числа посещений в год, которое может быть выполнено врачом в течение года с
учетом его нормативной часовой нагрузки и бюджета рабочего времени в течение
года.
В основу регионального подхода формирования сети ЛПУ должно быть
положено медицинское районирование (зонирование) территории в виде системы организации медицинского обслуживания не по
административнотерриториальному делению, а по этапности в оказании медицинской
помощи с учетом уровня функционального назначения ЛПУ, численности, особенностей расселения обслуживаемого населения, его тяготения к городам и
административным центрам для получения отдельных видов медицинской помощи. В
соответствии с этим, зона медицинского обслуживания – это оптимальная зона влияния конкретных типов медицинских учреждений (межрайонных,
зональных, областных/краевых центров специализированной помощи) и
ответственности за организацию и состояние медицинской помощи в системе
взаимосвязанных населенных пунктов, муниципальных образований.
Особенности Дальневосточного региона, которые заключаются в низкой
плотности населения (ниже 1 человека на 1км2), отсутствием современных
транспортных связей на 90 % территории ДФО, проживания значительной части
дальневосточников в сельских поселениях, рабочих поселках, небольших городах и
низким уровнем экономического развития в 6 из 9 субъектов РФ Дальнего Востока
России формируют высокий уровень риска для реализации программ реформирования
здравоохранения. По нашему глубокому убеждению, именно выше указанные
особенности региона не позволят реализовать подходы планирования структурных элементов отрасли в обозримом будущем,
рекомендуемые Минздравом РФ в соответствии с параметрами стратегии
реформирования здравоохранения России до 2020-го года.
В связи со сложившимся устойчивым трендом дефицита финансирования
региональных программ государственных гарантий оказания бесплатной медицинской помощи как в 2013-м, так и в последующие годы придется
решать за-дачи четкого разграничения платной и бесплатной медицинской помощи
в ДФО. Хотя новые стандарты медицинской помощи помогут в
определенной мере сдержать рост платности, но они не смогут стать плотным
водоразделом между платностью и бесплатными медицинскими услугами, поскольку для
этого будут нужны дополнительные финансовые ресурсы. Без формализации и
легализации участия дальневосточников в оплате медицинских услуг системе
здравоохранения региона не обойтись. Конечно, введение системы соплатежей
населения – вопрос достаточно острый, который не будет обсуждаться в ближайшее
время, скорее всего, по политическим соображениям. Но следует признать факт
того, что, скорее всего, придется легализовать соплатежи населения за
медицинскую помощь, поскольку более 50 % пациентов уже сегодня готовы к их
введению.
Ситуация в отрасли здравоохранения только подтверждает
вышеуказанные выводы. В частности, в последнее десятилетие мало изменились
различия в обращаемости за медицинской помощью для групп населения,
различающихся по социально-демографическим характеристикам, месту жительства,
уровню доходов:
- дети и лица старше трудоспособного возраста чаще
обращаются за медицинской помощью, чем трудоспособное население;
- чаще всего в случае необходимости обращаются к врачу люди с
наиболее низким уровнем образования, реже всего – люди со средним образованием;
- чем меньше населенный пункт, тем ниже уровень обращаемости
за амбулаторной помощью и выше – за стационарной;
- представители более состоятельных групп населения при
наличии каких-либо проблем со здоровьем обращаются к врачу чаще, чем представители групп населения с низкими уровнями дохода;
- в стационарном секторе, как и в амбулаторном, реже всего
помощь получают беднейшие слои населения.
Наиболее тревожна ситуация с доступностью и результативностью медицинской помощи для трудоспособного населения. Эти люди реже
обращаются за медицинскими услугами, чаще получают их на условиях полной или
частичной оплаты. При этом разрыв между Дальним Востоком России и
странами АТР особенно велик именно по показателям смертности трудоспособного
населения.
Добровольное медицинское страхование, судя по нашим оценкам рынка
страхования ДФО, пока еще «экзотическая» форма финансирования производства медицинских услуг, поскольку менее 2,4 % населения региона
имели полисы ДМС. Дальневосточники предпочитают прямую оплату медицинских услуг.
В то же время следует отметить повсеместный рост практики оплаты медицинской
помощи через кассу ЛПУ. Вместе с тем в условиях круглосуточных стационаров
оплата медицинских услуг, особенно услуг, связанных с оперативными
вмешательствами повышенной сложности, все чаще и чаще перемещается в теневой
сектор. Проверка этих тенденций требует проведения дополнительных исследований в
субъектах РФ ДФО.
Что же относительно Российских тенденций, то в последнее десятилетие не
наблюдалось изменений в сравнительной частоте оплаты медицинской помощи группами населения с разным уровнем доходов. Сохраняется
закономерность увеличения числа людей, оплачивающих амбулаторную помощь за
счет личных средств, по мере возрастания доходов. При этом в 2009 г. наблюдался значительный рост показателя доли плативших за амбулаторное лечение
среди населения с наименьшими доходами. Это свидетельствует о значительном ухудшении экономической доступности медицинской помощи для бедных
граждан РФ.
В период экономического роста наблюдалась явная взаимосвязь между
долей пациентов, плативших за амбулаторную медицинскую помощь, и размером поселения: при продвижении от более крупных типов поселений к
мелким снижалась и доля плативших. В случае стационарной помощи тенденция была противоположной: распространенность платности при стационарном
лечении в сельских поселениях была значительно выше, чем в мегаполисах.
Разнонаправленность этих тенденций, очевидно, корреспондирует с отмеченными выше
различиями в обращаемости за этими видами помощи, за которыми скрываются различия в их доступности. Жители малых городов и сельской
местности реже обращаются за менее доступными для них амбулаторными услугами
(консультациями специалистов, диагностическими исследованиями) и реже платят за них. Но при возникновении серьезных заболеваний они вынуждены чаще
прибегать к стационарному лечению и чаще платить за него, поскольку на пути к
госпитализации в медицинские учреждения, расположенные вне их места жительства,
у них больше барьеров, чем у жителей больших городов и мегаполисов. В то же время на фоне сокращения доли платящих за амбулаторную
помощь в мегаполисах и крупных городах происходит рост платности в малых городах
и сельских поселениях. Несмотря на разнонаправленность в изменении долей
платящих в разных типах поселений, ранее отмеченная связь между размером
поселения и долей платящих все еще сохраняется, но зависимость стала менее
четкой.
Выявленные характеристики доступности медицинской помощи как для
жителей субъектов РФ ДФО, так и для жителей других регионов России,
свидетельствуют о нарастании необходимости реформирования государственных
гарантий оказания бесплатной медицинской помощи и повышения результативности
политики обеспечения таких гарантий.
Информированность населения. Существует проблема низкого
уровня информированности населения об ОМС, ДМС, программах госгарантитй оказания
бесплатной медицинской помощи, условиях предоставления платных медицинских услуг
и т. п. Создается впечатление, что информация о защите прав застрахованных
вообще закрыта от них самих, поскольку на сайтах страховых медицинских
организаций, которые занимаются ОМС в субъектах РФ ДФО, последняя отсутствует.
Информация минимизирована о том, что существует целый ряд служб для профилактики
заболеваний, целый ряд служб, куда можно обратиться для обследования и лечения
бесплатно. В то же время все СМИ, в том числе и сайты региональных ЛПУ
переполнены информацией о платных медицинских услугах. У потребителей
медицинских услуг в регионе формируется устойчивое мнение о том, что медицинская
помощь становится платной все больше и больше…
В этом плане довольно сложно оценивать действия региональных
властей, которые по неизвестной причине не стимулируют распространение
достоверной информации о программах государственных гарантий оказания бесплатной
медицинской помощи населению своего региона. Хотя одной из основных задач
региональной власти является улучшение в целом состояния здоровья
дальневосточников. Отсутствие официальной информации о госпрограммах в
здравоохранении, защите прав потребителей медицинских услуг, о реальных размерах
доступности, качества и безопасности медицинской помощи не только для
госслужащих, депутатов, прокуроров, полицейских, специалистов МЧС, но и для
дальневосточников, проживающих в сельских поседениях, маленьких северных
поселках, жителях городских окраин и т.п. Сокрытие, как отрицательной, так и
положительной информации формирует стереотипы недоверия к региональной медицине.
Государственно-информационная политика о здравоохранении могла бы
быть более эффективной. Сегодня очень любят обсуждать негативные новости, не
уделяя внимание положительным изменениям в отрасли, а они есть. В целом о
государственной стратегии реформирования здравоохранения население могло бы
знать больше, а сегодня формируется общественное мнение о том, что «за границей
всегда лучше, чем в России». В то же время уже несколько лет проводится
модернизация ЛПУ, уже есть первые результаты... Было бы целесообразно в какой-то
доступной для населения региона форме излагать это и в СМИ, в том числе и
профессиональные вопросы медицинских работников, рассчитанные на широкую
аудиторию. Такой подход смог бы повысить общественное доверие к региональной
медицине, позволил бы преодолеть сформированные стереотипы о платности всего и вся в здравоохранении, о
низком качестве медицинских услуг и др.
Вместе с тем, конечно же сегодня для тех, кто интересуется
процессами, происходящими в отечественной системе здравоохранения, доступна
информация о том, что Председатель Правительства РФ Д. Медведев подписал
программу государственных гарантий бесплатного оказания гражданам медицинской
помощи на 2013-й год и на плановый период 2014–2015 годов. Об этом стало
известно еще 22 октября 2012 года на совещании с вице-премьерами. Утверждение
программы госгарантий сроком на три года предусмотрено в тексте федерального
закона «Об основах охраны здоровья граждан в РФ». Программа опирается на вновь
сформированные медицинские стандарты оказания медицинской помощи.
Программа государственных гарантий бесплатного оказания гражданам
медицинской помощи на 2013-й год и на плановый период 2014 – 2015 годов
устанавливает:
- перечень видов, форм и условий оказываемой бесплатно
медицинской помощи;
- перечень заболеваний и состояний, оказание медицинской
помощи при которых осуществляется бесплатно;
- категории граждан, оказание медицинской помощи которым осуществляется бесплатно;
- средние нормативы объема медицинской помощи;
- средние нормативы финансовых затрат на единицу объема медицинской помощи;
- средние подушевые нормативы финансирования, порядок и
структуру формирования тарифов на медицинскую помощь и способы ее оплаты,
- требования к территориальным программам государственных гарантий бесплатного оказания гражданам медицинской помощи в
части определения порядка, условий предоставления медицинской помощи,
критериев доступности и качества медицинской помощи.
Вместе с тем, что гарантировалось гражданам РФ раньше, программа содержит ряд новых положений:
- существенно снижен средний норматив объема стационарной
помощи: с 2,78 койко-дня на одного жителя в 2012-м году до 2,35
койкодня в 2015-м году (или на 0,43 койко-дня), в рамках базовой программы
ОМС – с 1,894 до 1,59 соответственно (или на 0,304 койко-дня). Это должно
привести к структурным преобразованиям в системе оказания медицинской
помощи как за счет переноса объемов стационарной помощи на амбулаторный
этап (поликлиники, дневные стационары), так и сокращения избыточного
коечного фонда. Вместе с тем рост объемов медицинской помощи в
амбулаторных условиях и в условиях дневных стационаров является не
настолько значительным, как сокращение стационарной помощи. Так, число пациенто-дней на
одного жителя увеличивается с 0,59 в 2012-м году до 0,71 в 2015-м году
(или на 0,12 пациенто-дня), в рамках базовой программы ОМС – с 0,49 до 0,59 соответственно (или на 0,1 пациенто-дня);
- дифференцируются средние нормативы объемов медицинской
помощи на основе введения новых показателей – посещения с
профилактической и иными целями (включая посещения центров здоровья,
посещения в связи с диспансеризацией, посещения среднего медицинского
персонала, а также посещения по оказанию паллиативной медицинской помощи),
посещения по неотложной медицинской помощи, обращения в связи с
заболеванием, койко-дни паллиативной медицинской помощи в стационарных
условиях. Это дает возможность запланировать рост объемов тех конкретных
видов помощи, развитие которых является приоритетным (профилактические
мероприятия, паллиативная помощь, медицинская помощь в амбулаторных
условиях). Вместе с тем рост числа посещений по неотложной медицинской
помощи (с 0,36 в 2013-м году до 0,6 в 2015-м году) происходит при
сохранении неизменным норматива объема скорой медицинской помощи: 0,318 вызова на весь период 2013–2015 годов;
- приведена новая классификация рекомендуемых способов
оплаты медицинской помощи (из утвержденного на 2012-й год перечня
исключены неэффективные способы, например оплата по
среднепрофильному койко-дню), что позволяет конкретизировать требования к
территориальным программам ОМС в отношении выбора, ориентированного на
результат способа оплаты.
В рамках программы бесплатно предоставляются 4 вида помощи: ПМСП, в т. ч. доврачебная, врачебная и специализированная помощь;
специализированная, в т. ч. высокотехнологичная, медпомощь; СМП, в т. ч.
скорая специализированная, медпомощь и паллиативная медпомощь в медицинских организациях.
Средние подушевые нормативы финансирования, предусмотренные программой (без учета расходов федерального бюджета), составляют в
2013-м году 9 032,5 рубля (на 1 399,1 рубля больше, чем в 2012-м году), в
2014-м году – 10 294,4 рубля, в 2015-м году – 12 096,7 рубля, в том числе за счет
средств обязательного медицинского страхования на финансирование базовой
программы обязательного медицинского страхования за счет субвенций Федерального
фонда обязательного медицинского страхования в 2013-м году – 5 942,5 рубля, в
2014-м году – 6 962,5 рубля, в 2015-м году – 8 481,5 рубля. Таким образом,
стоимость программы в 2013-м году вырастет почти на 200 млрд рублей по сравнению
с 2012-м годом при численности населения 142,87 млн человек.
Если сравнивать расходы России с расходами на здравоохранение
экономически развитых стран, то здесь конечно радоваться нечему. Список
развитых стран с наибольшей долей затрат на здравоохранение относительно ВВП
возглавляют США. За период 1960–2010 гг. доля суммарных расходов на
здравоохранение в ВВП увеличилась в этой стране с 5,1 % до 17,9 %. В России эти
показатели гораздо скромнее...
На заседании Правительства РФ в середине ноября 2012-го года
Министр здравоохранения РФ В.И. Скворцова высказала сомнения о том, что
запланированных 2,7 трлн рублей на коренное реформирование отрасли
достаточно. Изначальный сценарий программы требует повышения расходов на
здравоохранение к 2015-му году до 3 трлн руб. (3,7 % ВВП), а к 2020-му – до 6,5
трлн (4,7 % ВВП). Минфин же настаивает на других цифрах: 2013-й год – 2,24 трлн руб., 2015-й – 2,48 трлн, 2020-й – 3,4 трлн. Утвержденный Советом
Федерации бюджет на 2013-2015 годы предусматривает уменьшение расходов на
здравоохранение с 554,7 млрд руб. в 2012-м году до 507 – в 2013-м. Для
сравнения: по разделу «Национальная оборона» расходы составят 2,1 трлн руб.,
«Национальная безопасность и правоохранительная деятельность» – 2 трлн руб.,
«Национальная экономика» – 1,7 трлн руб.
Конечно, подводя итоги модернизации отрасли в 2011-2012 гг. следует
отметить, что не обошлось без проблем, которые, к сожалению практически не
представлены в региональных СМИ. Первая и, на наш взгляд, главная проблема состоит в том, что субъекты РФ ДФО оказались не готовы к работе со
значительным дополнительным объемом бюджетных средств. Только несколько регионов
подошли к проблеме системно и заранее определили, по каким направлениям и в каких пропорциях распределить средства модернизации
отрасли. В большинстве же случаев механизм распределения финансовых ресурсов был
проработан поверхностно, а по деталям возникало множество вопросов, которые
решались «со скрипом».
Неспособность большинства субъектов РФ ДФО к проведению системного
анализа и четкой формулировке потребностей ЛПУ заставили Министерство
здравоохранения РФ унифицировать потребности ЛПУ регионов, что, в свою очередь, привело к массовым закупкам базового оборудования, которое
не всегда отвечало местным потребностям. Многие ЛПУ оказались не готовы
установить и запустить закупленную медицинскую технику. Сетевые графики ремонтов и реконструкции основных производственных фондов ЛПУ под
поступающее оборудование не выполнялись, срывались сроки подготовки помещений,
подвода коммуникаций и т. п., что, в конечном итоге, повлияло на результат
программ модернизации. Об эффективности инвестиций в региональные программы модернизации можно будет судить только через несколько лет.

