Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
11.3. Региональные аспекты концепции развития отрасли
здравоохранения ДФО до 2020-го года
Здравоохранение Дальнего Востока России – сложная, многоуровневая
система, характеризуемая многоступенчатостью объекта управления. В качестве
приоритетных направлений совершенствования системы следует рассматривать
стратегическое планирование развития здравоохранения, разработку и реализацию
целевых программ, как федерального, так и регионального уровня и
совершенствование организации труда медицинских работников. В работе с
программами выделяются следующие этапы: отбор проблемы для программной
разработки; принятие решения о разработке программы и ее формирование;
экспертиза и оценка программы; утверждение программы; управление реализацией
программы и контроль за ходом ее выполнения.
Система здравоохранения на Дальнем Востоке России существует на основании ряда законодательных актов федерального и регионального
уровней, призванных обеспечить ее целостность, комплексность и качество
стандартов оказания медицинской помощи. Она включает в себя государственную и
частную системы здравоохранения. Модернизация системы здравоохранения субъектов
РФ ДФО является одной из важнейших составляющих концепции развития
здравоохранения региона до 2020-го года и обусловлена необходимостью приведения
избранной стратегии в соответствие с основными направлениями
социально-экономических преобразований региона.
Важнейшим элементом реализации государственной политики в области
здравоохранения является единая система стратегического и текущего планирования, сопровождающаяся усилением этапа среднесрочного
планирования. Ключевой задачей планирования в отрасли здравоохранения на
предстоящий период должны стать определение целевых показателей системы
здравоохранения по эффективному расходованию ресурсов и сопоставление
полученных медицинских результатов деятельности учреждений здравоохранения с
размерами финансовых затрат, использованных для их достижения.
Переход в начале 1990-х годов от одной идеологической платформы
к другой, от планового хозяйства к свободному рынку и западной
демократии сопровождался ухудшением показателей здоровья дальневосточников. За
более чем двадцатилетний период реформ делалось несколько попыток реорганизации
отрасли здравоохранения в виде введения ОМС, реализации концепции реформирования
здравоохранения и медицинской науки РФ 1998–2005 гг., и приоритетного национального проекта «Здоровье»
2006–2008 гг. и, наконец, модернизации 2011–2012 гг. Однако, как показала
действительность, переломить ситуацию пока не удается. Сегодня мы являемся
свидетелями и участниками очередной компании реформирования отечественного
здравоохранения уже до 2020-го года.
На этом фоне продолжает существовать громоздкая и неэффективная
инфраструктура медицинской помощи, ориентированная на отсутствие конкуренции
среди производителей медицинских услуг и лечение в круглосуточном стационаре, что в условиях хронического дефицита
финансирования отрасли приводит к стагнации ПМСП со всеми вытекающими из этого
последствиями. Снижаются объемы профилактических мероприятий, ранней диагностики распространенных заболеваний, диспансеризации и
реабилитации. А самое главное, параллельно с ростом показателей заболеваемости и инвалидности большей части населения региона
снизились доступность, качество и безопасность производимых медицинских услуг в
рамках программы государственных гарантий оказания бесплатной медицинской
помощи. Именно сегодня имеется шанс сделать правильные шаги в направлении таких
изменений в отрасли здравоохранения региона, которые позволили бы в рамках
общероссийской стратегии реформирования 2020-го года сформулировать региональные
подходы.
Региональная привязка стратегических планов реформирования здравоохранения ДФО. Эффективное управление крупномасштабным
проектом «Дальний Восток и Забайкалье», имеющим статус федеральной целевой
программы, ставит задачи по формированию стратегических планов реформирования
отдельных отраслей, таких как здравоохранение. Разработка и обоснование
стратегии реформирования отдельной отрасли не может обойтись без определения
границ программной территории. В течение последнего десятилетия работ по
районированию современной России немного. Однако потребность в них начинает
постепенно осознаваться, впрочем, не столько географами, сколько
специалистами в области регионального и муниципального управления.
Сегодня, при относительной стабилизации экономики, органы
государственной власти и местного самоуправления от решения сиюминутных задач
переходят к разработке стратегий. Но сама идеология стратегического управления
региональным развитием требует пересмотра методологии и подходов к
районированию. При этом надо учесть, что в условиях рынка процессы
формирования экономических районов находятся под усиливающимся влиянием
социальной, этнокультурной и политической подсистем территориальной организации
общества.
Стратегия развития здравоохранения Дальнего Востока России также
требует понимания пространственного развития региона. Сегодня имеются работы по
обоснованию экономического зонирования как одного из методов регионального
стратегического анализа. Предложено несколько алгоритмов макроэкономического
зонирования, в том числе и Дальнего Востока России. Имеются работы, в которых
сделана попытка обоснования выделения четырех макроэкономических зон региона:
Крайнего Севера, Дальнего Севера, Ближнего Севера и Южной зоны (рис. 93). С
позиции специалистов, вероятно, такой подход авторов проекта недостаточно обоснован, однако предлагаемая
классификация территории ДФО сформирована с учетом реальных экономических
процессов, что вносит существенный вклад в решение этой важной научной задачи
пространственной экономики и дает новый импульс для профессиональных дискуссий в
этой области.
Зона Крайнего Севера занимает 46 % территории ДФО. В
административном отношении это заполярные районы Республики Саха (Якутия), север
Магаданской области, Чукотский и Корякский автономные округа. Заселена крайне
слабо, плотность населения в разрезе муниципальных районов колеблется в
интервале от 0,01 до 0,08 чел./км2. Доля численности населения зоны Крайнего
Севера в общей численности населения макрорегиона немногим более 2 %. В пределах
рассматриваемой зоны находятся основные ареалы компактного проживания коренных
малочисленных народов Севера – чукчей, коряков, эскимосов и др.
Несущими элементами системы расселения являются районные центры,
расположенные или на морском побережье, или на судоходных реках, с людностью от
1,5 до 3,3 тыс. человек.
Все они выполняют транспортно-распределительные и организационнохозяйственные функции, как правило, не выходящие за пределы своих
районов. Исключением является г. Анадырь (11,8 тыс. человек), выполняющий те же
функции, что и центры муниципальных районов, но в несколько больших размерах,
уже в силу того, что он является столицей субъекта РФ. Ближайшие перспективы
развития экономики в зоне Крайнего Севера связаны с освоением новых
месторождений особо ценного минерального сырья предприятиями с различными
объемами производства и сроками деятельности, но, бесспорно, недолговечными.
Скорее всего, они будут осуществлять свою деятельность на базе вахтовых
поселений. Следует ожидать негативного воздействия их деятельности на состояние
крайне хрупких в высоких широтах природных комплексов, даже при использовании
передовых природоохранных технологий и отрицательного влияния условий региона на
здоровье пришлого населения.
Зона Дальнего Севера занимает 37 % территории Дальнего
Востока. Природные условия жизни населения малоблагоприятные. Плотность населения в среднем по экономической зоне составляет
около 1,0 чел./км2. Она отличается большой неравномерностью — в пределах
ареалов концентрации экономической деятельности возрастает почти на порядок.
Структура экономики зоны Дальнего Севера отличается большим
разнообразием, чем в зоне Крайнего Севера: наряду с традиционной экономикой
коренных народностей Севера (охота, рыболовство, заготовка таежных дикоросов) в ней представлены производства по добыче и первичной
переработке биологических ресурсов и минерального сырья, а также ряд отраслей
сельской (аграрной) экономики. Характерная особенность экономического
пространства в пределах этой зоны – фрагментарность, которая проявляется в том,
что даже наиболее крупные ареалы концентрации экономической деятельности
практически не связаны друг с другом; они в большей степени взаимодействуют с
территориальными экономическими образованиями Ближнего Севера и Южной зоны, чем
друг с другом.

Рис 93. Макроэкономические зоны Дальнего Востока
В обозримой перспективе вряд ли следует ждать радикальных изменений в
территориально-отраслевой структуре экономики и в системах расселения населения в зоне Дальнего Севера. По-прежнему будет велика роль
Якутска и Магадана как организационных, культурно-образовательных и
транспортнологистических центров этой зоны. Получат дальнейшее развитие уже
сложившиеся ареалы концентрации экономической деятельности.
Зона Ближнего Севера – это своеобразное буферное
территориальное образование между Севером и Югом Дальневосточного макрорегиона,
как в природном, так и в социально-экономическом отношении, занимает 12 %
территории Дальнего Востока. В природном отношении это средняя и южная тайга.
Природные условия жизни населения и ведения экономической деятельности вполне благоприятны. Здесь проживает почти 20 % населения
Дальневосточного макрорегиона, средняя плотность населения составляет 1,6
чел./км2.
В структуре экономики преобладают добыча и первичная переработка
минерально-сырьевых (топливно-энергетических в первую очередь), биологических ресурсов моря и лесных ресурсов, в то же время высок
удельный вес отраслей обрабатывающей промышленности и транспорта. Ближний Север
— крупнейший в регионе производитель продукции лесного комплекса, а также драгоценных и некоторых цветных металлов, рыбной продукции, а в
последние годы благодаря реализации шельфовых проектов Сахалин вышел и в число
значимых нефтегазовых центров экспортной ориентации. В отраслевой структуре
экономики зоны Ближнего Севера высок удельный вес обрабатывающих отраслей, более
того в промышленном комплексе Комсомольск—Амурск— Солнечный обрабатывающие
отрасли доминируют. Это обусловлено относительно высоким уровнем развития транспортной и энергетической
инфраструктуры. Зона Ближнего Севера, за исключением Нижнего Амура и Северного
Сахалина, обслуживается Объединенной энергосистемой Востока. Другая особенность зоны Ближнего Севера как территориального экономического
образования заключается в том, что в отличие от зон Крайнего и Дальнего Севера
здесь сформировалась транспортная система круглогодичного действия. При этом
большая часть, если не в территориальном, то в экономическом и расселенческом отношениях, тяготеет к БАМу — восточному крылу
Северо-Российской Евразийской магистрали. Однако отдельные очаги концентрации
экономической деятельности перемежаются территориями с относительно невысоким уровнем хозяйственного освоения (лесопромышленного в первую
очередь).
Наконец, есть еще одно принципиальное отличие зоны Ближнего Севера
от рассмотренных выше экономических зон: освоение природно-ресурсного потенциала
и в настоящее время, и в обозримой перспективе опирается на постоянные
поселения. Обозримые перспективы в развитии экономики Ближнего Севера связаны в
большей степени с модернизацией существующих промышленных узлов и центров, чем с
появлением новых.
Южная зона – это территория сплошного экономического
освоения; располагается в зонах хвойно-широколиственных лесов и лесостепи,
отличается от других экономических зон Дальневосточного макрорегиона наименьшим уровнем агрессивности природной среды в отношении экономической
деятельности и систем расселения, что находит свое отражение в плотности
экономического пространства. Плотность населения здесь на порядок выше, чем в
северных зонах, и составляет в среднем 12,7 чел./км2. Зона занимает около 5 %
территории, в ее пределах проживает более 60 % населения Дальнего Востока.
Экономика Южной зоны отличается от экономик других зон не только
большими масштабами, но и разнообразием: значимое место в ней наряду с отраслями
обрабатывающей промышленности занимают сельское хозяйство и ряд отраслей
сервисной экономики, а географическое положение предопределило развитие
транспортно-логистического комплекса. Природно-ресурсный потенциал Южной зоны
достаточен для ведения лесозаготовок, рыболовства, добычи и обогащения отдельных
видов минерального сырья.
Отличительная черта Южной зоны – достаточно зрелая система
городских центров, которые объединены полимагистральным инфраструктурным
коридором Владивосток—Хабаровск—Благовещенск с выходами на рынки сопредельных
стран. Несомненно, этот коридор, в пределах которого находятся практически все
большие и крупные городские поселения Южной зоны (исключение Южно-Сахалинск),
можно рассматривать как системообразующий элемент территориальной организации
экономики всего Дальнего Востока.
Формирование емкого регионального рынка требует активной демографической
политики, направленной, с одной стороны, на предотвращение исхода населения с
Дальнего Востока в целом, и особенно из Южной зоны, с другой стороны — на
привлечение и последующую адаптацию населения из других регионов России. Но при
этом трудно ожидать, что можно резко ускорить приток даже в Южную зону
желательных социальных и профессиональных групп населения до необходимых
размеров, хотя бы по той простой причине, что обустройство их потребует не
только значительных средств (нужно создать условия жизни более комфортные, чем в
районах выхода), но и времени.
Следует отметить, что Южная зона обладает необходимым минимумом
научно-технического потенциала. Эффективное использование этого потенциала, что
возможно только при создании соответствующих институциональных условий и
инфраструктурного обеспечения научной деятельности, дает основание для
производства продукции, конкурентоспособной на рынках сопредельных стран.
Разнообразие условий в пределах Южной зоны – отличительная черта
пространственной организации экономики зоны – сопровождается многообразием
предложения мест для различных типов экономической деятельности от традиционного
хозяйства народностей Приамурья до постиндустриальных.
В настоящее время имеется немало работ, авторы которых предлагают
те или иные сетки районов как Дальнего Востока в целом, так и отдельных
субъектов РФ ДФО. Но в то же время практически нет работ, посвященных
районообразованию, применительно к современному этапу развития экономики
Дальневосточного макрорегиона.
Необходимость разработки современной модели управления системой
здравоохранения на основе осмысления новой роли государства во взаимоотношениях
с обществом, с его институтами и гражданами продиктована сложившимися и
прогнозируемыми условиями жизнедеятельности социума Дальнего Востока России.
Особый смысл приобретает поиск путей оптимизации процессов функционирования
региональной системы охраны здоровья граждан для эффективной реализации
государственной программы развития здравоохранения России до 2020-го года.
Именно в этом контексте потребуются знания о пространственной модели развития
ДФО.
Общие региональные подходы реформирования здравоохранения.
Общество ошеломлено тем, что рыночные реформы и построение демократии
на деле обернулось распадом социальной сферы, упадком культуры, науки и
образования региона. Врачи и ученые, медицинские сестры и другие работники
здравоохранения стремятся понять, почему на фоне ухудшения здоровья населения
стали недоступными отечественные лекарства, зарплата медицинского персонала не
дотягивает до среднего уровня в народном хозяйстве, почему, наконец, между ними
и пациентами встали непреодолимые социальные, нравственные и финансовые барьеры.
Уже второе десятилетие широкий круг проблем здравоохранения Дальнего
Востока не находит своего разрешения, что является следствием глубокого
системного кризиса. Остается только сожалеть о том, что все меры,
способствующие охране и укреплению здоровья дальневосточников в виде
поддержания в нормальном состоянии элементов окружающей природной и
социальной среды, в том числе и системы непосредственного жизнеобеспечения,
оказываются неэффективными в первую очередь из-за отсутствия политической
воли управляющих структур. Образ жизни и условия жизнеобеспечения населения
ДФО, уровень его образования и культуры, использование научных знаний для
предупреждения и лечения болезней, для максимального продления активной
творческой жизни человека становятся предметом для обсуждения в различных
государственных структурах и виртуальном пространстве отечественных СМИ. Следует
отметить, что обсуждаемые вопросы весьма актуальны, но принимаемые решения, а
самое главное их исполнение весьма далеки от реальной действительности и чаще
всего выглядят, как бесконечный перечень «протоколов о намерениях».
В условиях рыночных реформ отмечается резкое снижение эффективности
всех системных функций российского здравоохранения развития медицинской науки,
профилактики и лечения заболеваний, подготовки и использования кадров,
управления медицинскими учреждениями. Поэтому сегодня главный вопрос не в том,
есть ли кризис здоровья и угроза выживанию дальневосточников, по каким причинам
и какими темпами этот кризис развивается, и даже не столько в том, насколько
темпы его развития зависят от морального и социального состояния кадровых
ресурсов отрасли, а в том, за счет чего этот кризис может быть преодолен.
Настала пора остановиться и разобраться, осмыслить случившееся, происходящее и предстоящее. Куда идет некогда стройная и понятная
гражданам и медицинским работникам отечественная система организации медицинской
помощи, почему меняются взаимоотношения между медицинскими работниками и населением, почему только около трети дальневосточников
оценивают качество медицинской помощи, как удовлетворительное, а остальные
весьма нелестно отзываются об его уровне. Этот вопрос в последние годы
становится все острее, поскольку дальневосточники не в силах осознать, как и
почему разрушена система охраны здоровья и на что направлены политические и
экономические реформы в ДФО.
Приоритетами будущей стратегии эффективного использования ресурсов
здравоохранения региона должно стать достижение сбалансированности между объемами государственных гарантий оказания дальневосточникам
бесплатной медицинской помощи и их ресурсным обеспечением. Для этого
должны быть разработаны и реализованы стратегические планы по нескольким направлениям:
- структурная перестройка отрасли здравоохранения;
- воспроизводство основных фондов лечебных учреждений;
- внедрение экономических методов управления отраслью;
- привлечение инвестиций в модернизацию ЛПУ;
- стимулирование развития негосударственного сектора.
Реформы системы здравоохранения субъектов РФ ДФО должны начаться
снизу, с модернизации первичной медико-санитарной помощи и реорганизации
территориальных поликлиник. У каждого дальневосточника должен появиться «лечащий врач», то есть врач общей (семейной) практики, заменяющий
участкового врача.
Основой концепции развития здравоохранения региона является
сохранение и улучшение здоровья его жителей, сокращение прямых и косвенных
потерь общества за счет снижения заболеваемости и смертности населения.
Основными задачами ее реализации выступают:
- увеличение объема мероприятий по профилактике заболеваний;
- сокращение сроков восстановления утраченного здоровья населения
путем внедрения в медицинскую практику современных методов профилактики, диагностики и лечения;
- повышение эффективности использования ресурсов
здравоохранения.
Основные принципы концепции: всеобщность, социальная справедливость, доступность, качество и безопасность медицинской помощи
дальневосточникам вне зависимости от социального статуса, уровня их доходов и
места проживания; профилактическая направленность; экономическая эффективность
функционирования медицинских учреждений; единство медицинской науки и практики;
активное участие общества в решении вопросов здравоохранения.
Реализацию концепции следует рассматривать в два этапа: I этап
– 2011– 2015 гг. – подготовка и осуществление основных мероприятий; II этап
– 2016–2020 гг. – завершение структурной перестройки отрасли.
Необходимо создание новой организационной модели
здравоохранения ДФО. Ведущим принципом здесь должно стать качественное медицинское
обслуживание пациента в амбулаторно-поликлинической сети, на дому, в
диагностическом центре, специализированном диспансере, в полустационаре,
стационаре и в санатории. Это единый комплексный лечебно-профилактический
процесс, в котором каждое технологическое звено имеет свои функции, исключающие
дублирование и определяемые функциональным предназначением и экономической
целесообразностью.
Изменение структуры и функции большинства ЛПУ региона.
Противоречивость политических и социально-экономических реформ на Дальнем
Востоке России нашла зеркальное отражение в сложности проводимых преобразований
в системе здравоохранения. Это обусловлено многими факторами, которые можно
объединить в три основные группы:
- несовершенство принципов финансирования медицинской
помощи, неэффективное использования выделенных ресурсов, господство
административно-командных методов управления;
- появление новых проблем, связанных с переходом от государственной
системы здравоохранения к бюджетно-страховой с качественно новыми экономическими отношениями;
- недооценка важности реформ системы здравоохранения как важнейшего сектора экономики региона.
За последнее десятилетие усилилась диспропорция между объемами
предоставляемой населению медицинской помощи и занятыми врачебными
должностями. При отмечаемом снижении объемов помощи населению в
стационарном и амбулаторно-поликлиническом секторах в них продолжается рост
обеспеченности должностями врачей.
В больничном секторе сохраняется нерациональное распределение больничных
коек по уровням иерархии организации медицинской помощи (местный, районный, межрайонный (зональный), региональный), в результате
чего неудовлетворительно используются больничные койки крупных многопрофильных
больниц и специализированных центров.
Отсутствует интеграция в деятельности служб здравоохранения и
социального обеспечения в использовании маломощных стационаров для
организации медико-социальной помощи населению. В силу концентрации
специализированных видов помощи и новейших медицинских технологий в крупных
учреждениях (на вышестоящих уровнях организации медицинской помощи) углубляется
разрыв в качественных показателях стационарной помощи населению, проживающему в
крупных городах и жителям небольших городских поселений и сельских местностей
субъектов РФ ДФО. При этом нерационально используются дорогостоящие больничные
койки в специализированных отделениях в результате отсутствия организации
системы долечивания больных и проведения восстановительного лечения в
учреждениях (отделениях) соответствующего профиля.
Большие ресурсы сосредоточены в службе скорой медицинской
помощи, в значительной мере дублирующей деятельность участковых служб.
Целью проводимой в регионе реформы здравоохранения является преобразование
существующей системы здравоохранения, повышение ее медицинской, социальной и
экономической эффективности. При этом содержанием реформирования отрасли должна
стать реструктуризация стационарной и внебольничной помощи на основе перехода
отрасли на современные медико-организационные и ресурсные стандарты развития на
базе прогрессивного правового, экономического, нормативного и организационного
обеспечения.
В качестве механизма реализации задач реструктуризации
здравоохранения на региональном уровне предлагается проведение разработки
Региональной схемы (модели) реструктуризации системы оказания населению
медицинской помощи и сети учреждений здравоохранения.
Научно-методической базой по реструктуризации системы оказания
медицинской помощи населению являются:
- углубленный анализ официальных статистических данных;
- анализ отечественного и зарубежного опыта по данной
проблеме;
- результаты научно-исследовательских работ программы «Разработка научных основ охраны здоровья населения и дальнейшего
развития здравоохранения в период его реформирования».
Реструктуризацией должны быть охвачены важнейшие направления
деятельности системы здравоохранения в виде специальных программ, в
которых должно быть обеспечено:
- определение приоритетов в развитии здравоохранения
регионов и установление баланса между уровнями потребления населением
ресурсов здравоохранения и имеющимися ограниченными экономическими
возможностями;
- установление оптимальных пропорций между видами
медицинской помощи;
- обеспечение перехода отрасли на прогрессивные модели
развития, отвечающие требованиям научно-технического прогресса,
реализующие возможности стандартов современных медицинских и организационных технологий;
- использование нормативного регулирования, которое должно
охватить важнейшие стороны деятельности учреждений здравоохранения и их ресурсного обеспечения.
Необходимое правовое регулирование важнейших аспектов деятельности системы
здравоохранения для обеспечения реструктуризации отрасли по основным направлениям сегодня в принципе обеспечено:
- первичная медицинская помощь,
- больничная помощь,
- ресурсосберегающие технологии,
- специализированная медицинская помощь;
- медико-социальная помощь населению;
- финансирование здравоохранения;
- обеспечение качества медицинской помощи;
- права и профессиональная ответственность работников
системы здравоохранения.
Методической основой реструктуризации отрасли ДФО являются апробированные
практикой современные принципы оптимизации оказания медицинской помощи населению:
- регионального подхода при формировании на территории
сети учреждений здравоохранения с трехуровневой организацией медицинского
обеспечения и этапности в лечении больных;
- размещения средств здравоохранения по этапам оказания медицинской помощи;
- дифференциации оказания медицинского обеспечения по степени интенсивности лечебно-диагностического процесса;
- интеграции систем здравоохранения и систем социального
обеспечения;
- развития замещающих стационар технологий (дневные
стационары на базе амбулаторно-поликлинических учреждениях, стационары дневного пребывания в больнице, стационары на дому и др.);
- развития первичной медицинской помощи на основе
принципов общей врачебной практики.
Реализация этих принципов позволит обеспечить оптимизацию
использования имеющихся ресурсов (материально-технических, кадровых, финансовых)
с одновременным обеспечением медицинской и социальной эффективности деятельности
учреждений здравоохранения на территории региона в целом.
Формирование рациональной сети ЛПУ должно быть основано на расчетах потребности населения каждого муниципального образования в
медицинской помощи – адекватной этой потребности мощности сети медицинской
помощи. Расчеты потребности в медицинской помощи основываются на:
- численности населения, сложившегося (или прогнозируемого
на конец планового периода);
- показателях общей заболеваемости населения пилотного
региона;
- расчетных технологических нормативах кратности оказания
различных медицинских услуг при том или ином заболевании (либо группе заболеваний);
- расчетных нормативах временных затрат на оказание
медицинских услуг.
Для повышения эффективности оказания медицинской помощи общая мощность
сети распределяется по уровням (этапам), характеризующимся, в первую
очередь, степенью сложности медицинских технологий. При этом учитывается как эффективность, так и доступность медицинской помощи.
Сложность сочетания этих принципов обусловлена разнонаправленностью
действий, направленных на максимально возможную реализацию каждого из этих
принципов в отдельности. Эффективность достигается за счет достаточно высокого
уровня концентрации сил и средств, но при этом снижается уровень географической
и временной доступности медицинской помощи.
И наоборот, максимальное приближение возможно большего числа видов
и объемов медицинской помощи к месту проживания жителей небольших населенных
пунктов ДФО приводит к распылению сил и средств системы медицинской помощи, повышению затрат, сопровождающемуся к тому же
снижением ее эффективности.
Формирование рациональной региональной сети медицинской помощи базируется на использовании двух показателей:
- минимального размера функционального блока оказания того
или иного вида медицинской помощи, обеспечивающий приемлемый уровень
эффективности ее оказания;
- нормативного показателя временной доступности того или иного вида
медицинской помощи (с учетом расстояния, транспортных возможностей и
развития средств связи), позволяющего оказать медицинскую помощь в сроки, не оказывающие существенного влияния
на снижение ее медицинской эффективности.
Под минимальным функциональным блоком понимается минимально допустимый
размер подразделения, позволяющий оказывать медицинскую помощь необходимого качества при эффективном использовании ресурсов.
Он определяется объемом помощи, оправдывающим существование
подразделения. Например, для амбулаторной помощи минимальный функциональный блок
должен соответствовать нормативной нагрузке врача. Если ожидаемое число
посещений ниже такой нагрузки, то это означает, что минимально допустимый блок
не обеспечивается, то есть введение врачебной должности не оправдано.
Фактором, определяющим минимальный функциональный блок, выступает
минимально допустимая техническая оснащенность рабочего места. Чем выше
требования к технической оснащенности, тем выше минимально допустимый размер
подразделения. Он особенно высок в ресурсоемких специальностях (онкология, офтальмология, кардиохирургия, сосудистая
неврология).
Следует также учитывать, что размер минимального функционального блока
зависит от экономической ситуации. Чем меньше средств, тем более оправдана концентрация ресурсов, то есть увеличение размера этого
блока. При улучшении экономической ситуации появляется возможность
децентрализации оказания помощи для ее территориального приближения к населению.
Общий алгоритм формирования рациональной региональной сети медицинской помощи сводится к тому, что сеть медицинской помощи делится
на несколько уровней. На современном этапе развития медицинских технологий, развития транспортной сети и средств связи в субъектах РФ ДФО
целесообразно использование трехуровневой региональной системы оказания
медицинской помощи:
- на нижнем (районном) уровне планируется оказание для
жителей муниципального образования тех видов помощи, объем которых не
меньше величины полной загрузки минимального функционального блока. Чаще всего, это виды медицинской помощи, относящиеся к
первичной медико-санитарной помощи. Однако, если расчетный объем
какого-либо вида специализированной медицинской помощи для населения конкретного муниципального образования позволяет
сформировать полноценный функциональный блок (не меньше минимального), то
он может быть сформирован на районном уровне;
- оставшиеся расчетные мощности, предназначенные для
оказания медицинской помощи населению муниципального образования,
объединяются на межрайонном уровне с аналогичными мощностями, предназначенными
для населения других муниципальных образований, входящих в состав
медицинского округа. При решении вопросов о месторасположении межрайонных
центров учитываются характер расселения населения, сложившиеся потоки
движения больных, транспортная инфраструктура, наличие подготовленных кадров и
необходимой диагностической базы;
- из собранных на межрайонном уровне мощностей по каждому профилю (специальности) формируются специализированные
подразделения, мощность которых не менее мощности минимального функционального блока;
- по профилям и специальностям, мощности которых оказались
ниже мощности минимального функционального блока, организуется
специализированная медицинская помощь населению медицинского округа на
региональном уровне, как правило, в медицинских организациях регионального
подчинения;
- из структурных подразделений, оставленных на каждом уровне оказания медицинской помощи, формируются медицинские организации
соответственно районного, межрайонного и регионального уровня.
Набор конкретных медицинских организаций определяется
номенклатурой медицинских организаций, требованиями к их минимальной
мощности, структурой медицинских услуг различного уровня интенсивности, имеющейся материальной базой здравоохранения и инвестиционными возможностями региона.
В тех местах, где временная доступность медицинской помощи (с
учетом расстояния, транспортных возможностей и развития средств связи) в
условиях сформированной сети медицинской помощи превышает установленные временные показатели доступности медицинской помощи, возможно
формирование в радиусе нормативной доступности соответствующего подразделения
меньшей мощности, чем мощность минимального функционального блока. Это решение должно приниматься лишь после тщательного изучения
возможностей сокращения величины временной доступности за счет строительства
дорог, введения дополнительных маршрутов общественного транспорта и т. п.
мероприятий.
Сформированная по изложенному алгоритму рациональная региональная
сеть медицинской помощи служит основой для разработки стратегического плана
реструктуризации здравоохранения Дальневосточного региона.
Региональные аспекты реструктуризации. Общие принципы
реструктуризации системы медицинского обеспечения дальневосточников требуют
учета региональных особенностей территорий, в частности, численности и состава
населения, характера расселения, уровня социально-экономического развития территории и транспортной инфраструктуры.
Основой современной системы оказания стационарной медицинской помощи становятся крупные больничные комплексы, в которых
концентрируются специализированные виды помощи и современные медицинские
технологии. В этих условиях стационарные учреждения местного уровня (участковые
больницы и городские больницы небольших поселений) практически исчерпали себя
как этап больничной помощи в ДФО. Маломощные центральные районные больницы
оказываются не в состоянии на уровне современных порядков и протоколов
обеспечить населению региона специализированные виды помощи. В результате
этого снижается доступность квалифицированной стационарной помощи для населения, проживающего в небольших городских поселениях и
сельской местности.
Это противоречие является ключевым на современном этапе развитии
стационарной помощи для жителей поселений макроэкономических зон ДФО: Крайнего
Севера, Дальнего Севера и Ближнего Севера. Для его преодоления можно было бы
использовать принцип регионального подхода при построении сети больничных
учреждений, в соответствии с которым для обеспечения сельского населения
специализированной помощью формируются межрайонные специализированные отделения
(центры), оказывающие помощь населению нескольких тяготеющих к зональному центру районов. Однако на Дальнем
Востоке России такой вариант использовать невозможно по причине разрушения
транспортных связей между поседениями выше указанных зон и исключительно низкой плотности населения. Именно в этой ситуации возможна
реализация двух вариантов обеспечения жителей отдаленных сельских и северных
поселков региона доступной качественной и безопасной медицинской помощью.
Первый вариант – использование выездных форм производства плановых
медицинских услуг (передвижные комплексные медицинские бригады) на различных
транспортных средствах (водном, воздушном, железнодорожном и автомобильном). Что
же относительно обеспечения доступности экстренной, в том числе и
специализированной медицинской помощи – использование возможности центров
медицины катастроф. Этот вариант организации медицинской помощи в условиях климатогеографических и транспортных
ограничений региона формирует значительные социальные и финансовые риски. Причем
все равно основой организации здравоохранения в этих условиях должна стать
структура учреждений ПМСП с реализацией технологии врача общей (семейной) практики. В этих условиях наблюдается ежегодный рост расходов
на организацию экстренных видов помощи в субъектах РФ ДФО на 8-12 %.
Второй вариант формирование постоянно функционирующих специализированных медицинских комплексов (модулей) на местах, в поселениях
Крайнего, Дальнего и Ближнего Севера ДФО, в виде стандартного ЛПУ,
спроектированного для работы бригады врачей, способных оказать амбулаторную и
стационарную, плановую и экстренную медицинскую помощь по основным
специальностям (общая врачебная практика, педиатрия, хирургия и травматология,
акушерство и гинекология). Вполне естественно, что этот медицинский модуль
должен иметь возможность функционировать, как в режиме общего, так и автономного
энергообеспечения, иметь спецавтотранспорт повышенной проходимости,
адаптированный к работе в условиях Крайнего Севера и Полярной ночи. Этот
вариант, несомненно, потребует больших финансовых и временных затрат. Однако
именно он в условиях транспортных ограничений позволит обеспасной медицинской помощью.
Что же относительно южной зоны (территория сплошного экономического
освоения) субъектов РФ ДФО, то именно здесь сосредоточено более ¾ населения
региона, что позволяет в полной мере использовать стратегию реформирования
здравоохранения до 2020-го года, разработанную под патронажем Минздрава России.
Вопросы регионального подхода при формировании сети ЛПУ стали
предметом рассмотрения достаточно давно. В апреле 1974 года на 7-й конференции по больничному делу в Европе с участием 20 европейских стран
и ВОЗ была подчеркнута необходимость «регионализации» медицинских учреждений для
обеспечения доступности для населения современных медицинских технологий. На основе вышеназванного принципа «регионального подхода» в
70-х годах была реорганизована сеть стационарных учреждений в ряде экономически
развитых стран Европы. Крупные больничные комплексы стали основой национальных
больничных служб во Франции, Швеции, Финляндии и Великобритании.
Во Франции медицинское районирование было регламентировано законом от 1970 года «О сети больниц», которым численность населения
первичного звена стационарной помощи («сектора стационарного обслуживания») был
определена в 150 тысяч человек; в Великобритании «медицинский район» охватывал
250 тысяч жителей.
В Швеции региональная больничная сеть представлена: 9 региональными
больницами на 1 000-1 500 коек с зоной обслуживания около 1 млн жителей, 25
окружными больницами мощностью 600-800 коек на 250 тысяч жителей,
районными больницами мощностью 200-300 коек на 75 тыс. жителей. Все
небольшие больничные учреждения были преобразованы в больницы-коттеджи и
сестринские дома для соматически больных.
Региональная больничная сеть Финляндии была представлена
учреждениями интенсивного обслуживания, которая при 5 млн. жителей в стране
включала: 5 высокоспециализированных («университетских центральных больниц») со средней мощностью 1 310 коек с зоной обслуживания около 750
тысяч человек; 16 центральных больниц мощностью 460 коек с зоной обслуживании в
среднем 236 тыс. человек; 35 прочих специализированных больниц со средней
мощностью 160 коек. Средняя длительность пребывания на койке в больницах этого
типа составляла 8 к/дней. Все небольшие больницы переданы в сферу деятельности
первичной врачебной помощи: 204 центра здоровья имеют больничные учреждения со средней мощностью 107 коек. В них развернуто
45 коек на 10 тыс. населения. Эти койки используются для госпитализации
хронических больных, для долечивания и оказания медико-социальной помощи
престарелым и инвалидам.
Переход России на «региональную модель» и формирование межрайонных центров специализированной медицинской помощи позволит
обеспечить более высокий уровень качества предоставляемой медицинской помощи
населению за счет повышения доступности всему населению новейших медицинских
технологий и специализированных видов помощи. Проведенные научные исследования
отечественных НИИ в течение последнего десятилетия позволили сделать следующие
выводы.
- Считать региональный подход при формировании сети
стационарных учреждений важнейшим для перехода здравоохранения к
качественно более высокому уровню организации стационарной медицинской
помощи.
- Для формирования зон медицинского обслуживания необходимы
предпосылки в виде благоприятной градостроительной и транспортной
инфраструктуры, достаточной численности проживающего на территории населения, наличия соответствующей
материальнотехнической базы, отвечающей рекомендациям соответствующего
этапа медицинского обеспечения.
- Считать в новых условиях наиболее рациональным подходом
к решению проблем районного (муниципального) здравоохранения усиление роли
межрайонных центров в предоставлении всему населению зоны специализированной помощи по Программе государственных гарантий по обеспечению граждан РФ бесплатной медицинской помощью.
- Численность обслуживаемого населения при формировании зон медицинского
обслуживания должна составлять не менее 100 тыс. жителей, при оптимальной численности – 150-300 тыс. человек.
- Больница центра зоны, обеспечивающая медицинскую помощь на данном этапе обслуживания должна иметь оптимальную мощность 400-800
коек, обеспечивать необходимый уровень интенсивности лечебнодиагностического процесса, принятый для данного этапа.
- Формирование зон медицинского обслуживания
осуществляется в процессе разработки Территориальных программ
государственных гарантий для обеспечения населению бесплатной медицинской
помощи и формирования Региональных схем реструктуризации сети учреждений здравоохранения.
Однако, несмотря на рациональность предлагаемой модели стационарной
помощи, она возможна для реализации только в Южной зоне ДФО, что же относительно всей без исключения Северной зоны региона, то низкая
плотность населения, климатогеографические условия и значительные транспортные
ограничения региона блокируют общероссийскую концепцию реформирования отрасли.
В то же время именно в Южной зоне ДФО важным направлением
реструктуризации стационарной помощи является дифференциация коечного фонда по
интенсивности лечебно-диагностического процесса, которая осуществляется по следующим направлениям.
I. Проведение группировки больниц (отделений) по степени интенсивности лечебно-диагностического процесса:
- больницы (отделения) интенсивного лечения (крупные
больничные учреждения, располагающие современной медицинской техникой и
укомплектованные квалифицированными кадрами по специальностям, необходимым
для обеспечения комплексного лечения больных с острой патологией). Как
правило, эти больничные учреждения имеют мощность не менее 300-400 коек,
располагают мощной диагностической базой и круглосуточным блоком
анестезиологии-реанимации;
- больницы (отделения) для планового лечения больных по
своим параметрам приближаются к больницам интенсивного лечения, но не
располагают развитой анестезиолого-реанимационной службой;
- больницы для долечивания и долговременного пребывания
больных. Как правило, это небольшие по мощности учреждения, которые используются для госпитализации больных, не нуждающихся в интенсивной терапии. Эти учреждения могут использоваться для
долечивания больных после завершения активного периода лечения в больнице
интенсивного лечения;
- больницы (отделения) сестринского ухода. Как правило,
создаются для лечения тяжелых хронических больных пожилого возраста,
которым требуется интенсивный уход со стороны среднего медицинского персонала.
II. Профилирование больничных учреждений по преимущественному
развитию коечного фонда с учетом их лечебно-диагностических возможностей и их
место в региональной схеме сети больничных учреждений.
В качестве примера можно привести функциональный больничный комплекс, включающий:
- больницу с койками преимущественно хирургического
профиля на 510 коек с 15 должностями врачей анестезиологов-реаниматологов
с числом коек по профилям: хирургические – 65, травматологические – 50,
ожоговые – 10, онкологические – 60, гинекологические – 70, ЛОР – 45,
терапевтические – 85, кардиологические – 65, нервные – 60;
- больницу с койками терапевтического профиля на 255 коек
с числом коек по профилям: кардиологические – 60, общетерапевтические –
60, неврологические – 60, кожно-венерологические – 35,
инфекционные – 40.
III. Проведение дифференциации больничных коек по степени
интенсивности лечебно-диагностического процесса в отдельно взятом
учреждении на основе использования технологии поэтапного стационарного лечения
больных с выделением этапов: интенсивного лечения, активного лечения,
долечивания.
- Эта организационная схема позволяет интенсифицировать
использование больничных коек, значительно повысить качество стационарной
медицинской помощи. Эта схема рассчитана на работу с хорошо организованной преемственностью ведения больного на этапах
его пребывания в больничном учреждении.
Учреждения сестринского ухода. С учетом показателей
здоровья пожилого населения имеет место разрыв между объемами необходимой
ему медицинской и резко нарастающей с возрастом медико-социальной помощи.
Лица пожилого возраста нуждаются не только в лечебной помощи, сколько в сестринском уходе и других видах медико-социальной помощи.
Доля пожилых и престарелых в большинстве субъектов РФ ДФО превысила 25 %, заболеваемость пожилых в 2,5 раза, а престарелых в 5 раз
выше, чем лиц трудоспособного возраста. Объемы медицинской помощи лицам в пожилых и старческих возрастах в ДФО недостаточны. В сложившейся
структуре больничных учреждений региона не получили необходимого развития больницы, оказывающие медико-социальную помощь больным и престарелым. С
целью улучшения оказания медицинской помощи лицам пожилого и старческого
возраста в рамках реорганизации коечного фонда целесообразно обеспечить осуществление следующих мероприятий:
- организацию больниц долговременного пребывания на койке
на базе участковых больниц и небольших городских больниц, а также
соответствующих отделений при больничных учреждениях;
- развитие учреждений сестринского ухода (больниц,
отделений) для больных пациентов, нуждающихся в медико-социальной помощи;
- многоканальное финансирование учреждений (коек)
медикосоциального назначения за счет бюджетных средств здравоохранения и
социального обеспечения и др.
Скорая медицинская помощь. Согласно Федеральному закону
от 29.11.2010 г. № 326-ФЗ «Об обязательном медицинском страховании в
Российской федерации» с 01.01.2013 г. учреждения, оказывающие скорую медицинская
помощь, начали работать в системе обязательного медицинского страхования.
Финансовые средства: заработная плата медицинских работников, оплата
медикаментов, расходы на бензин для машин скорой помощи и прочие расходы,
связанные с оказанием скорой медицинской помощи, перечисляются страховыми
компаниями в полном объеме только если пациент имеет полис обязательного
медицинского страхования.
Основными задачами и мероприятиями по совершенствованию системы
оказания скорой медицинской помощи в рамках реализации стратегии реформирования здравоохранения до 2020-го года являются:
- повышение оперативности и медико-экономической
эффективности работы службы скорой медицинской помощи путем создания
кабинетов (отделений) неотложной помощи при амбулаторнополиклинических
учреждениях и за счет использования скорой медицинской помощи
преимущественно в случаях, требующих оказания экстренной медицинской
помощи;
- обеспечение равной доступности и оперативности в
получении качественных услуг скорой медицинской помощи для каждого жителя
на основе оптимизации сети скорой медицинской помощи, основанной на
расчетах потребности населения в ее услугах. Централизация диспетчерской
службы, создание эффективной структуры и системы управления службой;
- оснащение станций и подразделений скорой медицинской
помощи необходимым медицинским оборудованием, санитарным транспортом,
современными навигационными комплексами и оперативной связью с
диспетчерской службой и медицинскими учреждениями, оказывающими экстренную помощь;
- вовлечение в процесс оказания скорой медицинской помощи
(на уровне первой медицинской) персонала служб жизнеобеспечения (милиция,инспекция по безопасности дорожного движения, пожарная
служба) путем разработки механизма межведомственного взаимодействия
при ликвидации чрезвычайных ситуаций;
- создание в межмуниципальных диагностических центрах
медицинских бригад экстренной медицинской помощи экстерриториального базирования для оперативного реагирования и своевременного и
адекватного оказания экстренной медицинской помощи.
Место расположения и территория обслуживания Медицинских
организаций СМП и ее подразделений устанавливаются органом управления здравоохранения субъекта РФ при согласовании с органами местного
самоуправления муниципальных районов и городских округов, с учетом 20минутной
транспортной доступности.
Комплексная оценка отрасли здравоохранения региона,
медикоэкономическое районирование, социологические и статистические
исследования, а так же оригинальные методические подходы должны влиять на
принятие управленческих решений по путям реформирования отрасли
здравоохранения.70 В настоящее время появилось значительное число
фактических данных, которые указывают на то, что медико-санитарная помощь
становится более действенной тогда, когда пациенты активно участвуют в процессе
оказания этой помощи. Сегодня становится понятным тезис о том, что пациенты
должны находиться в самом центре этого процесса и участвовать в его организации
и осуществлении, в особенности потому, что сама медико-санитарная помощь
становится все более сложной и приобретает персонализированный характер.
Кроме того, у стареющего населения региона все чаще наблюдаются
множественная и хроническая патология, требующая привлечения комплексных бригад
медицинских работников. Социальные и географические факторы несправедливости в
отношении образования, трудоустройства, доступа к информационным технологиям и
проживание в сельской местности не должны снижать возможности участия населения
в этом процессе.
Принцип участия всех слоев общества в реформировании отрасли
подразумевает появление нового, дополнительного потенциала коммуникации и
сотрудничества в комплексной и разветвленной среде сетевого общения и
подчеркивает важную роль медийных средств и новых форм обмена информацией.
Каждая сторона, как производители, так и потребители медицинских услуг должны
вкладывать свои ресурсы, опыт и знания в процесс подготовки и реализации реформ.
Благодаря привлечению частного сектора, гражданского общества, местных сообществ
и отдельных граждан, принцип участия всего общества повышает устойчивость
сообществ по отношению к угрозам их здоровью, безопасности и благополучию.
Региональные подходы к реформированию здравоохранения ДФО строятся
в соответствие с новой нормативно-правовой базой, регламентирующей распределение
ответственности между уровнями государственного управления. В результате в
настоящее время государственная система управления здравоохранением оказалась
разделенной на три уровня: федеральный, региональный и муниципальный,
недостаточно связанных между собой. В результате система здравоохранения
субъектов РФ ДФО оказалась «разорванной» и «фрагментарной». Поэтому формирование
единого регионального подхода к реформированию отрасли на уровне всего
Дальневосточного федерального округа, задача малоперспективная, что ставит перед
управляющими структурами задачу сформировать региональный подход на уровне
субъекта РФ.
Стратегия успешного управления здравоохранением территории должна
строиться исходя из особенностей (социально-экономических, географических, климатических, транспортных и др.) региона. Для уточнения основных
позиций в рамках объявленной модернизации отрасли и реорганизации структуры ЛПУ
в качестве объекта исследования нами был избран типичный для Дальнего Востока России субъект РФ – Хабаровский край.
Проведенный ситуационный анализ типичного субъекта РФ, со средней
плотностью 1,8 чел. на 1 км2, моноцентричным типом расселения в виде
концентрации ⅔ жителей в южной зоне территории, с разнообразием
природноклиматических зон, позволяет с учетом признаков географического и
экономического положения отдельных муниципальных образований выделить три
основных зоны (северная, центральная, южная), каждая из которых имеет свои
особенности, как по климату, географическому положению, народонаселению, так и
по экологии, развитию транспорта, промышленного производства и организации медицинской помощи (рис. 94).
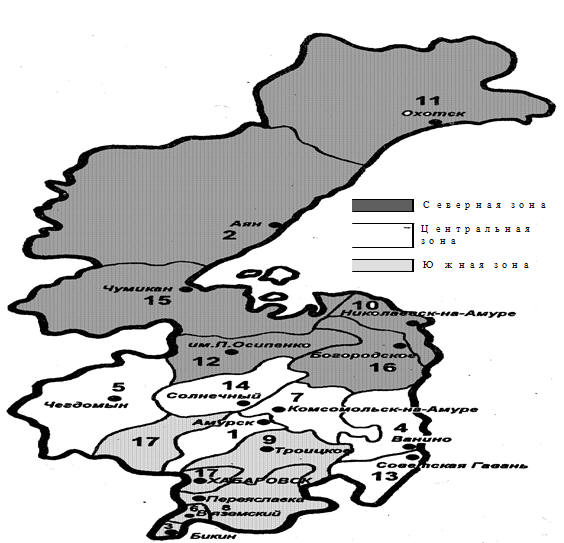
Рис. 94. Принципиальная схема зонирования Хабаровского края
(2010 г.)
Северная зона Хабаровского края, как любая из территорий
ДФО имеет наибольшее число проблем с точки зрения планирования коечного фонда
ЛПУ, а так же эффективности использования кадровых и финансовых ресурсов. В этой
связи, при минимальной численности населения северной зоны, равной территории
нескольких Европейских государств, низким уровнем развития транспортной
инфраструктуры приходится решать задачи по обеспечению ее жителей доступной,
качественной и безопасной медицинской помощью (табл. 87).
Таблица 87. Северная зона (центр г. Николаевск-на-Амуре) (Николаевский,
Тугуро-Чумиканский, Аяно-Майский, им. П. Осипенко, Охотский и Ульчский
районы)
|
Численность населения |
79 584 тыс. в 2010 г. (115,2 тыс. в 2003 г.) |
|
Площадь |
514,2 тыс. км2 |
|
Плотность населения |
0,2 человека на 1 км2 |
|
Число коек |
884 |
|
Число врачей (физических лиц) |
201 в 2010 г. (238 в 2003 г.) |
Внутризональные транспортные связи:
- автотранспорт имеет ограниченное значение как
внутрирайонный;
- железнодорожный – отсутствует;
- водный является альтернативным, сезонным, охватывающим всю
зону;
- воздушный является ведущим, охватывающим всю зону.
На большей части территории северной зоны (сельские и отдаленные
северные районы) имеется низкая плотность населения (меньше 0,1 человека на 1
км2), она относится к низкоурбанизированным территориям с суровыми (северными)
климатическими условиями. В ней отсутствуют круглогодичные стабильные
транспортные связи, кроме воздушного транспорта, что предполагает определенную
изолированность муниципальных систем здравоохранения, дезинтеграция управления
между краевым, межрайонным и муниципальным уровнями и многие другие
особенности их работы.
Центром этой зоны является г. Николаевск-на-Амуре. Для
обеспечения доступности населению в видах и объемах медицинской помощи в
рамках краевой программы государственных гарантий оказания населению
бесплатной медицинской помощи в этих муниципальных образованиях вынуждено
содержится избыточный коечный фонд ЛПУ, избыточный кадровый потенциал, а кроме
того, ежегодно тратится значительное число финансовых ресурсов на формирование
структурно-организационные технологии выездной специализированной
консультативной, неотложной и экстренной медицинской помощи. В отдельных
случаях используется вахтовый метод работы специалистов региональных ЛПУ.
Здесь сосредоточено большинство муниципальных образований края приравненных к
районам Крайнего Севера.
Сохраняются тенденции миграционного оттока населения. С 2003 года
население Северной зоны сократилось на 35,6 тыс. человек, т.е. на 30,9 %,
число врачей уменьшилось на 37 физических лиц, т. е. на 15,54 %, средний
возраст большинства врачей выше пенсионного. Показатели здоровья
населения в этой зоне неудовлетворительные, смертность превышает рождаемость.
Центральная зона. С юга к Северной зоне прилежат муниципальные
образования, где имеются предпосылки масштабных преобразований
экономического и социального плана (табл. 88).
Таблица 88. Центральная зона (центр г. Комсомольск-на-Амуре)
(Совгаванский, Ванинский, Верхнебуреинский, Солнечный,Амурский, Комсомольский районы)
|
Численность населения |
523 844 в 2010 г. (617,8 тыс. в 2003 г.) |
|
Площадь |
322,2 тыс. км2 |
|
Плотность населения |
0,5 человека на 1 км2 |
|
Число коек |
4 090 |
|
Число врачей (физических лиц) |
1 509 в 2010 г. (1 611 в 2003 г.) |
Эта зона не относится к районам глубокого (крайнего) Севера, но
ее принадлежность к ближнему Северу несомненна.
Внутризональные транспортные связи:
- автотранспорт является ведущим, охватывающим всю зону;
- железнодорожный – альтернативный, охватывающим всю зону;
- водный – альтернативный, сезонный, охватывающий часть зоны (4 района).
Центральная зона относится к среднеурбанизированным территориям с суровыми
климатическими условиями, развитой промышленностью, круглогодичными транспортными связями. Имеет достаточно развитую
социальную инфраструктуру, в том числе и учреждений здравоохранения. Здесь
накоплен значительный опыт осуществления жизнедеятельности в экстремальных
природно-климатических условиях; есть производственный и научный потенциал,
который характеризуется высоким уровнем развития; население здесь вполне
постоянное, а не исключительно временное, как на традиционном Крайнем Севере.
В этой зоне сохраняются тенденции миграционного оттока населения,
хотя его интенсивность ниже, чем в северной зоне. С 2003 года население
Центральной зоны Хабаровского края сократилось на 94,1 тыс. человек, т.е. на 17,96 %, число врачей уменьшилось на 102 физических лица, т .е.
на 6,33 %, средний возраст более чем трети врачей достиг пенсионного и более
25 % – врачей предпенсионного возраста. Показатели здоровья населения в
этой зоне относительно стабильные, но уровень смертности населения превышает
уровень рождаемости.
На базе этой территории, прежде всего на основе населенных
пунктов: гг. Комсомольска-на-Амуре, Амурска и пос. Солнечного, разработана и
реализуется инновационная программа «Техноэкополис
Комсомольск—Амурск—Солнечный», вошедшая в качестве самостоятельного раздела в
Федеральную целевую программу экономического и социального развития Дальнего
Востока и Забайкалья на 2010–2025 годы, .
Южная зона. С юга к Центральной зоне примыкает наиболее
населенная и урбанизированная часть Хабаровского края, где, как и в
большинстве субъектов РФ ДФО расположена региональная столица и концентрируется
наибольшее число жителей (табл. 89).
Таблица 89 Южная зона (центр г. Хабаровск) (им. Лазо, Бикинский, Хабаровский, Нанайский и Вяземский
районы)
|
Численность населения |
749,9 тыс. человек (839,1 тыс. в 2003 г.) |
|
Площадь |
96,6 тыс. км2 |
|
Плотность населения |
8,8 человек на 1 км2 |
|
Число коек |
3 314 |
|
Число врачей (физических лиц) |
2340 в 2010 г. (2746 в 2003 г.) |
Внутризональные транспортные связи:
- автотранспорт является ведущим, охватывающим полностью всю
зону;
- железнодорожный – альтернативным, охватывающим часть зоны (3 района);
- водный – альтернативным, сезонным. охватывающим часть зоны (2 района).
Южная зона с центром в г. Хабаровске относится к
высокоурбанизированным территориям с более мягким климатом, чем в северной и
центральной зонах, развитой промышленностью, региональными транспортными
связями, с высокой концентрацией образовательных, научных и
специализированных учреждений отрасли здравоохранения. В южной зоне края
наиболее высокая концентрация населения.
В этой зоне сохраняются тенденции миграционного оттока населения,
хотя его интенсивность ниже, чем в северной и центральной зонах. С 2003-го
года население Южной зоны Хабаровского края сократилось на 89,2 тыс. человек, т. е. на 9,79 %, число врачей уменьшилось на 406 физических лиц,
т. е. на 14,8 %, средний возраст около 25 % врачей достиг пенсионного и
более 15 % – врачей предпенсионного возраста. Показатели здоровья населения в
этой зоне относительно стабильные, но уровень смертности населения превышает
уровень рождаемости.
Тенденции потерь населения по всем трем зонам сохраняются в
течение 2003–2010 гг., хотя интенсивность потерь снижается по мере
продвижения на юг территории (от 30,91 % до 9,79 %). Что же относительно
потерь врачебных кадров (физических лиц), то в данной ситуации следует
отметить, что, если кадровые потери в Северной и Центральной зонах связаны с
миграционным оттоком врачей (соответственно 15,54 % и 6,33 %), то в Южной зоне
миграционный отток дополняется перемещением врачей из муниципальных ЛПУ в
региональные в связи со значительным ростом коечного фонда последних,
параллельно с ростом числа вакансий в них за период с 2003 по 2010 гг.
Параллельно в последние десятилетия формируется тенденции
структурных диспропорций и перераспределения врачебных кадров из муниципальных
ЛПУ в региональные. Причем эта тенденция характерна для всех без исключения
субъектов РФ ДФО.
Например, в типичном для Дальневосточного региона Хабаровском
крае в 2000 году общее число штатных должностей врачей составило 9 038, из них занятых должностей − 8 784, а физических лиц − 6 024, т. е. 68,58
% от числа штатных. К 2010-му году в ЛПУ системы здравоохранения края общее
число штатных должностей врачей увеличилось до 10 124, из них было занято 9
341 должность, а число физических лиц составило всего 5 750, т. е. 56,79 % от
числа штатных. Параллельно в регионе произошло и перераспределение кадров
врачей между ЛПУ муниципального и регионального уровня. Так в 2000-м году из
общего числа (6 024) физических лиц врачей Хабаровского края, в краевых ЛПУ
работало 1 328, что составило 20,04 %, а к 2010 году это соотношение составило
5 750 к 1 373, что составило уже 23,87 % от физических лиц врачей работающих в
регионе.
На примере Хабаровского края, как типичной территории региона, к 2010-му году
число физических лиц участковых врачей педиатров выросло. В то же время, исходя
из расчета числа должностей участковых врачей педиатров на 800 детей в возрасте
0-17 лет включительно число штатных должностей несколько завышено, а уровень укомплектованности штатных должностей
физическими лицами в целом по краю составляет всего 89,28 % (табл.
90).
Таблица 90. Уровень соотношения численности детского населения, штатных и занятых должностей, физических лиц участковых врачей педиатров (Хабаровский край, 01.01.2010 г.)
|
Территория
|
Детское
населе-
ние (0-17 лет)
|
Штат-
ные должности |
Заня-
тые должности
|
Физи-
ческие лица
|
Соотношение
штатных должностей
и физических лиц
(%)
|
Расчет-
ные пока-
затели на
800 детей |
|
Хабаровский край |
257 078 |
338,25 |
325,02 |
302,00 |
89,28
|
321,34
|
|
г. Хабаровск |
95 923
|
142,01 |
135,71 |
129,00 |
90,84
|
119,90
|
|
г. Комсомольск-
на-Амуре |
47 504
|
60,25
|
60,25
|
57,00
|
94,61
|
59,38
|
|
Прочие муници-
пальные образо-
вания края |
113 651 |
136,00 |
129,05 |
116,00 |
85,29
|
142,06
|
Рассматривая проблему обеспечения участковыми врачами терапевтами
территориальных поликлиник в рамках реализации приоритетного национального
проекта «Здравоохранение» в Хабаровском крае следует отметить, что к 2010-му году число физических лиц участковых врачей терапевтов
несколько выросло. Однако, исходя из расчета числа должностей участковых
врачей терапевтов на 1 700 лиц старше 18 лет число штатных должностей
занижено, а уровень укомплектованности штатных должностей физическими лицами в
целом по краю составляет всего 89,28 % (табл. 91).
Что же относительно планирования числа штатных должностей
участковых терапевтов, то наши расчеты не совпали с реальными штатами по
Хабаровску и Комсомольску-на-Амуре. В самых крупных городах края имеется
завышение штатных должностей участковых терапевтов. Значительное расхождение
расчетных данных в прочих муниципальных образованиях с числом штатных
должностей участковых врачей терапевтов (183,0 и 257,25) обусловлено тем, что
в значительной части сельских муниципальных образований население
обеспечивается ПМСП на доврачебном уровне (ФАПы).
Таблица 91. Уровень соотношения численности населения старше 17-ти лет,
штатных и занятых должностей, физических лиц участковых врачей терапевтов
(Хабаровский край, 01.01.2010 г.)
|
Территория
|
Население в возрасте
18 лет и старше
|
Штатные должности |
Занятые должности |
Физические лица |
Соотношение штатных должностей
и физических лиц
(%)
|
Расчетные показатели на
1 700 лиц старше
18-ти лет |
|
Хабаровский край |
1 144 037
|
582,75 |
536,00 |
435,0
|
76,4
|
672,96
|
|
г. Хабаровск |
483 245
|
275,75 |
242,50 |
208,0
|
75,43
|
284,26
|
|
г. Комсомольск-на-
Амуре |
223 458
|
124,00 |
124,00 |
76,0
|
61,29
|
131,44
|
|
Прочие муниципальные образования края |
434 334
|
183,00 |
170,5
|
151,0
|
82,51
|
257,25
|
Параллельно подвергаются сокращению штатные расписания, как ЛПУ в
целом, так и преимущественно лечебных подразделений, где производятся виды и
объемы медицинской помощи и формируются счета на оплату произведенных
медицинских услуг. В то же время наблюдается рост управленческого аппарата
систем здравоохранения и ЛПУ как регионального, так и муниципального уровня.
Краевая программа «Модернизация здравоохранения Хабаровского края
на 2011–2012 годы» представляет собой комплекс социально-экономических, организационных и других мероприятий, увязанных по ресурсам,
исполнителям, срокам реализации и направленных на модернизацию здравоохранения
в Хабаровском крае. Программа разработана в соответствии с нормативными правовыми актами Российской Федерации и Хабаровского края,
регулирующими вопросы охраны здоровья граждан и обсуждена на публичных
слушаниях в Законодательной Думе Хабаровского края. В рамках программы
планируется дальнейшее реформирование инфраструктуры здравоохранения и
приведение ее в соответствие с численностью и составом населения края, а также
со структурой заболеваемости и смертности на территории. В частности, в рамках
исполнения программы модернизации планируется реорганизация 9 сельских
участковых больниц во врачебные амбулатории.
По мнению исполнителей программы «Перечисленные мероприятия
позволят структурировать сеть и оптимизировать оказание первичной
медикосанитарной помощи населению». Аналогичные программные меры прописаны в
большинстве планов модернизации региональных систем здравоохранения ДФО, что
вызывают сложные ответные реакции у дальневосточников, поскольку в течение
длительного времени населенные пункты, где дислоцируются до сих пор еще не
закрытые участковые больницы, находятся за пределами устойчивый транспортной
доступности. Подобная «модернизация» резко снизит доступность, качество и
безопасность медицинской помощи жителям отдаленных северных и сельских районов
региона.
Некоторые региональные подходы к оптимизации
профессиональноквалификационной структуры персонала ЛПУ. В России
вопросы оптимизации профессионально-квалификационной структуры главным образом
касаются усиления роли врачей общей практики, работающих на первичном уровне,
или обеспечения оптимальной сбалансированности функций ВОП и врачейспециалистов,
работающих в стационарах. Хотя необходимость привлечения врачей к работе в
первичном звене здравоохранения и в изменении профессионально-квалификационной
структуры в пользу ВОП была провозглашена на всех уровнях аппарата управления
здравоохранением, усилия в этом направлении не имели необходимой поддержки со
стороны руководителей здравоохранения высшего звена. Кроме того, существующая
структура здравоохранения затрудняет проведение таких преобразований. Ввиду
вышеуказанного, работа по реструктуризации проводится скорее через реорганизацию
ЛПУ, чем за счет изменение ролей различных категорий медперсонала.
Следует отметить, что пути оптимизации профессиональноквалификационной структуры персонала ЛПУ
направлены в большей мере на расширение роли среднего медицинского персонала
– медицинских сестер и фельдшеров. И действительно роль последних во всех
развитых странах в последние годы существенно возросла. Фактически они ведут
первичный прием пациентов в амбулаторных условиях, осуществляют массовую и
индивидуальную профилактическую работу на дому, проводят вакцинацию,
выполняют вызовы на дом и т. п. Только в случае необходимости эти
специалисты приглашают врача к пациенту, ведут группы (школы) здоровых
пациентов и группы пациентов, страдающих диабетом, артериальной гипертензией,
остеохондрозом, бронхиальной астмой, различными зависимостями и т. п.
Специализированные школы готовят пациентов жить с наличием хронической болезни,
организуют работу по восстановлению здоровья и трудоспособности.
Очень многое в профилактической и лечебной помощи в современном
мире зависит от среднего медицинского персонала. Данные прогресса в расширении и замещении функций медсестер в Германии, Греции, Ирландии,
Нидерландах, Словакии, Соединенном Королевстве и Швеции обобщаются ниже.
- Соединенное Королевство является единственной страной,
сообщающей о том, что оно в настоящее время существенно повысило роль
медсестер в практике оказания медицинской помощи, в частности, предоставив им
полномочия назначать лекарственные средства.
- Греция, Ирландия, Нидерланды и Словакия сообщают о том, что в
настоящее время в этих странах проводятся соответствующие пилотные проекты или
рассматривается вопрос об их проведении.
- Германия планирует уделять больше внимания вопросам
междисциплинарного сотрудничества.
- В Швеции ведется работа по повышению компетентности медсестер в
таких областях, как анастезиология и оказание помощи больным диабетом и астмой;
сведений о проведении в этой стране каких-либо инициатив по замещению функций не имеется.
Следует отметить, что в различных странах мира оптимальная
профессионально-квалификационная структура определяется по-разному, и в
зависимости от конкретных условий соответствующие инициативы реализовывались
различными путями. Иногда инициативы по оптимизации
профессиональноквалификационной структуры основывались на потребности или
желании изменить профессиональные роли традиционных медицинских профессий или
внедрить новые профессиональные роли. В других местах в основе этих инициатив
лежала потребность или желание использовать новые стратегические подходы к
развитию систем здравоохранения, влекущие за собой необходимость изменения
существующих профессиональных ролей.
Среди пяти европейских стран с различными видами систем
здравоохранения и социальной защиты (Германия, Испания, Российская Федерация,
Соединенное Королевство, Финляндия) наиболее широкое развитие такие инициативы
получили в Соединенном Королевстве, за которым следует Финляндия; в Германии,
Испании и Российской Федерации прогресс в этой области был значительно меньше.
Благодаря разработке и внедрению в Соединенном Королевстве модели
высококвалифицированных медсестер накоплен полезный опыт, который может быть
использован системами здравоохранения других стран.
При значительной поддержке со стороны правительства и без
значительной оппозиции со стороны врачей эта инициатива была реализована.
Следует, однако, отметить, что относительный успех данной инициативы в этой
стране во многом зависел от способствующих контекстуальных факторов. Эти факторы
влияют на осуществление инициатив по оптимизации профессиональноквалификационной
структуры и включают степень чувствительности в отношении существующих
профессиональных ролей, характера потребностей системы здравоохранения, а также
наличие поддержки со стороны правительства и соответствующих профессиональных
ассоциаций. Инструменты политики оптимизации профессионально-квалификационной
структуры отрасли здравоохранения должны сформировать изменения по следующим
направлениям:
• изменить существующие или внедрить новые профессиональные роли
с помощью различных организационных и нормативных мер;
• обеспечить поддержку выполнению новых или расширенных
профессиональных ролей через коллективное финансирование и изменение
финансовых стимулов;
• создать образовательную базу (компетентность и потенциал),
необходимую для выполнения новых и расширенных профессиональных ролей.
Предложения относительно новых профессиональных ролей и инновации в
этой области относятся к тем инициативам по оптимизации
профессиональноквалификационной структуры, которые связаны с созданием новых
профессиональных ролей. В частности, это касается врачей общей практики и
практикующих медсестер, а также различных профессиональных вариантов этих
профессий.74 В России из-за нехватки врачей общей практики особенно острой в
сельской местности, почти 10 % среднего медицинского персонала являются
фельдшерами. Использование новых профессиональных ролей в ПМСП сельской
местности не является уникальным процессом.
На пути к оптимизации профессионально-квалификационной структуры
сельского здравоохранения. Для решения проблемы дефицита врачей в
сельской местности во многих экономически развитых странах были созданы новые
профессиональные категории персонала, такие как практикующие медсестры в ряде
стран и помощники врачей в Соединенных Штатах Америки. Интерес к помощникам
врачей дошел до Соединенного Королевства, и ряд подготовленных в США помощников
врачей были взяты на работу в некоторых звеньях национальной службы
здравоохранения.
Децентрализация в своей основе должна нести положительные моменты в
виде возможности осуществлять планирование непосредственно на местах оказания
медицинской помощи, гибко реагировать на изменения медикодемографической и социально-экономической ситуации, более
эффективно использовать ресурсы и т. д. Однако эти преимущества дают
положительный эффект при наличии ряда условий, одним из которых являются единые
«правила игры» − нормативно-правовое обеспечение работы отрасли и ее построение
на основе системного подхода. К сожалению, система здравоохранения
Дальневосточного федерального округа и сегодня продолжает работать на основе
несовершенных законодательных актов федерального уровня, а региональное
нормотворчество, которое могло бы учитывать условия региона, пока еще находится
в периоде своего становления, планы модернизации отрасли медленно реагируют на
вызовы времени. Особенности региона в виде сложных климатогеографических
условий, неудовлетворительных транспортных связей, отсталости экономики и
социальной сферы отрицательно сказываются на уровне и качестве организации
медицинской помощи населению. Наибольшее число проблем концентрируется в
отдаленных северных муниципальных образованиях и сельской местности. Развитие в
последние годы медицинских технологий, требующих высокой квалификации персонала
и больших затрат, еще более отдалило высокоспециализированные виды помощи от
сельского населения (Блохин А.Б., 1992).
Вместе с тем, при разработке тактических мероприятий и планов на
местах необходимо отдавать себе отчет в том, что при наличии многочисленных особенностей в субъектах РФ ДФО
построение единой модели организации первичной медико-санитарной помощи на селе
нецелесообразно и невозможно. Еще более невероятным нам представляется
жизнеспособность «западных» моделей ОВП ввиду целого ряда причин, в первую очередь разных уровней
ресурсного (прежде всего финансового) их обеспечения и инерционности
традиционной модели организации отечественного здравоохранения. Кроме того, не стоит недооценивать и ментальность населения Дальнего Востока,
привыкшего к определенным механизмам получения медицинской помощи. Построение
моделей организации ПМСП должно было базироваться на исторически сложившихся особенностях территории (модель расселения, инфраструктура,
географическое и социально-экономическое положение и т. д.).
К сожалению, и сегодня не преодолена «стационарная» (лечебная – в ущерб
профилактической) направленность всего процесса подготовки студентов медицинских вузов и колледжей. Принципы оказания медицинской
помощи в первую очередь в стационаре, заложенные в медицинское мировоззрение
значительной массы преподавателей учебных заведений, продолжают тиражироваться на следующие поколения студентов, врачей и средних
медицинских работников. В дальнейшем из этого слоя персонала ЛПУ «рекрутируются»
и руководители (организаторы) здравоохранения разного уровня и работники системы ОМС, определяющие стратегию развития отрасли. И хотя имеется
общее понимание необходимости смещения акцентов организации медицинской помощи в
сторону первичной медико-санитарной, на практике на ее полноценное функционирование, как правило, всегда недостает ресурсов. Любая
реформа требует затрат зачастую больших, чем поддержание традиционно
сложившейся системы, «выигрыш» в тактике (практически отсутствующий сегодня)
обернется серьезным стратегическим «проигрышем». И некоторые элементы этого мы
уже наблюдаем.
За последние 10-15 лет радикально изменился целый ряд базовых
параметров, характеризующих как медико-демографические и популяционные
особенности проживающего населения региона, так и систему здравоохранения
региона. Идет процесс реорганизации инфраструктуры (к сожалению, не всегда
управляемый), изменились принципы управления отраслью, параметры и принципы
финансирования, ценообразования, материально-технического и кадрового
обеспечения и т. д. Кроме того, этот процесс протекает неоднородно на разных
территориях ДФО, с разной степенью интенсивности.
Построение современной структуры организации сельских врачебных
участков на основе технологии ОВП требует стандартизации всех аспектов их
деятельности: строительства и оснащения амбулаторных центров, организацию работы
общей врачебной и групповой врачебной практик, разработку стандартов технологий
и результатов работы врача ОВП и т. д. Рассматривать подобную структуру сегодня
целесообразно и с точки зрения ограниченных ресурсов: оснащение офиса врача ОВП,
основанное на стандартах зарубежных стран, сегодня в России вряд ли возможно.
Таким образом, при сохранении принципа этапности медицинской помощи
населению на основе сложившегося деления на зоны с учетом уровня развития медицинской инфраструктуры зон, необходимо провести типизацию
районов под формирование той или иной модели ПМСП. Типизация должна
сопровождаться разработкой стандартизованных региональных критериев (маркеров), позволяющих планировать организацию той или иной модели первичной
медико-санитарной помощи и соответствующих изменений в
профессиональноквалификационной структуре отрасли здравоохранения.
Анализ результатов научных исследований и социологических опросов
населения по проблемам обеспечения доступности, качества, и безопасности
медицинской помощи в субъектах РФ ДФО в очередной раз за последние десятилетия убеждает нас в том, что качество производимых медицинских
услуг тесно связано с проблемами профессионально-квалификационной структуры
медицинского персонала ЛПУ. Причем по нашим данным ведущей причиной низкого качества медицинской помощи Дальневосточников следует
назвать несоответствие принятым в РФ стандартам обеспечения кадровыми ресурсами
большинства ЛПУ региона. Это несоответствие не позволяет внедрять современные
организационные и медицинские технологии, с помощью которых можно было бы планировать достижения приемлемого уровня результатов
функционирования отрасли.
Результаты социологических опросов населения ДФО
концентрируются на проблеме снижения доступности медицинской помощи за счет
дефицита медицинского персонала в ЛПУ ПМСП, особенно врачей и недостаточным
уровнем их квалификации. Решение этой проблемы должно рассматриваться в
первую очередь с точки зрения снижения уровня кадрового дефицита, который
сформировался в ЛПУ отдаленных северных и сельских поседений, а затем и в
плоскости оптимизации «профессионально-квалификационной структуры» региональной
системы здравоохранения. ЛПУ.
В этой связи следует отметить, что, наверное, нигде в стране нет
такой громоздкой, неуклюжей, затратной системы здравоохранения, как на Дальнем
Востоке России. И ни в одной стране мира нет стольких контролирующих
деятельность медицинских учреждений государственных надзорных органов, которые
проводят тысячи экспертиз и аудиторских проверок. Они продолжают «выдавать» разрешительные документы на соответствие госстандартам
ЛПУ, не имеющим канализации, горячего и холодного водоснабжения, находящихся в
аварийном состоянии и не обеспеченных кадрами необходимого уровня подготовки. Работа этих надзорных органов пока положительно не
сказалась на здоровье Дальневосточников.
Судя по складывающейся ситуации, для многих Дальневосточников
первичная врачебная помощь становится все менее доступной и постепенно
замещается медицинской помощью доврачебного уровня. Сегодняшнее общество является свидетелем «структурной модернизации» (уничтожения)
сельского здравоохранения региона, когда повсеместно под различными предлогами
или ликвидируются «неэффективно» функционирующие сельские участковые больницы и врачебные амбулатории – жесткий вариант модернизации.
Или центральный районные больницы превращаются в «региональные центры
специализированной медицинской помощи населению», а участковые больницы и
врачебные амбулатории трансформируются в ФАПы – мягкий вариант модернизации.
В результате такой модернизации сельское здравоохранение
субъектов РФ ДФО продолжает терять остатки врачебного персонала и
значительная часть т. н. «врачебных услуг» переходит к фельдшерам,
фельдшерамакушеркам и медицинским сестрам, которых для выполнения этих
функций не готовили. По мнению международных экспертов еще в конце прошлого века ситуацию по снижению доступности квалифицированной медицинской
помощи должен был бы исправить переход значительной части отечественных ЛПУ
первичного уровня на технологии врача общей практики (ВОП). Однако, если в Восточных землях ФРГ на это ушло около двух лет, в Эстонии чуть
более пяти лет, то в России этот процесс, начатый в 1991-м году, так и не
завершился до сих пор.
Таким образом, современная региональная система охраны здоровья дальневосточников находится в состоянии затяжного кризиса.
Обостряются проблемы доступности, качества и безопасности медицинской помощи.
Хроническое, в течение более чем двадцати лет, неблагополучие отрасли
здравоохранения перерастает в серьезную социальную проблему.
Возможно, что внедряемые в практику отечественного
здравоохранения заимствованные из разных исторических периодов экономически
развитых стран технологии организации медицинской помощи населению найдут свое
место и будут успешно реализованы. Но, реформируя отрасль здравоохранения
Дальнего Востока России, нельзя не учитывать ее особенностей, определяемых
логикой развития всей системы производственных отношений в условиях рыночной
экономики. К ним следует отнести:
- исторические, климатические и географические условия
существования субъектов РФ ДФО, требующие большей, чем в экономически
развитых странах централизации ресурсов;
- отсутствие традиций частной собственности и в
здравоохранении;
- отсутствие исторического опыта построения частных практик и устоявшаяся потребность дальневосточников в общественном
секторе здравоохранения;
- сохраняющаяся монопольная структура сети лечебных
учреждений.
Важнейшее условие эффективности реформ – создание конкурентной
среды в сфере производства медицинских услуг при сохранении базовых государственных гарантий. Именно с точки зрения особенностей
отечественной системы здравоохранения следует рассматривать продолжающиеся без
позитивных результатов многолетние реформы, поскольку последние не
опираются на поддержку широких слоев медицинских работников и населения.
Многие годы в первичном звене регионального здравоохранения
ощущается острая нехватка кадров, в том числе и из-за
непривлекательности работы в амбулаторных условиях для выпускников медицинских
вузов и колледжей. Нехватка участковых врачей (физических лиц) и значительного
числа среднего медицинского персонала в ЛПУ уже привела к серьезному кризису.
Врачам постоянно приходится выполнять ту работу, которая традиционно
предназначалась для медсестер. Вследствие нехватки медицинских сестер/санитарок
и другого вспомогательного персонала медсестры вынуждены выполнять работы по
уборке помещений и другие виды неквалифицированных работ. Дефицит врачей,
занятых в сфере первичного здравоохранения, приводит к излишней специализации
медицинской помощи и ее несвоевременному оказанию. Предотвращение болезней,
особенно неинфекционных, почти не осуществляется, и практически нет обученного
персонала и учреждений, которые бы занимались профилактикой. Другие действия
направленные на улучшения здоровья населения так же не выполняются или
выполняются плохо.
Неоднозначным и весьма спорным, с точки зрения многих практикующих
врачей, является один из главных тезисов реформ – повсеместное внедрение
технологии врача общей (семейной) практики и перевод значительной части медицинских услуг из стационарного в амбулаторный сектор. И,
наконец, следует указать на одну из основных проблем, связанных с управлением
кадровыми ресурсами отрасли, – сохраняющийся дисбаланс соотношение узких специалистов,
врачей, работающих в стационарах, и медицинских работников, занятых в сфере
первичного медицинского обслуживания, а также низкий уровень соотношения должностей медсестер к врачебным должностям.
В рыночных условиях, когда в основе любой деятельности лежит
получение максимальной прибыли, очень легко скатиться к формированию искаженной
морали в профессиональной врачебной среде, что отражается на снижении уровня
самоконтроля, грубость и агрессию некоторых врачей. Другим деструктивным
процессом является деинтеллектуализация, который превращает врача в
ремесленника, неспособного к самообразованию. И, наконец, этический нигилизм
некоторых врачей, сопровождающийся отрицанием общепринятых норм поведения,
фетишизацией превосходства собственной воли над волей пациента.
Модернизация медицинского образования должна быть направлены не на
кардинальное изменение системы высшего медицинского образования по образцу, например, США, Франции или Голландии, а на изучение их
опыта довузовской подготовки с целью повышения общеобразовательного уровня лиц, поступающих в медицинские вузы, сближения с Европейской концепций
образования. Система медицинского образование на Дальнем Востоке России требует
не революционных преобразований, а эволюционных движений в виде вложения дополнительных средств в материальное оснащение
медицинских вузов, внедрение современных технологий производства образовательных
услуг и создание университетских клиник, как необходимый атрибут формирования образовательного стандарта.

