Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
2.5. Последствия боевого стресса и болевые синдромы различных локализаций
Болевые синдромы самых различных локализаций, по нашему мнению, в
неодинаковой степени зависят от перенесенного боевого стресса и его последствий,
в частности ПТСР. Головная боль, например, может быть ведущим, а иногда и
единственным симптомом около 50 различных заболеваний (Деев А.С., Карпиков А.В.,
Некрасова Е.А., 2000), а в период боевых действий на военнослужащего действует
множество факторов, способствующих развитию головной боли. Головные боли у
ветеранов чаще сочетаются с ПТСР, травмами и ранениями, полученными в бою (Afari
N., Harder L.H., Madra N.J. et al. , 2009). Хронический стресс в условиях боевых
действий приводит к истощению компенсаторных возможностей ЦНС и развитию
состояния «предболезни», в формировании которого существенная роль отводится
дизрегуляции лимбико-ретикулярного комплекса (Нечипоренко В.В., Литвинцев С.В.,
Снедков Е.В., 1997; Шутов А.А., Шерман М.А., 2003). При этом одним из ведущих
симптомов дисфункции церебральных регуляторных систем становится головная боль.
Нельзя не сказать и о значении черепно-мозговой травмы в происхождении
головных болей у военнослужащих. При черепно-мозговой травме, как известно,
основным патогенным фактором является «ускорение – замедление». В результате
воздействия ускорения происходит закручивание подвижных больших полушарий
относительно фиксированного ствола мозга, что приводит к повреждению длинных
аксонов и диффузному поражению белого вещества мозга. Результат - диффузное
аксональное повреждение, характеризующееся разобщением коры, подкорковых и
стволовых структур. При легких травмах этот процесс носит менее диффузный и
обратимый характер (Воробьева О.В., Вейн А.М., 1999; Gondusky J.S., Reiter M.P.,
2005). Среди органических причин посттравматической головной боли выделяют: 1)
нарушение сосудистых структур (интра- и/или экстракраниальное); 2) нарушение
несосудистых структур - образование рубцов твердой мозговой оболочки,
повреждение чувствительных нервных окончаний, локальное повреждение мягких
тканей черепа и шеи, повреждение ноцицептивной системы тройничного нерва,
дисфункция височно-нижнечелюстного сустава и шейных межпозвонковых суставов
(Воробьева О.В., Вейн А.М., 1999).
Соотношение роли органических и психогенных факторов в патогенезе
посттравматической головной боли с течением времени меняется. Важную роль в
хронизации данного варианта боли играют психосоциальные факторы. Чем больше
времени прошло с момента травмы, тем большую роль играют психологические,
социальные и ятрогенные факторы. Отмечено, что при хронизации головной боли у
ветеранов преобладали такие стрессы, как смерть близкого человека, потеря
работы, травма или болезнь (Михайлова Е.В., Якунин К.А., Рачин А.П., Юдельсон
Я.Б., 2007). Если у 97,8% перенесших контузию солдат в последующие месяцы
присутствовала головная боль, то в 30% случаев она трансформировались в
хроническую (Dan H., 2009). Хронические посттравматические головные боли, в
отличие от острых, приобретают самостоятельный характер, не зависящий от тяжести
травмы и дефектов неврологического статуса, они могут сохраняться месяцы и годы
после травмы и даже иметь прогрессирующее течение в отдаленном периоде травмы
(Воробьева О.В., Вейн А.М., 1999). Хронические посттравматические головные боли
также, как и острые, возникают в период первых 14 дней после травмы, но
продолжительность их составляет более 8 недель. Они могут носить самый
разнообразный характер и совсем не обязательно являются прямым следствием
перенесенной травмы. Достаточно часто у пациентов после легкой черепно-мозговой
травмы развиваются головные боли напряжения, мигренозные, цервикогенные и т.д.
(Юдельсон Я.Б., Якунин К.А., 1997; Деев А.С., Карпиков А.В., Некрасова Е.А.,
2000; Мякотных В.С., 2009; Felber E.S., 2010).
Анализ структуры головной боли у ветеранов Афганистана выявил, что наиболее
часто у них встречались посттравматические головные боли - 54,0% и головные боли
напряжения - 29,2%, реже мигрень - 7,1%, цервикогенная головная боль - 5,3% и
неклассифицируемые головные боли - 4,4% (Шутов А.А., Шерман М.А., 2003).
Характерными чертами головной боли при легких черепно-мозговых травмах являются
преобладание выраженных астенических, тревожно-депрессивных и ипохондрических
расстройств, колебания настроения с преобладанием раздражительности,
агрессивности, нарушения сна, памяти (Субботин А.В., Семенов В.А., Ведмедь Г.Н.,
Мархинина Е.Н., 2008; Taber K. H., Hurley R. A., 2009).
Определенное влияние на развитие и интенсивность головной боли оказывает
сопутствующая патология шейного отдела позвоночника. Возникновение цервикогенной
головной боли связывают с существованием тригемино-цервикального комплекса,
в котором происходит переключение болевой импульсации от нейронов задних рогов
трех верхних шейных сегментов спинного мозга на нейроны спинномозгового ядра
тройничного нерва, которое частично находится в верхне-шейном отделе спинного
мозга. Головная боль является отраженной от верхних цервикальных суставов и мышц
(Небожин А.И., Ситель А.Б. 2007; Bogduk N., Govind J., 2009), реже вызывается
раздражением симпатического сплетения позвоночных артерий (Вознесенская Т.Г.,
1999; Алексеев В.В., 2007; Матхаликов Р.А., 2007). Отдаленный период легкой
закрытой черепно-мозговой травмы у 70,6% больных осложняет развитие шейного
миофасциального болевого синдрома (Самитов О.Ш. Самитов Э.О., 2003). При боевой
черепно-мозговой травме, в частности при контузионных поражениях, просто не
может оставаться интактным шейный отдел позвоночника, не могут не повреждаться
мышцы головы, сосуды кранио-цервикального отдела, даже само вещество спинного
мозга. Среди лиц, перенесших черепно-мозговую травму в результате
минно-взрывного поражения, признаки так называемого шейного остеохондроза,
спондилоартроза встречаются уже в молодом возрасте в 25-30% (Мякотных В.С.,
2009).
ПТСР утяжеляет течение последствий черепно-мозговой травмы. У 42%
обследованных ветеранов войны в Персидском заливе хроническая боль, ПТСР и
постконтузионные расстройства присутствовали одновременно, и у 55% из них имела
место хроническая головная боль (Lew H.L., Otis J.D., Tun С. et al., 2009).
Выявлена прямая зависимость между травмой головы, ПТСР и хронической головной
болью (De Leeuw R., Schmidt J.E., Carlson C.R., 2005; Nampiaparampil D.E., 2008;
Hoge C.W., McGurk D., Tomas J.L. et al., 2008).
Таким образом, у ветеранов боевых действий головная боль является одним из
основных видов болевого синдрома и носит смешанный характер (Мякотных В.С.,
2009; Rose M.R., Brix K.A., 2006). Испытанные до травмы стрессовые события,
которые нередко оставались незамеченными, усиливают эмоциональные расстройства,
связанные с травмой, и могут влиять на характер и содержание головных болей
(Воробьева О.В., Вейн А.М., 1999).
Очень своеобразными представляются жалобы бывших участников боевых действий
на боли в области грудной клетки. Широко известно, что жалобы на боли в грудной
клетки встречаются при самой разной патологии - сердца, легких, позвоночника и
др., причем распространенность хронических болей в груди составляет свыше 25%,
хотя не всегда такого рода боли связаны с заболеваниями сердца и
психовегетативными расстройствами (Вейн A.M., Данилов А.Б., 1991). Есть данные о
том, что только у 11% больных, посетивших врачей за год, боли в груди связанны с
ишемической болезнью сердца (Burt C.W., 1999), а от 10 до 20% пациентов с
кардиалгиями имели неизмененные коронарные артерии по результатам
ангиографических исследований (Berreklouw S., 1995). Таким образом, боли в груди
можно разделить на 2 категории: 1) внесердечного происхождения, которые
развиваются при заболеваниях периферической нервной системы,
опорно-двигательного аппарата, желудочно-кишечного тракта (эзофагит,
рефлюкс-эзофагит), легких и плевры, алкогольной зависимости; 2) непосредственно
кардиального, в том числе коронарного происхождения.
Кроме того, такие чувства как тоска, страх, печаль способны вызывать
неприятные ощущения в области сердца или в левой половине грудной клетки при
отсутствии признаков органической патологии. Болевые ощущения сопровождаются
транзиторными ипохондрическими страхами (нозофобиями), включающими кардиофобии и
танатофобии (Дороженок И.Ю., 2000). Более того, особенности психоэмоционального
состояния человека, в том числе связанного с болевыми факторами, могут
определять течение ряда заболеваний, в частности это относится к артериальной
гипертонии (Подзолков В., 2002). Существенную роль и влияние на развитие
сердечно-сосудистых заболеваний и связанных с ними болей оказывает
психосоциальный стресс (Величковский Б.Т., 2005; Haines A.P, Imeson J.D., Meade
T.W., 1987). Значимость психоэмоциональных факторов позволяет рассматривать их
как независимые факторы риска сердечно-сосудистых заболеваний (Туев А.В.,
Некрутенко Л.А., 2001).
Сердечно-сосудистая система многими исследователями считается основным
концевым органом стрессовой реакции. К сердечно-сосудистым расстройствам,
которые наиболее часто ассоциируются с чрезмерным стрессом, относятся
артериальная гипертония, аритмии, ишемическая болезнь сердца. Существует даже
«нейрогенная концепция» АГ (Кобалава Ж.Д., Гудков К.М., 2002), которая диктует
потребность в выделении и изучении так называемой стресс-индуцированной
артериальной гипертонии.
В период стресса наблюдается повышение уровня в крови липопротеидов низкой
плотности (ЛПНП), сахара и т. д. Нарушение липидного обмена происходит при
стрессе, обеспечивая метаболические изменения, необходимые для защиты в условиях
данного стресса (Пшенникова М.Г., 2001). Под действием высоких концентраций
катехоламинов происходит развитие стрессорных повреждений миокарда,
заключающееся в увеличении вхождения в миокардиальные клетки ионов Са2+.
Их избыток в сочетании с избытком свободных жирных кислот при активации
катехоламин-зависимого липолиза приводит к набуханию митохондрий, к разобщению
окислительного фосфорилирования и дефициту аденозинтрифосфорной кислоты (АТФ) и
креатинфосфата в миокардиальных клетках (Меерсон Ф.З., Пшенникова М.Г., 1988).
Одновременно кальциевая перегрузка вызывает контрактурные сокращения миофибрилл,
и при этом нарушается фаза диастолического расслабления. Данная энергодефицитная
ситуация в итоге приводит к мелкоочаговым некробиотическим изменениям миокарда.
Кальциевая перегрузка, возникающая при чрезмерно сильной или затянувшейся
стресс-реакции, оказывает токсический эффект не только по отношению к
кардиомиоцитам, но является универсальным механизмом повреждения клеток (Гора
Е.П., 2007).
При изучении состояния здоровья ветеранов войны в Ираке, спустя 1 год после
выхода из зоны боевых действий, о болях в груди сообщили 15,1% лиц, страдающих
ПТСР; при отсутствии признаков ПТСР боли в груди испытывали только 3,5% бывших
участников военной операции (p<0,0001) (Hoge C.W., Terhakopian A., Castro C.A.
et al., 2007). Исследования причин госпитализации на протяжении 10 лет ветеранов
войны в Персидском заливе показали, что распространенность заболеваний
сердечно-сосудистой системы увеличивалась с возрастом; чаще присутствовали
различные нарушения сердечного ритма, ишемическая болезнь сердца, острый инфаркт
миокарда (Hotopf M., David A.S., Hull L. et al., 2003; Hooper T.I., DeBakey
S.F., Nagaraj B.E. et al., 2008). Причинные отношения между ПТСР и
сердечно-сосудистой патологией возникают, вероятно, при длительных
стресс-реакциях, приводящих к дезадаптации и, в конечном счете, к гиперлипидемии,
атеросклерозу и повреждению сердечно-сосудистой системы (Buckley Т.С., Kaloupek
D.G., 2001; Bedi U.S., Arora R., 2007; Kubzansky L.D., Koenen K.C., 2009).
Заболеваемость и смертность от сердечно-сосудистой и цереброваскулярной
патологии тесно связана с целым рядом факторов, и важную роль среди них играют
тяжелые стрессовые психотравмирующие ситуации, а также черепно-мозговые травмы,
полученные в условиях ведения боевых действий. Развивающаяся после получения
боевой черепно-мозговой травмы цереброваскулярная патология впоследствии
связывается с атеросклерозом и выполняет ведущую роль в прогрессировании
атеросклеротического процесса в целом (Мякотных В.С., Боровкова Т.А., 2009).
Отмечены три важнейших фактора риска сердечно-сосудистых и цереброваскулярных
заболеваний у ветеранов боевых действий – повышенное АД, повышение холестерина
крови и курение (Fulco C., Liverman C.T., Sox H.C. et al., 2008).
Стресс-индуцированными можно признать целый ряд патологических процессов,
происходящих в желудочно-кишечном тракте. Давно общепризнана ассоциация между
острым и хроническим стрессом и гастроинтестинальной дисфункцией. Изменение
порога восприятия боли при хроническом стрессе сопровождается висцеральными
нарушениями, приводящими к нарушению физиологических реакций мозга на стресс,
изменяющими реактивность гипоталамо-гипофизарно-надпочечниковой системы и
регулирование восприятие боли (Chang L., 2006). Боевой стресс приводит к
усилению висцеральных и соматических симптомов посредством выше указанных
механизмов, прежде всего при снижении ограничивающих функций стресс-лимитирующей
и антиноцицептивной систем. Так, хронические боли при синдроме раздраженного
кишечника, гастро-эзофагальном рефлюксе, хроническом панкреатите связаны с
изменениями в механизме работы антиноцицептивной системы (Tracey I., Dunckley
P., 2004). У ветеранов, принимавших участие в боевых действиях, чаще отмечалась
симптоматика, связанная с заболеваниями желудочно-кишечного тракта и
сопровождавшаяся абдоминальными болями (Sostek M.B., Jackson S., Linevsky J.K.
et al., 1996; Kang H.K., Mahan C.M., Lee K.Y. et al., 2000). Как правило острые
боли являлись следствием воспаления и ишемии, нарушения проходимости
желудочно-кишечного тракта, повышением давления в просвете его органов,
растяжением какого-либо органа или сокращением его мышечного аппарата (Парфенов
А.И., 2008).
Клиническое исследование 420 ветеранов Афганистана и Северного Кавказа
показало большую распространенность заболеваний желудочно-кишечного тракта
(43%). Около 20% бывших участников боевых действий имели язвенную болезнь
желудка и двенадцатиперстной кишки, 15% - хронический гастрит, 7% - хронические
холецистит, панкреатит, дискинезии желчевыводящих путей. Среди заболеваний
желудочно-кишечного тракта у 43,5% ветеранов Афганистана выявлены хронические и
острые гастродуодениты, а у 23,7% - хроническая язвенная болезнь желудка и
12-перстной кишки (Мякотных В.С., 2009). Особенностью заболеваний желудка у
ветеранов был дуоденогастральный рефлюкс, что подтверждает важную роль нарушений
центральной вегетативной регуляции (Погодина Т.Г., Трошин В.Д., 2004; Мякотных
В.С., 2009). Особенностью гастритов являлся их рефлюксный механизм. Наиболее
частыми факторами, с которыми связывают возникновение патологического рефлюкса и
характерными именно для условий военной службы, являются: физические нагрузки,
приводящие к повышению внутрибрюшного давления (поднятие тяжестей);
химико-токсические (употребление алкоголя, курение) и психоэмоциональные
перегрузки (Маев И.В., 2002; Калинин А.В., 2004; Папушин О.Н., 2006).
В нескольких исследованиях увеличение частоты встречаемости
гастроинтестинальных симптомов связывалось с присутствием ПТСР. C.W. Hoge, A.,
Terhakopian, C.A. Castro et al. (2007), например, показали, что ветераны,
страдавшие ПТСР, приблизительно в 2-3 раза чаще испытывали боли в области
желудка, чем ветераны без присутствия ПТСР. Боевое ПТСР было связано с более
частым и отдаленным развитием заболеваний желудочно-кишечного тракта (Boscarino
J.A., 1997).
Важное место в причинности патологических процессов со стороны органов
желудочно-кишечного тракта занимают перенесенные инфекционные заболевания, в
особенности массовые, на территории Афганистана. Это дизентерия, брюшной тиф,
гепатит и др. Среди последствий перенесенных инфекций ведущее место занимают
различные формы хронических гепатитов, которые встречались у 86,4% участников
боевых действий на территории Афганистана (Синопальников И.В., 2000; Мякотных
В.С., 2009).
Наши собственные исследования последних лет также бы направлены на изучение
разного рода болевых синдромов, возникших и развивающихся в связи с
перенесенными боевыми стресс-факторами. В табл. 23 представлено разнообразие
взаимоотношений ряда перенесенных боевых стрессов с различной локализацией
болевых синдромов, а в табл. 24 показано возможное влияние перенесенных стрессов
мирной жизни на структуру данных болевых синдромов.
Таблица 23. Взаимоотношения факторов стресса с локализацией боли
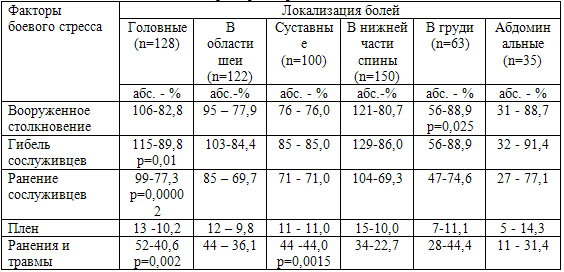
Примечание: достоверность различий (р) в присутствии того или иного фактора
стресса рассчитана по критерию Стьюдента
Таблица 24. Стрессы мирной жизни в структуре болевых синдромов
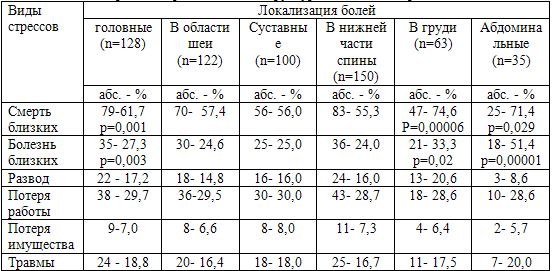
Примечание: достоверность различий в присутствии того или иного фактора
стресса рассчитана по критерию Стьюдента
Достоверно чаще боевые стресс-факторы, связанные с участием в вооруженных
столкновениях, присутствовали у ветеранов, испытывавших боли в груди (p=0,025).
У пациентов с головными болями чаще отмечены ранения (p=0,00002) и гибель (р=0,01)
сослуживцев, а также собственные ранения (p=0,002). Для ветеранов боевых
действий с суставными болями это были ранения и травмы, полученные в период
боевых действий (p=0,0015).
У 47,2% обследованных пациентов имели место два и более стрессовых факторов в
течение 3-х лет. Достоверно чаще присутствовали отрицательные
эмоционально-стрессовые ситуации мирной жизни у ветеранов, испытывающих боли в
груди; имели значение смерть (p=0,00006) и болезнь (p=0,02) близких. При
абдоминальных болях значение придавалось также смерти (p=0,029) и болезни (p=0,00001)
близких и собственным болезням (p=0,034). Головные боли ассоциировались со
смертью близких (p=0,001) и полученными в мирное время собственными травмами (р=0,026).
Проведен сравнительный анализ распространенности хронических болей у
ветеранов боевых действий и гражданского мужского населения Новосибирской
области (Торгашов М.Н., 2005). Результаты представлены в табл. 25. Совершенно
очевидно, что распространенность хронической боли у ветеранов боевых действий
была достоверно выше, чем у гражданского населения (р<0,001), и при этом
отчетливо преобладающими были головные боли.
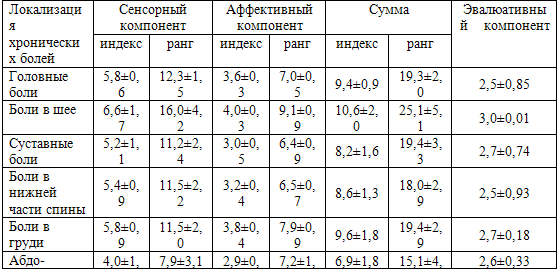
Таблица 25. Распространенность хронических болевых синдромов по их локализации (%±m)
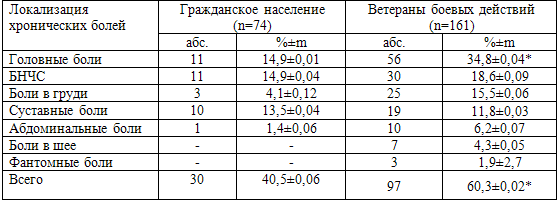
Примечание: данные по гражданскому мужскому населению – по М.Н. Торгашову
(2005), средний возраст 43,3±0,69; * - достоверность различий в группах р<0,001
При изучении сравнительных характеристик интенсивности испытываемых болей мы
руководствовались данными ВАШ и опросника боли McGill В табл. 26 представлены
сравнительные характеристики интенсивности хронических и острых болевых
синдромов, оцениваемых по ВАШ, а в табл. 27 – по опроснику McGil.
Таблица 26. Интенсивность острых и хронических болей по ВАШ
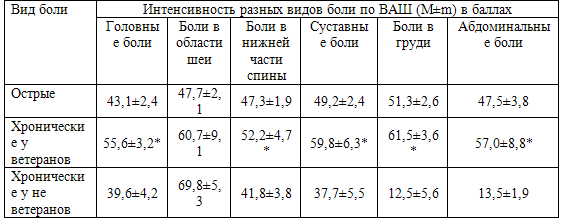
Примечание: * p<0,001
Таблица 27. Качественные характеристики хронических болевых синдромов (M±m) по опроснику McGil
Интенсивность хронической боли всех локализаций по ВАШ была выше, чем острых,
что является результатом нарушения баланса взаимодействия между ноцицептивной и
антиноцицептивной системами (Вейн А.М., Данилов А.Б., 2001; Данилов А.Б.,
Давыдов О.С., 2007). Отдельно рассматривалась интенсивность болевого синдрома у
пациентов с фантомными болями, которая оказалась наиболее низкой (40,0±10,4
баллов), однако из-за малого количества случаев статистическая достоверность не
определена. В остальных случаях интенсивность болевого ощущения практически не
зависела от локализации хронической боли. Интенсивность хронической боли
практически при всех исследуемых локализациях у ветеранов была выше, чем у не
воевавших (p<0,001).
Оценочный компонент интенсивности боли по опроснику McGil был выше при
хронических болях в области шеи (3,0). Кроме того, при этой локализации пациенты
описывали боль с наибольшим числом и рангом дескрипторов. При хронических
абдоминальных болях пациенты характеризовали боль с наименьшим числом и рангом
дескрипторов. Наиболее часто качество боли при хронических головных болях
определяли как «обессиливающую» (р<0,05), при хронических болях в шее –
«давящую» (р<0,001), «раздражающую» (р<0,001). Хронические абдоминальные боли и
хронические боли в груди описывались как «острые» (р<0,01), «утомляющие» (р<0,02),
«вызывающие тревогу» (р<0,001). При хронических суставных болях и хронических
болях в нижней части спины характерных дескрипторов не выявлено.
Характер боевых действий в Афганистане и на Северном Кавказе приводил к
большому числу контузий и сочетанных ранений. В табл. 28 представлена
зависимость частоты встречаемости разных локализаций хронических болевых
синдромов от вида полученных боевых травм и ранений.
Таблица 28. Структура хронических болей и полученных боевых травм и ранений
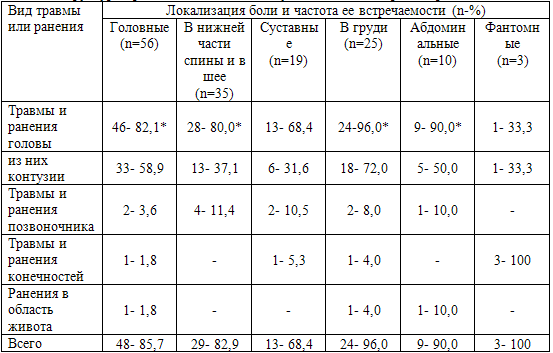
Примечание: *p<0,01,
Как и ожидалось, у ветеранов с травмами и ранениями головы преобладали жалобы
на интенсивные хронические головные боли (82,1%; p<0,01). Наши исследования
показали, что у пациентов с перенесенными контузиями головного мозга (70,5%)
наблюдались изменения в ЦНС различной степени выраженности, которые несомненно
приводили к нарушениям ассоциативных связей в больших полушариях и стволовых
структурах головного мозга, изменяя физиологический ответ на ноцицепцию. Травмы
и ранения головы также являлись фактором, способствовавшим хронизации
абдоминальных болей (p<0,01), болей в груди (p<0,01). Большая распространенность
травм головы при всех локализациях хронической боли несомненно указывает на
ведущую роль ЦНС в патогенезе данного варианта боли.
Вопрос о связи хронической боли с определенной соматической патологией, как о
возможной причине длительного болевого синдрома, решался на основании анамнеза и
результатов обследования. Высокая распространенность заболеваний
опорно-двигательного аппарата встречалась при всех локализациях хронической
боли; в 100% эта патология присутствовала при хронических суставных болях, болях
в нижней части спины и в области шеи, а также при хронических абдоминальных
болях. Заболевания желудочно-кишечного тракта преобладали у пациентов с
хроническими абдоминальными болями (70%), сердечно-сосудистая патология чаще
диагностировалась у ветеранов с хроническими абдоминальными (70%) и суставными
болями (63%). При хронических болях в груди в 52% случаев присутствовали
заболевания сердечно-сосудистой системы и желудочно-кишечного тракта, в 24% -
заболевания нервной системы (табл. 29).
Таблица 29. Хронические заболевания различных органов и систем в структуре хронических
болей
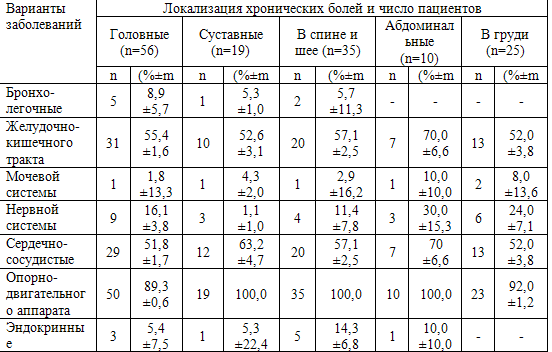
Топография заболеваний в основном соответствовала локализации хронической
боли. В то же время, болезни желудочно-кишечного тракта сопровождались не только
хроническими абдоминальными болями, но и хроническими головными болями (55,4%),
болями в нижней части спины и шее (57,1%), болями в суставах (52,6%) и груди
(52%). При заболеваниях сердечно-сосудистой системы, костно-мышечной системы
часто присутствовали хронические головные боли - в 51,8% и 89,3% соответственно.
Это можно объяснить формированием вторичных зон гипералгезии, локализующихся вне
зон повреждения.
В формировании хронической боли участвует целый ряд факторов, включающих
демографические, социальные, психологические и др. (Павленко С.С., 2002; Crombie
I.K., 1997), и указанные факторы, по нашему мнению, в определенной степени могут
оказывать свое влияние на характер, преимущественную локализацию, интенсивность
болевых синдромов.
Локализационные характеристики хронических болевых синдромов в зависимости от
возраста ветеранов боевых действий представлены в табл. 30.
Таблица 30. Локализация хронических болевых синдромов в зависимости от возраста
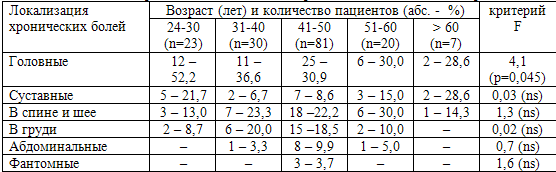
Примечание: F-критерий Фишера, ns-отсутствие статистической достоверности
Полученные данные свидетельствуют о том, что только хронические головные боли
связаны с возрастными показателями (p=0,045), причем с увеличением возраста
распространенность головных болей не увеличивалась, а наоборот, уменьшалась.
Средний возраст пациентов с хроническими головными болями составил 40,9±1,4 лет.
Хронические боли в груди чаще отмечались в возрастном диапазоне 40-45 лет.
Фантомные боли отмечены только в возрастной группе 41–50 лет. Боли в груди и
абдоминальные боли у лиц старше 60 лет носили острый характер и были причинно
связаны с соматической патологией.
Выявлена определенная зависимость локализации хронической боли от уровня
образования, полученного нашими пациентами. Ветераны с высшим образованием реже
испытывали хронические варианты болей (р=0,002), а лица со средним специальным -
чаще (р=0,01), в особенности хронические головные боли (р=0,003), боли в нижней
части спины и в области шеи (р=0,029). Статистического подтверждения связи
остальных видов болей с различным уровнем образования не получено.
Рассмотрена распространенность хронических болевых синдромов в зависимости от
трудового статуса ветеранов боевых действий. Были выделены 2 группы: работающие
(n=100) и не работающие (n=61). Последние в свою очередь подразделялись на
безработных (n=26), пенсионеров (n=10) и инвалидов (n=25). Несмотря на такое
подробное и детальное ранжирование, статистически достоверных данных о
распространенности хронических вариантов болей в зависимости от трудового
статуса ветеранов не выявлено. Утверждать о достоверности большей встречаемости
фантомных болей в группе пенсионеров и инвалидов из-за малочисленности случаев
также не представлялось возможным.
Также не получено отчетливых статистически достоверных данных о возможной
связи распространенности хронических болевых синдромов с имевшими место в ряде
случаев негативными социально-экономическими условиями жизни ветеранов. Только
факт низких доходов чаще присутствовал у ветеранов с хроническими болями в
нижней части спины и в области шеи (n=6; 17,1%; р=0,022). Другие исследуемые
отрицательные факторы не имели достоверного подтверждения.
При исследовании распространенности и локализации хронических болей в
зависимости от воинского статуса выяснилось, что отчетливо чаще они отмечались у
ветеранов, проходивших или продолживших военную службу по контракту. Также чаще,
чем другие категории лиц, они испытывали хронические боли в нижней части спины и
в области шеи (р=0,022). Тем не менее, головные боли (от 23,8% до 39,4%) и боли
в нижней части спины и в шее (от 16,7% до 30,3%) преобладали во всех выделенных
группах бывших участников боевых действий – кадровых военнослужащих, проходящих
военную службу по контракту и призванных на срочную военную службу. Хронические
боли в груди встречались чаще у ветеранов срочной службы и контрактников (17% и
24,2% соответственно) (табл. 31).
Таблица 31. Распространенность и локализация хронических болей в зависимости от воинского статуса
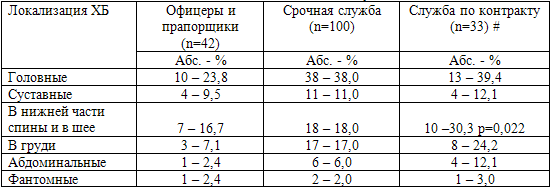
Примечание: # - 13 ветеранов продолжили срочную службу по контракту
Некоторые особенности распространенности и преимущественной локализации
хронических болей возникали и в зависимости от территории вооруженного конфликта
(табл. 32). Выявлено, что абдоминальные боли чаще имели место у ветеранов войны
в Афганистане (р<0,01). Это, скорее всего, было связано с очень частыми случаями
инфекционных желудочно-кишечных заболеваний среди этого контингента. Ветераны,
принявшие участие как в афганской войне, так и в боевых действиях на территории
Северного Кавказа, чаще испытывали хронические головные боли (р<0,05).
Статистическая достоверность при других видах боли не определена.
Распространенность хронических болей в нижней части спины и в области шеи
оказалась практически одинаковой (около 18%) у ветеранов обоих военных
конфликтов.
Таблица 32. Распространенность хронических болей у ветеранов войн в Афганистане и на
Северном Кавказе в зависимости от локализации
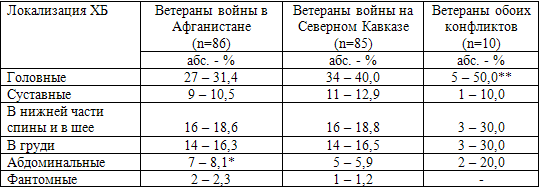
Примечание: достоверные различия в группах ветеранов войн на Северном Кавказе
и Афганистане - *р<0,01, достоверность различий у ветеранов войн на Северном
Кавказе, Афганистане и на обеих территориях - **р<0,05
Таким образом, основной жалобой бывших участников боевых действия является
жалоба на боль самой различной локализации (97,5%). При этом более одной
локализации боли отмечают практически все (94,9%). Распространенность болевого
синдрома, в том числе хронического, у ветеранов боевых действий несколько выше,
чем у мужского населения аналогичных территорий в соответствующих возрастных
группах. По локализации преобладают боли в нижней части спины и головные боли.
Некоторые локализации боли имеют четкую связь с возрастом ветеранов боевых
действий. Например, головную боль чаще испытывают лица в относительно молодом
возрасте, а средний возраст абдоминальных болей - 47 лет при очень небольших
статистических отклонениях. Боли в области шеи и абдоминальные боли чаще
присутствуют у ветеранов войны в Афганистане, чем у ветеранов Северного Кавказа.
В качественной характеристике боли преобладают сенсорные составляющие. При этом
интенсивность болевого синдрома не зависит от его преимущественной локализации и
составляет по ВАШ от 47 до 51 баллов. Боевой стресс и последующие стрессы
мирного времени оказывают разное влияние на характеристики боли. Так, при
головных болях ветераны чаще отмечают негативные влияния ранений (p<0,001) и
гибели (р<0,05) сослуживцев, собственных ранений (p<0,01), смерти близких (p<0,01).
При суставных болях в качестве негативных влияний выделяются ранения и травмы в
период боевых действий (p<0,001), при болях в груди – участие в вооруженных
столкновениях (p<0,05), собственные ранения и травмы (р<0,05), смерть (p<0,001)
и болезнь (p<0,001) близких, при абдоминальных болях – смерть (p<0,01) и болезнь
(p<0,05) близких, собственные заболевания (p<0,001). Высокая распространенность
травм головы, особенно контузий, несомненно оказывает влияние на частоту
встречаемости хронических головных болей, но в целом данный вариант боли
локализационно не всегда зависит от преимущественной локализации конкретного
очага патологического процесса в организме. Отсюда - наше утверждение о том, что
именно участие ЦНС в патогенезе хронической боли определяет ее множественную
локализацию, часто не совпадающую с локализацией ряда патологических процессов.
Наконец, распространенность и характер хронических болей зависят от многих
демографических показателей. С возрастом, например, жалобы на боли прежнего,
«привычного» характера и локализаций становятся все более редкими; хронические
головные боли, боли в нижней части спины и в области шеи преобладают у лиц со
средним специальным образованием, но гораздо менее характерны для бывших
участников боевых действий, подучивших высшее образование; хронические
абдоминальные боли отчетливо чаще отмечают лица, переболевшие в период участия в
боевых действиях разного рода инфекционными заболеваниями – ветераны
Афганистана, например. Эти, как и многие другие факторы, свидетельствуют об
участии целого множества составляющих в патогенезе хронического болевого
синдрома, что необходимо учитывать при разработке стратегии и тактики
лечебно-восстановительных мероприятий.

