Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
3.4. Коморбидность посттравматического стрессового расстройства, хронических
болевых синдромов и соматической патологии
Особенности психоэмоционального состояния человека могут в значительной
степени определять течение многих заболеваний. Часто проявления ПТСР клинически
напоминают таковые, характерные для различной соматической патологии, в первую
очередь для заболеваний сердечно-сосудистой системы, желудочно-кишечного тракта,
опорно-двигательного аппарата (Avdibegovic E., Delic A., Hadzibeganovic K.,
Selimbasic Z., 2010). И наоборот, присутствие соматических заболеваний может
трансформировать клиническую картину ПТСР (Мякотных В.С., 1994, 2009).
Взаимоотношения этих двух групп патологических процессов, нередко
рассматриваемые в контексте психосоматической патологии, далеки от своего
полного изучения и понимания, и именно этот факт заставил нас в своих
исследованиях вновь обратиться к данной проблеме.
На рис. 10 показана распространенность выявленных заболеваний по органам и
системам у наблюдавшихся ветеранов боевых действий.
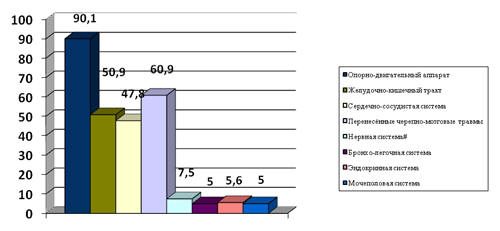
Рис. 10. Распространенность
различной патологии у ветеранов боевых действий по органам и системам в % (из
группы заболеваний нервной системы исключены цереброваскулярные болезни и
последствия черепно-мозговых травм) .
Как следует из приведенного графика, основной патологией являлись
заболевания опорно-двигательного аппарата (90,1%). Далее по частоте
встречаемости следовали заболевания желудочно-кишечного тракта (50,9%) и
сердечно-сосудистой системы (47,8%), и эти результаты подтверждают данные других
исследований (Погодина Т.Г., Трошин В.Д., 2004; Одинак М.М., Живолупов С.А.,
Самарцев И.Н., 2009; Thomas H.V.,
Stimpson N.J.,
Weightman А. et al., 2006).
У большей части обследуемых были выявлены два и более сопутствующих
заболевания, поражавших различные органы и системы (рис. 11), что также
соответствует результатам исследований других авторов (Пушкарев А.Л., Доморацкий
В.А., Гордеева Е.Г., 2000; Zatzick D.F.,
Marmar C.R.,
Weiss D.S.
et al., 1997; Gray G.C., Kang H.K., 2006;
Hooper T.I.,
DeBakey S.F.,
Nagaraj B.E.
et al., 2008; Avdibegovic E.,
Delic A., Hadzibeganovic K.,
Selimbasic Z., 2010).
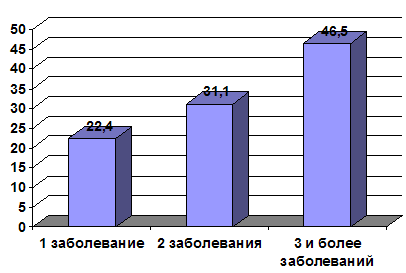
Рис. 11. Число выявленных заболеваний у одного пациента в %
При отчетливом преобладании числа больных с заболеваниями
опорно-двигательного аппарата интенсивность ПТСР, болевого синдрома (по ВАШ) у
лиц с заболеваниями опорно-двигательного аппарата, желудочно-кишечного тракта и
сердечно-сосудистой системы оказалась практически на одном уровне. Но у
пациентов с хроническими болями, одновременно страдавших ПТСР и заболеваниями
сердечно-сосудистой системы, показатели интенсивности как ПТСР, так и болевого
синдрома были выше, чем при иных сочетаниях, достигая 68,2±1,2 баллов. Поэтому в
связи с неоднозначностью полученных результатов решено было провести дальнейшее,
более подробное исследование коморбидности ПТСР, хронических болевых синдромов и
соматической патологии, и в первую очередь было проведено сопоставление с рядом
факторов такого часто встречавшегося симптома, как хронические боли в груди.
Причинными факторами болей в груди, как известно, могут являться
сердечно-сосудистая и легочная патология, заболевания желудочно-кишечного
тракта, разнообразная патология передней грудной стенки с вовлечением и без
вовлечения корешков спинного мозга в патологический процесс, наконец, психогении
(Беленков Ю.Н., Оганов Р.Г., 2007). Интересен тот факт, что боль в груди нередко
встречается в отсутствие ишемической болезни сердца, присутствуя у лиц молодого
возраста с такими психопатологическими состояниями, как тревожность, депрессия и
ПТСР (Shipherd J.C., Keyes M., Jovanovic T. et al., 2007).
Среди наших наблюдений хронические боли в груди коррелировали с ПТСР (r=0,17;
р=0,031). В симптоматике ПТСР у пациентов с хронической болью в груди
преобладали симптомы «вторжения», т.е. постоянного вспоминания травмирующих
событий – 69,0 баллов (р=0,0081) и гиперактивации – 70,2 баллов (р=0,0059).
Среди психопатологических состояний преобладали симптомы депрессии – 54,5 балла
(р=0,031), нарушение сна – 54,9 балла (р=0,0076) и агрессивность – 58,8 (р=0,029).
Среди боевых стресс-факторов наиболее важными в формировании хронических болей в
груди были количество боевых стрессов - 3,6 баллов (р=0,0039), ранения
сослуживцев - 4,2 баллов (р=0,02), участие в вооруженных конфликтах - 4,1 баллов
(р=0,022). Адаптационный индекс имел связь с хроническими болями в груди (F=6,3,
р=0,013), и у пациентов с данной локализацией хронических болей в 24,0%
адаптационный индекс оказался менее 0,29; другими словами, организм пострадавших
продолжал находиться в состоянии стресса.
Выявленные заболевания, как возможные причинные факторы острой и хронической
боли в груди представлены в табл. 44.
Таблица 44. Возможная патология как причина болей в груди (абс. - %)
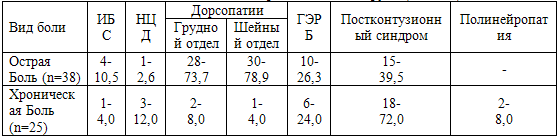
Примечания: ИБС – ишемическая болезнь сердца; НЦД – нейроциркуляторная
дистония; ГЭРБ – гастроэзофагальная рефлюксная болезнь
В большинстве случаев, таким образом, острые боли в груди являлись следствием
патологии позвоночника, гастроэзофагальной рефлюксной болезни, и только у 4
(10,5%) пациентов – ишемической болезни сердца. У пациентов с хронической болью
в груди в 44% диагностировалась артериальная гипертония, 72% ветеранов перенесли
контузии головного мозга, что указывает на нарушения процессов адаптации и роль
ЦНС в патогенезе хронической боли. При этом основой симптоматики ПТСР у лиц с
хроническими болями в груди были симптомы, указывающие на нарушение тормозных
механизмов в ЦНС.
Также отдельно рассматривались варианты патологии сердечно-сосудистой
системы. Общеизвестно, что заболевания сердечно-сосудистой системы, в том числе
у ветеранов боевых действий, связаны с большим количеством факторов, из которых
наиболее важными являются атеросклероз и артериальная гипертония (Альтман Д.Ш.,
2004; Мякотных В.С., Боровкова Т.А., 2009). Особую роль в развитии заболеваний
сердечно-сосудистой системы у ветеранов авторы уделяют последствиям боевой
черепно-мозговой травмы, которые могут приводить к раннему развитию
церебрального и мультифокального атеросклероза и артериальной гипертонии
вследствие нарушения интегративной деятельности мозга. Артериальная гипертония,
вместе с тем, обоснованно считается фактором риска развития ишемической болезни
сердца и цереброваскулярной патологии (Fulco C., Liverman C.T., Sox H.C., 2008).
Не менее значимым фактором риска формирования кардиоваскулярной патологии
является стресс и образ жизни, особенно связанный с условиями боевых действий.
Также велико влияние социальных стрессов, негативных экономических факторов,
например, девяностых годов прошлого столетия (Величковский Б.Т., 2005). В связи
с этим представилось актуальным изучение сердечно-сосудистой патологии у
ветеранов войн в Афганистане и на Северном Кавказе (табл. 45).
Таблица 45. Клинические варианты заболеваний сердечно-сосудистой системы у ветеранов боевых действий (n=161)
| Заболевания |
Абс. - %±m |
| Артериальная гипертония |
65 – 40,3±0,22 |
| Ишемическая болезнь сердца |
6 – 3,7±0,25 |
| Цереброваскулярные заболевания |
19 – 11,2±0,03 |
| Нейроциркуляторная дистония |
5 – 3,1±0,22 |
| Всего |
77– 47,8±0,22 |
Надо сказать, что в наших наблюдениях ишемическая болезнь сердца во всех
случаях сопровождалась артериальной гипертонией. Среди 19 ветеранов с
цереброваскулярной патологией артериальная гипертония диагностирована у 13
(68,4%), а 3 (23,1%) из них перенесли острое нарушение мозгового кровообращения,
хотя только в одном случае артериальную гипертонию можно было рассматривать как
бесспорную и единственную причину цереброваскулярной катастрофы. У половины
пациентов с ишемической болезнью сердца атеросклеротический процесс носил
генерализованный характер. Превалирование среди заболеваний сердечно-сосудистой
системы артериальной гипертонии подтверждает роль нарушения процессов адаптации
в развитии этой патологии, связанной, прежде всего, с усилением симпатической
активации нервной системы (Novack D. H., Cameron О., Epel Е. et al., 2007; Fulco
C., Liverman C.T., Sox H.C. et al., 2008).
Представляются интересными данные о периодах манифестации той или ной
сердечно-сосудистой патологии по отношению к периоду участия в боевых действиях.
Артериальная гипертония, например, диагностирована в среднем спустя 11,5±1,1 лет
после окончания участия в военных кампаниях, цереброваскулярные заболевания -
через 11,3±2,1 лет, нейроциркуляторная дистония - через 8,0±2,1 лет. Наиболее
продолжительным данный период был при ишемической болезни сердца – 12,0±4,2 лет.
Диагнозы тех или иных сердечно-сосудистых заболеваний чаще устанавливались в
возрасте после 35 лет. При этом средний возраст пациентов с артериальной
гипертонией был 37,2 лет (ДИ±95% 35,0-39,4) (F=3,8;р=0,005), с
цереброваскулярными заболеваниями – 44,0 (ДИ±95% 40,6-47,4) (F=7,4;p=0,007), с
ишемической болезнью сердца - 46,0 лет (ДИ±95% 39,4-52,4). Нейроциркуляторная
дистония диагностировалась в более молодом возрасте – 27,0 лет (ДИ±95%
22,2-31,8). Из конституциональных факторов, только индекс массы тела (ИМТ) был
статистически значим при артериальной гипертонии (t=3,5; р=0,0006).
Наиболее предрасположенными к развитию сердечно-сосудистой патологии
оказались кадровые военнослужащие. Особенно это было характерным в отношении
цереброваскулярных заболеваний (р=0,000067). Важным фактором развития
цереброваскулярной патологии являлась длительность пребывания в зоне боевых
действий (в среднем 21,5 мес.; р=0,0057) и участие в обоих вооруженных
конфликтах (р=0,00002) – как в Афганистане, так и на Северном Кавказе. Боевой
стресс перенес 61 (93,8%) ветеран из тех, у которых позднее была диагностирована
артериальная гипертония. Наибольшее значение имело количество стрессирующих
факторов (в среднем 4,0; р=0,04) и перенесенные собственные ранения (р=0,041).
Они же отмечены у ветеранов с нейроциркуляторной дистонией, что лишний раз
свидетельствует в пользу того, что данная патология нередко фактически является
ранней стадией артериальной гипертонии. Участие в вооруженных столкновениях (в
среднем 3,1 балл; р=0,044) также имело значение у пациентов с артериальной
гипертонией, которая чаще диагностировалась у ветеранов Афганистана (р=0,002).
Зато нейроциркуляторная дистония у ветеранов войны в Афганистане не наблюдалась;
у них в процессе старения появилась более очерченная клинически
сердечно-сосудистая патология, такая как артериальная гипертония, ишемическая
болезнь сердца и др. При исследовании степени интенсивности клинических
проявлений ПТСР у лиц с заболеваниями сердечно-сосудистой системы выяснилось,
что более интенсивное ПТСР действительно диагностировалось у пациентов с
заболеваниями сердечно-сосудистой системы по отношению к остальным – с
отсутствием сердечно-сосудистой патологии, но по выделенным нозологиям
(артериальная гипертония, ишемическая болезнь сердца, цереброваскулярные
заболевания, нейроциркуляторная дистония) статистической значимости различий не
установлено.
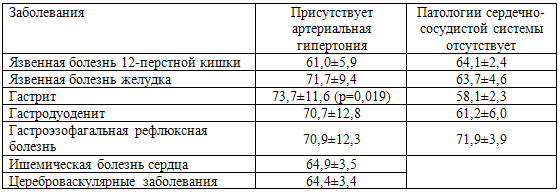
Весьма интересными оказались результаты исследования пациентов с сочетанной
патологией, в первую очередь сердечно-сосудистой и желудочно-кишечного тракта.
Проведенный анализ показал, что интенсивность ПТСР была выше при сочетании
заболеваний желудочно-кишечного тракта и артериальной гипертонии (табл. 46).
Выраженные проявления ПТСР, сочетающиеся с артериальной гипертонией и патологией
желудка, указывают на дезадаптационный характер патологического процесса.
Ишемическая болезнь сердца развивалось в более старшем возрасте, чем другие
заболевания сердечно-сосудистой системы, и ПТСР при этом носило умеренную
интенсивность (64,9 баллов).
Таблица 46. Интенсивность ПТСР (баллы M±m) у ветеранов с патологией желудочно-кишечного тракта и сердечно-сосудистой системы
В нашем исследовании показано также, что на развитие патологии
сердечно-сосудистой системы оказывали влияние социальные и экономические
факторы, прежде всего связанные с трудовой деятельностью, что совпадает с
результатами зарубежных исследований (Novack D. H., Cameron О., Epel Е. et al.,
2007). Так, неудовлетворенность трудовой деятельностью являлась фактором
способствующим развитию артериальной гипертонии (t=2,1;р=0,037),
цереброваскулярной патологии (t=2,0;р=0,046). Потеря работы являлась
отрицательным фактором в отношении развития артериальной гипертонии (t=2,9;р=0,004);
кроме того данная патология чаще диагностировалась у лиц, которые работали в
ночные смены (t=2,2;р=0,029), имели ненормированный рабочий день (t=2,1;р=0,038).
Нами выделены основные группы изменений ЭКГ. В табл. 47 представлен анализ
изменений ЭКГ в связи с заболеваниями сердечно-сосудистой системы, ПТСР.
Наиболее распространенными изменениями были связанные с расстройством в
функционировании пейсмекерной и проводящей системы сердца, нарушениями
сердечного ритма.
В табл. 48 представлены, кроме того, возрастные характеристики основных ЭКГ
синдромов и прошедший период времени после окончания участия в боевых действиях,
а также выраженность ПТСР в баллах.
Таблица 47. Сравнительные варианты изменений на ЭКГ при различной патологии сердечно-сосудистой системы и при отсутствии таковой (Абс. - %)
| ЭКГ-синдромы |
АГ (n=65) |
ИБС (n=6) |
ЦВЗ (n=19) |
НЦД (n=5) |
Без патологии (n=84) |
ПТСР* (n=58) |
Всего (n=161) |
| Норма |
0 |
0 |
0 |
1-20,0 |
7- 8,3 |
0 |
8- 4,97 |
| Ми |
13-19,7 |
0 |
2-10,5 |
0 |
16-19,0 |
7-12,1 |
30- 18,6 |
| Нпв |
32-49,2 |
2-33,3 |
11-57,9 |
2-40,0 |
39-46,4 |
34-58,6 |
78-48,4 |
| Глж |
13-19,7 |
3-50,0 |
3-15,8 |
0 |
2-2,4 |
3-5,2 |
15-9,3 |
| Сррж |
4-6,2 |
0 |
2-10,5 |
2-40,0 |
19-22,6 |
12-20,7 |
26-16,1 |
| Н. ритма |
2-3,1 |
1-16,7 |
1-5,3 |
0 |
1- 1,2 |
1-1,7 |
3-1,9 |
| Вим |
1-1,5 |
0 |
0 |
0 |
0 |
1-1,7 |
1-0,6 |
Примечание: *- выраженное ПТСР (более 70 баллов), Ми – метаболические
изменения, Нпв - нарушения проведения возбуждения, Глж- гипертрофия левого
желудочка, Сррж- синдром ранней реполяризации желудочков, Н. ритма- нарушение
сердечного ритма, Вим- выраженные изменения миокарда.
Таблица 48. Изменения ЭКГ в зависимости от возраста, периода времени, прошедшего после участия в боевых действиях, и ПТСР (M±m)
| ЭКГ-синдромы |
Возраст (лет) |
Период, прошедший после окончания боевых
действий (лет) |
ПТСР (баллы) |
| Норма |
28,9±1,1 |
6,5±1,0 |
55,4±3,2 |
| Ми |
43,1±1,6 |
18,0±2,0 |
62,6±2,8 |
| Нпв |
43,6±0,9 |
17,1±0,9 |
66,1±1,4 |
| Глж |
49,6±2,4 |
20,3±1,8 |
66,8±2,5 |
| Сррж |
39,2±2,2 |
15,0±1,6 |
69,4±2,8 |
| Н. ритма |
50,3±5,8 |
21,7±3,9 |
65,0±5,0 |
| Вим |
42,0 |
23,0 |
71,6 |
| F |
6,04 (р=0,000003) |
3,1 (р=0,004) |
1,6 (ns) |
Приложение: Ми – метаболические изменения, Нпв - нарушения проведения
возбуждения, Глж- гипертрофия левого желудочка, Сррж- синдром ранней
реполяризации желудочков, Н. ритма- нарушение сердечного ритма, Вим- выраженные
изменения миокарда, F- критерий Фишера (ns - нет статистической достоверности)
Нормальная ЭКГ зарегистрирована всего у 8 (4,97%) пациентов (табл. 47), и это
были лица в среднем возрасте 28,9±1,1 лет, а период после выхода из зоны боевых
действий составил у них в среднем 6,5±1,0 лет. К варианту нормы определенным
образом можно также отнести и синдром ранней реполяризации желудочков сердца,
который был отмечен в среднем возрасте 39,2±2,2 лет. В более старших возрастных
категориях чаще встречались гипертрофия левого желудочка сердца (49,6±2,4 лет) и
нарушения сердечного ритма (50,3±5,8 лет). Нарушения проведения возбуждения
сопровождались высокой интенсивностью ПТСР в баллах, особенно при синдроме
ранней реполяризации желудочков сердца.
Таким образом, в целом, согласно результатам ЭКГ, также как и по числу и
тяжести заболеваний сердечно-сосудистой системы, определена роль ПТСР в
формировании патологических изменений сердечно-сосудистой системы. Можно
предположить, что продолжительные изменения регулирующей роли
гипоталамо-гипофизарно-адреналовой системы приводят сначала к нарушениям
проведения возбуждения; это прежде всего синдром ранней реполяризации желудочков
сердца, нарушения внутрипредсердной и внутрижелудочковой проводимости, неполные
блокады ножек пучка Гиса. Далее, при воздействии дополнительных факторов,
происходит ускоренное формирование атеросклероза и связанных с ним ишемической
болезни сердца и цереброваскулярной патологии. Именно временной и возрастной
фактор на фоне ПТСР оказались наиболее значимыми в развитии данных вариантов
патологии.
В значительной степени своеобразными оказались взаимоотношения ПТСР,
хронических болевых синдромов и заболеваний желудочно-кишечного тракта.
Патология желудочно-кишечного тракта была выявлена у 82 (50,9%) человек из 161,
и при этом абдоминальные боли испытывали 35 пациентов (21,7%), а хронический
характер болей имел место у 10 (6,2%). Средняя интенсивность абдоминальной боли
в целом по ВАШ равнялась 46,8±2,7 баллам, хронических болей – выше, 57,0±8,8
баллам. Период пребывания в зоне боевых действий у пациентов, испытывавших
абдоминальные боли составил 19,1±12,5 месяцев, причем более высокая
продолжительность пребывания в зоне боевых действий оказывала негативное влияние
в плане развития болевого синдрома (р=0,022).
Нозологические варианты патологии желудочно-кишечного тракта и их возможная
связь с абдоминальными болями представлены в табл. 49.
Таблица 49. Патология желудочно-кишечного тракта и абдоминальные боли
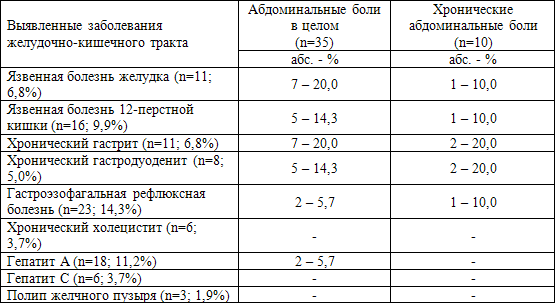
Из представленных данных очевидно, что заболевания желудка и 12-перстной
кишки явились основой выявленной патологии желудочно-кишечного тракта,
встречаясь у 46 (56,1%) из 82 пациентов. Наличие гастроэзофагальной рефлюксной
болезни увеличивало это количество до 69 (84,1%). И именно патология желудка и
12-перстной кишки представлялась наиболее частой основой возникновения
абдоминальных болей, в том числе хронических. Только у 2 пациентов абдоминальные
боли, не носящие признаков хронических, можно было связать с имевшимся
гепатитом. Важную роль ЦНС в патогенезе хронических абдоминальных болей
доказывает тот факт, что именно при этом виде боли пациенты в 90,0% случаев
перенесли травмы головы (контузии, сотрясения, ушибы головного мозга). Это
согласуется с тем, что постконтузионные изменения в ЦНС приводят к нарушениям
ассоциативных связей в структурах головного мозга, изменяя физиологический ответ
на ноцицепцию. Кроме того, у всех пациентов с хроническими абдоминальными болями
диагностировано умеренное и выраженное ПТСР. В рамках же острого болевого
синдрома чаще определялись висцеральные, соматические и отраженные боли от
висцеральных органов. Наконец, у всех пациентов с хроническими абдоминальными
болями выявлялась патология костно-мышечной системы, а у 70% диагностированы
заболевания сердечно-сосудистой системы.
У 25 (30,5%) человек манифестация заболеваний желудочно-кишечного тракта
пришлась на период участия в боевых действиях, что связано с нарушением
процессов адаптации и реакцией организма на острый боевой стресс. Уже после
окончания военной службы патология желудочно-кишечного тракта была
диагностирована у 57 (69,5%) ветеранов (F=4,9; р=0,012). Период, прошедший после
окончания участия в боевых действиях, в среднем составил 12,7±1,0 лет. При
рассмотрении вопроса о связи дебюта того или иного заболевания
желудочно-кишечного тракта и периода, связанного с участием в боевых действиях и
после него, нами были выделены 2 группы наблюдений: 1-я – лица, у которых
заболевания были приобретены в период боевых действия; 2-я – лица с
заболеваниями, диагностированными после участия в боевых действиях, в мирной
жизни. При сравнительном анализе было выявлено, что язвенная болезнь
двенадцатиперстной кишки и гастриты чаще дебютировали в период боевых действий,
что, несмотря на считающуюся в настоящее время основной хеликобактерную теорию
гастрита В и язвенной болезни, указывает на важную роль стресса в патогенезе
этих заболеваний. Язвенная болезнь желудка в основном выявлялась в первые 6-8
лет после участия в боевых действиях и, как показывает наше исследование, этот
период являлся реадаптационным к мирной жизни и сопровождался стрессами мирной
жизни, которые отягощали последствия боевого стресса (табл. 50). Продолжительный
период формирования и развития гастроэзофагальной рефлюксной болезни после
участия в боевых действиях скорее всего связан с поздней диагностикой данного
заболевания. Пациенты, как правило, не акцентировали свое внимание на его
симптомах и занимались самолечением.
Таблица 50. Период дебюта заболеваний желудочно-кишечного тракта (n=82)
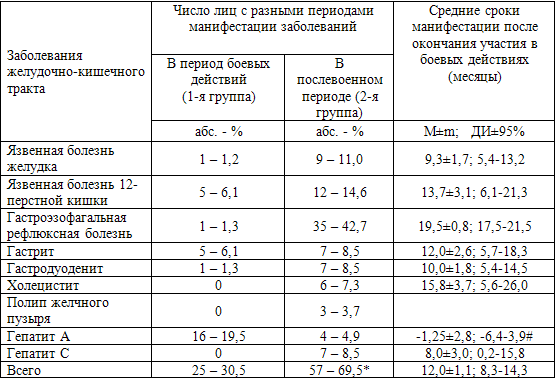
Примечание: *- достоверное различие в группах - р=0,012; #- отрицательное
значение – период боевых действий
Последние годы в этиологии язвенной болезни ведущую роль отводят
инфицированности Helicobacter pylori (Нр). Однако у более 80% инфицированных Hр
людей язвенная болезнь никогда не развивалась (Mayer E.A., 2000). Исследования
показывают, что стресс играет важную роль в патогенезе язвенной болезни - либо
самостоятельно, либо как предрасполагающий фактор на фоне инфицированности Hр (Fink
G., 2011). При обследовании у 81,5% наблюдавшихся нами ветеранов с патологией
желудочно-кишечного тракта был положительный результат на Нр, но из них только у
34,5% была диагностирована язвенная болезнь. Результаты нашего исследования
показывают, что патогенность воздействия Hр на слизистую желудка и
двенадцатиперстной кишки имела связь с психопатологическим состоянием пациентов.
Так интенсивность ПТСР у ветеранов боевых действий, у которых выявлен Hp,
оказалась 66,2±2,17 баллов, а при отрицательном результате теста на Нр –
53,7±4,47 баллов (F=4,6 р=0,04). Можно согласиться, поэтому, с тем, что стресс в
сочетании с наследственной предрасположенностью обусловливает дезинтеграцию
неспецифических систем мозга, расстройства адаптации в форме эмоциональных,
эндокринных и иммунных сдвигов (Гусев Е.И., Скворцова В.И., 2001), и именно это
предрасполагает к развитию язвенной болезни.
На рис. 12 представлены данные об инфицированности Нр и выраженности ПТСР в
баллах у ветеранов боевых действий при определенных патологических процессах в
желудочно-кишечном тракте.
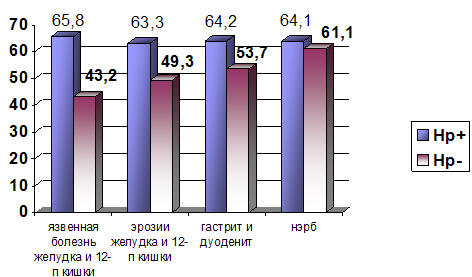
Рис. 12. Выраженность ПТСР (баллы) при патологии желудочно-кишечного тракта в
зависимости от инфицированности Helicobacter pylori (Нр)
Примечание: НЭРБ – не эрозивная гастродуоденальнорефлюксная болезнь.
При положительных пробах на Нр наибольшая выраженность ПТСР оказалась у
пациентов с язвенной болезнью (65,8 баллов), но статистически по отношению к
другим заболеваниям желудочно-кишечного тракта это не было значимо. Можно
утверждать, что постстрессовые нейроэндокринные нарушения приводят к изменению
не только моторной функции желудочно-кишечного тракта, но и к изменению
иммунного ответа организма, которое можно определить как вторичное
иммунодефицитное состояние нейрогенной природы. Язвенную болезнь можно отнести к
гетерогенным заболеваниям, где этиопатогенетическими факторами могут быть
бактериальная инфекция, пережитый острый или хронический стресс, курение,
нарушение эвакуации пищи из желудка, злоупотребление алкоголем, наследственность
(Fink G., 2011). В результате нарушается баланс между факторами агрессии и
защиты, что и приводит к язвенной болезни (Levenstein S., Ackerman S.,
Kiecolt-Glaser J. K., Dubois A., 1999). Мы показали, что развитие патологии
желудочно-кишечного тракта имеет определенные временные характеристики (табл.
50). Если выраженность ПТСР практически была одинакова при различной патологии
желудочно-кишечного тракта, ассоциированной с Нр (от 63,3 до 65,8 баллов), то
при отрицательных значениях Нр интенсивность ПТСР в баллах увеличивалась (рис.
12). Обсемененность Нр в более старшем возрасте меньше зависела от выраженности
ПТСР. В определенной степени можно утверждать также, что состояние иммунной
системы зависит: а) от выраженности ПТСР; б) от периода, прошедшего после
непосредственного участия в боевых действиях; в) от возраста ветерана боевых
действий.
При эзофагогастродуоденоскопии у пациентов с абдоминальной болью острая язва
желудка и двенадцатиперстной кишки была выявлена у 3 (1,9%), не эрозивная
гастродуоденальнорефлюксная болезнь (НЭРБ) - у 36 (43,9%), и она
диагностировалась наиболее часто. Как отмечалось многими авторами (Маев И.В.,
2002; Калинин А.В., 2004; Папушин О.Н. 2006; Ивашкин
В.Т, Лапина Т.Л., 2011; Лазебник Л.Б., Щербаков П.Л., 2011), распространенность
данной патологии чрезвычайно варьирует в зависимости от возраста обследуемых, их
профессиональной принадлежности, социального положения, традиций питания и
образа жизни.
Анализ полученных нами данных показал, что абдоминальные боли не имели
частого распространения у пациентов с гастроэзофагальной рефлюксной болезнью, и
отмечались только у одного пациента (4,8%). Для данного заболевания характерными
были боли за грудиной (47,8%). В каждом случае это требовало проведения
дифференциальной диагностики с другими причинами загрудинных болей, и в первую
очередь с ишемической болезнью сердца, стенокардией, инфарктом миокарда (Маев
И.В., 2002; Лазебник Л.Б., Щербаков П.Л., 2011). Хронический характер боли в
груди при гастроэзофагальной рефлюксной болезни испытывали 4 (17,4%) пациента.
Известно, что гастроэзофагальная рефлюксная болезнь является многофакторным
заболеванием; важную роль в ее формировании у военнослужащих играл стресс,
частые наклоны и поднятия тяжестей, курение (Маев И.В., 2002). В нашем
исследовании полученные боевые ранения являлись также важнейшим фактором в
развитии данной патологии (F=8,4; р=0,0054). Более того, нашими исследованиями
убедительно показано, что среди заболеваний желудочно-кишечного тракта наиболее
выраженное ПТСР (69,5 баллов) было как раз при гастроэзофагальной рефлюксной
болезни. При этой патологии определялись также более интенсивные проявления
депрессии (52,2 баллов). Все это - ПТСР, депрессии, загрудинные и абдоминальные
боли оказывали выраженное негативное влияние на качество жизни.
Из числа наблюдаемых нами пациентов вирусный гепатит А перенесли 20 (12,4%)
человек, и только у 2 (1,2%) это заболевание было зарегистрировано до службы в
Армии. Болезнь была диагностирована в основном в 1986±1,6 году. Вирусный гепатит
С выявлен у 6 (3,8%) ветеранов. Этот диагноз подтверждался серологическими
реакциями, и, как правило, выставлен в 2004±3,5 году. У пациентов, перенесших
вирусный гепатит А, чаще выявлялась умеренная гепатомегалия (20%) и жировой
гепатоз (15%), у 20% больных гепатомегалия сопровождалась жировым гепатозом. При
вирусном гепатите С гепатомегалия выявлена у 30% больных.
В табл. 51 представлены данные зависимости вариантов патологии
желудочно-кишечного тракта от зоны участия в боевых действиях.
Таблица 51. Патология желудочно-кишечного тракта в зависимости от территорий вооруженных конфликтов
| Заболевания |
Ветераны Афганистана
(n=86) |
Ветераны Северного Кавказа (n=85) |
Ветераны обоих конфликтов (n=10) |
| |
n - % |
n - % |
n - % |
| Без патологии |
35 - 40,7 |
50 – 58,8 |
6 – 60 |
| Язвенная болезнь желудка |
5 – 5,8 |
5 – 5,9 |
- |
| Язвенная болезнь 12-перстной кишки |
12 –13,9 |
7 – 8,2 |
1 – 10 |
| Гастрит |
7 – 8,1 |
3 – 3,5 |
- |
| Гастродуоденит |
4- 4,7 |
5 – 5,9 |
1 – 10 |
| Гастроэзофагальная рефлюксная болезнь |
23 – 26,7 |
16 – 18,8 |
3 – 30 |
| Гепатит А |
13 – 15,1 |
8 – 9,4 |
1 – 10 |
| Гепатит С |
3 – 3,5 |
4 – 4,7 |
- |
| Холецистит |
4 – 4,7 |
2 – 2,4 |
- |
| Полип желчного пузыря |
1 – 1,2 |
1 – 1,2 |
- |
| Хроническая абдоминальная боль |
7 – 8,1 |
5 – 5,9 |
2 – 20 |
Очень интересными оказались также сравнительные результаты биохимических
исследований крови у лиц, перенесших вирусные гепатиты и/или страдавших
хроническими вирусными гепатитами (табл. 52). Например, при хроническом вирусном
гепатите С показатели трансаминаз (р<0,0001), тимоловой пробы (р<0,001) были
значительно выше, чем у пациентов контрольной группы и перенесших гепатит А. У
больных, перенесших гепатит А, средние показатели гамма-глутамилтранспептидазы
значительно превышали норму (р<0,001). Характерным для пациентов было постоянное
нарушение режима и качества питания, нередкое употребление алкогольных напитков.
Все это неблагоприятным образом сказывалось на течении заболевания и
биохимических показателях крови.
Таблица 52. Биохимические показатели крови у ветеранов с хроническим вирусным гепатитом С и у перенесших вирусный гепатит А (M±m)
| Показатели крови |
Не перенесшие гепатиты |
Гепатит А |
Гепатит С |
| Общий билирубин (мкмоль/л) |
14,9±0,8 |
19,4±2,8 |
13,4±2,2 |
| Прямой билирубин (мкмоль/л) |
3,9±0,2 |
5,1±0,7 |
4,5±1,3 |
| Непрямой билирубин (мкмоль/л) |
3,9±0,6 |
13,9±2,1 |
8,9±1,1 |
| АЛТ (Ед/л) |
27,6±1,7 |
55,2±13,2 |
109,2±2,9* |
| АСТ (Ед/л) |
27,6±1,7 |
55,5±13,2 |
119,8±2,9* |
| Тимоловая проба (Ед) |
1,9±0,2 |
3,05±0,7 |
5,4±1,4** |
| Общий холестерин (моль/л) |
5,3±0,1 |
5,4±0,3 |
3,9±0,3*** |
| ТГ (ммоль/л) |
1,7±0,08 |
1,89±0,2 |
0,9±0,06 |
| ЛПОНП (ммоль/л) |
0,74±0,03 |
0,8±0,1 |
0,44±0,01 |
| ЛПНП (ммоль/л) |
3,3±0,1 |
3,3±0,3 |
2,3±0,1 |
| ЛПВП (ммоль/л) |
1,3±0,04 |
1,3±0,1 |
1,3±0,04 |
| Ка |
3,4±0,2 |
3,8±0,5 |
2,2±0,2 |
| ГГТ (Ед/л) |
72,6±11,1 |
387±17,4** |
177±12,8 |
| Щелочная фосфатаза (Ед/л) |
183,9±13,1 |
248,3±36,4 |
234,5±21,5 |
Примечание: АЛТ - аланинаминотрансфераза, АСТ - аспартатаминотрансфераза, ГГТ
- гамма-глутамилтранспептидаза, ТГ – триглицериды, ЛПОНП – липопротеиды очень
низкой плотности, ЛПНП- липопротеиды низкой плотности, ЛПВП- липопротеиды
высокой плотности, Ка – коэффициент атерогенности; достоверность различий с
контрольной группой: *- р<0,0001, **- p<0,001, ***- р<0,05

