Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
6.1. Общие принципы планирования лечения пациентов, страдающих
стресс-индуцированной патологией, хронической болью
Основные принципы лечения и реабилитации данной категории пациентов, в
частности ветеранов боевых действий с боевым ПТСР, хроническими болевыми
синдромами и в основном стресс-индуцированной соматической патологией
складываются, с одной стороны, из патогенетического механизма, который приводит
к формированию патологической системы с первичным звеном в ЦНС и вторичным в
органах и системах, с другой – с целым рядом специфических механизмов
формирования и развития каждого заболевания.
Для стратегического и тактического планирования лечебно-диагностических и
лечебно-восстановительных мероприятий необходимо, на наш взгляд, иметь четкое
представление как об основных патогенетических звеньях ПТСР (рис. 29), так и об
имеющихся и возможных патогенетических связях развития многих заболеваний у лиц,
страдающих ПТСР (рис. 30).
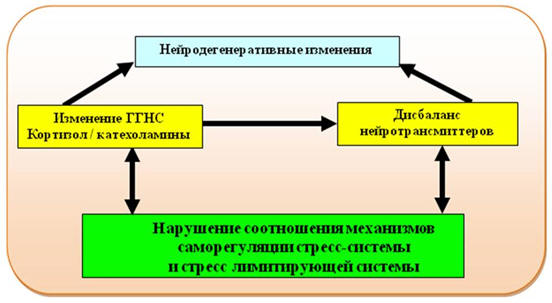
Рис. 29. Центральные звенья патогенеза ПТСР
Примечание: ГГНС – гипоталамо-гипофизарно-надпочечниковая система
Как уже было сказано, нейробиологические изменения в результате боевого
стресса заключаются в дизрегуляции нейротрансмиттерной,
гипоталамо-гипофизарно-надпочечниковой системы, в изменениях в механизмах
обратной связи стресс-реакции и в стресс лимитирующей системе. Происходят
изменения активности структур мозга, участвующих в стресс-реакции.
Продолжающиеся нарушения со временем приводят к дегенеративным изменениям,
прежде всего в гиппокампе, медиальной префронтальной коре. Все изменения
являются взаимосвязанными и в конечном счете принимают форму «порочного» круга.
Также они связаны с определенными генетическими особенностями и особенностями
образа жизни (т.е. внутренними и внешними факторами), что и определяет
симптоматику ПТСР и коморбидных ему состояний. Кроме того, нейродегенеративные
процессы усиливаются в результате ранних атеросклеротических изменений сосудов,
и патологический процесс в целом принимает форму ускоренного старения организма.
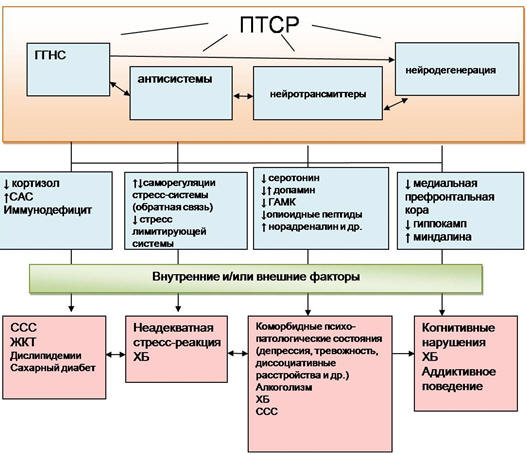
Рис. 30. Патогенетическая связь развития заболеваний у ветеранов с ПТСР.
Примечание: ГГНС - гипоталамо-гипофизарно-надпочечниковая система; САС -
симпатоадреналовая система; ССС – сердечно-сосудистая система; ЖКТ –
желудочно-кишечный тракт; ХБ – хроническая боль
Полиорганный характер заболеваний, широкое распространение хронической боли у
ветеранов боевых действий связаны, прежде всего, с дизрегуляцией в ЦНС (рис.
30), происходящей на фоне постстрессовой ситуации. Но при этом имеют значение
сложности диагностики боевого ПТСР, в особенности выявления его начальных
проявлений в латентной стадии. Именно несвоевременное выявление ПТСР при
отсутствии медико-психологической помощи на самых ранних этапах его
формирования, по нашему мнению, как раз и приводит к дальнейшему развитию
коморбидной с ним патологии, хронических болевых синдромов. Часто в начальный
период формирования ПТСР пациенты не обращаются ни за медицинской, ни за
психологической помощью или же не акцентируют свое внимание на своем же не
совсем адекватном психическом, а именно психопатологическом состоянии, и все
жалобы концентрируются на соматических проявлениях - болях при заболеваниях
опорно-двигательного аппарата, повышениях АД, жалобах, связанных с заболеваниями
желудочно-кишечного тракта, головных болях напряжения, снижении кратковременной
памяти (51,6%), нарушениях сна (53,4%), раздражительности.
Подбор оптимального лечения усложняется в связи с частой сочетающейся с ПТСР
патологией, прежде всего депрессией, тревожными и паническими расстройствами,
алкогольной зависимостью, разнообразными хроническими болями и, как мы уже
отметили, полиорганной соматической патологией у целом. Здесь уместно привести
клинический пример.
Пациент Р. 1976 г. рождения. Проходил срочную военную службу в Чеченской
республике; в 1995 г. находился в зоне боевых действий в течение 7 месяцев.
Неоднократно принимал участие в боях. С 2000 г. стали беспокоить боли в нижней
части спины. В этом же году диагностирована язвенная болезнь желудка. С 2009
года эпизодические подъемы АД не более 140-150/80 мм рт. ст., вегетативные
нарушения. Постепенно, с 2009 г. боли в нижней части спины приняли хронический
характер, стали более выраженными, и интенсивные боли беспокоили более 3-х
месяцев в году. С 2006 г. неоднократно проходил лечение в неврологическом
отделении по поводу болей как в нижней части спины, так и в области грудой
клетки, грудного отдела позвоночника. От психологического и
психотерапевтического обследования до 2010 г. категорически отказывался.
Неоднократно получал физиотерапевтическое лечение, нестероидные
противовоспалительные средства,, транквилизаторы, курсы ЛФК. Ремиссии,
наступавшие после лечения, с 2008 г. сократились в своей продолжительности до
3-х месяцев.
Объективно: индекс массы тела 30,1, АД 130/80 мм рт. ст., ЧСС 60 в мин., тоны
сердца чистые, ритмичные. Дыхание везикулярное. Язык у корня обложен белым
налетом. Живот мягкий, при пальпации безболезненный. Неврологически: ослаблена
конвергенция, опущен правый угол рта; парезов, параличей, чувствительных
расстройств нет. Сухожильные и периостальные рефлексы равномерно оживлены,
брюшные живые. Координаторных нарушений нет. Эмоционально немногословен,
замкнут, ипохондричен. Интенсивность боли по ВАШ – 42 балла. Боль характеризовал
как ноющую, доставляющую тревожность и «чувство помехи».
ЭКГ: синусовый ритм, ЧСС 86 уд в мин., признаки гипертрофии левого желудочка,
локальные нарушения внутрипредсердной и внутрижелудочковой проводимости;
выраженные диффузные метаболические изменения миокарда.
УЗИ сердца: аорта не расширена, створки аортального клапана обычного
строения, левое предсердие несколько расширено, створки митрального клапана не
изменены; гипертрофии миокарда нет, зон гипокинеза в покое не выявлено;
начальные проявления диастолической дисфункции; сократимость достаточная.
Глазное дно: диски зрительного нерва бледно-розовые, границы четкие, артерии
среднего калибра, вены расширены, полнокровны, сетчатка без особенностей.
Заключение: ангиодистония сетчатки обоих глаз.
На спондилографии поясничного отдела позвоночника: поясничный лордоз сглажен,
spina bifida S1, деформирующий спондилоартроз в межпозвонковых парах с L2 до L5
с обеих сторон и в L5-S1 слева, снижена высота дисков в сегментах с L2 до S1,
замыкательные пластинки тел позвонков уплотнены. Заключение: межпозвонковый
остеохондроз, деформирующий спондилоартроз, spina bifida S1.
Динамика показателя общего холестерина: 2006 г. – 4,5 ммоль/л.; 2009 г. – 4,9
ммоль/л; 2010 г. - 4,5 ммоль/л, ЛПВП - 0,86 ммоль/л, ЛПНП - 2,83 ммоль/л, ЛПОНП
- 0,81 ммоль/л, триглицериды - 1,79 ммоль/л, коэффициент атерогенности - 4,23,
2011г: общий холестерин - 5,0 ммоль/л, ЛПВП - 0,99 ммоль/л.
С согласия пациента впервые в 2010 г. проведено психологическое обследование.
Диагностировано хроническое ПТСР (66,8 баллов), личная и реактивная тревожность.
Данный клинический случай свидетельствует о том, что на фоне личностных
психологических особенностей у бывшего участника боевых действий на протяжении
около 15 лет «латентно» протекало не диагностированное ПТСР. После демобилизации
больной перенес язвенную болезнь желудка, с 2000 года – боли в нижней части
спины, которые со временем сформировались в хронический болевой синдром. С 2009
года диагностирована нейроциркуляторная дистония. Показатели общего холестерина
не превышали нормальных значений. В липидном спектре были характерные изменения,
заключающиеся в незначительной гипертриглицеридемии и снижения ЛПВП. В 2010 году
диагностировано умеренно выраженное ПТСР (66,8 баллов). Можно сделать заключение
о том, что на фоне вовремя не диагностированного ПТСР и патологии
опорно-двигательного аппарата развился хронический болевой синдром в результате
несостоятельности стресс-лимитирующей и антиноцицептивной систем. Подобного рода
патология требовала специфических подходов к лечению, основные принципы
которого, разработанные на основе собственного многолетнего опыта,
сформулированы ниже.
Для разработки индивидуальных программ и планирования лечения лиц, переживших
тяжелое стрессовое воздействие, ветеранов боевых действий следует учитывать
следующие моменты, составляющие по существу план обследования пациента.
1. Оценка психопатологического состояния: диагностика ПТСР, его
интенсивности, преобладающих синдромов (избегания, гиперактивации, вторжения),
коморбидных состояний (депрессия, аддиктивное поведение, тревожность и др.).
2. Получение сведений о перенесенных травмах, ранениях и их тяжести, особенно
контузий, как фактора хронизации болевого синдрома у лиц с наличием ПТСР.
3. Выяснение продолжительности постстрессового, послевоенного периода и
возраста пациента в период стресса, которые могут определять выраженность ПТСР,
изменения в липидном профиле, выраженность атеросклеротических изменений сосудов
и соматической патологи в целом.
4. Тщательный сбор сведений о предыдущих вариантах лечения боли и
эффективности данного лечения, что позволяет оценить и индивидуально и конкретно
спланировать дальнейшую терапию болевого синдрома.
5. Прогнозирование динамики выявленных заболеваний и определение факторов
риска в плане возможного ухудшения состояния здоровья.
6. Уточнение и оценка ряда социальных составляющих, в первую очередь условий
трудовой деятельности, инвалидности, имеющих место рентных установок пациента,
семейных взаимоотношений, мотивации к лечению и реабилитации.

