Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
6.2. Интегративные подходы к лечению посттравматического стрессового расстройства и хронических болевых синдромов
Вполне очевидно, что сочетание ПТСР с различными болевыми синдромами
приводит, особенно на фоне полученных контузий, к хронизации боли. Наличие
латентного течения ПТСР осложняет выбор тактики лечения боли, часто приводит к
неадекватной терапии болевого синдрома и соматического заболевания, в частности
стресс-индуцированного. Успешность лечения как ПТСР, так и соматических
заболеваний и хронической боли зависит от имеющихся возможностей воздействии на
все звенья патогенеза, каждое из которых может быть взаимосвязано друг с другом.
При том, что симптоматика ПТСР складывается из сочетания групп симптомов, а
именно гиперактивации, вторжения и избегания, в основе которых лежат
определенные нейроэндокринные нарушения, наше исследование показало, что
хроническая боль связана не только с выраженностью ПТСР в целом, но более с
симптомами «вторжения» и «гиперактивации».
С учетом разнообразия механизмов возникновения боли, лечение каждого пациента
должно быть индивидуализировано в зависимости от заболевания, явившегося
причиной боли, а также от клинических особенностей самого болевого синдрома.
Другими словами, лечение боли заключается в воздействии на основные общие ее
патогенетические механизмы (Кукушкин М.Л., 2007, 2008).
С другой стороны, как правило, болевые синдромы у лиц, страдающих ПТСР,
являются гетерогенными, и их нельзя отнести только к ноцицептивной,
невропатической или психогенной боли. В нашем исследовании хронический болевой
синдром в 93% имел множественную локализацию. При этом локализация болевого
синдрома, с одной стороны, соответствовала топографии заболеваний, с другой, в
результате вторичных зон гипералгезии не была тесно связана с диагностированными
патологическими изменениями. Как следствие, лечение хронической боли у лиц с
ПТСР отличалось своими особенностями. Их основа - интегративный подход в лечении
хронической боли и ПТСР, заключающийся, по нашему мнению, в адекватном
комплексном воздействии на антиноцицептивную и стресс-лимитирующую системы.
Одна из характерных жалоб пациентов с ПТСР - головная боль. При этом часто в
наших наблюдениях головная боль имела смешанный патогенез, т.е. могла относиться
одновременно к первичной и вторичной, являлась симптомом сопутствующих
заболеваний, следствием перенесенных черепно-мозговых травм, чаще контузий, ПТСР
и коморбидных заболеваний. Тем не менее, выбор лечения в значительной степени
зависит от типа головной боли и психопатологических состояний, а также
постконтузионных нарушений в ЦНС.
Костно-мышечные боли - также наиболее частая жалоба пострадавших от боевого
стресса ветеранов боевых действий. Важным моментом, который необходимо учитывать
при лечении данного типа болей и вызывающих их заболеваний у лиц, страдающих
ПТСР, является профилактика хронизации данного болевого синдрома. Поэтому наряду
с общими принципами лечения болевого синдрома при даже незначительных
проявлениях ПТСР мы рекомендуем использование лекарственных препаратов, влияющих
на центральную сенситизацию. Именно в связи с этим в алгоритм лечения наших
пациентов, страдающих болевыми синдромами, в зависимости от преобладающего
синдрома ПТСР были включены антиконвульсанты, антидепрессанты, анксиолитики,
бензодиазепины. Их возможные сочетания представлены в табл. 70. При отсутствии
клинических признаков ПТСР лечение боли проводится по общепринятым методикам.
Таблица 70. Принципы терапии боли в сочетании с ПТСР фармацевтическими препаратами в зависимости от варианта симптоматики ПТСР
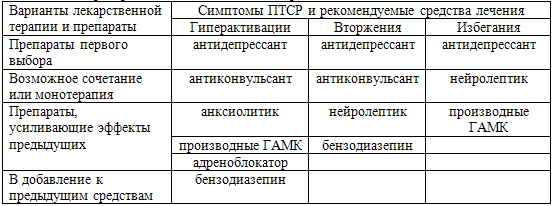
Лечение болевого синдрома, в частности хронической боли, уже на фоне ПТСР –
трудная задача, и оно должно проводиться комплексно, с учетом
клинико-патогенетических особенностей той и другой патологии. При умеренных и
выраженных проявлениях ПТСР с учетом выраженности дегенеративных и клинических
изменений, выраженности болевого синдрома нами применялись нестероидные
противовоспалительные средства, медикаментозные блокады с кортикостероидами и
местными анестетиками, вазоактивные препараты, миорелаксанты. Широко
использовались физиотерапевтические методики. При костно-мышечных болевых
синдромах физиотерапевтическое лечение было направлено как на стимулирование
антиноцицептивной системы и усиление адаптивных возможностей организма, так и на
ограничение поступления ноцицептивных сигналов в ЦНС, подавление синтеза
медиаторов воспаления тканями и нормализацию психологического состояния пациента
(Улащик В.С., Морозова И.Л., Золотухина Е.И., 2010; Rosen A.C., Ramkumar M.,
Nguyen T., Hoeft F., 2009). Применение физиотерапии с учетом полиорганности
патологии позволяло в определенной степени избежать полипрогмазии в назначении
фармацевтических препаратов. В нашем исследовании пациентам назначалось от 1 до
5 физиотерапевтических процедур (в среднем 2,8±0,08 процедур).
Важным направлением в лечении является психотерапевтическое воздействие,
которое использовано у 69 (42,9%) пациентов. Из них у 52 (75,4%) диагностировано
умеренное и выраженное ПТСР, а 46 (66,7%) ветеранов боевых действий испытывали
хронические боли. Психотерапия заключалась в использовании прогрессивной
мышечной релаксация по Джекобсону и суггестивных методик с рациональной
психотерапией при незначительной выраженности ПТСР. При выраженных симптомах
применялась дестабилизация движениями глаз, нейролингвистическое
программирование, «аналитическая песочница», групповые виды психотерапии.
Динамика выраженности болевого синдрома оценивалась по ВАШ, и если при
поступлении средняя интенсивность боли в целом у наших пациентов составляла
46,6±1,83 баллов, то при завершении лечения 10,5±1,18 баллов (р<0,01);
интенсивность хронических болей - соответственно 53,3±2,36 и 12,4±1,67 баллов (р<0,01).
С улучшением в отношении динамики болевого синдрома и психологического состояния
было выписано из стационара 129 (80,1%) пациентов. Незначительное улучшение в
виде уменьшения симптоматики ПТСР, интенсивности боли, улучшения сна, снятия
раздражительности отметили 27 (16,8%) ветеранов боевых действий. Не наступило
отчетливой динамики в состоянии здоровья только у 5 (3,1%) человек.
В табл. 71 и 72 приведены результаты лечения болевого синдрома. Наши данные
показывают, что использование только нестероидных противовоспалительных средств
при лечении болей у ветеранов боевых действий не всегда приводит к уменьшению
болевого синдрома, и прежде всего это касается болей со стороны
опорно-двигательного аппарата. Так, при использование только нестероидных
противовоспалительных препаратов были выписаны без изменений в структуре
болевого синдрома 2 (1,2%) пациента, у которых интенсивность боли при
поступлении соответствовала 49,0±4,0 баллам, а выраженность ПТСР была
наименьшей. Пациенты, у которых наряду с нестероидными противовоспалительными
средствами применялись антидепрессанты или же антиконвульсанты, выписывались с
значительным улучшением своего состояния. Наилучшими же оказались результаты
лечения боли при использовании сочетаний антидепрессантов с антиконвульсантами и
нестероидными противовоспалительными средствами. Если применение
антидепрессантов в лечении боли было более эффективно (p<0,02) чем
антиконвульсантов, то при включении в алгоритм лечения нестероидных
противовоспалительных средств степень уменьшения выраженности болевого синдрома
была еще более высокой. Необходимо отметить, что большая распространённость
кислотозависимой патологии желудочно-кишечного тракта у ветеранов с ПТСР диктует
профилактическое назначение ингибиторов протонной помпы или же иных средств для
профилактики гастродуоденитов, зависимых от использования нестероидных
противовоспалительных средств. При этом также необходимо помнить о наибольшей
безопасности в этом плане нестероидных противовоспалительных препаратов,
относящихся, например, к группе селективных ингибиторов циклооксигеназы 2 (ацеклофинак,
нимесулид, мелоксикам) или же к специфическим ингибиторам циклооксигеназы 2 (целекоксиб,
эторикоксиб). Возможно использование препарата амтолметин гуацил (найзилат),
который позиционируется в качестве нестероидного противовоспалительного
средства, высвобождающего оксид азота или же способствующего стимуляции его
синтеза в желудочно-кишечном тракте. Отсюда – безопасность данного
лекарственного препарата.
Таблица 71. Динамика состояния пациентов в целом и динамика интенсивности боли по ВАШ (M±m) в зависимости от вариантов лечения
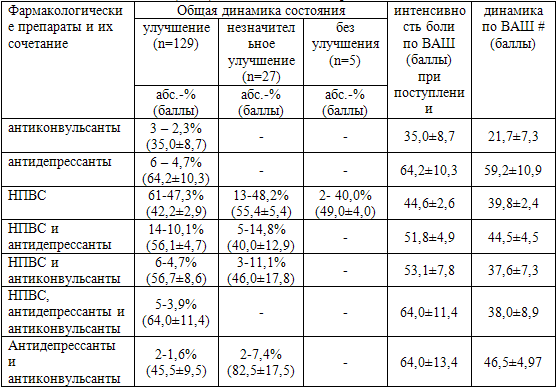
Примечание: НПВС – нестероидные противовоспалительные средства; # динамика
интенсивности боли оценивалась по ВАШ разностью баллов при поступлении и выписке
Таблица 72. Результаты лечения болевого синдрома и интенсивность ПТСР (M±m)
| Группы препаратов и их сочетания |
Исходная интенсивность ПТСР (баллы) |
Динамика ВАШ (баллы) |
| Антиконвульсанты |
71,3±7,3 |
21,7±7,3 |
| Антидепрессанты |
77,1±4,5 |
59,2±10,9* |
| НПВС |
61,3±1,1 |
39,8±2,4 |
| НПВС и антидепрессанты |
69,3±2,5 |
44,5±4,5 |
| НПВС и антиконвульсанты |
72,3±5,7 |
37,6±7,3 |
| НПВС, антидепрессанты и антиконвульсанты |
70,2±7,1 |
38,0±8,9 |
| Антидепрессанты и антиконвульсанты |
73,1±3,9 |
46,5±4,97 |
Примечание: НПВС – нестероидные противовоспалительные средства; *- р<0,02
(достоверность различий рассчитана по критерию Стьюдента в сравнении с группой,
где в лечении использовались только антиконвульсанты
Полученные нами результаты лечения показывают, таким образом, что воздействие
на все возможные звенья патогенеза, особенно на так называемые антисистемы
нервной системы, приводит к лучшему результату лечения боли, в том числе
хронической, у лиц, переживших наиболее тяжелый, боевой стресс и страдающих ПТСР.

