Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
3.3. Обоснование направлений по формированию стратегии рациональной
фармакотерапии
В нашей стране с каждый годом увеличивается потребление «пустых» неработающих
лекарств, витаминов и имунномодуляторов, биологически активных добавок и пр., в
которых, как правило, нет никакой необходимости. При этом фармацевтические
компании значительную долю средств тратят на продвижение ЛС сомнительной
эффективности, а не на исследование их эффективности и безопасности.
Научно-исследовательские и опытно-конструкторские работы (НИОКР) - это очень
дорогое предприятие, прибыль от которого не всегда очевидна, в то время как
расходы на навязчивую рекламу и продвижение ЛС, как правило, приносят
гарантированную прибыль. Врачебное сообщество не всегда может устоять перед
соблазном «заработка на продвижении нужных производителям лекарственным
препаратов». Далеко не каждый практикующий врач способен устоять перед
соблазном..., нужно только немножко усыпить свою совесть. Именно в сложившейся
ситуации необходимо формирование национальной стратегии рациональной
фармакотерапии.
Прежде чем определить направления стратегии рациональной фармакотерапии,
необходимо вспомнить об историческом опыте становления фармакологии. Мы довольно
часто отвергаем знания, которые были добыты предшественниками, мотивируя тем,
что они несовременны и не представляют интереса сегодня. В то время нельзя
отрицать того, что основа организации живой природы является белок,
следовательно, природа в своем развитии шла от формирования молекулы белка, до
целостного организма, совершенствуя его на всех этапах развития. Таким образом,
этот процесс шел в рамках нормальной физиологии. Все, что не вписывалось в
поступательное движение «нормального развития», являлось патофизиологическим и
отвергалось естественным отбором. Таким образом, биологическая система
современного человека (Homo sapiens) изначально создавалась как
саморегулирующийся, здоровый организм, не требующий лечебных вмешательств.
Однако в силу разных причин уже первобытный человек начал испытывать
различные болезненные ощущения, что послужило стимулом для поиска возможных
средств избавления от них. На протяжении многих веков для этих целей
использовали лечебные свойства продуктов жизнедеятельности растительного и
животного мира, а также минералы и различные их соединения. Следовательно,
история фармакологии восходит к истории появления человека на земле. Когда в
1894 г. сын немецкого аптекаря по фамилии Байер с целью избавления своего отца
от тяжелой формы подагры синтезировал ацетилсалициловую кислоту, которая оказала
достаточно выраженное лечебное действие. Вскоре были синтезированы снотворные
средства – веронал, мединал, люминал и др., что стало точкой отсчета «ксенобиотической
фармакологии», которая на протяжении ХХ века претерпела бурное развитие, периоды
фантастических надежд и пессимизма (Громов Л.А., 2012).
Современные успехи фармакологической науки тесно связаны с достижениями
физиологии и биохимии, клинических дисциплин и патофизиологии, химии синтеза
биологически активных веществ и физической химии. Взаимное интегрирование
перечисленных наук позволило насытить фармакологию огромным количеством
лекарственных препаратов, индивидуальный перечень которых в начале XXI
составляет более 10 тыс. препаратов. Поэтому перед практикующими врачами встала
необходимость ориентации в мировом «океане» существующих, и открываемых новых
лекарственных средств, что бы при назначении и использовании лекарственных
средств путь к здоровью пациентов был наиболее коротким и эффективным. по курсу
рациональной фармакотерапии.
Стратегия реформирование отечественной медицины. В настоящее время мы
являемся свидетелями и участниками вялотекущего процесса преобразований в
отечественной медицине в течение двух десятилетий, который, то набирает обороты
в одном направлении, но резко их снижает в другом. Таких примеров достаточно
много, в частности - это переход ПМСП на идеологию врача общей (семейной)
практики, подготовка медицинских сестер с высшим образованием, организация
полустационарных видов помощи в амбулаторно-поликлинических ЛПУ и т.п.
Наконец то стало понятно, что в условиях продолжающихся рыночных реформ
вернуться к прежним постулатам управления отраслью в виде жёсткого нормирования
«вся и всего», начиная от числа ЛПУ, больничных коек, врачей, медицинских сестер
и т.п. на некое число тысяч населения, а затем тратить огромные усилия на
выполнение планов нормирования - задача вполне осуществимая, но бессмысленная,
поскольку параллельно с государственным сектором производства медицинских услуг
уже вырос и сохраняет положительный трэнд негосударственный сектор, который
работает преимущественно исходя из рыночных критериев спроса и предложения.
В этой связи мы не хотели бы полностью исключать нормирование, как таковое из
процесса управления отраслью здравоохранения. Но перейти к обсуждению этого
вопроса с позиции нормирования Программы государственных гарантий оказания
населению бесплатной медицинской помощи, поскольку это несколько иное
нормирование, это нормирование не структурных элементов системы производства
медицинских услуг, а нормирование производственных показателей системы, т.е.
видов и объемов производства, производительности труда медицинского и иного
персонала ЛПУ с ориентацией на конечный результат.
В 2010 году распоряжением Правительства РФ от 11 ноября № 19540-Р была
утверждена программа «Развитие здравоохранения» на текущее десятилетий
(2010-2020 гг.), которая, как надеется большинство медицинских работников,
определяет основные направления реформ и «реперные точки» инновационного
развития системы охраны здоровья населения России. Эта программ была публично
представлена на коллегии Минздрава России Коллегия Минздрава России 28 сентября
2012 года.
Именно в этой Программе появились приоритетные направления модернизации
отрасли, которые сводились к нескольким принципам (рис. 3.3).
Профилактика заболеваний и формирование здорового образа жизни.
Развитие системы качественной и доступной медицинской помощи (в том числе
детям).
Обеспечение системы здравоохранения квалифицированным персоналом.
Разработка, внедрение и институционализация инновационных технологий.

Рис. 3.3. Государственная программа «Развитие
здравоохранения» РФ
Об источниках и уровне финансирования основных направлений программы
«Развитие здравоохранения» в последнее время говорится достаточно много на
разных уровнях. Сумма средств, заявленная на реализацию выше указанного проекта
в 2013-2020 гг., внушительна - 30 трлн рублей.
И, все-таки, при всей несомненной системности программы «Развитие
здравоохранения», по нашему мнению, существует высокий уровень рисков в
реализации этой программы в отдаленных Северо-Восточных провинциях России.
Именно в этих провинциях противоречивость политических и социально-экономических
реформ нашла зеркальное отражение в сложности проводимых преобразований в
системе здравоохранения. Это обусловлено многими факторами, которые можно
объединить в три основные группы:
несовершенство принципов финансирования медицинской помощи, неэффективное
использования выделенных ресурсов, господство административно-командных
методов управления;
появление новых проблем, связанных с переходом от государственной системы
здравоохранения к бюджетно-страховой с качественно новыми экономическими
отношениями в условиях рыночной экономики;
недооценка важности реформ системы здравоохранения, как важнейшего сектора
экономики Сибири и Дальнего Востока России.
В условиях недостаточного финансирования отрасли здравоохранения региона в
последнее десятилетие со всей остротой стал вопрос о необходимости ускоренного
перехода от экстенсивно ориентированной, распределительной системы ресурсного
обеспечения ЛПУ на интенсивные модели развития и экономические методы управления
(Дьяченко В.Г. с соавт., 2013). И, тем не менее, именно в этом программном
документе впервые за многие годы, наконец, были сформированы приоритеты и
целевые ориентиры модернизации отрасли отечественного здравоохранения (рис. 3.4.
и 3.5).

Рис. 3.4. Приоритеты развития в сфере здравоохранения РФ

Рис.3.5. Целевые ориентиры программы «Развитие
здравоохранения» РФ
Сложное международное положение России на фоне перманентного мирового
экономического кризиса, начавшегося в 2008-2009 гг. ставит перед отечественной
медициной новые задачи, которые весьма сложны для решения в рамках международных
оценок результативности системы, доступности и качества медицинской помощи в РФ
в сравнении с экономически развитыми странами (ОЭСР). Достигнуть уровня
показателей стран ОЭСР в ближайшее десятилетие, без внесения коренных изменений
в структуру производства медицинских услуг, в подготовку медицинских кадров в
отечественных учебных заведениях и изменение стиля управления отраслью, ̶
невозможно. Сегодняшнее медицинское и фармацевтическое образование не
соответствует потребностям отрасли, как на дипломном, так и на постдипломном
уровне. Кроме того, недостаточный уровень подготовки практикующих врачей, в том
числе и по вопросам клинической фармакологии, дополняется структурными
диспропорциями на рынке труда в отечественном здравоохранении и ростом уровня
платности медицинской помощи. В настоящее время пациенты в России, вынуждены
самостоятельно оплачивать часть затрат на медицинские услуги по сравнению с
пациентами в странах ОСЭР.
Согласно запланированным Минфином РФ расходам бюджетной системы на
здравоохранение, они должны вырасти в реальном выражении в 2015 г. по сравнению
с 2012 г. на 12,6% (если исходить из имеющегося в нашем распоряжении прогноза
Минэкономразвития, что накопленный индекс - дефлятор ВВП за 2013-2015 г.
составит 1,184). Относительно ВВП их доля к 2015 году составит 3,6% против 3,5%
в 2011 г. Документ предусматривает значительное сокращение расходов федерального
бюджета на здравоохранение: на 171,4 млрд. руб. или на 31 % в номинальном
выражении в 2015 году по сравнению с 2012 г. и предполагает, что одновременно
расходы на здравоохранение из бюджетов субъектов РФ (без учета межбюджетных
трансфертов из федерального бюджета и без платежей на ОМС неработающего
населения) вырастут на 39%. Согласно расчетам Минфина РФ, представлявшимся в
начале 2012 г., платежи на ОМС неработающего населения должны, во исполнение
законодательства об обязательном медицинском страховании, вырасти в 2015 г. на
53% в номинальном выражении по сравнению с 2012 г. Всего расходы из бюджетов
субъектов РФ (с учетом взносов на ОМС неработающего населения) должны будут
вырасти за указанный период на 49%. Нереальность такого роста совершенно
очевидна, учитывая что запланированное увеличение расходов консолидированных
бюджетов субъектов РФ составит 24% (Акиндинова Н.В., 2012).
По данным Минздрава, расчеты расходов бюджетной системы на здравоохранение,
представленные в рассматриваемом документе, содержат двойной счет затрат (в
расходах бюджета ФОМС и в расходах консолидированных бюджетов субъектов РФ) на
реализацию региональных программ модернизации здравоохранения в 2012 г. и части
затрат на содержание медицинских организаций в 2013-2015 гг., работающих в
системе ОМС в 2012 г. С учетом устранения двойного счета затрат, запланированные
расходы на здравоохранение, по оценке Минздрава, увеличатся в номинальном
выражении в 2015 г.по сравнению с 2012 г. всего лишь на 13% (с 2168,8 млрд. руб.
до 2452,5 млрд. руб. Это будет означать сокращение расходов на здравоохранение в
реальном выражении на 4,5%.
В то же время не только в России, но и в странах блока БРИКС (BRIC-Brazil,
Russia, India, China, South Africa), где отмечен самый высокий показатель
экономического роста, расходы на медицинские услуги на душу населения
значительно ниже, чем в странах ОЭСР. Это не позволяет эффективно поддерживать
разработку и выпуск современных лекарственных препаратов. По данным аналитиков,
отрасли здравоохранения России необходимо перераспределить свои расходы и
вкладывать больше средств в НИОКР по разработке и производству ЛС на раннем
этапе, чтобы справиться с ростом затрат на производство медицинских услуг.
Вполне естественно, что достижение целевых ориентиров государственных
программ по охране здоровья населения тесно связано с обеспечением стандартных
медицинских технологий доступными, безопасными и качественными лекарственными
препаратами и ситуацией на международном фармацевтическом рынке. А последний
демонстрирует стабильный рост. Только в 2011 году объем продаж достиг 1,08
триллиона долларов США. Ежегодный прирост составляет 7,8%. В то же время рост в
развитых странах оказался весьма незначительным, но совсем другая картина
наблюдалась в быстроразвивающихся странах. Объем продаж в Бразилии, Китае, Индии
и России) вырос на 22,6%, а в других 13 развивающихся странах – на 7,2%. Спрос
на лекарственные препараты на быстрорастущих рынках, на долю которых к 2020 году
будет приходиться 33% мирового ВВП, вырастет к этому моменту более чем в два
раза. Прогнозируемые объемы продаж в России в 2020 году составят порядка 45,1
млрд долларов США, тогда как в 2011 году этот показатель был равен 20,7 млрд
долларов США. Самый большой спрос на лекарственные препараты ожидается в Китае,
где объем продаж в 2020 году, согласно прогнозам, будет находиться на уровне
175,8 млрд долларов США.
Как ожидается, большая часть прогнозируемого роста объемов продаж в
фармацевтической отрасли в течение следующего десятилетия будет приходиться на
дженерики, а не на патентованную продукцию. Дополнительные расходы на
приобретение дженериков в России в 2020 году составят 10,9 млрд долларов США, а
на приобретение патентованной продукции – не превысят 3,9 млрд долларов США.
По данным аналитиков фармацевтического рынка, в настоящее время свыше 85%
бюджета отрасли здравоохранения в развитых странах идет на услуги в области
здравоохранения и менее 15% – на лекарственные препараты. Поэтому, если
фармацевтическая отрасль сумеет добиться снижения расходов на дорогостоящие
медицинские услуги и процедуры, то ее доля в общих расходах на здравоохранение
в этих странах может вырасти до 20% к 2020 году.
В быстроразвивающихся странах расходы на лекарства растут намного быстрее,
чем где бы то ни было. В совокупности этот показатель может достигнуть 499 млрд
долларов США в год к 2020 году против 205 млрд долларов США в 2011 году, так как
экономический рост и улучшение доступа к услугам здравоохранения стимулируют
рост спроса.
Основы стратегии рациональной фармакотерапии. В основе стратегии
рациональной фармакотерапии должен лежать персонализированный подход к
применению ЛС. В этой связи следует отметить, что рациональная фармакотерапия -
быстро развивающееся направление клинической медицины. Специалисты в области
современной фармакотерапии указывают на то, что уровень знаний в этой области
медицины обновляется на 100% каждые 3-5 лет, что стимулирует их поступательно
обновлять научную систему применения ЛС. В то же время рациональную
фармакотерапию относят к синтетическим направлениям современной медицины, она
базируется в основном на инновационных методах клинической диагностики,
методологии доказательной медицины и клинической фармакологии (Михайлов, И.Б.,
1999; Атрощенко И.Е., Атрощенко Е.С., 2004; Воробьев К.П., 2004; Дьяченко С.В.,
2010; Громов Л.А., 2012). В разные годы отечественные коллективы исследователей
по этой тематике подготовили для практикующих врачей серию руководств,
охватывающих основные направления современной медицины:
Яковлев В.П., Яковлев С.В. / Рациональная антимикробная фармакотерапия
А.А. Бунятян, В.М. Мизиков, Г.В. Бабалян, Е.О. Борисова / Рациональная
фармакоанестезиология
Е.А Егоров, В.Н. Алексеев, Ю.С. Астахов, В.В. Бржевский, А.Ф. Бровкина /
Рациональная фармакотерапия в офтальмологии
Чучалин А.Г. / Рациональная фармакотерапия заболеваний органов дыхания
Барер Г.М., Зорян Е.В., Агапов В.С., Афанасьев В.В. / Рациональная
фармакотерапия в стоматологии
И.М. Дедов, Г.А. Мельниченко, Е.Н. Андреева, С.Д. Арапова /Рациональная
фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ
В.А. Насонова, Е.Л. Насонов, Р.Т. Алекперов, Л.И. Алексеева /Рациональная
фармакотерапия ревматических заболевании
Кубанова А.А. /Рациональная фармакотерапия заболеваний кожи и инфекций,
передаваемых половым путем
Чазов Е.И., Беленков Ю.Н. / Рациональная фармакотерапия сердечнососудистых
заболеваний
В.Т. Ивашкин, Т.Л. Лапина / Рациональная фармакотерапия заболеваний
органов пищеварения
Ю.Б. Белоусов, К.Г. Гуревич / Клиническая фармакокинетика. Практика
дозирования лекарств
В современном понимании вопроса выделяют несколько видов фармакотерапии:
этиотропную (направлена на искоренение причины заболевания);
патогенетическую (воздействует на пути развития заболевания);
заместительную (вводимые лекарственные препараты компенсируют жизненно
важные субстраты, синтез которых в организме затруднён или отсутствует);
симптоматическую (блокирует отдельные синдромы или симптомы, отягощающие
жизнь больного);
профилактическую (направлена на предупреждение развития острого процесса
или удлинение ремиссии).
Связь между клинической фармакологией и фармакотерапией настолько тесная, что
порой трудно провести между ними грань, так как они базируются на общих
принципах, ставят перед собой общие цели и задачи - проведение эффективной,
грамотной, безопасной, рациональной, индивидуализированной и экономной терапии.
Практикующий врач определяет цель, которую планирует достигнуть у конкретного
пациента с помощью реализации нескольких задач.
Определение показаний к фармакотерапии.
Выбор лекарственного средства или комбинации нескольких ЛС.
Выбор путей и способов введения препарата.
Определение индивидуальной дозы и режима дозирования ЛС.
Коррекция режимов дозирования ЛС в процессе лечения.
Выбор критериев и сроков мониторинга результатов лечения.
Обоснование длительности применения ЛС.
Определение показаний, сроков и технологии отмены ЛС.
Таким образом, принцип рациональности лежит в основе построения стратегии и
тактики фармакотерапии в конкретной клинической ситуации, у конкретного
пациента, анализ которых позволяет обосновать выбор наиболее эффективных ЛС,
лекарственных форм, доз и путей введения препарата, а также предполагаемую
длительность фармакотерапии. Длительность фармакотерапии определяют с учётом не
только предполагаемой динамики болезни, но и ожидаемой динамики
фармакологического эффекта и возможности формирования различных видов
лекарственной зависимости.
Именно в этой ситуации важным моментом является определение уровня
эффективности, т.е. соотношения затрат (стоимости) лечения и уровень достижения
конечных результатов (выздоровления) в максимально короткие сроки. С точки
зрения эффективности важным фактором является уточнение момента, когда
применение лекарственных средств не показано. К таким случаям относятся варианты
течения заболевания, когда оно протекает достаточно легко и существенно не
влияет на качество жизни пациента, а прогноз исхода заболевания не зависит от
применения ЛС. Именно к этим случаям следует отнести варианты, когда
нелекарственные способы лечения более успешны, будучи безопасными, либо имеют
преимущества или неизбежны (например, необходимость экстренной хирургической
операции).
В условиях широкого и постоянно увеличивающегося числа лекарственных средств
на фармацевтическом рынке для практикующего врача весьма сложным становится
выбор наиболее эффективного лекарственного препарата для конкретного пациента в
конкретной ситуации. Для рационального выбора лекарственных средств существуют
четыре критерия, разработанные ВОЗ, по которым оцениваются как целые
фармакологические группы, так и отдельные лекарственные средства:
эффективность, безопасность, приемлемость и стоимость. Использование
этих критериев позволяет преодолеть проблему рационального выбора ЛС для
конкретного пациента.
Эффективность. Когда практикующий врач оценил риск болезни у данного
больного или, если тот уже болен, сформулировал индивидуальный прогноз, он
должен спросить себя: можно ли улучшить положение? Во многих случаях
патологический процесс затухает сам собой (самоизлечивающиеся болезни), и все,
что необходимо, — это выбрать между простым наблюдением и непродолжительным
симптоматическим лечением. Столкнувшись с серьезной болезнью и обдумывая, к
какому методу лечения прибегнуть, врач должен обратиться к такой характеристике
метода, как эффективность (Воробьев К.П., 2004; Classen DC., 1998), поможет ли
данный метод данному больному? Но это еще не все. От практикующего врача все
чаще требуется ответ на вопрос о рентабельности выбранного лечебного метода. Как
оценить эффективность лечебного метода? Обычно мы полагаемся на рекомендации
экспертов и выбираем метод, который считается наилучшим, — метод выбора. Откуда
берутся эти рекомендации? Заключения об эффективности того или иного лечебного
метода имеют два источника клинические испытания и врачебный опыт (Ригельман
Ричард К., 1994).
Первым и основным критерием для выбора является эффективность
фармакологической группы лекарственных средств или отдельного препарата при
лечении конкретного заболевания. При оценке эффективности учитываются
фармакодинамические и фармакокинетические свойства лекарственных средств. Чтобы
быть эффективным, лекарственное средство должно достигать необходимой
концентрации в плазме крови или тканях, а режим приема лекарственного средства –
обеспечивать должную концентрацию препарата на должное время.
Основным фактором, определяющим специфическое действие ЛС, принято считать
действующее вещество (или комбинацию веществ) и его дозу. Благодаря химической
структуре молекулы биологического активного вещества, его физическим и
химическим свойствам формируется основное специфическое, а вместе с тем и
побочное воздействие на определенные функции органов и систем макроорганизма.
Молекулы органических веществ с нормальной, разветвленной или замкнутой цепью,
содержащие галогены, гидроксильные, аминогруппы или другие заместители, двойные
связи (и различное их чередование), различную молекулярную массу или другие
структурные отличия, способны оказывать различное воздействие на биологическую
систему. Хотя в клинической практике известны случаи, когда сходное воздействие
на организм обусловливают вещества различной химической структуры (например,
прижигающее действие кислот и щелочей) или близкие по химическому строению
вещества вызывают различную реакцию макроорганизма (например, соли бария),
однако эти отклонения от общих правил и закономерностей можно объяснить
результатом «интимного» поведения вещества в организме, которое и обусловливает
различную ответную реакцию биосистемы, формирует различное проявление лечебной
эффективности или побочного действия.
В глобальном плане в настоящее время особую актуальность приобретает проблема
оптимизации расходов на организацию рациональной фармакотерапии. В отечественной
медицине сложилась достаточно сложная ситуация, поскольку хаотично
складывающийся фармацевтический рынок способствует тому, что у медицинских
учреждений часто отсутствуют методология и практика оптимального выбора
лекарственных препаратов, в том числе и при централизованном обеспечении.
Нередко финансовые средства тратятся на препараты, не обладающие доказанной
эффективностью или имеющие существенно более дешевые генерические аналоги.
Агрессивная маркетинговая политика фирм-производителей и отсутствие системных
исследований в области рационального применения лекарственных средств, при
слабой мотивации у практикующих врачей и организаторов здравоохранения приводят
к тому, что зачастую стоимость лечения оказывается завышенной, а его
эффективность низкой.
Безопасность. Критерий безопасность включает в себя вероятность
развития нежелательных реакций и токсичность лекарственных средств. Относительно
фармакотерапии проблема безопасности связана в первую очередь с наличием или
отсутствием системы управления качеством производства медицинских услуг в
конкретном лечебном учреждении. Реализация технологии TQM (всеобщего управления
качеством) в рамках международных требований к менеджменту качества (ИСО
9001:2000), а так же российским аналогом (ГОСТ Р ИСО 9001 - 2001) позволяет
снизить число отклонений от стандартных технологий фармакотерапии, которые часто
трактуются как ошибки при производстве медицинских услуг.
Проблема медицинских ошибок вообще и врачебных ошибок при лекарственной
терапии в частности до настоящего времени в отечественной медицине, как правило,
в профессиональном сообществе до последнего времени замалчивалась. Практикующие
врачи и руководители ЛПУ стараются избегать обсуждения данной темы, кроме того
она редко находит отражение на страницах медицинской печати (Дьяченко В.Г.,
2007). К числу ошибок при производстве медицинских услуг относят все случаи,
связанные с использованием лекарственных препаратов с нарушениями инструкции по
их применению (Thomas P., Lombardi D., 2005). По данным Classen et аl. (1997,
2000), полученным при активном мониторинге использования лекарств в стационаре,
среди типов врачебных ошибок в медицинской практике лидирующими являются ошибки
выбора врачом лекарственного препарата и его дозы (Лепахин В.К., Астахова А.В.,
Овчинникова Е.А., Овчинникова Л.К.,2002 ). Такого типа ошибки составили 56%.
Второе место заняли врачебные ошибки, связанные с некорректным изменением дозы и
длительностью применения лекарственных средств - 34%. На долю неблагоприятных
побочных эффектов из-за ошибок, допущенных средним медицинским персоналом и
фармацевтическими работниками больничной аптеки, приходилось 10% неблагоприятных
побочных эффектов.
Неблагоприятные побочные реакции, возникающие в результате врачебных ошибок,
являются потенциально предотвратимыми, поскольку их можно избежать при
рациональном использовании лекарственных средств. Основу профилактики
неблагоприятных побочных эффектов лекарственных препаратов, в том числе
связанных с врачебными ошибками, составляет их выявление, последующий анализ и
разработка предложений по решению проблемы. Решения указанных задач возложено на
организованные в большинстве стран мира специальные службы контроля безопасности
лекарств (фармаконадзора) (Астахова А.В., Лепахин В.К., 2004).
Кроме того, при оценке этого критерия необходимо уделять особое внимание так
называемым «группам риска» пациентов. Среди факторов повышенного риска
реализации рациональной фармакотерапии являются:
Беременность
Лактация
Детский возраст
Пожилой и старческий возраст
Нарушение функции почек и печени
Лекарственная аллергия в анамнезе
Параллельное лечение другими лекарственными средствами
Что бы понимать вероятность возникновения несчастного случая при проведении
фармакотерапии, можно сопоставить уровень риска вследствие авиакатастроф и
проведения фармакотерапии (рис. 3.6). При таком сопоставлении становится
понятным тезис о том, что риски нежелательных эффектов при проведении
фармакотерапии несравнимо выше, рисков связанных с авиационными перелётами.
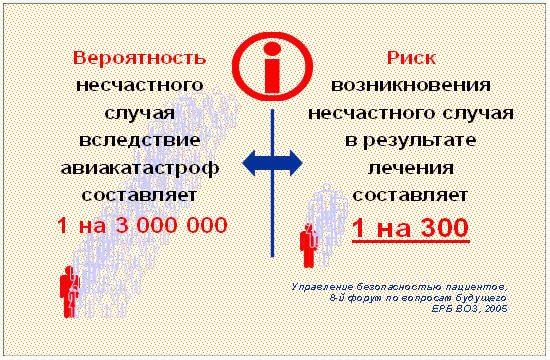
Рис. 3.6. Сопоставление риска возникновения несчастного
случая вследствие авиакатастроф и в результате лечения (ЕРБ ВОЗ, 2005)
Приемлемость. Критерий приемлемости включает в себя противопоказания
к назначению, фармакологическое взаимодействие с другими лекарствами, степень
удобства в применении. Практикующий врач, формируя индивидуальный выбор ЛС по
категории приемлемость, должен избрать ЛС из группы имеющей минимальное
количество противопоказаний и лекарственных (пищевых) взаимодействий, удобные
лекарственные формы и различные дозировки.
Противопоказания определяются фармакологическими эффектами лекарственного
средства, индивидуальными особенностями организма пациента, а также наличием у
него сопутствующих заболеваний. Индивидуализация фармакотерапии предполагает,
что при выборе ЛС лечащий врач с одной стороны обратится к личности пациента,
его конституции и вероятным генотипическим особенностям (Лильин Е.Т., Мексин
В.А., Ванюков М.М., 1981; Лильин Е.Т., 1984). С другой стороны следует учитывать
некоторые фармакологические эффекты лекарственных средств, исходя из
профессиональных категорий пациентов. А именно, недопустимо назначение
снотворных или седативных лекарственных средств лицам, работа которых требует
быстрых реакций - водителям, авиадиспетчерам или оперирующим хирургам.
Особую проблему представляет взаимодействие лекарственных средств. При этом
необходимо учитывать возможное взаимодействие лекарственного препарата не только
с теми лекарственными средствами, которые уже получает пациент, а также с
пищевыми продуктами и напитками, особенно алкогольными. Так, скорость всасывания
изменяется при изменениях рН под влиянием антацидных средств, т.к. они повышают
рН желудочного содержимого и увеличивающие диссоциацию кислот (антикоагулянтов,
некоторых САА, салицилатов, бутадиона), а также снижают их растворимость в жирах
и замедляют всасывание. Этот эффект антацидных средств оказывается достаточным,
чтобы полностью предотвратить снотворное действие барбитуратов.
Имеет значение и прямое взаимодействие ЛС в кишечнике. Тетрациклины образуют
хелаты с металлами, поэтому в присутствии препаратов кальция, магния в
кишечнике, а также алюминий- содержащих антацидных средств их всасывание может
существенно уменьшаться. В молоке количество кальция настолько велико, что при
приеме тетрациклинов его употребление рекомендуется ограничить. Значительно
снижается всасываемость тетрациклинов в присутствии железа. Или взаимодействие в
процессе всасывания. Некоторые ЛС (фенформин, мефенамовая кислота), токсически
воздействуя на слизистую оболочку ЖКТ, могут нарушать всасывание других
препаратов, а также некоторых ингредиентов пищи. Кроме того ЛС могут
взаимодействовать непосредственно в плазме (протамин и гепарин, деферроксамин и
железо, димеркапрол и мышьяк);
Существует проблема взаимодействие за места связи с белками плазмы. При
использовании двух и более ЛС, одно из которых обладает меньшим сродством к
белку, происходит его вытеснение. Если препарат активен, то он может вытеснить
ранее введенное ЛС из мест связи с белками, и тогда концентрация свободной
фракции первого препарата увеличивается с усилением фармакологической активности
(салицилаты, бутадион, клофибрат вытесняют из связи с белком антикоагулянты
непрямого действия и увеличивают частоту внутренних кровотечений). Кроме того,
ЛС, влияющие на кровоснабжение органов и тканей, могут нарушать распределение
других препаратов (у больных с застойной ССН при назначении спазмолитических
средств в сочетании с кардиотоническими возрастает эффект диуретиков).
При назначении лекарственных препаратов следует учитывать индукцию ферментов.
Индукторами ферментов печени являются, снотворные средства (барбитураты,
хлоралгидрат), транквилизаторы (диазепам, хлордиазепоксид, мепробамат),
нейролептики (аминазин, трифтазин), противосудорожные (дифенин),
противовоспалительные (бутадион амидопирин) средства, хлорированные инсектициды
(дихлордифенилтрихлорэтан (ДДТ), пищевые добавки, алкоголь, кофе. В небольших
дозах некоторые ЛС (фенобар6итал, бутадион, нитраты могут стимулировать
собственный метаболизм (аутоиндукция). При совместном назначении двух ЛС, одно
из которых индуцирует печёночные ферменты, а второе метаболизируется в печени,
дозу последнего необходимо увеличить, а при отмене индуктора — снизить.
Классический пример такого взаимодействия — сочетание антикоагулянтов непрямого
действия и фенобарбитала. Доказано, что в 14% случаев причина кровотечений при
лечении антикоагулянтами — отмена ЛС, индуцирующих микросомальные ферменты
печени.
Взаимодействие на различных уровнях регуляции происходит при независимом друг
от друга влиянии ЛС на различные органы или ткани, образующие часть
физиологической системы; возможна также блокада или стимуляция последовательных
этапов биологического процесса. Самое простое взаимодействие происходит между ЛС
и жидкостями, которыми их запивают. Установлено, что если принимать ЛС с
количеством жидкости, превышающим 200 мл, то всасывание ЛС в кишечнике
происходит значительно быстрее, чем препаратов, принятых с количеством воды
менее 25 мл. Этот факт объясняют тем, что растворённое в жидкости гидрофильное
ЛС распределяется на большей площади кишечного эпителия и лучше адсорбируется на
протяжении всей тонкой кишки. ЛС также взаимодействуют с компонентами пищи -
может возникать замедление, ускорение и нарушение всасывания ЛС в кишечнике.
Замедление всасывания обусловлено тем, что препарат (парацетамол, фуросемид,
фенобарбитал, эритромицин), смешиваясь с пищей, всасывается менее интенсивно.
Кроме того, следует учитывать и степень удобства приема препарата.
При оценке степени удобства в применении надо стараться выбирать препараты,
которые будут просты и удобны в применении. Для пациента наиболее приемлемым
будет использование препарата, обладающего высокой биодоступностью при приеме
внутрь и пролонгированным эффектом, что позволит применять его 1-2 раза в сутки.
Удобнее препараты, не требующие особых условий хранения. Следует учитывать, что
некоторые лекарственные формы не удобны для применения в старческом или раннем
детском возрасте. Таким образом, с точки зрения лечащего врача в применении
удобен лекарственный препарат, обладающий минимальным количеством
противопоказаний, лекарственных и пищевых взаимодействий и представленный на
рынке в виде различных лекарственных форм и дозировок. Однако для пациента
весьма важное значение имеет стоимость назначенного ЛС.
Стоимость – это важный фактор, влияющий на выбор того или иного
препарата и тактики лечения. Из двух препаратов с примерно равной клинической
эффективностью и безопасностью выбирают с более низкой ценовой характеристикой.
При этом учитывается не стоимость одной дозы или упаковки лекарственного
препарата, а стоимость всего курса лечения. В стоимость лечения также входят
цены расходных материалов (шприцы, капельницы, перевязочные материалы и т.п.),
профессиональных медицинских услуг, медикаментозных средств, необходимых для
совместного применения (растворители, вазоконстрикторы и т.п.).
При переходе к рыночным отношениям и экономическим принципам управления
производства медицинских услуг возникла потребность в расчете экономической
эффективности проводимой фармакотерапии, когда делят чистую стоимость лечения
(общая стоимость минус сумма, сэкономленная в результате предотвращения
возможных осложнений) всех больных с данным заболеванием на суммарную
длительность сохраненной нормальной (качественной) жизни. Полученное число
показывает, сколько надо потратить, чтобы среднестатастический больной прожил
один дополнительный год нормальной жизни. Экономисты подсчитали, что некоторые
из наиболее эффективных методов лечения, например гипотензивная терапия,
обходятся меньше чем в 10 тыс. долларов США за год сохраненной нормальной жизни.
В то же время многие рутинные процедуры обходятся в 10–15 тыс. долларов за год
сохраненной нормальной жизни. Стоимость новых методов лечения достигала в
последнее время 25-100 тыс. долларов за год сохраненной нормальной жизни и даже
более (Ригельман Р.К., 1994).
Оперируя понятием рентабельности применения ЛС, лечащий врач должен четко
сознавать, что после подсчета всех затрат еще предстоит решить, нужны ли они.
Экономию затрат обеспечивает применение такого лекарственного препарата, который
(по сравнению с другими) сокращает издержки на достижение того же или даже
лучшего результата лечения. Новые лекарственные препараты внедряют в практику
после того, как их эффективность доказана в отношении конкретного заболевания.
Несмотря на высокую стоимость оно может быть рентабельным — дополнительные
затраты оправданы дополнительной пользой. Когда новое средство внедрено в
практику, практикующие врачи, как правило, начинают расширять показания к его
применению, распространяя их на все новые клинические ситуации.
Таким образом, процесс принятия решений при проведении фармакотерапии у
конкретного пациента предусматривает клиническое прогнозирование, оценку
эффективности, рентабельности и безопасности лечения, определение его тактики и,
наконец, анализ запланированных результатов. В предыдущие годы работы по
сравнению эффективности различных методов лечения и применения ЛС были
достаточно немногочисленными, поскольку предполагалось, что каждый практикующий
врач посоветовавшись с тем или иным специалистом, сам взвесит плюсы и минусы
альтернативных назначений, причем, как правило, не задумываясь об их стоимости.
Финансовая сторона дела была оставлена на усмотрение администрации клиники и
экономистов. Однако в последние годы эффективность фармакотерапии все чаще
сопоставляется с затратами. Теперь каждый лечащий врач должен хорошо разбираться
в том, как оценить рентабельность лечения, т. е. соотношение его стоимости и
эффективности, и знать, какие медицинские, социальные и экономические риски
сопровождают нерациональное применение лекарственных средств.

