Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
6.3. Алгоритм проведения экспертизы использования
лекарственных средств в ЛПУ амбулаторного профиля
Методологические аспекты качества, безопасности и эффективности медицинской
помощи населению в условиях амбулаторно-поликлинических учреждений весьма
актуальны сегодня в связи с необходимостью обеспечения государственных гарантий
по оказанию бесплатной медицинской помощи, обеспечению ее доступности. В
условиях ограниченных финансовых ресурсов внедрение ресурсосберегающих
технологий в виде расширения видов и объемов амбулаторной помощи населению
становится задачей номер один.
Последние десятилетия характеризуются возрастающим потреблением лекарственных
препаратов населением всех стран мира. В России также сохраняются мировые
тенденции. Ряд авторов считает, что система организации лекарственной помощи в
ЛПУ запрограммирована на случайные ошибки. Контроль качества лекарственной
помощи в этих условиях является важной частью системы TQM, а обеспечение
населения клинически и экономически эффективными и безопасными ЛС является
актуальной проблемой, решение которой во многом зависит от уровня стандартизации
фармакотерапии.
Если провести анализ заболеваемости по обращаемости любой территориальной
поликлиники обслуживающей все возрастные группы населения, причем совсем не
важно, где она расположена ─ в центре «региональной столицы» или в небольшом
муниципальном образовании, то первое место займут пациенты, которые обращаются
со вполне стандартным набором симптомов: лихорадка, кашель, насморк, общее
недомогание, головная боль и пр. Это, как правило, болезни органов дыхания ─
МКБ-10 Класс Х (J00 ─ J99).
Причем чаще всего врачу амбулаторного профиля приходится иметь дело с так
называемыми острыми респираторными инфекциями (ОРИ). Последующие места занимают
пациенты, которые обращаются по поводу различных сердечнососудистых расстройств,
повышения артериального давления и сопутствующих ему болям в области сердца,
головной боли и пр. ─ МКБ-10 Класс IX (100-199)
Болезни системы кровообращения, а так же болезни костно-мышечной системы,
мочеполовой системы, органов пищеварения и т.п. Тем не менее, во многих случаях
распространенных заболеваний перед лечащим врачом стоит проблема ответа на
вопрос: «Назначать или не назначать лекарственную терапию?». Именно на этом
этапе совершается значительное число отклонений от существующих клинических
рекомендаций и стандартных технологий (протоколов) оказания медицинской помощи.
В целом, проблема отклонений от стандартных технологий в амбулаторных
условиях при проведении фармакотерапии, которая весьма остро стоит при изучении
причинно-следственных связей формирования осложнений, в значительной мере
зависит от уровня обеспечения территориальных поликлиник врачебными кадрами в
первую очередь, и лишь во вторую очередь зависит от уровня их подготовки. В
большинстве субъектов РФ пока не сформирована система регистрации
неблагоприятных побочных реакций при применении ЛС, хотя в отечественной
медицине имеется первый опыт такой работы. Динамика поступлений спонтанных
сообщений о неблагоприятных побочных реакциях применения ЛС в 2006–2008 гг.
выглядела следующим образом: больше всего сообщений было получено на
антибактериальные препараты, на втором месте – антиконвульсанты, что совпадает с
общемировыми тенденциями (рис. 6.8).
Поскольку, по мнению многих врачей и пациентов, применение антибактериальных
препаратов (АБП) в амбулаторных условиях является вполне рутинной процедурой, то
и число осложнений при их применении велико. Только по данным предварительного
мониторинга, их число выходит на первое место в структуре неблагоприятных
эффектов при применении ЛС. Это накладывает свой отпечаток на динамику числа
пациентов, страдающих заболеваниями, вызванными различными медицинскими услугами
и неблагоприятными реакциями на лекарственные средства. Дефицит кадров врачей
ПМСП в ЛПУ стимулирует формирующуюся идеологию самолечения у пациентов.
Большинство ЛС можно свободно приобрести в аптеках и применять их без
рекомендации лечащего врача.
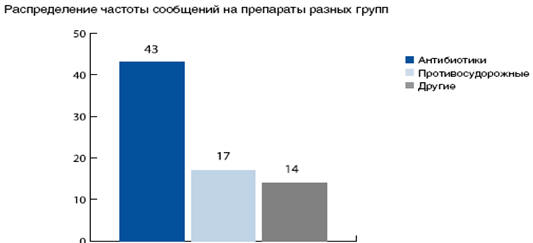
Рис. 6.8. Структура спонтанных сообщений о неблагоприятных
побочных реакциях применения ЛС
В значительной части отечественных ЛПУ формируется благодатная почва для
самолечения больных АБП при наличии т.н. простудных заболеваний.
Бесконтрольность антибактериальной терапии заложена в дефектности самой
первичной медико-санитарной помощи, поскольку во многих населенных пунктах на
этом уровне работает или фельдшер, или врач-совместитель. В конечном итоге
пациент должен выстоять несколько часов в очереди на прием в поликлинике именно
к тому самому участковому врачу, который за 15 минут, отпущенный на прием,
должен выслушать его, осмотреть, выписать рецепт, дать советы и все это записать
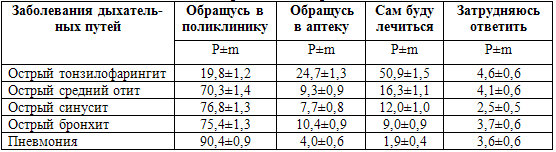
в амбулаторную карту. Анализ опросов более тысячи пациентов (1098) показал, что
в значительной части случаев, например, острого тонзиллофарингита респонденты
склонны к самолечению (50,9±1,5%) или обращению в аптеку самостоятельно
(24,7±1,3%) и только 19,8±1,2% собирались обратиться в поликлинику (табл. 6.15).
Таблица 6.15. Мнение пациентов по поводу получения
медицинской помощи при заболеваниях дыхательных путей, требующих применения
антибактериальной терапии (%)
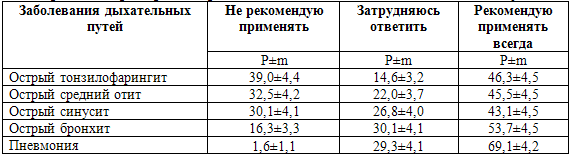
Учитывая, что пациенты принимает решения о применении ЛС или самостоятельно,
или после совета с работниками аптек (провизоры и фармацевты) последним были
заданы вопросы аналогичные тем, на которые уже отвечали пациенты. Ответы,
полученные от этой группы респондентов, которые дают информацию об ЛС своим
покупателям, в отдельных случаях исчерпывающего плана, стали почвой для
размышлений (табл. 6.16).
Таблица 6.16. Мнение провизоров и фармацевтов о
необходимости использования антимикробных препаратов при лечении заболеваниях
дыхательных путей
Самолечение пациентов и выбор АБП по совету работника аптечного учреждения −
это две стороны одной медали, которая является «ящиком Пандоры» лекарственной
терапии. Многие пациенты сами открывают этот «ящик» нимало не задумываясь о
последствиях этого шага.
Поскольку безопасных лекарственных препаратов не существует в принципе,
следовательно, самолечение АБП − действия далеко не безопасные, могущие привести
к печальным для пациента последствиям. Что и происходит в реальных условиях, но
пациенты продолжают применять ЛС самостоятельно и тиражируют десятки и сотни
тысяч раз одну и ту же ошибку − использование антибиотиков
при острых респираторных вирусных инфекциях.
Таким образом, проблема самолечения пациентов, значительный уровень дефицита
врачебных кадров в амбулаторно-поликлинических медицинских учреждениях,
особенности ведения первичной документации, отсутствие в штатных расписаниях
большинства поликлиник должностей клинических фармакологов затрудняют проведение
экспертизы качества фармакотерапии пациентов в амбулаторных условиях.
Проведение аудита/экспертизы использования ЛС в ЛПУ амбулаторного профиля
осуществляется условно у двух категорий граждан:
Пациенты, получающие лекарственные препараты за полную стоимость.
Пациенты, получающие лекарственные препараты в рамках на льготных условиях
(системы обеспечения необходимыми лекарственными средствами – ОНЛС).
Проведение экспертизы использования лекарственных препаратов у пациентов,
получающие лекарственные препараты за полную стоимость, практически не
отличается от проведения экспертизы указанных в разделе 6.2.6., кроме некоторых
моментов, которые следует учитывать при её проведении в условиях
амбулаторно-поликлинических ЛПУ. В то время как осуществление экспертизы
использования лекарственных препаратов у льготных категорий пациентов имеют
существенные различия именно в алгоритме отбора амбулаторных карт.
Проведение оценки рациональности использования лекарственных препаратов в
системе ОНЛС достаточно сложная задача. Это связано со следующими объективными
причинами:
Несовершенство программного продукта в рамках персонифицированного учета в
системе ДЛО граждан. В реальной ситуации с помощью «прикладного программного
комплекса» есть возможность подсчета финансовых затрат и числа выписанных
рецептов на льготного за 1 месяц, однако отсутствует возможность реальной
оценки всего объема проводимой фармакотерапии за истекший год. В то же время
ЛПУ не имеет возможности получения информации о пациенте, которому был выписан
рецепт (получен ли препарат в аптечном учреждении, не обратился ли пациент
повторно за выпиской рецепта на уже выписанный препарат к другому врачу ЛПУ и
т.д)..
Значительный объем анализируемой информации.(Ежегодно в средне
статистическом субъекте РФ выписывается несколько МЛН рецептов, что делает
нереальными попытки оценки рациональности выписки ЛС.
Недостаточный уровень знаний экспертами ЛПУ, СМО, ТФОМС возможностей
прикладных программных продуктов персонифицированного учета граждан в системе
ДЛО;
Дефицит кадровых ресурсов сертифицированных экспертов КМП;
Дефицит бюджета времени у представителей контролирующих подразделений для
осуществления аудита/экспертизы использования лекарственных средств в ЛПУ
амбулаторного профиля.
В этой связи, формирование четкого алгоритма работы аудитора, во многом
позволит сократить время проведения экспертиз и получить адекватные результаты
(рис. 6.9).
Первым шагом в выполнении данной работы, будет разработка перечня первичных
документов, которые можно без особых трудностей запросить в ЛПУ и ТФОМС.
Следовательно, они должны быть либо отчетными, либо легко формируемыми на базе
программного обеспечения системы ДЛО.
В качестве минимального списка могут быть использованы следующие первичные
документы:
Паспорт врачебного участка ЛПУ, с указанием нозологических форм
заболеваний;

Рис. 6.9. Создание системы мониторинга использования
лекарственных препаратов в амбулаторном секторе
Список отсроченных рецептов с разбивкой по наименованиям лекарственных
препаратов;
Стандарты оказания медицинской помощи ЛПУ;
База данных по обслуженным рецептам льготной категории населения
получающих медикаменты в рамках системы ОНЛС.
В зависимости от поставленных задач экспертиза может проводиться по трем
основным направлениям:
Выделение наиболее затратных ЛС методом АВС - анализа финансовых затрат и
экспертиза обоснованности и правильности использования наиболее дорогостоящих
препаратов непосредственно по амбулаторным картам.
Выделение ЛС наиболее часто используемых для лечения пациентов методом АВС
- анализа количества использования ЛС с последующим применением ATC/DDD–методологии
и экспертиза обоснованности и правильности использования наиболее часто
назначаемых ЛС непосредственно по амбулаторным картам;
Случайный отбор пациентов и/или врачей для проведения экспертиз
рациональности назначения и выписки ЛС, с последующим, так же как и в
предыдущих направлениях, проведением анализа рациональности назначения и
выписки лекарственных препаратов по амбулаторным картам.
Данная методика позволяет значительно сократить время, затрачиваемое на
анализ первичной медицинской документации экспертом, так как, еще до выхода в
ЛПУ, по СНИЛСам производится отбор амбулаторных карт, которые будут представлены
на экспертизу.
Для формирования базы данных по выписанным рецептам необходимо получить базу
данных выписанных рецептов в ЛПУ. Наиболее оптимальным периодом снятия базы
данных выписанных рецептов является временной период 3 месяца (квартал). Это
обусловлено временем выполнения запроса базы данных. Если эксперт сформирует
запрос за 1 год, то время получения запрашиваемой базы будет составлять 30-40
минут. Формирование же отчета за 3 мес. (квартал) осуществляется, как правило,
за 3-5 минут. Другое ограничение обусловлено количеством выписанных рецептов в
базе, так если база состоит из 20 тысяч рецептов, то программный комплекс
MS Excel, может работать с
ошибками и требовать открытия базы в программном комплексе
Access.
Следующим шагом работы является формирование в MS
Excel базы данных выписанных рецептов, необходимой для
формирования списка амбулаторных карт для проведения экспертизы. Время,
затрачиваемое на формирование базы данных из 3-8 тысяч рецептов, составляет
около 5 минут.
Следующий шаг проведения экспертизы является формирование списка амбулаторных
карт в зависимости от поставленных задач перед экспертом администрацией.
Отбор амбулаторных карт для выявления фактов оказания медицинской помощи в
неполном объеме и не выполнения стандартов.
Отбор амбулаторных карт для выявления полипрагмазии.
Отбор амбулаторных карт на предмет прохождения рецептов через КЭК ЛПУ.
Отбор амбулаторных карт на необоснованное выписывание рецептов
(фильтрация).
Отбор амбулаторных карт на выявление фактов перераспределения оплаты
оказания медицинской помощи.
Отбор амбулаторных карт для получения представления о выполнении
стандартов оказания медицинской помощи.
Отбор амбулаторных карт для выявления фактов оказания медицинской помощи в
неполном объеме и не выполнения стандартов. Оказание медицинской помощи
в не полном объеме, а также отсутствие непрерывности лечения наиболее просто
отслеживать на хронической патологии – артериальной гипертензии, ишемической
болезни сердца и.т.д. В сформированной базе выписанных рецептов, с помощью
автофильтра выбираем тех пациентов которым были выписаны по 1-2 рецепта за
исследуемый период. У больных с вышеуказанной патологией как правило назначается
«минимум» 2 препарата. Соответственно, если за три месяца выписаны 1-3 рецепта,
то, вероятно, клинический стандарт выполнен не в полном объеме, или не
соблюдался принцип непрерывности и преемственности лечения. Далее выбранные
СНИЛС копируются, распечатываются и представляются в регистратору для выборки
нужных амбулаторных карт.
Отбор амбулаторных карт для выявления полипрагмазии. По аналогичному
сценарию осуществляют отбор амбулаторных карт для выявления фактов полипрагмазии.
Однако в «автофильтре» выбирают максимальное количество выписанных рецептов за
исследуемый период времени.
Отбор амбулаторных карт на предмет прохождения рецептов через КЭК.
Параллельно с проведением выборки амбулаторных карт на предмет фактов
полипрагмазии, осуществляется оценка работы КЭК ЛПУ, по формальным признакам
указанных в приказе Министерства здравоохранения и социального развития РФ от 12
февраля 2007 г. N 110 «О порядке назначения и выписывания лекарственных
препаратов, изделий медицинского назначения и специализированных продуктов
лечебного питания» (с изменениями от 27 августа 2007 г., 25 сентября 2009 г., 20
января 2011 г.).
Так в пункте 3.4. «Назначение лекарственных препаратов гражданам в рамках
оказания государственной социальной помощи и гражданам, имеющим право на
получение лекарственных препаратов бесплатно и со скидкой, производится по
решению врачебной комиссии в случаях:
а) одномоментного назначения пяти и более лекарственных препаратов одному
больному;
б) назначения наркотических средств, психотропных веществ, иных лекарственных
препаратов, подлежащих предметно-количественному учету, анаболических
стероидов».
В пункте 2.4.2. лечащим врачом или врачом-специалистом только по решению
врачебной комиссии медицинской организации:
на лекарственные препараты, назначаемые лечащим врачом и
врачами-специалистами, одному больному в количестве пяти наименований и более
одномоментно (в течение одних суток) или свыше десяти наименований в течение
одного месяца;
на лекарственные препараты в случаях нетипичного течения болезни, при
наличии осложнений основного заболевания и/или сочетанных заболеваний, при
назначении опасных комбинаций лекарственных средств, а также при
индивидуальной непереносимости.
Затем, как и в предыдущем исследовании в «автофильтре» выбирают максимальное
количество выписанных рецептов за исследуемый период времени.
Далее отслеживают дни выписки более 5 рецептов за одно
число, либо более 10 рецептов за 1 месяц. При этом Ф.И.О. пациента с датой
выписки рецепта сравнивают с журналом КЭК. В случае отсутствии записи в журнале
КЭК о данном больном – осуществляется экспертиза амбулаторной карты.
Отбор амбулаторных карт на необоснованное выписывание рецептов (фильтрация).
Выбор амбулаторных карт осуществляется с помощью функции «автофильтр»,
но фильтрация в отличии от предыдущих вариантов устанавливается не на количество
выписанных рецептов а на именование лекарственных препаратов. В перечне
лекарственных препаратов осуществляется отбор либо препаратов с не доказанной
эффективностью (милдронат, триметазидин, финастерид и.т.д.). Либо отбирают
препараты, которые наиболее часто назначаются с неадекватной курсовой
длительностью (панкреатин, метамизол натрия, лоперамид, кетонал, дротаверин
и.т.д.). Далее отслеживаются СНИЛС, и отбираются амбулаторные карты на
экспертизу.
Отбор амбулаторных карт на выявление фактов перераспределения оплаты оказания
медицинской помощи. Этот регламент вводится приказом МЗСР РФ от 12
февраля 2007 г. N 110 «О порядке назначения и выписывания лекарственных
препаратов, изделий медицинского назначения и специализированных продуктов
лечебного питания» (с изменениями от 27 августа 2007 г., 25 сентября 2009 г., 20
января 2011 г.). в пункте 2.6. «Не допускается выписывание рецептов на
лекарственные препараты для амбулаторного лечения граждан в рамках оказания
государственной социальной помощи и граждан, имеющих право на получение
лекарственных препаратов бесплатно и со скидкой, врачами санаторно-курортных
учреждений, врачами стационарных учреждений, в т.ч. дневных (за исключением
стационарных учреждений социальной защиты), а также врачами медицинских
организаций в период нахождения больных на стационарном лечении в соответствии с
действующим порядком».
В системе ОНЛС выписываются рецепты на препараты, которые могут быть
использованы только в условиях стационара или дневного стационара, либо
неотъемлемым условием является проведение лабораторных исследований, которые
невозможно выполнить в поликлинических условиях. В этой связи препараты (инфликсимаб,
золедроновая кислота, ритуксимаб и др.) получают пациенты в амбулаторных
условиях по назначению узких специалистов, а используют их при госпитализации в
учреждения стационарного профиля. Другими словами происходит перераспределение
финансовых средств между системой ОНЛС и стационарными ЛПУ. Для выявления данных
фактов в амбулаторных картах необходимо с помощью функции автофильтр, произвести
поиск данных наименование лекарственных препаратов. Далее отслеживаются СНИЛС, и
отбираются амбулаторные карты на экспертизу.
Отбор амбулаторных карт для получения представления о выполнении стандартов
оказания медицинской помощи. Для получения представления о выполнении
стандартов оказания медицинской помощи определенной нозологической формы в
сформированной базе выписанных рецептов, с помощью функции автофильтр,
осуществляется фильтрация по диагнозу (код МКБ X).
Обычно выбирается нозологическая форма, на которую существует федеральный
стандарт оказания медицинской помощи и которую хорошо знает эксперт. Далее
сопоставляется диагноз с использованными препаратами и стандартом оказания
медицинской помощи, в случае появления нарушений осуществляется отбор
амбулаторных карт по СНИЛС.
Таким образом, современные подходы к проведению экспертизы/контроля
обоснованности позволяют выявить и главное предупредить врачебные ошибки, а для
эксперта с минимальными затратами времени осуществить отбор амбулаторных карт
для выявлений замечаний в 100% случаев.
Оценка рациональности проводимой фармакотерапии. Вопрос рационального
использования лекарственных средств в последние десятилетия стал одним из
основных при рассмотрении проблемы качества медицинской помощи. По определению
Всемирной организации здравоохранения, рациональное использование лекарственных
средств подразумевает применение пациентами препаратов в строгом соответствии с
клиническими показаниями, в индивидуально-подобранных дозах, в течение
необходимого периода времени и приобретенных по минимальной цене.
При проведении экспертизы назначения лекарственных средств необходимо
обратить внимание на основные виды нерационально проводимой фармакотерапии:
Использование лекарственных средств в случаях, когда они не показаны;
Неправильный выбор лекарственных средств;
Назначение малоэффективных лекарственных средств и препаратов с
сомнительной эффективностью;
Назначение небезопасных лекарственных средств без учета соотношения
польза/вред;
Неадекватная дозировка эффективных лекарственных средств;
Несоблюдение длительности назначения лекарственных средств;
Полипрагмазия;
Назначение лекарственных средств без учета их взаимодействия.
Отсутствие в карте амбулаторного больного записи о выписке рецептов;
Необоснованная выписка количества ЛС в одном рецепте на одно и то же
название лекарственного препарата или выписка препаратов одной терапевтической
группы.
В условиях модернизации управления качеством лекарственной помощи работа
экспертов способна повлиять на улучшение содержания и результатов деятельности
ЛПУ и его подразделений. В то же время к аудиту/экспертизе лекарственного
обеспечения не следует подходить шаблонно, с раз и навсегда определенными
критериями. В то же время формирование алгоритмов экспертизы лекарственного
обеспечения, с анализом конкретных примеров позволяет обобщить и выявить
«болевые точки», присущие практически каждому ЛПУ. Предлагаемая методология
аудита/экспертизы по нашему мнению будет полезной, как для специалистов ЛПУ в
области лекарственного обеспечения, экспертов СМО, ТФОМС, так и для
организаторов здравоохранения.

