Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
7.1. Врачебные ошибки (общие вопросы). Ошибки диагностики, лечения и
взаимоотношений
Сознательно и добровольно вверяя врачу самое дорогое, что дается природой, –
свое здоровье и жизнь, пациент вправе рассчитывать на искреннее желание врача
помочь избавиться от страданий, на его надежные профессиональные знания и
высокие нравственные черты характера. Сознавая единство человеческого организма
как весьма сложной биологической системы, врач-профессионал одновременно врачует
функциональные и органические нарушения органов и систем. Взаимоотношения врача
и пациента в современном российском обществе регламентируются не только
принципами этики и деонтологии, но и правовыми актами на уровне государства в
целом. В этой ситуации очень важно разграничить понятие «профессиональная
ошибка» от понятий «несчастный случай» и «профессиональное преступление»
медицинских работников.
Врачебные ошибки (общие вопросы). Как неоднократно подчеркивал проф.
Ю.Д. Сергеев, с правовой точки зрения, несмотря на наличие огромного числа
случаев врачебных ошибок в медицинской практике, термин «врачебная ошибка» в
юридическом смысле не существует и не зафиксирован ни в одном юридическом
документе. Он предлагает другое понятие - «ненадлежащее оказание медицинской
помощи», указывая на то, что в медицинской литературе содержится не менее
шестидесяти пяти промежуточных определений, понятий описывающих врачебную
ошибку.
В судебно-медицинской практике решение проблемы определения понятия врачебной
ошибки необходимо для отграничения правонарушений от так называемых «допустимых
в медицинской деятельности профессиональных ошибок». Совершенно понятным
является то, что большинство производителей медицинских услуг относят врачебные
ошибки к чисто медицинским понятиям, в связи с чем говорят о невозможности
привлечения медицинских работников к уголовной ответственности за допущенные
профессиональные ошибки. В то же время на протяжении многих лет в работах
судебных медиков и юристов в понятие «врачебная ошибка» вкладывалось настолько
противоречивое содержание, что не способствовало объективному изучению данного
феномена.
В медицинской литературе общепринятым является определение врачебной ошибки,
разработанное И.В. Давыдовским, данное еще в 1928 году, понимаемое, как
добровольное заблуждение врача, основанное на несовершенстве современного
состояния медицинской науки и ее методов исследования, либо вызванное
особенностями течения заболевания определенного больного, либо объясняемое
недостатками знаний и опыта врача. Термин «заблуждение» употребляется для
определения ошибки в знании и обозначает действие или процесс, выражающее
неверное представление о свойствах и отношениях исследуемого объекта в
окружающем мире. Но т.н. «заблуждения» могут возникать в результате
недостаточного уровня знаний и умений конкретного специалиста, поэтому каждый
медицинский работник обязан постоянно пополнять свои профессиональные знания
враках идеологии непрерывного медицинского образования.
Исходя из общепринятых характеристик врачебной ошибки при производстве
медицинской услуги, следует выделять объективные и субъективные причины их
формирования. Специалисты должны понимать, что объективные причины врачебных
ошибок обусловлены значительной группой внешних факторов. Что же относительно
субъективных причин последних, то они зависят от великого множества внутренних
факторов. Конечно, при чрезвычайных ситуациях, землетрясениях, авариях, взрывах,
при огромном количестве пострадавших вероятность врачебной ошибки выше, чем при
спокойном, вдумчивом выборе метода лечения в уютном рабочем кабинете, имея перед
собой результаты всех необходимых анализов и исследований.
С точки зрения анализа внешних факторов, являющихся причинами врачебной
ошибки, то это, прежде всего деятельность медицинского работника, совершаемая
под влиянием различных обстоятельств. Эта деятельность выражается в отступлении
от предусмотренных специальными актами и инструкциями правил производства работ
(организационных и технологических стандартов – порядков и протоколов), что
может повлечь или стать причиной неблагоприятных последствий для пациента.
Возможность допустить ошибку подстерегает врача на всех этапах оказания
медицинской помощи.
Опыт экспертной работы показывает, что только личность врача, его
нравственный облик и профессиональная подготовка, в конечном счете, определяют
успех и каждого медицинского вмешательства в отдельности, и всей отрасли
здравоохранения в масштабе России. Невежественный врач может совершать ошибки и
в США и в ФРГ и в Японии, а хороший специалист творит чудеса и в самой
отдаленной отечественной провинциальной больнице. Известные врачи М.Я. Мудров,
Н.Н. Пирогов, С.П. Боткин, Osler Sir William, Hegglin R., Selye H. и др.
признавали, что они совершали ошибки. Но разница между великими и невеждами как
раз и состоит в том, что первые признавали свои ошибки и на них учились, а
вторые категорически их отрицали, какими бы очевидными они ни были.
Жизнь и здоровье человека являются естественными и неотъемлемыми правами,
самыми ценными, чем обладает человек. Поэтому посягательства на них должны
признаваться преступными не только при фактическом наступлении неблагоприятных
последствий, но и тогда, когда создана конкретная опасность причинения вреда
названным правовым благам. Анализ различных вариантов реальных ситуаций
производства медицинских услуг, которые приводят к формированию врачебных
ошибок, позволяют нам говорить о том, что наличие документов, удостоверяющих
получение образования в самых престижных вузах, сертификата специалиста и других
документов, к сожалению, не формируют атмосферы минимизации уровня врачебных
ошибок.
По данным анализа экспертных заключений системы ОМС в России наблюдается рост
числа деяний, причиняющих ущерб жизни и здоровью пациентов в результате
неквалифицированного выполнения медицинским персоналом ЛПУ своих
профессиональных обязанностей. При этом значительное число совершаемых врачебных
ошибок/дефектов оказания медицинской помощи остаются незамеченными как со
стороны администрации ЛПУ, так и страховых медицинских организаций, а так же
органов управления здравоохранения самого разного уровня, так и со стороны
компетентных должностных лиц правоохранительных органов.
В настоящее время в рамках реализации современной нормативно-правовой РФ, в
соответствии с Федеральным законом от 29 ноября 2010 года № 326-ФЗ «Об
обязательном медицинском страховании в Российской Федерации» был подписан Приказ
Федерального фонда обязательного медицинского страхования от 1 декабря
2010 г. № 230 «Об утверждении Порядка организации и проведения контроля объемов,
сроков, качества и условий предоставления медицинской помощи по обязательному
медицинскому страхованию», где в разделе 3, приложения №8 введен регламент
дефектов медицинской помощи/нарушения при оказании медицинской помощи.
1. Доказанные в установленном порядке случаи нарушения врачебной этики и
деонтологии работниками медицинской организации (устанавливаются по обращениям
застрахованных лиц).
2. Невыполнение, несвоевременное или ненадлежащее выполнение необходимых
пациенту диагностических и (или) лечебных мероприятий, оперативных вмешательств
в соответствии с порядком оказания медицинской помощи и (или) стандартами
медицинской помощи:
2.1.не повлиявшее на состояние здоровья застрахованного лица;
2.2.приведших к удлинению сроков лечения сверх установленных (за исключением
случаев отказа застрахованного лица от медицинского вмешательства и (или)
отсутствия письменного согласия на лечение, в установленных законодательством
Российской Федерации случаях);
2.3.приведших к ухудшению состояния здоровья застрахованного лица, либо
создавшее риск прогрессирования имеющегося заболевания, либо создавшее риск
возникновения нового заболевания (за исключением случаев отказа застрахованного
лица от лечения, оформленного в установленном порядке);
2.4. приведших к инвалидизации (за исключением случаев отказа застрахованного
лица от лечения, оформленного в установленном порядке);
2.5. приведших к летальному исходу (за исключением случаев отказа
застрахованного лица от лечения, оформленного в установленном порядке).
3. Выполнение непоказанных, неоправданных с клинической точки зрения, не
регламентированных стандартами медицинской помощи мероприятий:
3.1. приведших к удлинению сроков лечения, удорожанию стоимости лечения при
отсутствии отрицательных последствий для состояния здоровья застрахованного
лица;
3.2. приведших к ухудшению состояния здоровья застрахованного лица, либо
создавшее риск прогрессирования имеющегося заболевания, либо создавшее риск
возникновения нового заболевания (за исключением случаев отказа застрахованного
лица от лечения, оформленного в установленном порядке).
4. Преждевременное с клинической точки зрения прекращение проведения лечебных
мероприятий при отсутствии клинического эффекта (кроме оформленных в
установленном порядке случаев отказа от лечения).
5. Повторное обоснованное обращение застрахованного лица за медицинской
помощью по поводу того же заболевания в течение 30 дней со дня завершения
амбулаторного лечения и 90 дней со дня завершения лечения в стационаре,
вследствие отсутствия положительной динамики в состоянии здоровья,
подтвержденное проведенной целевой или плановой экспертизой (за исключением
случаев этапного лечения).
6. Нарушение по вине медицинской организации преемственности в лечении (в том
числе несвоевременный перевод пациента в медицинскую организацию более высокого
уровня), приведшее к удлинению сроков лечения и (или) ухудшению состояния
здоровья застрахованного лица.
7. Госпитализация застрахованного лица без медицинских показаний
(необоснованная госпитализация), медицинская помощь которому могла быть
предоставлена в установленном объеме в амбулаторно-поликлинических условиях, в
условиях дневного стационара.
8. Госпитализация застрахованного лица, медицинская помощь которому должна
быть оказана в стационаре другого профиля (непрофильная госпитализация), кроме
случаев госпитализации по неотложным показаниям.
9. Необоснованное удлинение сроков лечения по вине медицинской организации, а
также увеличение количества медицинских услуг, посещений, койко-дней, не
связанное с проведением диагностических, лечебных мероприятий, оперативных
вмешательств в рамках стандартов медицинской помощи.
10. Повторное посещение врача одной и той же специальности в один день при
оказании амбулаторной медицинской помощи, за исключением повторного посещения
для определения показаний к госпитализации, операции, консультациям в других
медицинских организациях.
11. Действие или бездействие медицинского персонала, обусловившее развитие
нового заболевания застрахованного лица (развитие ятрогенного заболевания).
12. Необоснованное назначение лекарственной терапии; одновременное назначение
лекарственных средств-синонимов, аналогов или антагонистов по фармакологическому
действию и т.п., связанное с риском для здоровья пациента и/или приводящее к
удорожанию лечения.
13. Невыполнение по вине медицинской организации обязательного
патологоанатомического вскрытия в соответствии с действующим законодательством.
14. Наличие расхождений клинического и патологоанатомического диагнозов 2-3
категории.
Вводимый регламент и понятия дефектов медицинской помощи/нарушения при
оказании медицинской помощи с большой долей вероятности позволят внести
определенную ясность в решение проблемы качества, хотя бы с точки зрения учета
выше указанных дефектов. Однако проблему качества и безопасности медицинской
помощи населению России это не решит, поскольку рост числа ошибок/ дефектов
производства медицинских услуг – это проблема, отнюдь, не только отечественного
происхождения.
Учитывая глобальный характер проблемы медицинских ошибок, Исполнительный
комитет ВОЗ ещё в январе 2002 г. принял резолюцию «Качество здравоохранения и
безопасность больных» и утвердил Стратегию по повышению безопасности больных, в
которой наметил основные меры по улучшению качества оказания медицинской помощи
населению. Таким образом, учитывая масштабы проблемы, необходима государственная
программа, направленная на существенное снижение уровня смертности по причине
врачебных ошибок, по примеру США (где данная программа существует давно).
Учитывая особенности практической деятельности врача, следует представлять
всю сложность его положения при постановке правильного диагноза и назначении
адекватного лечения определенных групп пациентов. Особенно это касается
ситуаций, когда врач имеет дело со случаями казуистики, атипичным течением
заболевания, не располагает достаточным временем для диагностики и т. п. В связи
с этим в практической деятельности врача, даже при самом его добросовестном
отношении к работе, высоком уровне квалификации, возможны ошибки в диагностике и
лечении. Причем ошибки врача и другого медицинского персонала могут повлечь за
собой весьма тяжелые и непоправимые последствия для пациента.
По мнению Ю.Т. Шарабчиева, рассматривая врачебную ошибку с позиций причинения
вреда здоровью пациента следует дифференцировать ошибку, где отсутствует вина
производителя медицинских услуг и наоборот, врачебная ошибка, как следствие
противоправных виновных деяний медицинских работников (рис. 7.1.). Вероятно, он
прав в том, что не все действия медицинских работников, причинившие вред
здоровью пациентов, подпадают под понятие виновного деяния.
В то же время следует понимать, что профессиональная деятельность медицинских
работников характеризуется повышенным риском. С одной стороны, медицинские
работники рискуют собственным здоровьем и жизнью, с другой – существует риск
неблагоприятного исхода медицинской помощи для пациента, как следствие ятрогений
или как следствие отклонений от стандартных технологий производства медицинских
услуг. В процессе их производства врач берет на себя как моральную, так и
юридическую ответственность за качество и безопасность услуг и, что вполне
естественно, должен прогнозировать последствия своих действий для здоровья
пациента.
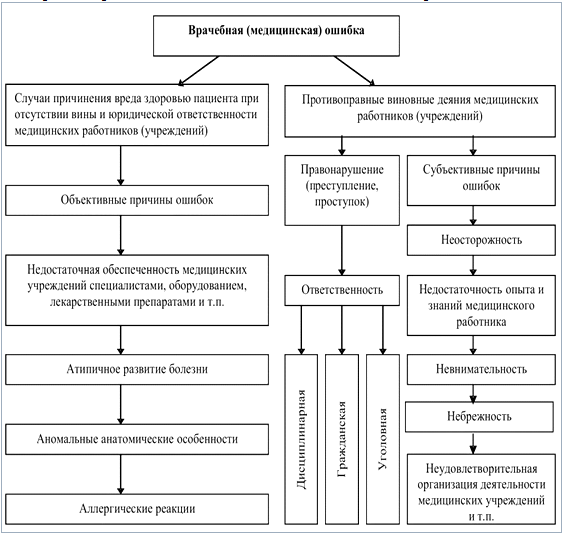
Рис. 7.1. Классификация врачебных (медицинских) ошибок
(Ю.Т. Шарабчиев «Врачебные ошибки и дефекты оказания медицинской помощи:
социально-экономические аспекты и потери общественного здоровья»)
Однако именно в этих условиях во взаимоотношениях медицинских работников
(производителей медицинских услуг) и пациентов (потребителей медицинских услуг)
усматривается двойственность и определенные противоречия. С одной стороны,
медицинские работники должны защищать интересы пациентов, но с другой - они сами
требуют защиты от пациента, особенно в случаях возникновения дефектов оказания
медицинской помощи, жалоб или судебных исков. Данное противоречие во многих
странах является неизбежным спутником развития медицины, внедрения новых
технологий и роста правосознания пациента.
В связи с формированием гражданско-правовых отношений между производителем и
потребителем медицинских услуг возникает юридическая, в том числе имущественная,
ответственность за негативные результаты лечения, за вред, причиненный здоровью.
Врач, осуществляя свою профессиональную деятельность, постоянно подвергается
риску применения к нему подобных санкций. Это вызвано тем, что успехи
медицинской науки привели к непомерному росту ожиданий, которые возлагает
население на врача, а также к значительному усложнению медицинских технологий.
Участились случаи труднопредсказуемых аллергических реакций, а само применение
инструментальных методов диагностики порой представляет потенциальную опасность
для здоровья пациента. Кроме того, расширилась осведомленность населения о своих
правах, повысилась требовательность к соблюдению врачами положений медицинской и
общечеловеческой этики.
В реальной жизни большинство отечественных производителей медицинских услуг,
серьезно заинтересованы в повышении качества лечения своих пациентов (Шарабчиев
Ю.Т., Дудина Т. В., 2009). Они устали от традиционных разговоров и указаний
многочисленного начальства по обеспечению качества. Бюрократический довесок,
призванный следить за эффективностью и качеством медицинской помощи в виде
управлений/отделов в органах управления здравоохранением, заместителей главных
врачей ЛПУ по клинико-экспертной работе, штатных экспертов территориальных
фондов ОМС, страховых медицинских организаций и т.п. на деле – бездонная бочка,
поглощающая дефицитные средства отрасли здравоохранения. Такое обеспечение
качества, с точки зрения практикующих врачей, «… формирует лишь нервотрепку при
проводимых проверках и пустую трату средств налогоплательщиков, поскольку
реально от него нет прока ни пациентам, ни кому-либо еще».
В условиях формирования региональных бюджетов со значительным уровнем
дефицита, представители региональных правительств заняты бесконечными попытками
«замедления темпов роста расходов на медицинскую помощь, при условии повышения
уровня качества оказания медицинской помощи». Практикующие врачи, чувствуя
тупиковую ситуацию, поскольку недофинансирование ЛПУ не позволяет повысить
качество и эффективность имеющимися методами, а на инновации необходимы
значительные расходы, находятся в состоянии длительного ожидания перемен.
Традиционное обеспечение качества позволяет в экономически развитых странах
отсортировать «гнилые яблоки» из корзины здравоохранения, то есть лишить
лицензий поставщиков, работающих неадекватно. В региональном здравоохранении
такое событие даже представить себе невозможно, поскольку лицензирующие органы
пока не готовы к решительным шагам на пути к совершенствованию качества и защите
потребителей от поставщиков медицинских услуг ненадлежащего качества.
Что же относительно регулирования правовых отношений производителей и
потребителей медицинских услуг, то ситуация осложняется еще и тем, что не каждый
юрист обладает необходимым багажом медицинских знаний при столкновении с так
называемыми «врачебными делами». Адвокат же при исполнении своего
профессионального долга, становясь сопричастным к одной из сторон по этой
категории дел, обязан приложить немало усилий, чтобы разобраться в тонкостях
производства медицинских услуг, преодолеть нежелание ответственных сторон
предоставить достоверные сведения о случаях дефектов при оказании медицинской
помощи и противостоять искусственному «затягиванию» экспертного процесса.
О злободневности данной проблемы говорит мнение о том, что каждый второй
россиянин когда-либо в своей жизни сталкивался с врачебными ошибками и дефектами
оказания медицинской помощи. Таковы результаты недавнего опроса, проведенного
специалистами Фонда «Общественное мнение». И хотя в России официальной
статистики этого явления не существует, однако по информации Лиги защиты
пациентов, из-за врачебных ошибок или дефектов медицинской помощи в стране
гибнут до 50-ти тысяч человек в год, а несколько десятков тысяч остаются
инвалидами.
По мнению Ричарда Ригельмана (1994) врачебные ошибки могут быть допущены на
всех этапах взаимоотношений с пациентом, т. е. это ошибки в процессе оказания
медицинской помощи, которая состоит из процесса диагностики, лечения и других
составляющих всего спектра взаимоотношений врача и пациента.
Ошибки процесса диагностики. Выражение «процесс диагностики», по
мнению коллег, обедняет всю ту гамму проблем, с которой сталкивается лечащий
врач в самом начале пути взаимоотношений с пациентом. Прежде всего, постановка
диагноза процесс творческий, как правило, не укладывающийся в стандартные схемы.
Как нет двух одинаковых врачей, так и нет двух одинаковых пациентов, поэтому и
спектр диагностических приемов для распознавания «образа больного», страдающего
определенной нозологической формой заболевания, весьма широк у опытного,
квалифицированного, профессионально подготовленного специалиста. У молодого
врача этот спектр беднее, он более схематичен.
Несмотря на то, что врачевание – это не столько ремесло, сколько искусство,
действия врача можно уложить в логическую схему «диагностической технологии» и
рассматривать процесс диагностики как работу некоего конвейера по производству
диагностических услуг, в начале которого будет некий образ «человека-невидимки»,
а в конце - этот образ наполнится содержанием, красками, объемом и содержанием.
Технологический подход позволит представить лечащему врачу архитектонику
пораженных органов и систем организма пациента, причинно- следственные связи
возникновения заболевания, нарушенные функции сложной биологической системы,
которой является пациент.
Сам по себе процесс диагностики заболеваний состоит из нескольких этапов:
оценка жалоб и симптомов;
постановка предварительного диагноза;
дифференциальная диагностика;
постановка клинического диагноза.
Первый этап диагностики - это оценка жалоб и симптомов, он начинается с
первых минут взаимоотношений врача с пациентом. Врач должен быть готов ко всему,
поскольку возможны любые болезни, любые проблемы, любые неожиданности. В этой
ситуации врач, как правило, концентрирует свое внимание на основной (ведущей)
жалобе пациента, которая в последующем служит стержнем всего диагностического
процесса, а оценка симптомов является фундаментом для предварительного диагноза.
На первом этапе причинами врачебных ошибок чаще всего являются:
неспособность врача распознать ведущей жалобы и истинной цели обращения
пациента за медицинской помощью;
неумение ясно определить природу выявленных симптомов и жалоб;
неумение критически оценить достоверность полученных сведений, выявить
основные и отбросить побочные;
недооценка невербальной информации;
нежелание переоценки значимости ведущей жалобы и замены ее на другую в
процессе оценок.
Реальная практика медицинской экспертизы показывает, что на первом этапе
диагностики совершается достаточно большое число ошибок.
Вторым этапом диагностики является постановка предварительного диагноза. Как
правило, идет сопоставление симптомов у конкретного пациента с симптомами
типичного варианта нозологической формы. Этот процесс сопоставления также
называют эвристическим приемом типизации. К сожалению, не все врачи достаточно
четко представляют симптоматику типичного течения даже наиболее распространенных
заболеваний, однако для большинства опытных врачей это не является проблемой, и
ошибки совершаются в связи с рядом трудностей, прежде всего это:
неполная и нетипичная клиническая картина;
встреча со случаем казуистики;
нежелание пациента рассказывать о наличии у него той или иной
симптоматики.
Предварительный диагноз имеет большое значение в практической деятельности
врача, поскольку являясь рабочей гипотезой, он предопределяет достаточно быстрый
выход на правильный окончательный диагноз, своевременно начатую патогенетическую
терапию и благоприятный исход заболевания во многих случаях. К сожалению, в
течение последних лет все реже и реже встречается типичное течение даже самых
распространенных заболеваний, что ставит практикующего врача в сложное положение
при постановке предварительного диагноза.
Третьим этапом диагностики является дифференциальный диагноз, т. е. анализ
альтернативных версий, придание каждой из них определенного веса вероятности,
отбрасывание маловероятных и выделение нескольких наиболее вероятных диагнозов
для детального рассмотрения. Проводя дифференциальную диагностику, врачи
пользуются эвристическим приемом мобилизации памяти, т. е. врач при обдумывании
диагноза использует определенную систему в виде анализа механизмов патогенеза,
свойственным определенным заболеваниям или группам заболеваний. Практика
системного поиска нужного заболевания или группы заболеваний помогает врачу в
короткие промежутки времени проанализировать значительное число вероятных
диагнозов.
Врачебные ошибки на стадии дифференциальной диагностики могут возникнуть по
следующим причинам:
наличие симптомов или синдромов, симулирующих другие заболевания;
наличие атипичных симптомов часто встречающихся заболеваний;
наличие симптоматики заболевания, встречающегося как казуистика;
наличие проявлений нескольких заболеваний у одного пациента.
Опытные врачи при проведении дифференциальной диагностики способны составить
весьма длинный список возможных диагнозов, причем их намного больше, чем они в
состоянии проверить. Следовательно, самое трудное в дифференциальной диагностике
это решить, какие именно версии необходимо подвергнуть проверке, т. е. на каких
главных направлениях сосредоточить лабораторную, инструментальную и прочую
диагностику.
Четвертым этапом диагностики является постановка клинического диагноза.
Клинический диагноз формируется после постановки предварительного диагноза и
анализа списка альтернативных ему версий. Анализируя альтернативные версии, врач
опирается на эвристический прием, который называется приемом проверки гипотез.
Гипотетический диагноз или принимается или отбрасывается, а в качестве
диагностического теста зачастую используется т. н. «золотой стандарт» или
эталонный тест, который позволяет исключить или установить диагноз. Таких
эталонных тестов сегодня известно достаточно много, в частности это варианты
рентгенологической диагностики.
Значительные трудности при постановке клинического диагноза представляет
проблема «норма и патология». Интерпретируя результаты физикального
исследования, врач должен учитывать, что нередко встречаются варианты нормы,
которые легко путают с патологией, особенно часто этим грешат «узкие»
специалисты. Примерами трудностей интерпретации результатов обследования
пациентов могут служить следующие. Так, до 5% здоровых людей имеют зрачки
неодинакового размера, причем разница диаметров может достигать 2 мм. Реакция
зрачков на свет при этом нормальная. Если не распознать изменчивость нормы, то
можно совершить ошибку в диагностике. Вариант нормы, характеризующийся
отсутствием углубления диска зрительного нерва и даже слабой нечеткостью
контуров диска, можно ошибочно принять за признаки повышенного внутричерепного
давления. Однако выявление при этом венозной пульсации позволит отличить
нормальное состояние от отека диска зрительного нерва и т. п.
Ошибок в процессе постановки клинического диагноза совершается великое
множество, но большинство из них анализу не подвергается в силу
незаинтересованности руководителей ЛПУ «выносить сор из избы», несовершенства
системы внутриведомственной экспертизы КМП, а вневедомственная экспертиза
анализирует лишь отдельные, наиболее тяжелые случаи, сопровождающиеся судебными
исками. Что же относительно негосударственных медицинских учреждений, то до
настоящего времени это «терра инкогнита» для тех, кто управляет медицинской
помощью в большинстве субъектов РФ.
В качестве примера врачебной ошибки при постановке клинического диагноза
приводим данные внешней комиссионной экспертизы, проведенной в 1995 году. Этот
страховой случай закончился судебным иском пациентки к ЛПУ. В результате
судебного разбирательства ответственность ЛПУ за ненадлежащее оказание
медицинской помощи была доказана, и с ЛПУ взыскано более 50 млн деноминированных
рублей в пользу больной, пострадавшей от врачебной ошибки, что для того времени
было исключением из правил.
Пациентка М., 32 лет, обратилась в поликлинику 18.11.94 в связи с
необходимостью прохождения медицинского осмотра, жалоб не предъявляла,
чувствовала себя здоровой. В процессе прохождения профилактического осмотра у
пациентки в анализе крови было выявлено снижение уровня гемоглобина до 108 г/л
при уровне эритроцитов 4,09 млн/л. 23.11.94 осмотрена терапевтом и направлена на
повторный анализ, где уровень гемоглобина оставался прежним. Для выяснения
причины снижения гемоглобина врач-терапевт для «полного комплексного
обследования» назначает фиброгастродуоденографию, УЗИ печени, селезенки,
поджелудочной железы, почек, ректороманоскопию, ирригоскопию и осмотр
гематолога.
05.12.94 в хирургическом кабинете ЛПУ производится ректороманоскопия.
Заключение: патологии не обнаружено. Непосредственно во время процедуры
пациентка почувствовала боль в животе, на что обратила внимание врача-хирурга,
производившего ректороманоскопию, но тот не придал этому значения, объяснив
неприятные ощущения пациентки сложностью процедуры. В последующие дни у
32-летней женщины, чувствовавшей себя до обращения в ЛПУ совершенно здоровой,
развился перитонит. 07.12.94 она была госпитализирована в хирургическое
отделение по экстренным показаниям, клинический диагноз: Ятрогенная перфорация
сигмовидной кишки. Нижнеэтажный каловый перитонит. Хроническая анемия. Проведена
операция лапаратомия, экстериоризация участка сигмовидной кишки с повреждением,
дренирование брюшной полости. Эндотрахеальный наркоз. В послеоперационном
периоде у больной развился острый тромбофлебит глубоких вен левой нижней
конечности.
После выписки из хирургического стационара пациентка длительное время
находилась под наблюдением у хирурга в поликлинике в связи с контролем за
функционированием колостомы и посттромбофлебитическим синдромом левой нижней
конечности. Осенью 1995 года проведено плановое оперативное вмешательство с
целью восстановления проходимости толстого кишечника, операция завершена
успешно, проходимость кишечника восстановлена, железодефицитная анемия после
лечения железосодержащими препаратами купирована.
Источником технической ошибки хирурга при производстве ректороманоскопии
экспертами было признано грубое манипулирование тубусом ректоскопа во время
производства процедуры. Однако не диагностированное ятрогенное осложнение
проведенной ректороманоскопии, едва не стоило пациентке жизни. В то же время
первоисточником ошибок следует признать стремление врача-терапевта к «полному
комплексному обследованию» для постановки клинического диагноза. Для уточнения
характера анемии достаточно было определить уровень сывороточного железа, общую
железосвязывающую способность сыворотки, коэффициент насыщения трансферрина и
расспросить пациентку об уровне кровопотери при «menses», которые и наблюдались
у нее во время прохождения медицинского осмотра.
В какую сумму обошлось оказание медицинской помощи застрахованной гражданке в
связи с развитием нового патологического состояния в результате врачебной
ошибки, к сожалению, не подсчитывалось, в какую сумму вылились выплаты в связи с
временной утратой трудоспособности – также неизвестно, поскольку тогда это не
входило в задачи экспертизы. Следует отметить, что даже ориентировочный уровень
этих расходов весьма велик. Судом же оценивался только материальный и моральный
ущерб, нанесенный пациентке.
Ошибки процесса лечения. При попытке экскурса в новейшую
историю медицины мы упираемся в невероятно привлекательные результаты эффективно
работавшей несколько десятилетий схемы этиологического подхода лечения многих
болезней: конкретный микроб – таблетка от этого микроба – выздоровление. Самое
главное – это точно определить причину заболевания, а потом … применяй
стандартное лечение, описанное в «толстых руководствах», и успех обеспечен.
Довольно часто это иллюзия, формируемая недостаточно подготовленными
специалистами по управлению здравоохранением, которые пытаются уподобить
стратегию и тактику лечения пациента – выполнению рецепта из поваренной книги.
Клинический и экспертный опыт показывают, что на самом деле очень важно, что
бы все, как производители, так и потребители медицинских услуг, понимали, что
конечный результат диагностики и лечения формируется в условиях сложного
взаимодействия разнообразных компонентов. Понимание сложности организационных
систем приводит нас к выводу, полностью подтвердившемуся в промышленном
производстве, что большинство дефектов качества происходит не потому, что
виноват или ошибся конкретный исполнитель, а потому, что система не
предусматривает защиты от такой ошибки. Признание этого факта – ключевой момент,
поскольку оно лежит в основе осознания тщетности попыток улучшить качество
лечения за счет выявления «стрелочников», которые все портят своими ошибками.
Некоторые врачи-профессионалы считают, что если врач прекрасный диагност, то
это уже 50 % успеха лечения: «Диагноз сформулирован правильно, найдено
определение состоянию пациента, решена основная задача, а последующее лечение
это не больше, чем соблюдение общепринятых алгоритмов или готовых рекомендаций
по лечению (стандартов)». Эта ошибочная и вредная, по своей сути, точка зрения
бытует у широких слоев медицинской общественности и наносит ущерб престижу
профессии врача, а иногда отражается на здоровье пациентов, поскольку проведение
лечебных мероприятий, выбор тактики лечения – процесс весьма сложный и
динамичный. Следует констатировать факт, что в учебных программах процессу
лечения даже весьма распространенных заболеваний традиционно отводится мало
времени, особенно это находит свое отражение в программах подготовки
врачей-интернов, ординаторов, аспирантов, а также в программах переподготовки
специалистов всех профилей.
К сожалению, ошибки чаще совершают молодые врачи, и это связано, в первую
очередь, с отсутствием у них системного подхода к процессу лечения, логического
перехода от одного этапа организации и осуществления лечения к другому. Эти
этапы можно перечислить в хронологической последовательности:
клиническое прогнозирование;
анализ и оценка эффективности и рентабельности альтернативных методов
лечения;
оценка риска возможных побочных эффектов и осложнений лечения;
выбор тактического варианта лечения;
проведение лечебных мероприятий;
анализ промежуточных и конечных эффектов лечения.
Клиническое прогнозирование — весьма важный этап организации лечения,
ставящий своей основной целью точную оценку вероятного прогноза состояния
здоровья пациента без вмешательства врача. Такой подход даст возможность
установить причинно-следственные связи возникновения того или иного заболевания,
определить вероятность его возникновения и предсказать будущее развитие
патологии и вероятный исход. Составляя индивидуальный прогноз, врач должен
сопоставить его с известными данными наблюдения за группами подобных больных.
Когда осуществлена оценка риска болезни у данного пациента или, если пациент уже
болен, сформулирован индивидуальный прогноз, необходимо решить вопрос: «Какой
метод лечения необходимо выбрать, чтобы за наименьшее время с минимальными
затратами помочь больному?».
Ответ на этот вопрос можно получить, проведя анализ вероятной эффективности
выбранного метода лечения или сравнение альтернативных вариантов. Как оценить
эффективность того или иного метода лечения? Вопрос весьма непростой. Обычно мы
полагаемся на рекомендации коллег, данные клинических испытаний метода лечения,
а также на личный опыт. В еще недалекие времена существовали методы лечения,
которые производили прорыв в прежних представлениях о возможности излечения тех
или иных заболеваний. В своей повседневной работе в последние годы многим врачам
все чаще и чаще приходится оценивать не только эффективность лечения, но и его
рентабельность (экономическую эффективность), особенно если речь идет о новых
методах лечения.
Следующий этап организации и осуществления лечения – это этап безопасности. С
этой позиции нельзя не согласиться с утверждением E. C. Lambert о том, что «есть
больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить».
В последние годы все чаще и чаще в качестве причины госпитализации указываются «ятрогенные»
заболевания. Риск лечения чаще всего характеризуется двумя основными факторами:
вероятностью наступления побочных эффектов;
тяжестью проявлений побочных эффектов.
Вероятность наступления побочных эффектов лечения врач может оценивать и
прогнозировать в случае, когда он сам достаточно хорошо знает выбранный
лекарственный препарат, его фармакокинетику, фармакодинамику и лечебный эффект.
Одновременное назначение нескольких лекарственных препаратов может изменить их
действие, причем потенциал взаимодействия лекарственных препаратов неисчерпаем.
Поэтому число назначаемых препаратов должно быть сведено к минимуму. Это одна из
гарантий безопасности лечения.
Выраженность побочных эффектов в значительной мере зависит от того, насколько
трудно их обнаружить и устранить, ведь иногда выраженность побочных эффектов
лекарственных препаратов трудно связать с их применением, настолько выражена
тяжесть ятрогенного синдрома. Недооценка опасности самого лечения – это ошибка,
которая нередко служит причиной плохих конечных результатов. Этой ошибки можно
не совершать, если своевременно оценить риск возникновения и тяжести проявления
ятрогенных заболеваний (Баринов С.А., 2011).
Выработка тактики лечебных мероприятий – процесс, основанный на анализе
выбранной методики и оценке вероятных последствий ее применения. Безусловно,
практически, невозможно просчитать все варианты, но выбрать несколько
соответствующих конкретному заболеванию у конкретного пациента с учетом его
индивидуальных особенностей – задача реально выполнимая. Масса тактических
ошибок совершается в ситуациях, которые при ретроспективном анализе не выглядят
безвыходными. Как правило, не учитывается исходное состояние здоровья пациента,
возрастные особенности, технические возможности врача или категория ЛПУ.
В реальной ситуации рекомендации врача должны быть основаны на оценочной
вероятности того или иного исхода и реальных последствиях предполагаемого
лечения. Врач должен показывать свое рациональное отношение к риску и не
подвергаться эмоциям, т. е. он должен в количественном отношении оценить разные
методы лечения, вычислить вероятность их эффекта у конкретного пациента и
выбрать максимально эффективный. В некоторых случаях и врач, и пациент
нерационально относятся к риску. Так, врач-терапевт настороженно относится к
оперативным методам лечения, а пациент, ознакомленный с минимальной вероятностью
смерти на операционном столе в результате изучения анестезиологического пособия,
выберет консервативные методы лечения. Выбор обусловлен психологическими
причинами, врач-терапевт и пациент в такой ситуации предпочтут медикаментозную
терапию, поскольку она легче поддается контролю и не грозит, пусть редкими, но
очень серьезными последствиями. Такой подход может стать источником тактических
ошибок.
Итак, если врачом тактика лечебных мероприятий выбрана, согласована с
пациентом или его доверенным лицом, результат просчитан, то каковы все же шансы
на успех? Вероятность успеха тем выше, чем выше профессиональный уровень
выполнения выбранной тактики лечебных мероприятий.
Таким образом, следует рассмотреть следующий этап организации и осуществления
лечения – этап лечебных мероприятий, который зависит от нескольких составляющих:
скрупулезного выполнения пациентом назначений врача;
изменения образа жизни и привычек пациента;
выполнения медицинским персоналом стандартов оказания медицинской помощи
при данной патологии;
соблюдения медицинским персоналом мер безопасности при проведении лечебных
мероприятий.
Во многих ситуациях правильно выбранная тактика лечения, скрупулезно
проводимые персоналом лечебные мероприятия не дают успеха, а в некоторых случаях
состояние пациента даже ухудшается в ходе лечения. Что же происходит? Врачи
слишком часто полагаются на здравый смысл, когда думают, что могут предсказать,
кто будет аккуратно выполнять их рекомендации, а кто – нет. Многие пациенты
практически никогда не следуют рекомендациям лечащего врача, а зачастую считают,
что состояние их здоровья это забота в первую очередь медицинских работников.
Пример игнорирования пациентами рекомендаций врачей – курение определенной части
больных страдающих хронической обструктивной болезнью лёгких, облитерирующим
эндартериитом, ишемической болезнью сердца и т.п. К сожалению, не многие больные
гипертонической болезнью, стенокардией меняют свой образ жизни, хотя, наверное,
все они мечтают сделать это. Дозированные физические нагрузки, оздоровительная
гимнастика, отказ от алкоголя, переедания – это не очень тяжело для пациента, но
мало кто из них выполняет эти рекомендации.
Что касается выполнения врачами стандартов оказания медицинской помощи при
определенной патологии, то это прерогатива профессионально подготовленных
медицинских работников. Как раз здесь и совершается значительное число
технологических и технических ошибок. Анализ большинства из них указывает на то,
что, как правило, вероятность совершения ошибки многократно повышается при
отклонении от стандарта технологии оказания медицинской помощи. Примером такой
ошибки могут служить материалы следующей комиссионной экспертизы случая
ненадлежащего качества медицинской помощи.
Больная Д. поступила в гинекологическое отделение клинической больницы
11.10.94 по направлению участкового акушера-гинеколога с диагнозом:
множественная миома матки. 12.10.94 в плановом порядке была произведена операция
экстирпация матки. 21.10.94 пациентка выписана в удовлетворительном состоянии.
Морфологическое исследование подтвердило диагноз множественной миомы матки с
дегенеративными изменениями в лимфоузлах. Через 3 дня после выписки у больной
появились рези при мочеиспускании, боли в животе. Она была повторно
госпитализирована в гинекологическое отделение 01.11.94 в связи с подтеканием
мочи из влагалища при отсутствии произвольного мочеиспускания, т. е. образовался
пузырно-влагалищный свищ, по поводу которого пациентка длительно лечилась и в
стационарных, и в амбулаторных условиях, и только 24.03.95 произведена
операция — экстраперитонеальная фистулография, ушивание раны левого мочеточника.
Послеоперационный период протекал относительно гладко и 20.04.95 больная была
выписана домой.
Вневедомственная экспертиза выявила достаточно много отклонений от принятых
технологий лечения, однако главной причиной возникновения ошибки при проведении
оперативного вмешательства стало несоответствие квалификации врачей – членов
операционной бригады сложности и объему оперативного вмешательства. Результатом
этого стал высокий риск осложнений в ходе оперативного вмешательства, что и было
подтверждено мнением экспертов о том, что во время операции 12.10.94 «Не
осуществлялся контроль взаимоотношений удаляемой матки и мочевого пузыря», а
«После операции был зарегистрирован абсолютный симптом интраоперационной травмы
мочевых органов – окрашивание мочи кровью», попыток выяснения появления крови в
моче бригада хирургов не предпринимала. В заключение эксперты отметили, что
интраоперационное осложнение и его последствия обусловлены недопустимо низким
техническим уровнем проведения оперативного вмешательства, а так же не
диагностированным ятрогенным осложнением.
Таким образом, врачебная ошибка – это досадный брак в работе, однако за всеми
рассуждениями о праве врача на ошибку кроется несостоятельная с точки зрения
логики позиция. Если профессиональная деятельность врача заведомо ориентируется
на ошибки, то она утрачивает свою гуманистическую природу, а, следовательно,
отношение к профессиональным ошибкам должно быть непримиримым. Следует
рассматривать профессиональную ошибку врача не как его личное несчастье, а как
горе для пациента и его родственников.
Образцом отношения врача к своим профессиональным ошибкам следует считать
Н. И. Пирогова, который писал: «Я считал ... своим священным долгом откровенно
рассказать читателям о своей врачебной деятельности и ее результатах, так как
каждый добросовестный человек, особенно преподаватель, должен иметь своего рода
внутреннюю потребность возможно скорее обнародовать свои ошибки, чтобы
предостеречь от них других людей, менее сведущих».
За истекшее десятилетие число проводимых разноплановых экспертиз исследующих
качество лечения, увеличилось на порядок, значительно возросли расходы на их
проведение. Изменилась структура ЛПУ, кроме государственных и муниципальных
медицинских учреждений как грибы после дождя стали расти негосударственные
(частные) ЛПУ. Казалось бы, что в условиях реальной конкуренции между лечебными
учреждениями, повышением числа контролирующих организаций, объемов контроля
качества должно уменьшиться число врачебных ошибок при оказании медицинской
помощи. В реальной жизни это не так. Число ошибок при производстве лечебных
мероприятий растет.
Много надежд было связано с работой по стандартизации медицинских услуг,
когда с 1998 по 2014 гг. приказами министра здравоохранения было утверждено
более тысячи технологических и около сотни организационных стандартов оказания
медицинской помощи (протоколов и порядков), однако значительная их часть не
выполняется. Причины этого явления банальны.
С одной стороны, многие врачи, особенно в первичном звене здравоохранения, до
сих пор даже не подозревают о существовании протоколов и порядков. А при
подготовке специалистов в интернатуре, ординатуре и аспирантуре проблемы
стандартизации медицинской помощи практически не обсуждались до последнего
времени. В рамках сертификационного экзамена терапевтов, хирургов, педиатров,
акушеров-гинекологов и пр. контроль знаний и умений осуществляется за пределами
стандартов (протоколов и порядков) оказания медицинской помощи.
С другой стороны, вечная беда отечественного здравоохранения в период
рыночных реформ – дефицит финансовых ресурсов, причем, чем дальше от столицы,
тем дефицит больше. В связи с этим достаточно часто встречаются случаи
необоснованного упрощения стандартных технологий лечения при дефиците финансовых
средств. А при оказании платных услуг пациентам нередко без достаточных
медицинских оснований предлагаются более сложные, трудоемкие, а, следовательно,
дорогостоящие методы лечения. При этом часто речь идет как правило о
необоснованном расширении показаний к ним.
Довольно часто в последние годы встречаются ошибки процесса лечения при
передаче пациента с этапа на этап медицинской помощи. В частности, врачи
первичного уровня, совершая ошибки лечения пациентов, передают результаты своей
работы («брак при производстве услуг») на этап стационарной помощи. В качестве
примера такой ошибки лечения и иска пациента к ЛПУ и врачам приводим следующую
судебно-медицинскую комиссионную экспертизу.
В апреле 2000 года по определению судебного заседания районного суда по иску
больной З., 1949 года рождения проведена комиссионная судебно-медицинская
экспертиза. Экспертами проведен анализ оказания медицинской помощи пациентке на
основании экспертизы первичной документации больной З. (амбулаторной карты № А и
историй болезни №№ Б, В, и Г.) и очного осмотра пациентки экспертами.
В январе 1997 года в частном стоматологическом кабинете пациентке З.
проводилось лечение зубов (14,15,16) по поводу осложненного кариеса. В
последующем после проведения профилактических манипуляций появились боли в обл.
зубов, подвергавшихся лечению. Больная З. была направлена на контрольную
рентгенографию в муниципальную стоматологическую поликлинику, где было выявлено
следующее.
Корневые каналы 16 зуба запломбированы контрастным пломбировочным материалом,
имеется разрежение костной ткани в области верхушки зубного корня по типу
гранулезного периодонтита.
В 15 зубе корневой канал заполнен контрастным пломбировочным материалом, с
выведением материала в диаметре 0,5 см за пределы верхушки зуба.
В 14 зубе пломбировочный материал выведен за пределы корневого канала в
альвеолярный отросток в большом количестве через перфорированное отверстие.
Хирургом стоматологической поликлиники 13.02.97 была проведена операция по
удалению 14 зуба, что сопровождалось выделением гноя и пломбировочного
материала. После удаления 14 зуба проводилась противовоспалительная терапия. В
последующее время состояние пациентки не менялось, хотя имели место жалобы на
рецидивирующие боли в области леченных зубов, дискомфорт в полости рта.
Более чем через 1 год (23.02.98) больная З. направлена на консультацию и
лечение в отделение челюстно-лицевой хирургии городской больницы, где
диагностирован хронический остеомиелит альвеолярного отростка верхней челюсти,
хронический маргинальный периодонтит 15, инородное тело верхнечелюстной пазухи
справа. В процессе стационарного лечения удалены 15 и 16 зубы, а также
промбировочный материал из альвеолярного отростка верхней челюсти справа.
Параллельно проводилась противовоспалительная терапия и физиолечение. В течение
всего 1998 года у больной З. сохранялся дискомфорт, головная боль, к концу года
появилось гнойное отделяемое из правого носового хода.
24.06.99 госпитализирована в оториноларингологическое отделение городской
больницы. Диагностирован хронический правосторонний верхнечелюстной синусит
справа, в стадии обострения. Хронический генерализованный периодонтит. Проведена
гайморотомия с удалением пломбировочного материала, повторные пункции гайморовой
пазухи, противовоспалительная терапия и т.п. Состояние пациентки улучшилось, но
она считает, что в результате действий врачей нарушено ее нематериальное благо
«здоровье» и причинен «моральный ущерб».
В приведенном примере причиной ненадлежащего исхода оказания медицинской
помощи пациентке З. стало сочетание диагностических и лечебных ошибок на этапе
амбулаторной помощи в виде отсутствия своевременного рентгенологического
контроля и отклонения от стандартов технологии лечения осложненного кариеса
зубов.
Ошибки взаимоотношений врача и пациента. Изменения, происходящие в
современной России, огромный поток информации из-за рубежа о взаимоотношениях
врача и пациента, принятие новых законодательных актов об охране здоровья
населения позволяют уйти от принципов патернализма во взаимоотношениях врача и
пациента. Сегодня уже возможен переход от патернализма к использованию принципов
сотрудничества и взаимного доверия.
Эти принципы можно свести к четырем главным компонентам:
поддержка;
понимание;
уважение;
сочувствие.
Традиционно в отношениях врача и пациента заложены противоречия, с одной
стороны, они строятся на патерналистских началах – врач «знает», что надо
делать, и сделает всё к лучшему, даже против воли пациента, с другой стороны, их
отношения признают свободный выбор пациента – пациент распоряжается своим телом.
Следует отметить, что противоречивые мотивы не являются уникальными для
медицины, а свойственны всем областям общественной жизни.
В сопоставимом анализе международного и русского исторического опыта
патернализм связан, хотя и не жестко, с представлениями о преобладающей важности
общественных интересов. Тем не менее, патернализм в чем-то сродни рабству, когда
в силу обстоятельств пациент вынужденно зависит от врача.
В этом контексте нельзя не учитывать эволюцию сознания самого пациента,
произошедшую в последнее десятилетие. Непоколебимость компетенции и
специфические знания врачей стали постепенно подвергаться сомнению. Врачей стали
все чаще обвинять в недостаточной компетенции и даже привлекать к судебной
ответственности. Изменились в худшую сторону и ушли далеко за пределы
корпоративных интересов профессиональные отношения между самими врачами. Сегодня
значительно усилилась взаимная конкуренция, способствующая, как неожиданно
выяснилось, снижению профессионального уровня медиков, ухудшению эффективного
сотрудничества между ними. Сегодня не существует реально функционирующей
общественной организации, которая бы представляла широкие слои медицинской
общественности.
Современный отечественный медицинский мир наводит на общество страх в связи с
большим прогрессом в области клонирования биологических организмов и
трансплантации органов и тканей, поскольку в условиях «дикого рынка», по
Гайдару, ни для кого не стали удивительными отрывочные сведения и предположения
о существовании рынка живых органов. «Спрос рождает предложение» и вот уже
продвинутые журналисты, да иногда и медицинские работники вполне серьезно
обсуждают рыночную цену почки (печени, сердца и др.). Причем делается это на
таком уровне цинизма, что еще 15-20 лет назад такого человека в России подвергли
бы остракизму и презрению.
Таким образом, определенная часть медицинских работников имеет два
противоположных лица, наводящих страх на общество: консерватизм, опирающийся на
профессиональные ошибки, и прогресс, основывающийся на презрении к человеку,
который не в состоянии оплатить медицинские услуги по рыночным ценам. Но если
даже у пациента имеются средства для оплаты медицинской помощи по рыночным
ценам, то его могут вынудить принять неправильное решение. Ведь зачастую лечащий
врач, расхваливая некоторые из лекарств как наиболее эффективные, находится в
прямой зависимости от той или иной фармацевтической фирмы, которая оказывает
врачу «спонсорскую» помощь, оплачивая последнему в качестве «ангажемента»
расходы на вояжи по заграничным клиникам, фармацевтическим производствам с целью
участия в конференциях, программах обучения и повышения квалификации, или
производя прямые выплаты соотносимые с объемом продаж применяемого
лекарственного средства. Именно эти лекарства могут стать причиной
преждевременной смерти или такой болезни, которая по сравнению с первичным
заболеванием бывает еще тяжелее и ведет к еще большему уровню
нетрудоспособности.
Но все-таки для большинства производителей и потребителей медицинских услуг в
России, т.е. между врачом и пациентом, были и остаются принципы доверительных
отношений, но доминирует практика патернализма. Врач «исключительно в интересах
пациента» принимает решения, а пациент пассивно наблюдает за изменениями,
которые происходят с ним самим в процессе лечения. Больной всецело доверяется
врачу, врач заботится о нем, а их взаимоотношения основываются на «слепой вере».
Тем не менее, попытки некоторых врачей остаться сегодня с пациентами на уровне
прежних взаимоотношений не всегда сопровождается успехом. Многие пациенты
изменили свое мнение об отечественной медицине, врачах и медицинском персонале.
К сожалению, отдельные медицинские работники своим поведением, отношением к
профессиональным обязанностям зачастую поддерживают негативное мнение о себе.
В контексте выше указанного, следует отметить, что меняются и сами пациенты.
Из данных социологических опросов и общения со многими пациентами в последние
годы нам пришлось открыть неожиданные для себя вещи. Как ни странно, но
большинство пациентов не могли назвать фамилию, имя и отчество лечащего врача.
На вопрос: «Кто же Вас лечил?» звучал стандартный ответ: «Приходило на обход
несколько врачей, за три недели лечения сменилось трое, последнего помню хорошо,
такой в белом халате суровый, было видно, что он сильно торопился». Пациенты,
которых оперировали в ходе лечения, лучше помнили врача, который вел их после
операции, но почти ничего не могли сказать о том, кто их оперировал.
Что же относительно лечащих врачей, то картина здесь совершенно другая.
Врачи, как правило, помнили большинство из своих пациентов, могли рассказать о
составе семьи, месте работы, а иногда об особенностях характера больного, о ходе
оперативного вмешательства, почему был применен тот или иной вариант
оперативного пособия и т.п.
Мы бы не хотели драматизировать ситуацию, но, на наш взгляд, в последние годы
произошло дальнейшее разделение интересов производителей медицинских услуг и их
потребителей, что не улучшило, а ухудшило проблему взаимоотношений врача и
пациента. Введение платных услуг в здравоохранении, наличие легального и
«теневого» рынка медицинских услуг, снижение гарантированного уровня
финансирования ЛПУ – все это отрицательно отразилось на взаимоотношениях врача и
пациента, снизило уровень доверительных отношений. Сегодня пациент не всегда
уверен, что врач отстаивает его (пациента) интересы, особенно в случаях
экспертизы временной и длительной потери трудоспособности. Не чувствуя поддержки
со стороны лечащего врача в этих вопросах, пациент иногда стоит перед выбором:
будучи больным, не получить освобождение от работы, или усилить описание тяжести
некоторых жалоб, симптомов и проявлений заболеваний и получить освобождение от
работы.
Поддержка пациента означает то, что врач всегда найдет время для помощи
больному в активизации его роли в лечебном процессе, как много лет назад
справедливо заметил известный врач R. Seltzer: «Хирург лишь инструмент, который
больной берет в руки, чтобы исцелить себя». Ошибки, совершаемые врачами в плане
ограничения участия пациента в лечебном процессе, приводят к пассивному
отношению последнего к лечению и затрудняют достижение хорошего результата.
Можно привести массу примеров, когда пассивное поведение пациента, его
минимальное участие в лечении, приводит к развитию осложнений, длительной потере
трудоспособности, моральным и материальным издержкам.
С течением времени сроки непосредственного контакта участкового врача (врача
общей практики), лечащего врача в стационаре и пациента уменьшились на порядок.
Пациенту зачастую приходится больше общаться с «узкими специалистами»,
«функционалистами» и в меньшей мере с участковым – лечащим врачом, который,
выполняя роль своеобразного «диспетчера» по обследованию и лечению, уже не
находит времени для доверительной беседы с пациентом, на выражение понимания,
уважения, сочувствия. Это наиболее распространенная ошибка взаимоотношений врача
и пациента, потому что их налаженные взаимоотношения уже сами по себе являются
целительным фактором, они усиливают и облегчают воздействие других лечебных
вмешательств.
Правильно налаженные отношения между врачом и пациентом – не такая уж сложная
задача, поскольку в большинстве случаев пациент сам стремится к плодотворному
сотрудничеству. Однако в рамках сотрудничества врач должен понимать, что
медицинская деятельность это наука о неопределенности и искусство вероятности,
так как вероятность правоты подразумевает и вероятность ошибки. Во многих
случаях врач может только с определенной долей вероятности предсказать успех
выбранного метода лечения. Стопроцентные гарантии в медицинской практике это
путь к ошибкам во взаимоотношениях с пациентами.
Причинами развития конфликтных ситуаций на почве неудовлетворенности
пациентов проведенным лечением являются:
низкое качество оказанных медицинских услуг в результате несоблюдения
принципов обследования и диагностики патологии органов и системы до начала
лечения и недостаточность контрольных мероприятий на его этапах, несоблюдения
известных правил проведения врачебных манипуляций;
несоблюдение деонтологических принципов, отсутствие налаженных
взаимоотношений с пациентом, направленных на достижение положительных
результатов, несоблюдение принципа информирования пациента;
недостатки в ведении медицинской документации, не позволяющей судить о
полноте и структуре проведенных диагностических, лечебных, контрольных и
реабилитационных мероприятий.
Опыт разбирательств конфликтных ситуаций показывает, что одного лишь
добросовестного выполнения профессиональных процедур недостаточно для решения
комплексной задачи оказания медицинской помощи. Поэтому наряду с правильным
выбором метода лечения, надлежащим выполнением всех необходимых профессиональных
процедур следует включать в алгоритм обязательных врачебных действий
организационные элементы, обеспечивающие решение основной задачи – оказание
надлежащей качественной помощи пациенту с адекватным результатом. Такими
элементами являются правила информирования пациента и ведения медицинской
документации. Как показал наш анализ, именно их отсутствие отягощает процесс
обязательного взаимодействия и взаимопонимания между лечащим врачом и пациентом,
нередко становится самостоятельным источником конфликтов.
Вопрос информирования пациентов при оказании медицинской помощи является
одним из наиболее разработанных в нашем законодательстве об охране здоровья
граждан. Права граждан на информацию по вопросам здоровья и медицинской помощи
сформулированы достаточно четко, в первую очередь это касается общих принципов
информирования. Упомянутые законодательные положения непосредственно касаются
клинической практики. В частности, иногда возникают вопросы об информировании
пациента о новых сведениях, касающихся альтернативных технологий диагностики,
лечения, профилактики и реабилитации, тех или иных свойств расходных материалов
и медицинской техники. В то же время закон РФ «О защите прав потребителей»
требует обязательного доведения до граждан специальных правил, обеспечивающих
безопасное использование товара – ст. 7, возможность правильного выбора,
информации о потребительских свойствах товаров и о противопоказаниях – ст. 10.
Упомянутые положения достаточно четко определяют требования к информированию
пациентов, чего по материалам проводимых экспертиз, анализу жалоб и заявлений
пациентов до сих пор не реализуется в должном объеме. В то же время, очевидно,
что добровольное согласие пациента на предложенный план лечения после получения
им объективной, достоверной и полной информации о различных аспектах и
перспективах, после обсуждения плана лечения означает включение пациента в
процесс принятия решений, следовательно, формирует совместную ответственность
врача и пациента за результат. Это объединяет лечащего врача и пациента в
стремлении добиться поставленной цели, что, как правило, создает условия для
необходимого взаимопонимания и взаимодействия.
Анализ экспертной информации показывает, что врачами не всегда соблюдаются
следующие принципы и цели ведения медицинской документации:
документирование проведенных исследований и их результатов – подтверждение
полноценной диагностики;
в документирование всех манипуляций, назначений, этапов лечения,
промежуточных осмотров и пр. – подтверждение выполнения всех этапов лечения и
необходимых процедур;
в документирование информирования пациента - подтверждение проведения
необходимых разъяснений и обсуждения лечения от этапа планирования до
рекомендаций по профилактике осложнений.
Непременно должны документироваться в истории болезни пациента и дополнениях
к ней данные обследования (рентгеновские снимки, результаты анализов, заключения
специалистов и т.п.), объективный статус, план лечения, дневники ведения
пациента и т.п.
Реализация концепции правовой реформы в РФ ведет к потенциальному росту
правовой информированности населения. По данным Российского фонда правовых
реформ, более половины граждан готовы обратиться в суд для зашиты нарушенных
прав, хотя пока не обладают исчерпывающей информацией о последних. По данным
Госкомитета по антимонопольной политике, нарушения статей Закона РФ «О защите
прав потребителей» медицинскими учреждениями за последние годы увеличились более
чем в 2,5 раза.
К сожалению, положительные тенденции в борьбе за права потребителей (консъюмеризм)
иногда выливаются в свою противоположность – «потребительский экстремизм». Тем
не менее, в последние годы многие случаи неблагоприятных исходов оказания
медицинской помощи становятся темами публикаций в средствах массовой информации,
получают значительный общественный резонанс, чего не было в предыдущие периоды
существования отечественной медицины. В реальной ситуации граждане России
являются естественной и главной силой, которая может подвигнуть отечественное
здравоохранение к реформам и модернизации, а общественные институты – к
установлению публичного контроля над охраной здоровья населения, окружающей
среды, санэпидблагополучия территории, над расходованием средств и, особенно,
над качеством медицинской помощи.
Как бы нам ни хотелось сохранить романтические представления о профессии
врача как о профессии некоего «сообщества альтруистов», следует признать
рыночные реалии сегодняшнего дня. А они достаточно прозаичны. Товарно-денежные
отношения и суровая действительность показывает, что медицинская услуга,
несмотря на всю ее специфичность, все же является особым «товаром» с присущими
ему экономическими характеристиками (ценой, качеством и т.п.) в системе рыночных
координат новой экономической модели развития российского общества. Сегодня
общество интересуют ответы на два вопроса:
«Каким образом в условиях рынка может сочетаться гуманность, бескорыстие,
альтруизм медицинских работников с понятиями спрос, предложение,
ценообразование и прибыль?»;
«Изменилось ли отношение медицинских работников и населения (общества) за
годы политических, социальных и экономических реформ последних лет».
В среде медицинских работников все чаще высказывается мнение о том, что их
взаимоотношения с обществом, населением и отдельными пациентами за последние
годы изменились, причем в худшую сторону. Во взаимоотношения врач – пациент
стали постепенно внедряться и доминировать понятия «доступность медицинской
помощи», «стоимость услуг», «легальный и теневой рынок медицинских услуг» и
т.п., что отодвинуло на второе место этические принципы.
Проблема взаимоотношений медицинских работников с населением претерпевают
определенную трансформацию не только в России, но и за рубежом, и причины для
этого лежат в поле роста ятрогений и последствий их воздействия на здоровье
пациентов. Об этом свидетельствуют публикации Барбары Старфилд (Barbara
Starfield) и других специалистов, работающих в различных исследовательских
учреждениях и организациях экономически развитых стран - Journal of the American
Medical Association, Harvard University, Centers for Disease Control, British
medical journal The Lancet, New England Journal of Medicine and national news:
New York Times, Washington Post, CNN, US World Report, которые касаются
организации медицинской помощи американцам, числу врачебных ошибок и их
последствий. В своих публикациях она с коллегами приводит шокирующие
статистические данные (табл. 7.1).
Приведенные данные числа летальных исходов в больницах из-за ятрогенных
болезней находятся в диапазоне от 230 000 до 284 000, что даже по самым
минимальным оценкам составляет около 225 000 в год, т.е. это третья в рейтинге
причин смерти в США. Параллельно приводятся данные о том, что от 4 до18%
пациентов в амбулаторных условиях подвергаются воздействию ятрогений, что
сопровождается 116 млн дополнительных визитов к врачам, выпиской дополнительно
77 млн рецептов, а кроме того - 17 млн посещений отделений неотложной помощи и 8
млн госпитализаций. Стоимость расходов на дополнительные объемы медицинской
помощи, связанные с ятрогениями составляет около 77 млрд долларов США. Несмотря
на то, что система здравоохранения США одна из самых затратных в мире, по
состоянию здоровья американские граждане не являются мировыми лидерами (Shi L,
Starfield B., 1999; Starfield B., 2000, 2003). Именно этот факт в комплексе с
данными о числе летальных исходов, связанных с ятрогенными заболеваниями
накладывает негативный отпечаток на взаимоотношения между производителями и
потребителями медицинских услуг, не только в России, но в США и странах
Евросоюза.
Таблица 7.1. Статистические данные о числе и причинах
летальных исходов, связанных с ятрогениями в США
| Число летальных исходов за год |
Причина |
Cause |
| 106,000 |
Негативные эффекты лекарственных
средств |
Non-error,
negative effects of drugs |
| 80,000 |
Внутрибольничные инфекции |
Infections in hospitals |
| 45,000 |
Другие ошибки в больницах |
Other errors in hospitals |
| 12,000 |
Ненужные операции |
Unnecessary surgery |
| 7,000 |
Медицинские ошибки в больницах |
Medication errors in hospitals |
| 250,000 |
Общее число летальных исходов в
год от ятрогенных причин |
Total deaths
per year from iatrogenic causes |
О частоте ошибок. Врачи ошибались всегда, что, так или
иначе, сказывалось на их взаимоотношениях с пациентами. Поэтому проблема
взаимоотношений врача и пациента начали реализовываться с момента зарождения
медицинского искусства и начала становления медицины как науки, хотя и не всегда
были однозначными. Так, согласно древним легендам, боги смешали небо и землю и
создали 14 «драгоценных вещей», одной из них был врач. Его положение в обществе
было относительно высоким, но и требования к нему предъявлялись очень большие.
Сушрута (древнеиндийский врач и философ) в своем трактате писал: «Врач,
неискусный в операциях, приходит у постели больного в замешательство... Врач,
умеющий только оперировать и пренебрегающий теоретическими сведениями, не
заслуживает уважения и может подвергать опасности даже жизнь царей. Каждый из
них владеет только половиной своего искусства и похож на птицу с одним крылом».
Известные медицинские трактаты постоянно подчеркивают, что настоящий врач, кроме
хорошего знания теории и практики врачевания, должен обладать высокими
нравственными качествами.
И все-таки, согласно статистике, чаще других врачей ошибаются хирурги. За
ними - акушеры-гинекологи, стоматологи и косметологи. Последние, вскоре могут
сравняться с хирургами или даже обогнать последних. Из-за спешки и
невнимательности врачебных ошибок не избегает практически никто. Например,
выписывая лекарство, врачи часто не учитывают рост, вес, возраст и анамнез
пациента, не говоря уже о том, что в отдельных случаях решающее значение имеет
время приема лекарств, их совместимость между собой или с продуктами питания.
В то же время врачи хирургических специальностей - это ведущее звено любого
медицинского учреждения. Они вправляют вывихи, восстанавливают кости после
переломов, удаляют опухоли и проводят множество других операций в зависимости от
специализации. Иными словами, результат их работы всегда ощутим для пациента.
Однако, как и другие специалисты в области медицины, хирурги совершают ошибки.
Нередко это происходит по невнимательности и халатности специалистов. В
результате пациенту приходится пройти нелёгкий путь по исправлению ошибок, а
это, как правило, ещё несколько оперативных вмешательств уже в других клиниках,
успех которых предсказать зачастую просто невозможно.
По мнению директора Пермского медицинского правозащитного центра Е.В.
Казьминых (2013), который приводит содержание и правовой комментарий наиболее
интересных с его точки зрения судебных процессов, проведенных сотрудниками
центра, примеров привлечения к ответственности врачей хирургических
специальностей достаточно много. В частности, в качестве примера он приводит
случай из реальной судебной практики.
Приговором районного суда в Свердловской области в 2007 г. врач
анестезиолог-реаниматолог П. была признана виновной по ст. 109, ч. 2 УК РФ, ей
назначено наказание в виде 2-х лет лишения свободы условно, а также
дополнительное наказание в виде запрета на занятие врачебной деятельностью на 1
год, кроме этого удовлетворен гражданский иск родственников больного – с врача
П. взыскано 80 000руб. в качестве компенсации морального вреда.
Вина анестезиолога заключалась в том, что при выполнении катетеризации
подключичной вены она допустила ее ранение, что привело к развитию гемоторакса и
смерти больного. Фактически, по материалам медицинской карты, врач П., имея
большой опыт и высокую квалификацию, произвела КПВ по стандартной методике, не
нарушив ни одного требования к выполнению данной манипуляции. Повреждение
подключичной вены было незначительным, кровотечение происходило медленно и в
первый день достоверным образом не проявлялось, поэтому врач не имела
возможности выявить данное осложнение – его развернутая симптоматика появилась
лишь спустя несколько часов. Следующий по дежурству врач, принявший по смене
данного больного, несмотря на уже появившиеся при нем достоверные признаки
нарастающего внутреннего кровотечения и дыхательной недостаточности, не смог
своевременно принять надлежащих мер для ликвидации гемоторакса, более того,
оказался не отмененным назначенный при поступлении больного гепарин, что в
совокупности обусловило летальный исход у пациента. Несмотря на это, виновной в
смерти пациента по приговору суда была признана именно врач П.
Дело в том, что, суды, как правило, назначают уголовное наказание только тем
медработникам, чьи действия явились первоисточником, изначальной причиной
ятрогенного повреждения, даже, несмотря на то, что при последующем лечении
имелась теоретическая возможность «вытащить» больного. По аналогичному судебному
сценарию, проходят все «перфорационные дела», будь то ятрогенное повреждение
пищевода, кишечника, матки или холедоха. При этом какие-либо смягчающие
обстоятельства, как, например, «закрытый характер» медицинского вмешательства,
техническая невозможностью визуального контроля за действием инструмента,
оказание медицинской помощи в условиях обоснованного риска или крайней
необходимости судами в расчет не принимаются и не влекут изменения обвинительной
направленности уголовного процесса.
В то же время многие специалисты указывают на то, что доказать вину врача во
многих случаях практически невозможно. Исключением являются случаи, когда врач
применял запрещенные препараты, забыл инструмент или салфетку в теле
пострадавшего пациента или случайно поранил больного во время операции. Иногда,
даже если медицинская экспертиза установит, что врачи допустили диагностические,
тактические и организационно-технические ошибки. При этом выводы прокураторы,
куда обращается пострадавший, как правило, являются нелогичными. Врачи виноваты
и одновременно не несут ответственности за случившееся.
Хотя до последнего времени стиль взаимоотношений врача и пациента заключался
в том, что пациент доверял врачу право принимать решения. Лечащий врач же
«исключительно в интересах больного» поступал так, как считал нужным. Казалось,
такой подход повышает эффективность лечения: пациент избавлен от сомнений и
неуверенности, а врач полностью берет на себя заботу о нем. Врач не делился с
больным своими сомнениями, скрывал от него неприятную правду.
Однако в условиях рынка, взаимоотношения врача и пациента в России
изменяются, а права врача в определенной степени уступают правам пациента.
Основными регуляторами этих отношений являются Конституция РФ, Федеральный закон
от 21 ноября 2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской
Федерации», Федеральный закон от 29 ноября 2010 г № 326-ФЗ «Об обязательном
медицинском страховании в РФ». Поскольку ошибки в профессиональной деятельности
медицинских работников присутствуют постоянно, хотя и не считаются
преступлениями до тех пор, пока в действиях производителей медицинских услуг не
будут обнаружены элементы небрежности и халатности, т.е. пока не будет
установлена неосторожная вина в юридическом смысле этого понятия. Однако
большинство пациентов и их родственников, в случаях, когда при оказании
медицинской помощи был нанесен ущерб здоровью больного, в результате
профессиональной ошибки или проявлении ятрогении, как правило, настаивают на
привлечении к правовой ответственности производителей.
Сегодня лечащий врач должен понимать, что его действия не останутся
безнаказанными, однако уровень паритета взаимоотношений врача и пациента следует
рассматривать с точки зрения правового консенсуса. Сегодня все чаще
неквалифицированные врачи, как правило, заявляют, что они самые беззащитные: «У
пациента есть права, а у нас нет». Однако при этом забывают упомянуть о том, что
лечащий врач обладает самым ответственным правом - распоряжаться жизнью и
здоровьем пациента, что предполагает высокую степень доверия последнего. Таким
образом, лечащий врач должен взаимодействовать с пациентом с позиции
максимальной открытости и доверия - начиная от реализации права пациента
ознакомиться со своей историей болезни и заканчивая установкой видеокамер в
лечебных подразделениях, операционных, перевязочных, послеоперационных палатах и
т.п. Уровень открытости взаимоотношений врача и пациента положительно повлияет
на число неблагоприятных исходов и несчастных случаев.
Именно в контексте неблагоприятного исхода при оказании медицинской помощи
возникли ситуации, которые стали трактовать, как несчастные случаи в медицинской
практике. В этой связи следует отметить, что ни в России, ни в экономически
развитых странах мира пока не выделяются формы ятрогений, которые трактовались
бы, как «несчастные случаи» с соответствующим отнесением их в классификационные
структуры. А между тем в широкой медицинской практике с завидным постоянством
регистрируются случаи неблагоприятного исхода заболеваний и причинения вреда
здоровью, которые по своему происхождению существенно отличаются от врачебных
ошибок, поскольку не зависят от каких либо действий или бездействий врача, а
связаны с уровнем риска реализации той или иной медицинской технологии.

