 |
|  |
| Медицинская библиотека / Раздел "Книги и руководства" |
|
|
|
| 5.3. Репродуктивные потери, как ведущая причина кризиса народонаселения |
|
Медицинская библиотека / Раздел "Книги и руководства" / Социальные и медицинские проблемы репродукции / 5.3. Репродуктивные потери, как ведущая причина кризиса народонаселения
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте - 13297; прочтений - 4849
Размер шрифта:
12px |
16px |
20px
5.3. Репродуктивные потери, как ведущая причина
кризиса народонаселения
Как региональные политики, так и ведущие специалисты по вопросам
охраны здоровья матери и ребенка на Дальнем Востоке России, обсуждая
демографические проблемы региона, избегают доступной для всех информации о том,
что значительная часть субъектов РФ ДФО «лидирует» в стране по показателям
потерь репродукции. Это особенно важно именно сегодня, поскольку ДФО придется
испытать очередной виток снижения рождаемости из-за уменьшения численности
женщин фертильного возраста вследствие «демографической волны», как результата
сверхнизкой рождаемости в 90-е годы (Дьяченко В.Г., 2000; Архангельский В.Н.,
2011; Рыбаковский Л.Л., 2011). Именно в этих условиях сбережение каждой жизни и
сохранение каждой желанной беременности есть главная задача социальной политики
региональных правительств и общества Дальнего Востока России.
Репродуктивные потери, подходы к анализу. Репродуктивные
потери принципиально отличаются от смертности других возрастных групп населения
с позиций перспективной демографии, поскольку не рожденные дети и умершие
младенцы представляют собой невосполнимую утрату жизненного потенциала популяции
«на старте жизни» и являются безвозвратной потерей человеческого капитала —
репродуктивного, трудового, интеллектуального и оборонного.
Понятие «репродуктивные потери» означает потерю продуктов зачатия
на всех этапах развития плода в результате самопроизвольного и вынужденного (по
медицинским и социальным показаниям) прерывания беременности, мертворождения, а
также смерть детей первого года жизни. При расширенном толковании
«репродуктивных потерь» как потерь в процессе осуществления функции
воспроизведения потомства в это понятие включают и материнскую смертность (Бурдули
Г.И., 1998), а также плодовые потери в результате всех абортов, в том числе
искусственных медицинских (Филимончикова И.Д., 2000).
Существует несколько точек зрения на репродуктивные потери.
Например, насколько целесообразно относить к «репродуктивным потерям»
внематочную беременность (Фролова О.Г. с соавт, 1999), представляющую собой лишь
патологическое состояние репродуктивного процесса, а вовсе не желанную
беременность, или включение в репродуктивные потери искусственных абортов,
необоснованно учитываемых как потенциальное число детей, которые «могли бы
родиться». По мнению Т.В. Мухиной (2007), это не только неверно, но и вредно,
поскольку является основой для ошибочного суждения о том, что сокращение
искусственных абортов будто бы способно привести к росту рождаемости. Вероятно,
что нецелесообразно относить к «репродуктивным потерям» искусственные аборты,
поскольку искусственный аборт, предпринимаемый по желанию женщины, отражает лишь
несостоятельность применяемой контрацепции, то есть неэффективность мер по
предупреждению нежеланной беременности, сохранение которой невозможно для данной
женщины (семьи) в настоящее время.
В то же время младенческая смертность должна быть отнесена к
репродуктивным потерям, поскольку, во-первых, в течение первого года жизни
ребенок не является вполне самостоятельным организмом и физиологически зависим
от организма матери, а, во-вторых, в значительной части случаев причиной смерти
детей этого возраста являются патологические состояния перинатального периода.
Таким образом, наличие методологических разночтений в подходах и
отсутствие единой методологии оценки репродуктивных потерь исключает возможность
их системного анализа. Это не позволяет объективно оценить значимость различных
составляющих, в частности, высокую долю пренатальных потерь плода, снижение
которых является резервом повышения репродуктивного потенциала (Сидельникова
В.М., 2007; Стрижаков А.Н., Игнатко И.В., 2007).
Анализ отраслевой статистики позволяет прийти к выводу, что
суммарные репродуктивные потери за период социально-экономичсеских реформ в
России с 1991 по 2010 годы, составили 5 млн. 515 667 плодов (беременностей), что
на 28 млн. 866 559 родившихся за эти годы живыми составило 19,1 на 100
живорожденных. В структуре общих репродуктивных потерь преобладали
самопроизвольные аборты (3 млн. 600 999, или 65,3%), аборты по медицинским (849
033, или 15,4%) и социальным показаниям (463 809, или 8,4%); число умерших детей
до года составило 407 221 (7,4%), а число родившихся мертвыми – 194 605 (3,5%).
Следовательно, пренатальные потери до 28 недель гестации составили суммарно
89,1%, а фетоинфантильные потери (мертворожденные и умершие дети первого года
жизни) всего 10,9% (Стародубов В.И. с соавт., 2012).
Динамика репродуктивных потерь в течение периода
социально-экономических реформ в России была двухфазной: в течение 1991-1999 г.
показатель устойчиво увеличивался с 19,2 до 24,2 на 100 родившихся живыми с
последующим снижением в течение последующего десятилетия до 12,7 в 2010 г.,
когда общее число потерянных беременностей и младенцев составило 223 119 на 1
млн. 758 058 живорожденных (Стародубов В.И., Суханова Л.П., 2012)..
Оценивая невынашивание беременности как основную причину
репродуктивных потерь и главный резерв повышения рождаемости, следует отметить,
что благоприятная динамика общего числа абортов — снижение их (в том числе из-за
неполной регистрации артифициальных коммерческих абортов) скрывает
неблагополучие с самопроизвольными прерываниями беременности, выявляемое лишь
при дифференцированном анализе абортов. Известно, что в демографических
сборниках обычно анализируется только общее число абортов, без учета того, что
доля спонтанного аборта в России прогрессивно возрастает (с 6,4% от всех абортов
в 1991 г. до 16,4% в 2010 г.)
Число вынужденных абортов (по социальным и медицинским показаниям)
регламентируется директивными документами — приказами МЗ РФ, определяющими
показания к ним, и в последние годы сведено к минимуму (рис. 5.8).Так, в 2010 г.
произведено 28 474 абортов по медицинским показаниям (при 48 558 в 1998 г.) и
лишь 392 по социальным (при 46 469 в 1999 г.) за счет значительного ограничения
показаний к ним.
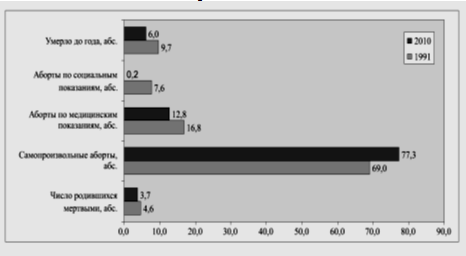
Рис 5.8. Динамика структуры репродуктивных потерь
в РФ в период социально-экономических реформ 1991-2010 гг. (%)
Отмечая позитивные тенденции общих репродуктивных потерь России в
течение последних лет (снижение до 12,7 на 100 живорожденных), необходимо
констатировать высокий уровень потерь — каждая восьмая беременность, что
характеризует снижение способности и возможностей женщин современной России к
реализации функции воспроизводства из-за нарушения репродуктивного и/или
соматического здоровья женщины или патологии плода. Значительное число женщин
фертильного возраста вынуждены, в силу объективных и субъективных причин,
откладывать рождения первого ребенка при раннем начале половой жизни, что
увеличивает риск прерывания желанной, но не планируемой беременности. Реализация
репродуктивной функции, как правило, происходит на фоне уже имеющихся
экстрагенитальных и гинекологических заболеваний, а также имеющихся вредных
привычек. Все это является предрасполагающими факторами формирования материнской
и перинатальной смертности (Радзинский В.Е., 2009).
У сегодняшней службы ОЗМиР в России отсутствуют инструменты влияния
на уровень рождаемости. Тем не менее, на фоне демографического кризиса ценность
каждого рожденного, порой единственного, ребенка возрастает. ФАП, врачебная
амбулатория, территориальная поликлиника, женская консультация – первые
государственные учреждения, куда приходит женщина, решившая стать матерью, и
задача службы сделать материнство привлекательным и максимально безопасным.
Главными критериями оценки результатов работы службы ОЗМиР остаются показатели
материнской и перинатальной смертности.
Перинатальная смертность. Перинатальная смертность является
важным медико-демографическим показателем, отражающим качество акушерской и
неонатальной помощи (Баранов А.А., Альбицкий В.Ю., 2007).При этом важность
анализа этого показателя состоит в том, что факторы, способствовавшие
наступлению летального исхода у плода и ребенка, в том числе дефекты медицинской
помощи, в концентрированном виде отражают негативные факторы и недостатки,
имеющие место и у выживших детей. И таким образом анализ уровня, структуры и
причин перинатальной смертности позволяет определить пути совершенствования
организации и качества перинатальной помощи.
Снижение перинатальной смертности за 20 лет социально-экономических
реформ в России более чем в два раза (с 17,9‰ в 1991 г. до 7,4‰ в 2010 г., по
данным Росстата) происходило в большей степени за счет ранней неонатальной
смертности, показатель которой сократился более чем в три раза (с 8,9 до 2,8‰),
и именно это обусловило снижение уровня младенческой смертности в стране (с17,8‰
в 1991 г. до 7,5‰ в 2010 г.).Мертворождаемость за те же 20 лет снизилась лишь на
47,1% — с 8,7 до 4,6‰, и соответственно доля ее в структуре перинатальной
смертности увеличилась до 62,2%. В свою очередь мертворождаемость по структурным
компонентам снижалась также неравномерно. В наибольшей степени (в 4 раза)
снизилась интранатальная мертворождаемость (с 3,13 до 0,74‰), что характеризует
улучшение качества акушерской помощи при родоразрешении и обусловлено прежде
всего ростом числа кесаревых сечений в интересах плода. Антенатальная смертность
сократилась всего на 30% за 20 лет (с 5,67 до 3,97‰), причем в 1997 и 1999 гг.
происходил значительный ее рост (до 5,98 и 5,84‰), отражающий отрицательную
динамику организации уровня родовспоможения в 1990-х годах.
Главной особенностью перинатальной ситуации является устойчивый
рост доли антенатальной смерти плода — до 84,3% в структуре мертворождаемости и
54% среди всех перинатальных потерь в 2010 г., что свидетельствует о низком
качестве пренатальной диагностики гипоксии плода и недостаточной медицинской
помощи женщинам при беременности как в женских консультациях, так и в акушерских
стационарах. При этом во многих регионах страны большинство случаев
антенатальной гибели плода наступает в условиях родовспомогательного стационара,
что свидетельствует о крайне неблагополучной ситуации с пренатальной помощью в
отделениях патологии беременных акушерских учреждений (Суханова Л.П., 2006).
Негативной особенностью динамики перинатальной смертности является
рост в ее структуре доли доношенных плодов и детей, которая достигла половины в
структуре мертворождений. Нарастающая диспропорция перинатальной смертности по
гестационному возрасту плодов и детей обусловлена преобладающим темпом снижения
её уровня у недоношенных при отставании темпов снижения смертности доношенных.
Так, уровень перинатальной смертности недоношенных в акушерских стационарах за
1991-2010 гг. снизился в 3 раза — с 200,6 до 67,3‰, прежде всего за счет
уменьшения ранней неонатальной смертности в 4 раза (с 93,2 до 23,6‰) и в меньшей
степени мертворождаемости — в 2,6 раз (с 118,4 до 44,8‰). В то же время
перинатальная смертность доношенных плодов и детей за те же годы снизилась всего
на 17,3% (с 4,16 до 3,44‰), а мертворождаемость даже выросла (с 1,50 до 2,37‰).
Таким образом, благоприятные тенденции общего показателя перинатальной
смертности в России определялись относительно благополучной динамикой этого
показателя у недоношенных детей, и прежде всего снижением у последних показателя
ранней неонатальной смертности.
В связи с актуализацией проблемы предотвратимости смертности детей
в процессе рождения необходимо отметить высокий уровень перинатальных потерь при
родах вне лечебного учреждения «без последующей госпитализации» родильницы,
регистрируемые по статистической форме №30 МЗ РФ. Показатель перинатальной
смертности у этого контингента превышает 40‰, обгоняя популяционный уровень в
стране в 4-5 раз, а по мертворождаемости (46‰) в 4-8 раз. Эти данные убедительно
свидетельствуют о недопустимости подобных родов. Вероятно, имеется острая
необходимость осуждения тактики сознательного выбора родов вне лечебного
учреждения. Речь идет об экзотических методах родоразрешения, о неблагоприятных
исходах которых обычно их пропагандисты даже не упоминают, однако анализ данных
показывает, что частота осложнений в этих родах недопустимо высока.
Важно отметить, что, как показал анализ перинатальной смертности по
медицинским свидетельствам о перинатальной смерти, гибель доношенных плодов и
детей в основном происходит в акушерских учреждениях первого и второго уровня;
при этом основными причинами их смерти является внутриутробная гипоксия,
аспирационный синдром и аспирационная пневмония, т.е. состояния, являющиеся
следствием предотвратимых осложнений в родах. Проведенный анализ репродуктивных
потерь в зависимости от уровня ЛПУ выявил, что показатель перинатальной
смертности в 1,2-1,4 раза выше в стационарах 1-2-го уровней (в районных
больницах и ЦРБ, которые рассчитаны преимущественно на физиологические роды), в
сравнении с учреждениями третьего уровня - областными, краевыми,
республиканскими больницами и перинатальными центрами.
В 2012 году число умерших в перинатальном периоде в ДФО составило
1085, из них мертворожденных ─ 658, а число детей, умерших в возрасте до 7 дней
─ 427 (табл. 5.5). Показатель перинатальной смертности в ДФО значительно
превышал аналогичный по РФ в целом в основном за счет мертворожденных.
Подтверждением мнения экспертов о низком уровне акушерской помощи женщинам в
субъектах РФ ДФО на популяционном уровне является рост предотвратимой патологии
среди доношенных детей: частоты аспирационного синдрома у доношенных
новорожденных, аспирационной пневмонии и респираторного дистресс-синдрома.
В структуре причин перинатальной смертности стабильно лидируют
внутриутробная гипоксия и асфиксия при рождении - более половины всех случаев,
респираторные расстройства и врожденные аномалии развития. Основной причиной
мертворождаемости также стабильно являются внутриутробная гипоксия и асфиксия
при рождении - более трех четвертей всех случаев, на втором месте — врожденные
аномалии развития.
Таблица 5.5. Перинатальная смертность по
субъектам РФ ДФО за 2012 год
|
|
Умершие в перинатальном периоде (человек) |
Коэффициент перинатальной смертности (на 1000 родившихся
живыми и мертвыми) |
|
всего |
в том числе: |
всего |
в том числе: |
|
мертворожденные |
умершие в возрасте до 7 дней |
мертворожденные |
умершие в возрасте до 7 дней |
|
РФ |
19111 |
12142 |
6969 |
9,98 |
6,34 |
3,64 |
|
ДФО |
1085 |
658 |
427 |
12,33 |
7,47 |
4,85 |
|
Респ. Саха (Якутия) |
217 |
139 |
78 |
12,66 |
8,11 |
4,55 |
|
Камчатский край |
50 |
22 |
28 |
11,89 |
5,23 |
6,66 |
|
Приморский край |
303 |
172 |
131 |
12,22 |
6,94 |
5,28 |
|
Хабаровский край |
240 |
147 |
93 |
12,90 |
7,90 |
5,00 |
|
Амурская область |
150 |
94 |
56 |
12,68 |
7,94 |
4,73 |
|
Магаданская область |
26 |
19 |
7 |
13,35 |
9,75 |
3,59 |
|
Сахалинская область |
56 |
41 |
15 |
8,87 |
6,49 |
2,38 |
|
ЕАО |
31 |
16 |
15 |
12,58 |
6,49 |
6,09 |
|
ЧАО |
12 |
8 |
4 |
16,69 |
11,13 |
5,56 |
Вызывает тревогу динамика материнских причин перинатальной
смертности, в структуре которых происходит устойчивый рост рубрики «причина не
установлена», второе место занимают «осложнений со стороны плаценты, пуповины и
оболочек», третье место - «состояния матери, не связанные с беременностью», а
последующие места - «осложнения беременности» и «осложнения родов и
родоразрешения».
Складывающаяся ситуация свидетельствует об отсутствии объективного
анализа «материнских причин» смерти ребенка, или, что еще хуже, отсутствие
материнской патологии, способствовавшей гибели ребенка, и тогда речь идет о
некачественной медицинской помощи при беременности, в родах или в постнатальном
периоде. В классической работе А.Г. Талалаева и Г.А. Самсыгиной при анализе
причин перинатальной смертности авторы на основании того, что у трети женщин не
было выявлено ни исходных заболеваний, ни патологии беременности, делают весьма
жесткий вывод, что эти случаи перинатальной смертности обусловлены недостаточным
уровнем акушерской помощи практически здоровым женщинам.
Предпринимаемые в настоящее время меры по модернизации системы
родовспоможения субъектов РФ ДФО недостаточно эффективны не только из-за
недостаточности финансирования, поскольку в рамках модернизации службы ОЗМиР в
ЛПУ всех уровней были инвестированы значительные финансовые ресурсы, однако их
использование, как правило, вызывало нарекания с точки зрения эффективности.
Попытки улучшить перинатально-репродуктивные показатели в дальневосточном
регионе за счет перинатальных центров и высоких медицинских технологий заранее
были обречены на неудачу, поскольку не учитывали масштаба нарушений здоровья
рожающих женщин и рождающихся детей. В реальной ситуации более 80% беременных
дальневосточниц имеют соматическую или акушерскую патологию, а каждый третий
ребенок рождается с теми или иными отклонениями в состоянии здоровья. При этом
чрезвычайно высок уровень предотвратимой акушерской и перинатальной патологии,
формирующейся в процессе родов: нарушения родовой деятельности в 2012 г.
наблюдались у каждой девятой роженицы; неблагоприятная динамика предотвратимой
респираторной патологии, развивающейся в результате осложненных родов даже среди
доношенных новорожденных, свидетельствует о необходимости изменения стратегии
развития родовспоможения в сторону повышения качества базовой акушерской помощи
на уровне популяции - в общей сети ЛПУ региона.
Младенческая смертность. Одним из основных демографических
показателей, определяющих репродуктивный и трудовой потенциал будущих поколений
и характеризующих уровень социально-экономического развития и состояние
здравоохранения в стране, является младенческая смертность. Позитивная динамика
младенческой смертности в России в период социально-экономических реформ,
снизившейся с 17,8 на 1000 родившихся живыми в 1991 г. до 7,5 в 2010 г. (в 2,4
раза) пока не находит каких-либо внятных объяснений и вероятно, не является
заслугой службы ОЗМиР, отражая изменения социальной политики в стране.При этом
важно, что снижение младенческой смертности (как и детской смертности) не было
абсолютно линейным — отмечался рост показателя вгоды кризиса в стране — в 1993
г. (на 10,5%) и в 1999 г. (на 2,4%), подтверждая наличие зависимости смертности
младенцев от уровня жизни населения.
Помимо периода роста в 1991-1993 годах повышение младенческой
смертности в России происходило в 1968, 1972-1976, 1984 и 1987 годах (рис. 5.9).
По уточненным результатам 2010 года, число детей, не доживших до возраста 1
года, снизилось до 7,5‰, а в 2011 году, по данным помесячной регистрации, - до
7,3‰. Число детей, умерших в возрасте до 1 года, быстро снижалось в 1960-е годы,
но в 1972-1976 годах стало возрастать. Начиная с 1985 года, оно неуклонно
сокращается, снизившись с 50,7 тысячи до 13,1 тысячи человек в 2011 году.
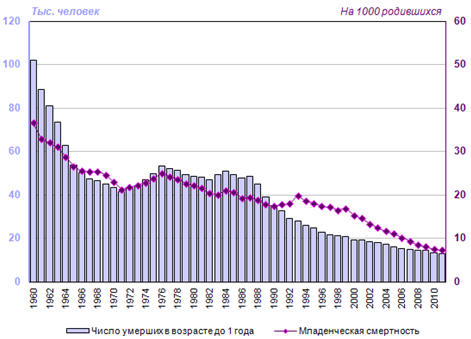
Рис. 5.9. Число умерших в возрасте до 1 года
(тысяч человек) и коэффициент младенческой смертности (умерших в возрасте до 1
года на 1 родившихся живыми), 1960-2011гг.
Несмотря на положительную динамику показателя младенческой
смертности, уровень ее, как и других репродуктивных потерь, характеризует
выраженное отставание России от развитых стран. Так, показатель младенческой
смертности в странах Европейского Союза, по данным ВОЗ/ЕРБ, составил в 2009 г.
4,27 на 1000 живорожденных при показателе в России 8,1, причем темпы снижения
показателя в странах Европы опережали таковые в нашей стране.
При сопоставлении динамики младенческой смертности в России и
странах Евросоюза по компонентам выявлены принципиальные структурные
диспропорции. Так, в странах Евросоюза снижение младенческой смертности
происходило преимущественно за счет управляемой постнеонатальной смертности
(обусловленной преимущественно экзогенными причинами) с 4,15‰ в 1990 г. до 1,42‰
в 2009 г. (в 2,9 раза), и доля ее при этом закономерно снижалась с 41,6 до 33%;
соответственно доля неонатальных потерь увеличивалась с 58,4% в 1990 г. (5,8‰ —
неонатальная, 9,93‰ — младенческая смертность) до 67,0% в 2009 г. (2,86 и 4,27‰
соответственно).
В России в результате разнонаправленной динамики различных
компонент младенческой смертности в течение последних пяти лет уровень
постнеонатальных потерь превышает показатель смертности детей первой недели
жизни. В 2010 г. уровень постнеонатальной смертности составил 3,3‰ (умер 5771
младенец в возрасте 28-365 дней), превысив на 17,8% показатель ранней
неонатальной смертности — 2,8‰ (умер 4941 ребенок в возрасте первой недели
жизни). Это противоречит объективной биологической закономерности возрастной
структуры смертности младенцев, согласно которой наибольшие потери наблюдаются
среди детей более раннего возраста — максимальное число детей гибнет
непосредственно после рождения; с возрастом уровень потерь снижается, что
обусловлено повышением уровня жизнеспособности ребенка по мере роста и
созревания детского организма.
В 2010 г. в России умерло 13 405 детей первого года жизни, что
составило 63,8% от числа умерших в возрасте 0-14 лет (21 025) и 79,8% от умерших
в возрасте 0-4 года (16 804). Число новорожденных 0-27 дней (7634) составило
56,9% от числа умерших младенцев, а число умерших на первой неделе жизни (4941)
— 64,7% в структуре неонатальной смертности и 36,9% — в младенческой.
Среди умерших на первой неделе жизни около 70% умирают в первые
трое суток жизни: 29,8% (1475 детей) умерли в первые 24 часа после рождения,
21,4% (1057) в возрасте 1 суток, 18,4% (912) в возрасте 2 суток и далее по
убывающей — 10,8; 7,5; 7,0; 5%.
Важной характеристикой младенческой смертности, отражающей степень
дифференциации территорий по уровню социально-экономического развития, является
соотношение показателя и причины смерти в селе и городе. Раздельный анализ
уровня смертности в городе и селе выявляет традиционное превышение показателя
младенческой смертности в сельских территориях над уровнем смертности младенцев
в городе, что является закономерным и отражает различия как в состоянии здоровья
населения, так и в качестве медицинской помощи (в селе традиционно хуже, чем в
городе).
Анализ долгосрочной динамики показателей младенческой смертности
(табл. 5.6.)выявил, что за 60 лет произошло 12-кратное снижение общего
показателя младенческой смертности (с 88,4 на 1000 родившихся живыми в 1950 г.
до 7,5 в 2010 г.), более выраженное в городе (почти в 15 раз — с 100,9 до 6,9),
чем в селе (с 79,3 до 9,1, или в 9 раз за те же годы).За 20 постсоветских лет
снижение общего показателя младенческой смертности (с 17,4 в 1990 г. до 7,5 в
2010 г. на 1000 родившихся) произошло преимущественно за счет городских жителей:
в 2,5 раза (с 17,0 до 6,9) при снижении показателя в селе лишь в 2 раза (с18,3
до 9,1 ‰).
Таблица 5.6. Динамика младенческой смертности в
России (в городе и селе) (1950-2010 гг.)
|
Число умерших детей на первом году жизни
Годы |
Все население |
Городское
население |
Сельское
население |
Превышение показателя « сельское население над городским
населением» (%) |
|
|
Всего, человек |
На 1000 родившихся живыми |
Всего, человек |
На 1000 родившихся живыми |
Всего, человек |
На 1000 родившихся живыми |
|
|
1950 |
249051 |
88,4 |
119864 |
100,9 |
129 187 |
79,3 |
-21,4 |
|
1960 |
1 02 040 |
36,6 |
46241 |
34,9 |
55799 |
38,1 |
9,2 |
|
1970 |
43 511 |
23,0 |
26 349 |
22,1 |
17 162 |
24,5 |
10,9 |
|
1980 |
48500 |
22,1 |
32 422 |
21,2 |
16078 |
24,0 |
13,2 |
|
1990 |
35 088 |
17,4 |
23 902 |
17,0 |
11 186 |
18,3 |
7,6 |
|
1995 |
24 840 |
18,1 |
16258 |
17,4 |
8582 |
19,8 |
13,8 |
|
2000 |
19286 |
15,3 |
12934 |
14,7 |
6352 |
16,8 |
14,3 |
|
2001 |
19 104 |
14,6 |
12 899 |
14,0 |
6205 |
16,2 |
15,7 |
|
2002 |
18407 |
13,3 |
12511 |
12,7 |
5896 |
14,9 |
17,3 |
|
2003 |
18 142 |
12,4 |
12235 |
11,7 |
5907 |
13,9 |
18,8 |
|
2004 |
17339 |
11,6 |
11 596 |
10,8 |
5743 |
13,4 |
24,1 |
|
2005 |
16073 |
11,0 |
10716 |
10,3 |
5357 |
12,7 |
23,3 |
|
2006 |
15079 |
10,2 |
9839 |
9,4 |
5240 |
12,1 |
28,7 |
|
2007 |
14858 |
9,4 |
9497 |
8,6 |
5361 |
11,2 |
30,2 |
|
2008 |
14436 |
8,5 |
9273 |
7,8 |
5163 |
10,1 |
29,5 |
|
2009 |
14271 |
8,1 |
9189 |
7,5 |
5082 |
9,7 |
29,3 |
|
2010 |
13405 |
7,5 |
8641 |
6,9 |
4764 |
9,1 |
31,9 |
|
изменение 2010/1990
(%) |
-61,8 |
-56,9 |
-63,8 |
-59,4 |
-57,4 |
-50,3 |
|
Дифференцированный анализ причин младенческой смертности выявляет,
что в селе существенно выше смертность детей от экзогенных причин, зависимых и
от качества педиатрической помощи, и от социальных условий жизни населения: от
внешних причин (7,9 на 10 000 родившихся в селе 7,6% в 1990 г. до 31,9% в 2010
г., что характеризует рост дифференциации города и села, во-первых, по уровню
медицинской помощи (нарастающее отставание уровня сельского здравоохранения от
городского); во-вторых, по социальным условиям жизни в городе и селе (с учетом
роста доли внешних причин смерти сельских младенцев, превышающих показатель в
городе и характеризующих более выраженное и усугубляющееся социальное
неблагополучие в селе в сравнении с городом).
К 2010 году в РФ сложилась достаточно четкая дифференциация
регионов по уровню младенческой смертности. С одной стороны – это регионы с
относительно низкими показателями младенческой смертности, к ним относятся
Тамбовская область, Ханты-Мансийский автономный округ, Калининградская область,
Санкт-Петербург, Республика Коми и др. Следует отметить, что все они весьма
неравноценны по уровню Валового регионального продукта и климатическим условиям,
но сходны по отношению губернаторов к охране здоровья матери и ребенка.
В группу регионов с наиболее высокими показателями материнской
смертности вошли 4 субъекта РФ ДФО, это Хабаровский край (10,3‰), ЕАО (10,4‰),
Амурская область (13,2 ‰), Чукотский автономный округ (21,7 ‰), что указывает на
низкий уровень эффективности деятельности органов исполнительной и
законодательной власти в этих территориях по вопросам семейной и демографической
политики, но говоря уж о том, что в последующие годы (2011-2012 гг.) показатели
младенческой смертности в них только увеличились (табл. 5.7).
Таблица 5.7. Динамика коэффициента младенческой
смертности в ДФО (2000-2012 гг.)
|
2000 г. |
2005 г. |
2009 г. |
2011 г. |
2012г. |
|
РФ |
15,3 |
11,0 |
8,1 |
7,4 |
8,6 |
|
ДФО |
18,6 |
13,5 |
10,5 |
9,1 |
10,9 |
|
Республика Саха |
17,6 |
10,6 |
8,9 |
6,3 |
9,6 |
|
Камчатский край |
16,0 |
10,3 |
11,8 |
10,0 |
11,3 |
|
Приморский край |
19,1 |
13,1 |
10,6 |
9,7 |
10,4 |
|
Хабаровский край |
17,3 |
13,0 |
10,3 |
10,5 |
11,5 |
|
Амурская область |
23,8 |
18,7 |
13,0 |
10,7 |
13,8 |
|
Магаданская область |
15,1 |
12,0 |
10,8 |
7,2 |
8,4 |
|
Сахалинская область |
15,1 |
14,4 |
7,2 |
4,4 |
6,5 |
|
ЕАО |
20,2 |
15,6 |
15,0 |
14,1 |
15,1 |
|
ЧАО |
23,4 |
17,6 |
12,6 |
13,1 |
21,2 |
Структура причин младенческой смертности в целом по России и в её
провинциях до 2008 г. оставалась стабильной в отношении трех преобладающих
классов - болезней (состояний), возникающих в перинатальном периоде, устойчиво
занимающих первое место (45,9% от числа умерших в 2010 г.), врожденных аномалии
развития (24,2%), а также болезней органов дыхания, доля которых снижалась
опережающими темпами (с 10,2% от числа умерших в 1990 г. до 6,1% в 2010 г.),
благодаря чему в течение последних двух лет этот класс уступил 3-е место внешним
причинам смерти младенцев (6,3% от числа умерших в 2010 г.).
Минимальные темпы снижения младенческой смертности от внешних
причин (всего на 51,6% за 1993-2010 гг. — с 9,8 на 10 000 живорожденных до 4,74)
обусловили перемещение данного класса с 5-го места (в 1990-1999 гг.) сначала на
4 место (в 2000-2008 гг.), «опередив» инфекционные болезни, а в 2009-2010 гг. —
на 3-е место, превысив смертность от болезней органов дыхания — основной
патологии младенческого возраста.
В то же время в некоторых субъектах РФ ДФО смертность младенцев от
внешних причин и синдрома внезапной смерти младенца была высокой, достигая 28% в
структуре младенческой смертности (Еврейская автономная область) (табл. 5.8).
Таблица 5.8. Регионы РФ с наибольшим уровнем
смертности от внешних причин и синдрома внезапной смерти младенца (СВСМ) в 2010
г.
|
Субъекты РФ |
Умерло от всех причин на 100000 |
Умерло от внешних причин на 100000 |
Умерло от СВСМ на 100000 |
Сумма внешних причин и СВСМ |
Доля в МС суммы внешних причин и СВСМ (%) |
|
ЕАО |
1037,7 |
166,0 |
124,5 |
290,5 |
28,0 |
|
Респ. Бурятия |
718,5 |
114,7 |
84,5 |
199,2 |
27,7 |
|
Камчатский край |
937,7 |
152,1 |
76,0 |
228,1 |
24,3 |
|
Респ. Тыва |
1295,9 |
314,9 |
0,0 |
314,9 |
24,3 |
|
Курганская обл. |
870,3 |
152,1 |
59,1 |
211,2 |
24,3 |
|
Кемеровская обл. |
827,6 |
92,9 |
106,5 |
199,4 |
24,1 |
|
Кировская обл. |
758,3 |
69,5 |
101,1 |
170,6 |
22,5 |
|
Респ. Коми |
504,3 |
42,7 |
68,4 |
111,1 |
22,0 |
|
Респ. Саха (Якутия) |
721,2 |
74,6 |
74,6 |
149,2 |
20,7 |
|
Забайкальский край |
742,9 |
102,1 |
51,0 |
153,1 |
20,6 |
|
Чувашская Респ. |
544,7 |
111,4 |
0,0 |
111,4 |
20,5 |
|
Респ. Алтай |
945,3 |
47,3 |
141,8 |
189,1 |
20,0 |
|
Сахалинская обл. |
594,5 |
82,6 |
33,0 |
115,6 |
19,4 |
|
ЧАО |
2184,1 |
409,5 |
0,0 |
409,5 |
18,7 |
|
Новосибирская обл. |
743,2 |
51,7 |
74,6 |
126,3 |
17,0 |
|
Пермский край |
814,4 |
64,7 |
72,8 |
137,5 |
16,9 |
|
Челябинская обл. |
763,4 |
69,0 |
58,2 |
127,2 |
16,7 |
|
Амурская обл. |
1282,0 |
95,9 |
104,7 |
200,6 |
15,6 |
|
Респ. Марий Эл |
654,5 |
56,4 |
45,1 |
101,5 |
15,5 |
|
РФ |
751,2 |
28,9 |
47,4 |
76,3 |
10,2 |
Таким образом, принципиальной особенностью младенческой смертности
в динамике постсоветского периода является устойчивый рост доли внешних причин,
переместившихся с 5 места на 3 место. Именно эта тенденция отличает Россию и её
провинции от экономически развитых стран. В России смертность младенцев от
несчастных случаев в 4-7 раз выше, чем во Франции, США или Японии, от
инфекционных болезней в 6-12 раз выше, а от болезней органов дыхания, зачастую в
десятки раз выше. Далеко не все в порядке и с эндогенными причинами - смертность
от врожденных аномалий или состояний, возникающих в перинатальном периоде, в 2-4
раза больше...
Таким образом, снижение младенческой смертности от болезней органов
дыхания - главное и почти единственное достижение отечественной медицины за
последние 40 лет. Наибольшие темпы снижения младенческой смертности от болезней
органов дыхания, инфекционных болезней и перинатальных причин характеризуют
значительные успехи медицинской помощи; в то же время тенденция роста доли
младенческой смертности от внешних факторов свидетельствует о серьезном
неблагополучии в социальной сфере и низком общем уровне жизни населения страны.
Следовательно, проблема снижения уровня младенческой смертности не
может быть решена усилиями только здравоохранения или ЛПУ службы ОЗМиР. Речь
идет о необходимости уменьшения влияния неблагоприятных социальных факторов на
здоровье детей. В частности, ряд специалистов предлагает подходить к проблеме
смерти детей от внешних причин с точки зрения «жестокого обращения с детьми и
отсутствия заботы о них». С этих позиций следует считать, что обеспечение
должной социальной поддержки семьям с детьми, лежащее в основе устранения
«немедицинских» причин младенческой смертности, имеет, по большому счету, не
меньшее значение в демографическом развитии России, чем увеличение рождаемости,
поскольку уровень социального благополучия общества и качество жизни семьи есть
необходимое условие не только снижения детской смертности, но и полноценного
физического и нравственного развития ребенка (Царегородцев А.Д. с соавт., 2004).
Рост доли «внешних причин» в структуре младенческой смертности и
увеличение числа семей, находящихся в «социальной яме» подтверждается
положительной коррелятивной связью уровня младенческой смертности с долей
бедного населения на Дальнем Востоке России (г = +0,59). На этом фоне все более
важное значение приобретает смерть младенцев на дому. В России в 2009 г. вне ЛПУ
погибли 2871 детей из 14 271 умерших в возрасте до одного года. Если из их числа
удалить число детей, погибших на первой неделе жизни, то число детей первого
года жизни, погибших на дому приблизится к ⅓ всех случаев младенческой
смертности. В некоторых районах субъектов РФ ДФО неблагоприятная структура и
уровень младенческой смертности связаны с так называемым «коммерческим
материнством». Это,когда деторождение происходит в асоциальных семьях, для
которых важнейшим стимулом рождения ребенка являются получение детских пособий и
«материнского капитала», при отсутствии необходимых условия для выхаживания,
развития и воспитания здорового ребенка.
Таким образом за более чем 20 лет социально-экономических реформ в
России в минимальной степени сократилось число самопроизвольных абортов— лишь на
25,7% (с 232 131 до 172 529 за 1991-2010 гг.), притом, что доля их в общих
потерях максимальна — 77,3% в 2010 г. При этом важно отметить рост
распространенности самопроизвольных выкидышей (даже не полностью учитываемых)
среди женщин фертильного возраста на протяжении 2000-2010 гг., что, как правило,
обусловлено тем, что в репродуктивный возраст вступили дети родившиеся и
выросшие в период первого десятилетия неолиберальных реформ по Гайдару и
Чубайсу. Именно в этот период их родители испытали на себе последствия невыплат
заработной платы, потерь накопленных сбережений в государственных банковских
структурах, что сформировало неверие в справедливость государственного
устройства России. Именно в это время российским семьям был нанесен
невосполнимый ущерб материального, а особенно психологического плана. Социальная
деградация значительной части семей, падение престижа матери, как основы
репродуктивной функции семьи сопровождалось ростом частоты гинекологической
патологии, прежде всего в виде различных нарушений менструальной функции. В
конечном итоге становится очевидным факт снижения репродуктивного потенциала
современных женщин.
Оценивая репродуктивную ситуацию в России в целом, следует указать
на то, что системный подход к анализу процесса воспроизводства населения
позволяет выявить основную его закономерность — сопряженность динамики
репродуктивных потерь с показателями рождаемости, что свидетельствует о единстве
репродуктивного процесса, включающего все этапы раннего онтогенеза. В то же
время, отсутствие методологии оценки репродуктивных потерь исключает возможность
их системного анализа, что не позволяет объективно оценить значимость различных
составляющих, в частности, пренатальных потерь плода, снижение которых является
реальным резервом повышения репродуктивного потенциала страны и её регионов,
составляя альтернативу применению вспомогательных репродуктивных технологий и
запрещению искусственного аборта (Стародубов В.И., Суханова Л.П., 2012).
Анализ репродуктивных процессов на Дальнем Востоке России позволяет
нам прийти к заключению о том, что этап относительного благополучия
репродуктивного процесса в регионе заканчивается. ДФО стоит на пороге
закономерного и неизбежного процесса снижения рождаемости. Стратегическая задача
службы ОЗМиР региона является максимальное использование всех возможностей
повышения репродуктивного потенциала дальневосточников: укрепление
репродуктивного здоровья женщин, сохранение каждой беременности и каждого
рождающегося ребенка путем сокращения предотвратимой патологии при беременности
и в родах.
[ Оглавление книги | Главная страница раздела ] |
|
| Поиск по медицинской библиотеке |
|
|
|
|  |
| 
|

