Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
2.3. Стресс и хронические боли
Установлено, что стресс-реакция и ноцицепция взаимосвязаны друг с
другом и относятся к гомеостатическим реакциям организма. Сначала происходит
сигнализация организму о патологическом процессе, а затем включаются его
адаптивные реакции к новым условиям, направленные на восстановление привычного
постоянства внутренней среды. При этом изменения в организме можно определить
как болевой стресс, интенсивность проявления которого зависит от интенсивности
боли. Изменения, происходящие при болевом стрессе, кроме гомеостатической
направленности, включают корковые механизмы оценки боли, восприятия,
эмоциональной и поведенческой окраски боли вплоть до патологической ситуации
ожидания новой болевой атаки. Именно лимбические структуры головного мозга
формируют мотивацию, память, активацию и чувство ожидания боли. Стволовые ядра
определяют тормозные или лимитирующие функции на ограничение болевых стимулов и
чрезмерной, несоразмерной стресс-реакции. Адренергический механизм
антиноцицептивной системы, связанный с активацией отрицательных эмоциогенных зон
мозга, имеет приспособительное значение. Он позволяет организму в стрессовых
ситуациях пренебрегать воздействием ноцицептивных раздражителей и тем самым
бороться за сохранение жизни: при эмоциях страха – спасаться бегством, при
эмоциях гнева – агрессией (Gilron
I.,
Bailey J.M.,
Tu D.
et al.,
2005). Но описанный физиологический механизм, как уже говорилось, действителен
только для здоровых людей.
Основным звеном в патогенезе ПТСР является дизрегуляция
нейротрансмиттерной системы, прежде всего на уровне её участия в
стресс-лимитирующей и антиноцицептивной составляющих. На фоне указанной
дизрегуляции происходит изменение сущности боли, которая изначально являясь
физиологическим ответом на патологический процесс, в последующем теряет свою
сигнальную функцию, и при этом формируется хронический болевой синдром (ХБС) как
самостоятельное заболевание с изменениями в восприятии болевого ощущения в
структурах ЦНС и образованием патологической алгической системы. Кроме того,
активация структур ЦНС при переходе острой боли в хроническую меняет
поведенческую и психологическую реакцию на боль, приспосабливая мозг к
хронической боли (Мякотных В.С., Торгашов М.Н., 2015;
Farmer M.A.,
Chanda
M.L.,
Parks
E.L.,
Baliki
M.N.,
2011). Рассматривать эти процессы позволяет общность не только психологической
симптоматики, но и нарушения физиологических механизмов. Анализ ХБС и ПТСР
показал связь этих состояний, заключающуюся в изменениях прежде всего
«тормозных» антисистем ЦНС.
Хронические боли различной локализации присутствовали у 97 (60,3%)
наблюдавшихся нами пациентов, и при этом наиболее часто отмечались хронические
головные боли (34,8%) и хронические боли со стороны ОДА (34,7%).
Интенсивность хронической боли по визуально-аналоговой шкале (ВАШ)
коррелировала с интенсивностью ПТСР, определяемой по ОТС (p=0,0001).
Выраженная симптоматика ПТСР в 72,4% (р=0,0009) сопровождалась ХБС. Вполне
очевидно, что как хронические головные боли имели связь с выраженностью ПТСР (р=0,000),
так и боли в нижней части спины и в области шеи (р=0,0001) и суставные боли (р=0,008).
Необходимо отметить, что пациенты, испытывавшие хронические боли, в
96% перенесли боевые травмы. Локализация этих болей во многом соответствовала
локализации соматической патологии и полученной боевой травмы, но у лиц,
страдающих ПТСР, локализации хронических болей нередко были множественными. Так
как хроническая боль является следствием повышенной сенситизации ноцицептивных
нейронов в результате хронического соматического процесса и дизрегуляции нервной
системы, то предполагается, что патогенетический механизм формирования ХБС в
определенной степени подготовлен изменениями, сформировавшимися на основе ПТСР и
постконтузионных процессов. Именно так можно себе представить формирование и
развитие стресс-индуцированной хронической боли с множественной локализацией
болевых ощущений. Формируется определенная патогенетическая связь ХБС и ПТСР с
позиции многоуровневой патологической системы, которая нами представлена в виде
схемы (рис. 9). Определяющими являются изменения в
гипофизарно-гипоталамо-надпочечниковой системе (ГГНС), симпато-адреналовой
системе (САС) и иммунной системе с последующими нейропластическими и
нейротрансмиттерными нарушениям ЦНС. С одной стороны, изменения в ЦНС при ПТСР
формируют основу развития ХБС, с другой, патологические изменения внутренних
органов в результате нарушения гомеостаза и процессов адаптации, проявляющиеся
болевым синдромом, являются источником патологической ноцицепции. При этом
происходит усиление афферентной периферической импульсации, приводящей к
центральной сенситизации и, как следствие, к хронизации боли. Таким образом,
ПТСР и ХБС могут являться, и вероятнее всего являются, взаимоподдерживающим
состоянием: Хроническая боль «возвращает» пострадавшего к травмирующим боевым
событиям, а ПТСР приводит к усилению центральной сенситизации боли. Первичное
звено патологической системы представлено на схеме (рис. 9) ПТСР, которое
определяет дизрегуляцию в ЦНС и нейроэндокринной системе. Периферическое звено –
соматическая патология. Хроническая боль является следствием этой системы: с
одной стороны, дизрегуляция ЦНС является фактором хронизации боли, с другой,
соматическая патология на начальном этапе является источником ноцицептивного
потока в ЦНС, и чем он интенсивней, тем труднее его сдерживать «антисистемам», и
тем быстрее формируется ХБС. Патологическое состояние принимает форму «порочного
круга». Необходимо отметить, что предопределяющими в развитии патологической
системы являются как внутренние факторы (боевые ранения, генетические
особенности, перенесенные инфекции и др.), так и внешние (социальные,
экологические, погодные и др.), а также закрытые черепно-мозговые травмы.
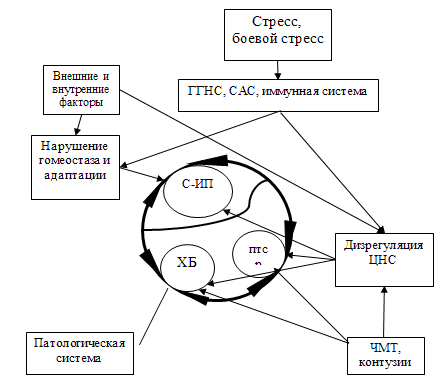
Рис. 9. Схема формирования и функционирования
патологической системы с первичным звеном в ЦНС и вторичным - в соматических
органах
Примечание: С-ИП – стресс-индуцированная патология.
Нашими исследованиями убедительно показан полиорганный характер
стресс-индуцированных заболеваний (Мякотных В.С., Торгашов М.Н., 2015), а
широкое распространение ХБС у лиц, перенесших неоднократное воздействие боевых
стресс-факторов, связано, прежде всего, с дизрегуляцией в ЦНС. Именно сочетание
ПТСР, ХБС и комплекса стресс-индуцированных заболеваний является «ядром»
описанной нами патологической системы, основные звенья которой схематично
показаны на рис. 9. Комплексные же патогенетические связи развития
стресс-индуцированных заболеваний на фоне ПТСР представлены на рис. 10.
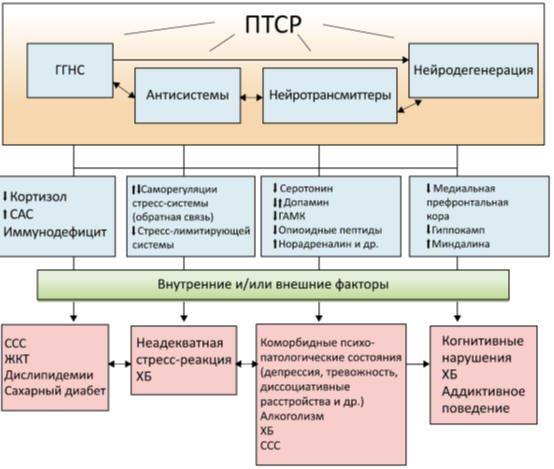
Рис. 10. Патогенетические связи развития
стресс-индуцированных заболеваний на фоне ПТСР.
Примечание: ГГНС - гипоталамо-гипофизарно-надпочечниковая система,
ССС -сердечнососудистая система, ЖКТ – желудочно-кишечный тракт, ХБ –
хроническая боль
Хотелось бы также сказать о том, что в процессе развития ПТСР
сначала имеют место «первичные» клинические проблемы, включающие отрицательные
психологические, социальные и иные проявления и зависящие от воздействия
стресс-факторов. Постепенно они утрачивают своё значение, но появляются новые,
«вторичные» проблемы, так или иначе связанные уже не столько со
стресс-факторами, сколько с клиническими проявлениями самого ПТСР. Это
физические, психологические, эмоциональные страдания, агрессивность, аддиктивное
поведение, алкогольная и наркотическая зависимости. И только потом, в качестве
третьей ступени клинико-патогенетического комплекса в полной мере формируется
клинически развернутая стресс-индуцированная патология соматического круга – АГ,
ранние атеросклеротические поражения различной локализации, патологические
процессы в ЖКТ, ХБС. Именно эти проблемы, т.е. уже отчетливо клинически
обозначившие себя соматические страдания, можно рассматривать в качестве
«третичных» по отношению к имевшему место стрессу. Описанная последовательность,
разумеется, создает сложности диагностики последствий стресса, ПТСР, а именно
выявления его начальных проявлений в латентной стадии. Часто в этот период
пациенты не обращают или не акцентируют своё внимание на своём же
психопатологическом состоянии, и все жалобы концентрируются вокруг соматических
проявлений - болевом синдроме при заболеваниях ОДА, повышенном АД,
патологических проявлениях со стороны ЖКТ, головных болях, снижении памяти
(51,6%), нарушениях сна (53,4%), раздражительности.
Таким образом, основным пусковым механизмом многих заболеваний
ветеранов современных боевых действий и других лиц, перенесших воздействие
тяжелых стресс-факторов, является ПТСР, интенсивность которого в последующем, с
возрастом ослабевает, и в патогенезе патологических процессов более значимую
роль начинают играть возрастные изменения организма. Это согласуется с тем, что
после 60 лет распространенность ПТСР составляет всего 0,9% (Charles
E.,
Gafand L.,
Ducrocq
F., Clement
J.P.,
2005). Частые злоупотребления алкоголем, курение усиливают морфологические
органные изменения. Неудовлетворительные социальные и материальные условия
являются дополнительным дестабилизирующим фактором. В целом можно сказать, что
стресс-индуцированные заболевания у лиц с ПТСР формируются в двух основных
направлениях. Первое - это заболевания, развивающиеся в результате дизрегуляции
ЦНС с образованием многоуровневой патологической системы с первичным звеном в
ЦНС и вторичным - в органах-мишенях. Именно при этом варианте развития
формируются ХБС. Второе направление – развитие патологии, которая связана с
возрастными изменениями организма, но проявляется в более раннем возрасте, чем
это описано для популяционных стандартов (Мякотных В. С., 2009;
Fulco С.,
Liverman C.T.,
Sox H.C.
et al.,
2008). Сюда относятся дегенеративные изменения ОДА с хронической болью,
патология сердечно-сосудистой системы, нарушения липидного обмена, язвенная
болезнь желудка и 12-перстной кишки, хеликобактерная инфекция, а также
заболевания и так называемые вредные привычки, которые связанны в том числе и с
образом жизни, нарушением иммунитета, аддиктивными наклонностями. Эти факторы
наряду с другими также, в свою очередь, провоцируют патологию ЖКТ, артериальную
гипертонию и иные варианты патологии. Выявленные особенности патогенеза,
формирования и развития множественной стресс-индуцированной патологии, конечно
же, необходимо учитывать при разработке конкретных схем патогенетического
лечения.

