3.2. У истоков конфликта между пациентом и врачом
История человечества – это история различного рода конфликтов между
десятками стран и народов, между большими и малыми социальными общностями, и
наконец, – между отдельными людьми. Одна часть людей стремились решить
возникающие противоречия с помощью доведения конфликта до его апогея и тогда
конфликт разрешался с помощью войны, а все «лавры» доставались победителю.
Другая часть – мечтала о формировании различных союзов на основе систем сдержек
и противовесов, возводя во главу угла понятие «плохой мир лучше самой прекрасной
войны». В конечном итоге многие люди с древнейших времен мечтали о создании
бесконфликтного общества, а государство рассматривали, как универсальный
механизм для предотвращения и разрешения социальных конфликтов – законы
Хаммурапи II (1792-1750 гг. до
н.э.), постулаты Царя Соломона (965-928 гг. до н.э.) и др.
Что же относительно современности, то конфликты различных уровней
от межгосударственных конфликтов до конфликтов между отдельными людьми – это
повседневная реальность. Что же относительном медицины, то производство
медицинских услуг, как область, затрагивающая важнейшие интересы каждого
человека по сохранению своей жизни и здоровья,– неможет существовать без
конфликтов. Взащите этих интересов даже отвоображаемой угрозы человек легко
может перейти все разумные границы. Ноесли в здравоохранении СССР конфликтная
ситуация получала развитие чаще всего только вличном общении пациента и врача
спривлечением администрации лечебного учреждения вкачестве арбитра, тов
условиях либеральной трансформации российского общества, всё чаще и чаще случаи
взаимного непонимания между пациентом и врачом, после серии мучительных
экспертиз, в том числе и судебно-медицинских, – заканчиваются всудах. Пациенты
и их родственники обычно негативно относятся ксудебным разбирательствам и
решениям судей, даже если дело решается в их пользу. А если дело разрешается в
пользу медицинской организации или врача, то негативная реакция потребителей
медицинских услуг и их родственников достигает своего пика, что иногда печально
заканчивается для лечащего врача. Они подвергаются физическому воздействию
(избиению) или даже убийству.
Но даже, если судебное дело разрешено впользу врача, оно все равно
наносит ущерб его профессиональной репутации, атакже неизменно отнимает много
времени инервов. Как имногие болезненные ситуации, конфликт гораздо легче
предупредить, чем прекратить, поэтому каждому практикующему врачу можно
посоветовать проанализировать типичные конфликтные ситуации изаранее обдумать
меры ихпервичной профилактики при общении с пациентами.
Современное общество и система производства медицинских услуг.
Производство медицинских услуг в современном мире тесно связано с ростом
инноваций, появлением стандартов опережающих технологий и методов современной
фармакотерапии. Однако критический анализ медицинской информации указывает на
то, что наблюдается неуклонный рост риска нерациональных решений в медицинской
практике и, как следствие, значительный рост уровня ятрогений. В связи с этим
формируется две взаимопротивоположные точки зрения на отношения общества и
медицинских работников. Сторонники первой считают, что консервативное
общественное мнение тормозит прогресс современной медицины. Сторонники второй
убеждены в том, что инновационное развитие медицины нарушает гармоничное
единство природы и человека и может привести его к вырождению.
Тем не менее, общество и медицина не противостоят друг другу, хотя
и находятся в сложном взаимодействии. Медицинские работники и медицина в целом
вольно или невольно влияют на общественное мнение, изменяя его. От соблюдения
медицинских норм в разных сферах деятельности популяции людей зависят жизнь и
здоровье каждого отдельного человека, и общество заинтересованно их учитывать.
С другой стороны российское общество постоянно ограничивает расходы
на здравоохранение, относя охрану здоровья населения в раздел одного из главных
бюджетопотребителей доходов государства, не забывая повторять, как «мантру» о
том, что медицинская профессия – это призвание людей склонных к
самопожертвованию на благо отдельного человека и общества в целом. На этом фоне
на второй план уходит понимание того, что эффективная работа по охране здоровья
населения и уровень медицинских технологий дает значительные экономические
эффекты в виде роста производительности труда, увеличения длительности
трудоспособного возраста и снижение расходов социальных внебюджетных фондов и
др. Поразительно, но управляющие структуры государства делают вид, что
эффективная медицина может продолжать существовать без адекватного
финансирования, постоянной подпитки молодыми медицинскими кадрами, сокращая
реальные расходы на производство медицинских услуг в государственных медицинских
организациях и медицинское образование в специализированных колледжах и вузах.
Социальная роль здравоохранения в целом и производства медицинских
услуг в частности является предметом широкого общественного обсуждения в
современной России. Реализация различных программ, концепций, проектов
модернизации отрасли позволила решить некоторые насущные задачи, но породила
массу новых проблем. Самой главной проблемой, по нашему мнению является
конфликтогенность отечественной медицины и здравоохранения, как отражение
падения престижа профессии врача в российском обществе.
Формирование недовольства населения медицинскими работниками,
невероятный рост числа и уровня конфликтных ситуаций взаимоотношений пациента и
врача нельзя объяснить некими «сложными» цивилизационными изменениями, поскольку
в большинстве других стран мира, в том числе и развитых, ничего подобного не
наблюдалось. Хотя, конечно проблемы взаимоотношений между обществом и медициной
в период реформирования отрасли, как в мировой практике, как и в России, –
наблюдались. В частности к ним можно отнести расширение медикализации,
присвоение здравоохранением определенных функций социального контроля,
транснациональное расширение фармацевтического рынка, смена моделей
взаимоотношения врача и пациента как результат коммерциализации медицины,
изменение конфигурации стандартов производства медицинских услуг под влиянием
новых биотехнологий, инновационного медицинского оборудования и др.
По мнению известного эстонского врача Натана Эльштейна (Natan V.
Elshtein) рассматривая ситуацию с истоками формирования конфликта
взаимоотношений пациента и врача, следует сделать две оговорки. Во-первых,
нельзя рассматривать эти вопросы только в одном ракурсе – этика врача и его
отношение к больному. Поведение врача обычно является отражением отношения к
нему общества и больных (Эльштейн Н.В., 1990). Тем не менее, речь не идет о
равнозначных отношениях. В них кто-то обычно сильнее, и этим «кто-то» всегда
должен быть врач. Если он настоящий врач, личность. Во-вторых, и этика врача, и
этика больного (о ней почти не пишут), а, следовательно, и их взаимоотношения не
являются постоянными, данными раз и навсегда, во все времена и в любой стране.
Конечно, есть незыблемые постулаты, независимые ни от каких факторов: врач
обязан нести тем, кто к нему обращается, добро, однако и пациенту следует
относиться к врачу доверительно и уважительно (Эльштейн, Н.В., 2005). Но
меняется жизнь, меняются возможности медицины; в разных странах различны
принципы здравоохранения и материальное состояние общества; неодинаково место,
отводимое здоровью, в иерархии ценностей и качества жизни; различны подходы к
науке о должном - деонтологии - в демократических и тоталитарных государствах;
различаются традиции сохранения здоровья, скажем, в Швеции, Эфиопии, Китае и
других странах. Все это обусловливает вечность и в то же время изменчивость
рассматриваемой проблемы. По данным национальной медицинской библиотеки США в
Бетезде (Мериленд), отражающей публикации 3600 ведущих медицинских журналов
государств всех континентов, только за период с 1991 по 1995 гг. было
опубликовано 4725 статей, в той или иной степени затрагивающих вопросы
взаимоотношений врачей и пациентов. Думается, одна эта цифра - лучшее
доказательство актуальности проблемы (Elshtein N.V., 1996). Таким образом, с
точки зрения производства и потребления медицинских услуг, взаимоотношения
потребителя и производителя в значительной мере зависят от того, насколько
структура и функции производственной системы отвечают ожиданиям, как пациентов,
так и врачей.
Любая система, в т.ч. система по производству медицинских услуг и
её структурные элементы должны работать в единой организационной технологии
отрасли здравоохранении государства, которая в свою очередь должна
соответствовать определенным принципам функционирования систем (рис. 3.3.).
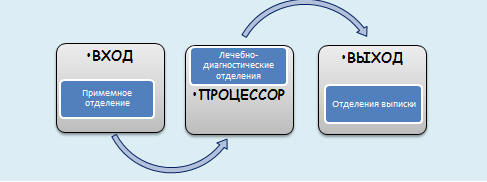
Рис. 3.3. Общий принцип работы систем
Система медицинских учреждений, как в государственном, так и в
коммерческом секторе должна решать определенные задачи для достижения
цели/результата функционирования отечественного здравоохранения. В частности, с
точки зрения обеспечения достаточного уровня доступности, качества и
безопасности производимых услуг система медицинских учреждений должна стремиться
к достижению определенных результатов в виде сохранения и приумножения атрибутов
здоровья своих пациентов. Следует отметить, что российские бизнес организации,
предприятия и учреждения до настоящего времени отстают от своих зарубежных
аналогов в применении современных методов управления качеством, хотя это
направление имеет свою историю, огромный потенциал и развивается с начала XX
века.
Осуществление производственных процессов в условиях рыночных
отношений приобретают большую ориентированность на удовлетворение пациента
получаемыми услугами, т.к. услуга становится предметом купли и продажи. Это
повышает требования к качеству оказания медицинской помощи и ставит вопрос о
стоимости производимых услуг. В связи с этим возникает необходимость
использования стандартов как измерителей оказания медицинской помощи. При этом
кроме технологических стандартов выполнения операций и процедур, касающихся
диагностики, лечения, реабилитации и профилактики заболеваний, должны быть
разработаны стандарты оказания медицинской помощи при различных нозологиях с
учётом стоимости проводимых процедур. К сожалению, выработать стандартные
требования, касающиеся управления взаимоотношениями пациента и медицинского
работника, ввести по регулированию данного процесса жесткий регламент пока
никому не удается – настолько многогранен и сложен этот процесс. Для реальной
оценки уровня качества произведенных медицинских услуг весьма важным моментом
является ориентация системы на потребителя. Потребители (пациенты) часто
представляют собой внешнюю по отношению к системе производства медицинских услуг
сторону, и поэтому о них говорят как о внешних потребителях. В медицинских
организациях также есть внутренние потребители, например, клинические отделения
больницы, являются клиентами приемного отделения, лечебные подразделения –
клиентами диагностических отделений и т.д.
Среди специалистов по управлению наиболее сложным структурным
элементом производственной системы признаются кадровые ресурсы медицинской
организации. Здесь и большие различия в профессиональной подготовке,
демографических параметрах, личностных особенностях производителей медицинских
услуг, и разнонаправленность и сложность задач и функций различных категорий
медицинского персонала и многое другое. В определенной мере на успех результатов
управления медицинской организации влияет, насколько верно ее руководители
представляют её, как систему (конвейер по производству медицинских услуг),
имеющую вход и выход. И насколько они склонны к проведению преобразований,
направленных на улучшение качества и удовлетворение ожиданий пациентов (рис.
3.4).
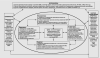
Рис. 3.4. Состав и содержание внутренних
переменных и факторов внешней среды системы управления качеством производства
медицинских услуг для удовлетворения ожиданий пациентов
В связи с возрастающей ролью контроля качества медицинской помощи
со стороны ФОМС, ТФОМС и СМО, установлены новые требования к специалистам,
осуществляющим контроль качества медицинской помощи, возникает неотложная
потребность единого подхода к подготовке специалистов, осуществляющих контроль
объемов, сроков, качества и условий предоставления медицинской помощи по
обязательному медицинскому страхованию.
Новый закон установил определенные требования к допуску
специалистов–экспертов и экспертов КМП к экспертной работе. На основании
принятых изменений в законодательную базу специалистом в экспертной деятельности
может быть эксперт, прошедший подготовку по вопросам экспертной деятельности в
сфере обязательного медицинского страхования, по специально созданной модульной
обучающей программе, в рамках реализации требований современного
законодательства РФ и приказа ФОМС № 230 (табл. 3.1).
Целью внутреннего контроля качества являются оценка одного или
нескольких направлений деятельности производственного конвейера и медицинского
персонала:
- Оценка правильности действия или решения врача, отделения ЛПУ или ЛПУ в
целом в конкретном клиническом случае.
- Оценка профессионального уровня медицинского работника или группы
медицинских работников, занятых в диагностическом или лечебном процессе
определенного вида, по их действиям и решениям в совокупности клинических
случаев.
- Оценка качества и безопасности медицинской помощи в следующих случаях:
- при выполнении диагностических и лечебных процедур без отклонения от
технологии;
- при выполнении диагностических и лечебных процедур при отклонении от
технологий;
- при выполнении диагностических и лечебных процедур в экстремальных
условиях;
- при нарушении правил поведения и предписаний врачей со стороны пациента.
В конечном итоге основой внутреннего контроля качества производимых
медицинских услуг является самоконтроль специалистов, принимающих участие в
любых производственных процессах, начиная от санобработки пациента в приемном
отделении, кончая производством самым сложным в технологическом отношении
оперативным вмешательством.
Таблица 3.1. Цели и функции ведомственного,
вневедомственного и независимого контроля КМП
|
Внутренний (ведомственный) контроль |
ККМП при осуществлении ОМС (внешний или вневедомственный)
контроль |
Независимый контроль |
|
Цель – сбор информации для обеспечения надлежащего объема
и качества медицинских услуг |
Цель – сбор информации для обеспечения предусмотренных
законодательством Российской Федерации прав граждан в системе ОМС и
рационального использования средств ОМС |
Цель – контроль и надзор в сфере обеспечения доступности
и качества МП; соответствия медицинских организаций лицензионным
требованиям; экспертизы временной нетрудоспособности и др. |
|
Функции:
& организация и проведение внутриучрежденческого контроля КМП
и экспертизы временной нетрудоспособности;
& информирование заинтересованных сторон о результатах
контроля качества медицинской помощи и экспертизы временной
нетрудоспособности |
Функции:
& разработка нормативно-методических документов по вопросам
организации и проведения экспертизы КМП в системе ОМС;
& контроль объемов, сроков и качества медицинской помощи при
осуществлении ОМС;
& контроль соответствия счетов медицинских организаций,
выставленных к оплате, условиям действующих договоров, территориальной
программе ОМС, Тарифному соглашению;
& информирование заинтересованных сторон о результатах
контроля объемов и качества медицинской помощи застрахованным гражданам |
Функции:
& контроль соблюдения стандартов КМП;
& анализ единых системных контрольных показателей
(индикаторов) качества;
& проверка соответствия документов лицензиата установленным
лицензионным требованиям;
& контроль экспертизы временной нетрудоспособности;
& информирование заинтересованных сторон осуществляемого
контроля и надзора |
Самоконтроль на входе на конвейер по производству медицинских услуг
предполагает следующее. В приемном отделении ЛПУ анализируется состояние
пациента при поступлении в стационар или в смотровом кабинете, при принятии на
лечение в поликлинику, ретроспективно оцениваются предшествующие медицинские
услуги, повлиявшие или не повлиявшие на состояние конкретного пациента. Это,
прежде всего, анамнестические данные и объективный статус при первичном осмотре,
своевременность поступления на лечение, правильность тактики предыдущего
обследования, лечения и пр. Контроль на входе предполагает анализ длительности
предыдущего лечения, времени пребывания в приемном отделении до госпитализации и
т.п.
Самоконтроль процесса и результатов осуществляется на основании
стандартов обследования, лечения и исходов заболевания, т.е. стандартов КСГ или
протоколов оказания медицинской помощи, характеризующих состояние пациента при
выписке или переводе на следующий этап производства медицинских услуг.
Экспертный контроль заведующего отделением может быть на входе, как
в поликлинике, так и в стационаре, во время оказания медицинской помощи, а также
во время выписки пациента или при переводе в другое лечебное подразделение или
ЛПУ.
Второй уровень контроля КМП оценивает деятельность по оказанию
медицинской помощи на уровне ЛПУ, причем оценка деятельности складывается из
интегральной оценки деятельности всех индивидуальных уровней, а также степени
достижения утвержденной модели конечных результатов деятельности ЛПУ. Этот
уровень контроля осуществляется заместителем главного врача (менеджером) ЛПУ по
клинико-экспертной работе и соответствующей комиссией ЛПУ. На этом уровне
контроля КМП целесообразно использовать три основных направления экспертизы:
- оценка КМП по случаям законченного лечения выписанных пациентов;
- оценка выявленных дефектов оказания медицинской помощи (грубые дефекты
диагностики и лечения, приведшие к развитию нового патологического состояния
или резкому ухудшению основного заболевания; внутрибольничные инфекции;
неоправданные оперативные вмешательства; нарушение
санитарно-эпидемиологического режима и пр.);
- оценка уровня летальности как в целом по ЛПУ, так и по его подразделениям.
Третий уровень контроля качества производства медицинских услуг
оценивает деятельность производственной системы. На этом уровне весьма
целесообразно проводить оценку деятельности службы в целом. Критериями оценки,
интегральными показателями службы должны являться коэффициенты достижения
конечных результатов ее деятельности по вопросам первичной, вторичной и
третичной профилактики, раннего выявления патологии, по уровням заболеваемости
по обращаемости, госпитальной заболеваемости, эффективности диспансеризации,
уровню осложнений, инвалидности, смертности, клинической и экономической
эффективности ЛПУ и т.п.
Комплексная система управления эффективностью и качеством
деятельности ЛПУ предполагает четкую работу всех звеньев управления и совпадения
их интересов по обеспечению КМП на всех уровнях. На основе стандартизации
медицинских технологий и операций следует обеспечить четкую организацию
медицинского обслуживания, регламентации труда исполнителей, структуры, объема
помощи на всех этапах реализации медицинского технологического процесса,
оптимального размещения всех видов ресурсов и контроля за их использованием.
Если выше описанная система управления качеством работает оптимально, то все её
усилия должны быть направлены на максимальное удовлетворение ожиданий пациента.
Болевые точки взаимоотношений пациента и медицинского персонала.
Исходя из смысла известной поговорки «театр начинается с вешалки»
применительно к медицине её можно трансформировать с точки зрения организации
производства медицинских услуг в следующем контексте: «больница начинается с
приёмного отделения», а «поликлиника – с регистратуры». А ведь именно на
начальном этапе производства медицинских услуг, в начале медицинского конвейера
и зарождается большинство конфликтов между пациентом и врачом. В качестве
примера приведем несколько случаев формирования конфликта «на пустом месте» в
отделениях многопрофильных больниц.
Обращение пациентки. В ночь с 25 на 26.07.16 г. я проснулась от
боли под лопаткой и в поясничном отделе справа, было трудно дышать, боль
усиливалась на вдохе. Вызвали бригаду скорой медицинской помощи (СМП), после
осмотра врач СМП поставил болеутоляющий укол и повёз в больницу. Зайдя в
приёмное отделение, врач СМП передал персоналу сопроводительные документы,
указав устно, что у меня пиелонефрит.
Медсестра приёмного отделения с раздражением высказала мне своё
мнение о том, что не обязательно ночью «нужно было обращаться за медицинской
помощью, а сделать это можно было и днем. На мой ответ о том, что боли начались
ночью, она ответила: «Но ты же не умираешь, привыкли на халяву, лечи вас за
копейки…». На мой ответ, что, я застрахована по ОМС, о чем свидетельствует
наличие полиса, а медицинский персонал больницы работает не совсем уж за
копейки, она разразилась комментариями: «…не считайте мои деньги и т.д.». Я
подумала, «…неужели сегодня за вход в приёмное отделение нужно платить деньги?».
Я вижу по телевизору бесконечные сюжеты о страховой медицине, о её
преимуществах, а на деле – никакого толку. А мне опять на мое обращение придёт
отписка, что факт грубости персонала не подтвердился, что я сама неадекватно
себя вела и пр.
Материалы служебной проверки. В соответствии с письмом
министерства здравоохранения Хабаровского края в связи с жалобой на оказание
медицинской помощи в КГБУЗ «Больница» была проведена служебная проверка качества
оказания медицинской помощи пациентке Б.
Комиссией изучены обращение больной Б., объяснительная записка
медицинской сестры приёмного отделения П., запись видеокамеры приёмного
отделения, запись в журнале приёма больных дежурным урологом. В результате
проверки установлено следующее:
Пациентка Б., была доставлена в приёмное отделение КГБУЗ «Больница»
25.07.2016 г. в 2 ч. 54 мин. бригадой скорой медицинской помощи. Во время
оформления документов между пациенткой и медицинской сестрой возник конфликт,
спровоцированный медицинской сестрой, которая задавала вопросы «почему пациентка
обращается ночью, а не днём…» и по своему комментируя эмоциональные ответы
пациентки, страдающей от острой боли. В дальнейшем пациентка была осмотрена
дежурным урологом, который провёл необходимые исследования, установил диагноз,
дал пациентке необходимые объяснения, назначил лечение. Пациентка отказалась от
госпитализации, и в настоящее время получает лечение в амбулаторных условиях под
наблюдением врачей поликлиники. Из телефонного разговора с заявительницей
установлено, что никаких претензий к качеству медицинской помощи она не имеет.
Комментарий пациентки Б. на полученный ответ. Вышеуказанная
отписка мне не нужна, не присылайте, не нервируйте, да и другого ответа я и не
ждала, а зачем пишу – просто меня переполняет возмущение из-за унижений
полученных мною при обращении за медицинской помощью. Из-за подобных унижений
люди в большинстве случаев лечатся самостоятельно, по интернету, самостоятельно
обращаясь в аптеки и пр.
Анализ данного случая оказания медицинской помощи пациентке Б.
указывает на то, что, что конфликтная ситуация сформировалась между потребителем
и производителем медицинских услуг в условиях полного отсутствия контакта между
пациенткой и медицинским персоналом приемного отделения больницы. Медицинская
сестра приемного отделении, в рамках исполнения служебных обязанностей и
работающая в режиме «сутки через сутки» (24 часа подряд) вырабатывает в неделю
более 90 часов (вместо 40-50 часов по трудовому законодательству). Своим
поведением она укладывается в клиническую картину синдрома профессионального
выгорания (равнодушие, индифферентность поведения, угрюмый характер, отсутствие
реакции на замечания, негативное отношение к пациентам и т.п.).
Причиной этого синдрома у медицинских работников являются стрессы,
средние по интенсивности и продолжительные по времени. Провоцируют стресс, как
правило, перегрузки и высокий уровень ответственности перед пациентами, а также
недостаточный уровень профессиональных навыков и социальная незащищенность.
Профессиональное выгорание меньше касается людей, имеющих опыт успешного
преодоления профессионального стресса и способных конструктивно меняться в
напряженных условиях. Также ему более стойко противостоят люди, имеющие высокую
самооценку и уверенность в себе, своих способностях и возможностях. Важной
отличительной чертой людей, устойчивых к профессиональному выгоранию, является
их способность формировать и поддерживать в себе позитивные, оптимистичные
установки и ценности, как в отношении самих себя, так и других людей и жизни
вообще.
С другой стороны многие медицинские работники, большей частью врачи
достаточно редких специальностей (нейрохирурги, колопроктологи, кардиохирурги,
урологи и др.), затратив десятилетия на достижение необходимого уровня
компетенций для осуществления профессиональной деятельности по избранной
специальности в государственных медицинских организациях, сталкиваются с тем,
что официальная оплата их сложного и тяжёлого труда не соответствует ожиданиям.
Причем в частном секторе производство данного вида услуг практически не
реализуется или реализуется крайне редко. Кроме того, если раньше врачи
многопрофильных медицинских организаций были заинтересованы в оказании помощи
пациентам по линии платных медицинских услуг, то в процессе модернизации отрасли
здравоохранения объем доплат за производство данного вида услуг снизился, что
отрицательно повлияло на число принимаемых больных. Уменьшение реальных доходов
данной группы врачей провоцирует рост неофициальных финансовых отношений между
потребителями и производителями медицинских услуг. Причем многие пациенты
искренне убеждены в том, что для получения качественной медицинской помощи
необходимо «отблагодарить» врача. Заинтересованность обеих сторон в «платежах
мимо кассы» приводит к возникновению самоорганизующейся системы неофициальных
бизнес-отношений пациента и врача. Важным условием воспроизводства такого
взаимодействия является традиция обращения к врачу по знакомству, в этом случае
«рекомендатель» часто выступает в роли посредника, заранее оговаривая сумму
оплаты медицинской услуги (Григорьев М.С., Гриб В.В., Вахнина Н.А., 2012).
Многочисленные неофициальные контакты с пациентами в медицинских
организациях различного уровня, привели нас к выводу о том, что мнение пациентов
об уровне неофициальных платежей значительно критичнее оценок лечащих врачей.
Большинство потребителей медицинских услуг убеждены в том, что наряду с
«мздоимцами», в больницах и поликлиниках работает много добросовестных врачей,
готовых в любой момент оказать необходимую медицинскую помощь. Тем не менее,
случаи, когда по формальным причинам госпитализация пациентов в
специализированные отделения искусственно затягивается, не являются исключением
из правил. Причем, как правило, этот процесс начинается уже в приемном отделении
многопрофильной больницы.
11.10.2016 г. в администрацию городской больницы г. Хабаровска
обратилась пациентка В. 07.07.1992 г.р., постоянно проживающая в г. Амурске
Хабаровского края, которая дважды обращалась на консультативный приём к
колопроктологам данной медицинской организации: 06.07.2016 г. (врач А.) и
03.08.2016 (зав. отд. О.) по поводу нагноившейся копчиковой кисты. В плановой
госпитализации больной В. было отказано. При очередном обращении пациентки В. в
колопроктологический центр 11.09.2016 г. (врач В.) диагностирован рецидив
эпителиальных копчиковых ходов, однако в госпитализации вновь было отказано, но
больная была проинформирована о возможности получить лечение в
колопроктологическом отделении на платной основе.
Данные внутренней проверки заявления пациентки В. показали, что в
записях консультативного приёма врачей колопроктологов информация о пациентке В.
отсутствует (за исключением констатации факта обращения). Согласно пояснительным
запискам врачей-колопроктологов, показаний для оперативного лечения они не
находили.
Анализ клинической информации позволил экспертной комиссии
установить следующее:
- обращение больной В., связано с тем, что с июля по сентябрь 2016 г. она
трижды обращалась за медицинской помощью к врачам-колопроктологам городской
многопрофильной больницы г. Хабаровска, где каждый раз ей рекомендовалось либо
амбулаторное лечение по месту жительства в ЦРБ г. Амурска, либо стационарное
лечение в колопроктологическом отделении, но на платной основе;
- плановая госпитализация и оперативное лечение проведено только после
обращения больной В. в администрацию больницы;
- больной В., жительнице г. Амурска, искусственно затягивался процесс
госпитализации в колопроктологический центр, что привело к дискредитации
медицинской организации;
- факт незаконного взимания денежных средств с пациентки В. не установлен.
По результатам служебной проверки составлен следующий ответ
заявительнице: Экспертная комиссия ознакомилась с Вашим обращением,
медицинской картой стационарного пациента, записями в журнале консультативного
приёма врача-колопроктолога и пояснительными записками врачей. В результате
проверки установлено, что врачами колопроктологического центра допущены
нарушения маршрутизации при оказании специализированной помощи. Им вынесено
административное взыскание. После Вашего обращения вопрос о стационарной помощи
решён положительно, Вам проведено лечение согласно порядкам и стандартам
оказания медицинской помощи по профилю «Колопроктология».
Анализ приведенной нами ситуации указывает на то, что это типичный
пример современных взаимоотношений между пациентами и врачами, он не является
исключением из правил, поскольку ежегодно во многих медицинских организациях
регистрируется десятки подобных случаев. Очевидно, что это связано с
формированием системных предпосылок возникновения неформальных финансовых
отношений между пациентом и врачом, которые отражают хроническое
недофинансирование производства медицинских услуг по программам государственных
гарантий оказания бесплатной медицинской помощи и размывания границ между
нравственной нормой и патологией у части медицинских работников. Кроме того,
многие пациенты полагают, что если они финансово не заинтересуют лечащего врача,
то не получат необходимой медицинской помощи.
По мнению специалистов занятых исследованием динамики
взаимоотношений между пациентами и врачами, предельно часто в ответах
опрашиваемых пациентов фигурирует аргумент: «без денег у нас ничего не
делается». Этот тезис производители медицинских услуг расценивают как ложный
стереотип, утверждая, что качество медицинских услуг зависит не от готовности
пациента «отблагодарить», а от профессиональной компетенции врача (Григорьев
М.С., Гриб В.В., Вахнина Н.А., 2012; Комаров Ю.М., 2013; Дьяченко В.Г., Солохина
Л.В, Дьяченко С.В., 2013). К этому следует добавить и тревогу значительной части
медицинских работников, которую вызывает падение престижа самой профессии врача,
что, с одной стороны, обусловлено низким уровнем материального вознаграждения
медицинских работников, а с другой – отношение к ним общества. Если ещё в начале
своей профессиональной карьеры начиная с 1960-х годов было ощущение того, что
врач воспринимается населением, своими пациентами как гуманист и подвижник, то
сегодня, по мере рыночной трансформации отечественной медицины, он превращается
в традиционного субъекта рыночных отношений, производителя услуг. Именно этот
«производитель услуг» воспринимается, как своеобразный бизнесмен и делец,
который во главу угла ставит свою выгоду и уже затем – здоровье пациента.
В тоже время, было бы неправильным все проблемы взаимоотношений
пациента и врача ставить в зависимость от проводимых рыночных преобразований
отечественного здравоохранения. В этой связи следует указать на то, что, если
происходящие на федеральном уровне трансформации медицинского права, экономики
производства медицинских услуг, системы медицинского страхования и др.,
направлены на улучшение взаимоотношений между потребителями и производителями
медицинских услуг, то для реализации всех нововведений требуется ещё и
инициатива на местах. Именно реализации этой инициативы пока не происходит
(Дьяченко В.Г., 2016).
Между тем максимальные права по модернизации системы регионального
здравоохранения делегированы действующим законодательством региональным органам
управления, большинство из которых пассивно ждет инициирования механизмов
повышения доступности, качества и безопасности медицинской помощи в частности, в
виде связи уровня оплаты труда медицинских работников с количественными и
качественными характеристиками результатов их деятельности. Вероятно, что
значительная часть ненадлежащего исполнения своих обязанностей медицинскими
работниками, так или иначе, связана с оценкой результатов их деятельности на
конкретном рабочем месте, что является опосредованной причиной многочисленных
обращений и жалоб пациентов.
Пациентка А. 56 лет, после обращения за медицинской помощью в
травматологический пункт офтальмологического отделения городской многопрофильной
больницы 13.05.15 в 18.30 с жалобами на боли в глазу, написала заявление в
вышестоящие инстанции о «хамском» отношении к ней дежурного врача, который
отказал ей в медицинской помощи, по экстренным показаниям ссылаясь на формальные
причины. Причем причину своего обращения в травматологический пункт, работающий
круглосуточно, пациентка объяснила тем, что по служебным обстоятельствам в
течение рабочего времени не смогла попасть на приём офтальмолога в поликлинику
по месту жительства.
Проведенная внутренняя экспертиза данного случая показала
следующее:
- дежурный офтальмолог П. причиной отказа в медицинской помощи назвал
«плановое кварцевание кабинета» для приема больных и допустил развитие
конфликтной ситуации вступив в спор о регламенте работы служебных помещений с
пациенткой, в ходе которой по его мнению были допущены резкие высказывания с
обеих сторон;
- пациентка А. покинула травмпункт, не будучи осмотренной, не получила
рекомендаций по лечению и обследованию, что могло угрожать ей расстройством
зрения в последующем;
- дежурный офтальмолог П. не сделал соответствующей записи в журнале
обращений;
- объективных уважительных причин отказа в экстренной помощи пациентке А. со
стороны дежурного офтальмолога в травматологическом пункте нет, что
свидетельствует о неисполнении им своих должностных обязанностей.
Анализ формирования данного конфликта в очередной раз подтверждает
информацию о том, что конфликтное поведение среди пациентов присуще лицам
предпенсионного или пенсионного возраста, обладающим невысоким уровнем
образования, неустроенной личной жизнью, имеющим мало комфортные бытовые
условия. Среди них значительна доля тех, кто, несмотря на неудовлетворительное
состояние здоровья, вынуждены работать иногда даже сверх обычной нормы нагрузки,
установленной по специальности или возрасту, что затрудняет предоставления им
медицинской помощи в плановом порядке. Кроме того, субъектами конфликтов в
медицинской практике чаще становятся граждане с низким уровнем доходов,
ограничивающим их возможности в получении оплачиваемых (или частично
оплачиваемых) видов медицинской помощи и лечении эффективными лекарственными
средствами.
Что же относительно социально–экономических характеристик
медицинских работников и их партнеров по конфликтному взаимодействию – пациентов
практически аналогичны. Различия выявлены в том, что в конфликт часто вступают
врачи, имеющие высокую профессиональную квалификацию. Несмотря на осознанный
выбор специальности и значительный опыт работы с людьми, низкая заработная
плата, соответствующая лишь уровню прожиточного минимума, является одним из
основных факторов, определяющим социопсихологический дискомфорт персонала и
влияющим на характер интерсубъектных взаимоотношений в момент оказания
медицинской помощи (Paine W. S., 1985; Tang C. S-K., Lau B. H-B., 1996). Именно
для этой категории специалистов характерен «синдром выгорания».
По мнению американских исследователей К. Маслача и С. Джексона
диагностика синдрома выгорания стоится на основании трехкомпонентной модели (Maslach
C, Jackson S. E., 1981; Maslach C., 1982). В соответствии с данной моделью
"выгорание" понимается как синдром эмоционального истощения, деперсонализации и
редукции своих личных достижений.
- Эмоциональное истощение рассматривается как основная составляющая
"профессионального выгорания" и проявляется в сниженном эмоциональном фоне,
равнодушии или эмоциональном перенасыщении.
- Деперсонализация – проявляется в деформации отношений с другими людьми. В
одних случаях это может быть повышение зависимости от других, в других –
повышение негатива, циничности установок и чувств по отношению к реципиентам:
клиентам, подчиненным и другим.
- Редукция личных достижений – может проявляться либо в тенденции к
негативному оцениванию себя, своих профессиональных достижений и успехов,
негативизме относительно служебных достоинств и возможностей, либо в
редуцировании собственных достоинств, ограничении своих возможностей,
обязанностей по отношению к другим.
Примеров наложения синдрома профессионального выгорания на
взаимоотношения пациента и врача бесчисленное множество. Особый интерес
представляет оценка модели выгорания в свете теории справедливости. В
соответствии с ней медицинские работники оценивают свои возможности относительно
окружающих в зависимости от факторов вознаграждения, цены и своего вклада. В
частности ожидание производителей медицинских услуг справедливых
взаимоотношений, при которых их усилия, получат адекватный ответ от пациентов,
не всегда оправдываются.
Между тем, в профессиональной деятельности взаимоотношения не
всегда строятся на основе фактора справедливости. Например, отношения между
врачом и пациентом считаются в основном «дополняющими»: врач обязан оказывать
внимание, проявлять заботу и «вкладывать» больше, чем пациент. Следовательно,
две стороны строят свое общение, придерживаясь различных позиций и перспектив. В
результате устанавливаются неравноценные отношения, что может стать причиной
профессионального выгорания врачей.
По нашему мнению, большая часть медицинского персонала полагает,
что они вкладывают больше в своих пациентов, чем получают в ответ в форме
позитивной обратной связи, улучшения здоровья и благодарности. Причем именно у
этих групп персонала чаще наблюдается высокий уровень эмоционального истощения,
деперсонализации и редукций личных достижений, что отрицательно отражается на
системе взаимоотношений с пациентами и становится причиной конфликта.
Пациент М. 79 лет обратился в администрацию многопрофильной
больницы с жалобой на ненадлежащие, по его мнению, действия медицинского
персонала приемного отделения, которые по формальным причинам задержали его
плановую госпитализацию на 10 дней. В связи с обращением пациента М. 05.02.16
была проведена служебная проверка, в результате которой было выяснено следующее:
- пациент М. был записан на плановое лечение в офтальмологическое отделение
на 27.01.2016г., после предшествующего курса в июле 2015 г., по поводу
частичной атрофии зрительного нерва, первичной открытоугольной глаукомы 2А
левого глаза, терминальной оперированной глаукомы правого глаза;
- при поступлении в офтальмологический стационар больным были предоставлены
необходимые документы и результаты обследования, однако ЭКГ от 15 января 2016
г. не была описана в территориальной поликлинике, кроме того в заключении
лечащего врача по месту жительства пациента не было проведено соответствующего
лечение сердечно-сосудистых заболеваний, что явилось причиной задержки
госпитализации в офтальмологическое отделение;
- по согласованию с администрацией больницы был организован осмотр
терапевтом, описана ЭКГ, даны рекомендации по лечению и пациент был
госпитализирован в профильное отделение на плановое лечение;
- с целью стабилизации патологического процесса, улучшение трофики глазного
дна, нормализация глазного давления проведена комплексная терапия, в
результате которой внутриглазное давление снизилось соответственно стадии
глаукомы;
- пациент М. был выписан с положительным результатом лечения под наблюдение
офтальмолога и терапевта по месту жительства (даны рекомендации по постоянному
лечению основного заболевания и повторному курсу метаболической терапии через
6 месяце);
- отклонений от стандартов оказания медицинской помощи больным с глаукомой
(приказ МЗ РФ от 01.11.05 №657) и сочетанной патологией глаза (приказ МЗ РФ от
12.09.05 №568) выявлено не было.
Анализ сути конфликта между пациентом и врачом приемного отделения
заключается в столкновении мнений, взглядов, идей, интересов, точек зрения и
ожиданий.
Пациент считает, что у него минимум обязанностей перед врачом, а
то, что, не было выполнено на предыдущем этапе оказания медицинской помощи,
является дефектом системы здравоохранения, который должен быть исправлен
представителями самой системы в кратчайшие сроки.
Врач приемного отделения находится в достаточно жестких рамках
исполнения должностных обязанностей, организационных и технологических
стандартов, отклонения от которых чревато последствиями для него, а, самое
главное, имеет минимальные возможности для исправления дефектов предыдущего
этапа. Несмотря на то, что в данной конкретной ситуации он повел себя достаточно
корректно по отношению к пациенту, предпринял возможные в данной ситуации
действия по снятию напряжения конфликта, все равно сформировалась письменная
жалоба пациента М. с последующим служебным разбирательством и медицинской
экспертизой.
В этой связи следует отметить, что стратегия преодолевающего
поведения медицинского работника в ситуации стресса – один из важнейших
факторов, определяющий вероятность развития у него психосоматических
заболеваний. Стратегии подавления эмоций часто повышают риск состояний
предболезни или болезни. Однако умение управлять эмоциональными проявлениями, а
иногда и подавлять их – необходимый «навык» для медицинских работников.
Для развития профессионального выгорания важно и то, как врач
справляется со стрессом. Исследования показывают, что наиболее уязвимы те, кто
реагируют на него агрессивно, несдержанно, хотят противостоять ему любой ценой,
не отказываются от соперничества. Такие медицинские работники склонны
недооценивать сложность стоящих перед ними задач и время, необходимое для их
решения. Стрессогенный фактор вызывает у них чувство подавленности, уныния,
из-за того что не удается достичь намеченного. Такому типу личности присущи две
основные особенности: чрезвычайно высокая соревновательность и постоянное
ощущение цейтнота. Подобные медицинские работники амбициозны, агрессивны,
стремятся к достижениям, загоняя при этом себя в жесткие временные рамки. Именно
из этой группы специалистов не следует формировать персонал регистратур
поликлиник, приемных отделений больниц, травмпунктов, станций СМП и других
экстренных служб.

