Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Антибактериальное лечение детей с острым верхнечелюстным
синуситом, ассоциированным с хламидийной инфекцией
Е. В. Белова, кандидат медицинских наук
Т. А. Капустина, доктор медицинских наук
О. В. Парилова, кандидат медицинских наук
А. Н. Маркина, кандидат медицинских наук
* ФГБУ НИИ МП Севера СО РАМН, Красноярск
В настоящее время лечение хламидийной инфекции вызывает определенные
трудности в связи с уникальным жизненным циклом развития возбудителя. Так,
репродукция хламидий представляет собой процесс последовательного образования
отличающихся по морфологическим и биологическим свойствам двух форм возбудителя:
элементарных телец и ретикулярных телец. Элементарные тельца представляют собой
мелкие, внеклеточные микроорганизмы, не чувствительные к антибиотикам и метаболически малоактивные. С функциональной точки зрения элементарные тельца
напоминают бактериальные эндоспоры, предназначенные для внедрения в новые
клетки-мишени, и поэтому являются инфекционной формой хламидий. Ретикулярные
тельца представляют собой более крупные, метаболически активные внутриклеточные
образования, чувствительные к антибиотикам, интерферону и являющиеся
репродуктивной формой существования возбудителя. Учитывая особенности
существования хламидий, лечение заболеваний, инициируемых этой инфекцией, должно
быть комплексным, включающим назначение этиотропных, симптоматических,
иммуномодулирующих средств, эубиотиков. Однако основная роль в лечении
хламидийной инфекции все же должна отводиться антимикробным средствам, способным
проникать в клетку-мишень и действовать непосредственно на возбудителя [1].
Известны лишь несколько групп антимикробных препаратов, эффективных в отношении
хламидий: макролиды, тетрациклины, фторхинолоны и рифампицин [2, 3]. Поскольку
при выборе антибиотика для лечения ребенка необходимо учитывать не только
эффективность, но и безопасность, спектр перечисленных лекарственных средств
сужается до группы макролидов, безвредность которых для детей подтверждена рядом
клинических испытаний [4–7]. Кроме этого, препараты данной группы способны
накапливаться в очаге воспаления, в инфицированных клетках, нейтрофилах,
макрофагах, имеют хорошую переносимость, низкую токсичность, оказывают
иммуномодулирующее действие, а некоторые из них, в частности азитромицин, —
выраженный постантибиотический эффект.
Важным условием эффективности антихламидийной терапии является выбор
адекватных схем применения этиотропных средств, учитывающих длительность
воспалительного процесса, вероятность персистирования хламидийной инфекции и
фазу репродуктивного цикла, в которой находится возбудитель.
В последние два десятилетия достигнуты определенные успехи в лечении
хламидийной инфекции, сопряженной с патологией урогенитального тракта. С этой
целью разработаны различные схемы этиотропного лечения, включающие назначение
как моноантибиотикотерапии, так и комбинации противомикробных препаратов. Причем
длительность курса варьирует от 5 до 21 дня непрерывного приема препарата. Ряд
исследователей рекомендует однократный прием антибиотика, при этом констатируя
этиологическое излечение у 84% больных [8, 9]. Достаточно высокая эффективность
противохламидийного антибактериального лечения, предложенная рядом ученых,
вызывает сомнения в корректности организации проведения клинических испытаний,
особенно это касается однократного приема антибактериальных средств. При наличии
у больного сопутствующих болезней, повышенной чувствительности к
химиопрепаратам, выраженной полиантибиотикорезистентности у хламидий некоторые
ученые считают целесообразным антимикробную терапию проводить методом «пульс-терапии»
по 3 или 4 цикла продолжительностью по 6–7 дней с восстановительным интервалом в
5–6 суток [10].
Информации, касающейся лечения острых синуситов у детей, ассоциированных с
хламидийной инфекцией, нет, и вопрос о рациональных методах лечения, в том числе
и схемах этиотропной терапии, остается не решенным. Зачастую таким больным с
нераспознанной хламидийной инфекцией назначаются стартовые антибактериальные
препараты группы пенициллинов, не эффективные в отношении внутриклеточных
возбудителей, что способствует трансформации хламидий в L-формы с последующей
персистенцией и хронизацией инфекционного процесса. Целью настоящего
исследования явилась разработка рациональной и эффективной схемы
антибактериального лечения острых хламидийных поражений верхнечелюстных пазух у
детей.
Материалы и методы исследования
Всего в исследование было включено 36 детей с острым синуситом, поступивших в
ЛОР-отделение ФГБУ НИИМПС, у которых была идентифицирована хламидийная инфекция.
Необходимый объем выборки детей, включенных в клиническое испытание,
осуществлялся по методике А. Б. Файншмидта, согласно которой группа считается
репрезентативной при величине критерия t более или равного 1,96 [11].
Репрезентативный объем основной и контрольной групп, согласно расчетам, составил
по 18 человек в каждой из них (t = 1,99).
Эффективность предложенной схемы антибактериального лечения изучалась с
применением рандомизированного контролируемого испытания на независимых
выборках. Для формирования выборки по таблице случайных чисел дети с выявленной
хламидийной инфекцией распределялись в опытную и контрольную группы. Оценка
результатов эффективности лечения проводилась на общей группе детей в количестве
28 человек (16 детей в основной, 12 детей в контрольной группах), это связано с
неявкой 8 детей на контрольное лабораторное исследование на наличие возбудителя.
Критериями включения в основную и контрольные группы являлись наличие острого
верхнечелюстного синусита, ассоциированного с хламидиями, у детей в возрасте от
3 до 13 лет. Диагностика ЛОР-заболеваний проводилась по общепринятой в
оториноларингологии семиотике болезней [12]. Критериями исключения являлись
сопутствующие заболевания, сочетанная ЛОР-патология, антибактериальное лечение в
течение последнего месяца. Родители детей, включенных в клиническое
исследование, дали письменное согласие на их участие в испытаниях.
Всем больным проводилась верификация двух видов хламидий: Chlamydia
trachomatis и Chlamydophila pneumoniae. Для выявления хламидийной инфекции
использовался разработанный нами алгоритм комплексной лабораторной диагностики,
включающий два прямых метода индикации возбудителя и один непрямой. Для
непосредственного обнаружения поверхностных антигенов хламидийного возбудителя
применялся прямой иммунофлюоресцентный анализ с использованием тест-систем «Хламислайд»
(«Лабдиагностика»). ДНК хламидий определялась методом полимеразно-цепной реакции
тест-системой «ВектоХлами-ДНК-ампли» («Вектор-Бест»). В качестве
вспомогательного теста диагностики хламидиоза применялся иммуноферментный
анализ, позволяющий определить видоспецифические антитела A, M, G против
основного белка наружной мембраны возбудителя с использованием тест-системы «ХламиБест-стрип».
Материалом для прямой идентификации хламидийного антигена являлись мазки-соскобы
со слизистой оболочки носа [13, 14].
Анализируемые качественные признаки представлены в виде относительной частоты
и 95% доверительного интервала (ДИ). Для оценки эффективности предложенной схемы
антибактериального лечения использовались точный критерий Фишера, определение
абсолютных и относительных вероятностей и доверительных интервалов их
соотношений.
Результаты исследований и их обсуждение
Детям опытной группы назначалась цикличная полиантибиотикотерапия,
заключающаяся в последовательном применении двух антибиотиков: азитромицина и
джозамицина. Азитромицин в 1-й день из расчета 10 мг/кг, последующие 4 дня 5
мг/кг 1 раз в день за 1 час до еды. Затем, после 5-дневного перерыва —
джозамицин из расчета 40 мг/кг массы ребенка, разделенный на 2 приема, в течение
10 дней. Прерывистый курс полиантибиотикотерапии применялся с учетом
особенностей жизненного цикла хламидий. При этом наш расчет строился на
уничтожении внутриклеточных ретикулярных телец, затем на элиминации вновь
возникших во время перерыва эрадикационной терапии вегетативных форм хламидий из
нечувствительных к антибиотикам элементарных телец.
Дети контрольной группы получали один антибиотик джозамицин из расчета 40
мг/кг массы ребенка 2 раза в день в течение 14 дней. Помимо этиологической
терапии дети обеих групп получали идентичное комплексное лечение, включающее
физиопроцедуры, иммуномодуляторы, эубиотики и местную терапию.
Перед началом медикаментозного лечения всем детям проводилось физиолечение с
применением низкоинтенсивного лазерного излучения с использованием аппарата
магнитно-инфракрасной лазерной терапии «РИКТА». При воздействии лазерного
облучения на ткани достигается улучшение микроциркуляции, раскрываются
коллатерали, активизируется трофика, нормализуется нервная возбудимость, а самое
важное, повышается чувствительность хламидий к антибиотикам вследствие выхода
микроорганизмов из состояния возможной персистенции. При остром синусите детям
проводилось облучение в течение 2 минут области передних стенок верхнечелюстных
пазух и эндоназальное воздействие в течение 3 минут.
Учитывая стандартные схемы лечения хламидийного поражения урогенитального
тракта, а также результаты проведенных нами исследований иммунного ответа у
детей с респираторным хламидиозом, указывающие на выраженный дисбаланс в
клеточном звене, обусловленный активацией CD8+ Т-лимфоцитов, и
недостаточно выраженную активность гуморального иммунитета, в схему лечения были
включены иммунокорректоры [15, 16]. Детям старше 4 лет назначался Циклоферон (по
схеме), который является индуктором эндогенного интерферона и выполняет важную
роль в борьбе с внутриклеточной хламидийной инфекцией. В частности, интерферон
является самым сильным активатором макрофагов, усиливает эффекторные функции
естественных киллеров, нейтрофилов, повышает резистентность клеток к
внутриклеточным микроорганизмам, стимулирует выработку интерлейкинов ИЛ-1, ИЛ-2
и иммуноглобулинов.
Кроме циклоферона в комплекс лечения инфицированных хламидиями детей был
включен Иммунал в возрастной дозировке в течение 30 дней. Данный препарат
является неспецифическим иммуномодулятором растительного происхождения и
обладает противовирусным действием. Входящий в состав Иммунала сок эхинацеи
пурпурной стимулирует костномозговое кроветворение, следствием чего является
увеличение количества гранулоцитов, повышение активности фагоцитов, клеток
ретикуло-эндотелиальной системы печени.
Для повышения барьерного иммунитета и восстановления нарушенной
колонизационной резистентности слизистой оболочки верхнего отдела респираторного
тракта у детей с верифицированной хламидийной инфекцией нами применялся в
течение 14 дней местный иммуномодулятор микробного происхождения — ИРС 19. Этот
препарат представляет собой респираторный спрей, содержащий лизаты
инактивированных бактерий, включающие антигены основных возбудителей заболеваний
верхних дыхательных путей, сохранившие антигенные и иммуногенные свойства. Их
действие основано на повышении специфического и неспецифического иммунитета за
счет увеличения синтеза секреторных иммуноглобулинов класса А, препятствующих
фиксации и размножению патогенных возбудителей, а также на повышении
фагоцитарной активности макрофагов и увеличении содержания лизоцима.
Дополнительно в качестве местного лечения, а также с целью механического
удаления хламидий нами был использован еще один препарат, обладающий
антихламидийной активностью, — 0,1% раствор мирамистина, которым осуществлялось
промывание носовых ходов, полоскание глотки 1 раз в день в течение 14 дней.
Помимо противомикробного действия мирамистин повышает функциональную активность
иммунных клеток, стимулирует местный неспецифический иммунный ответ, снижает
резистентность микроорганизмов к антибиотикам, обладает противогрибковым
действием.
Учитывая факт достаточно длительного применения антибиотиков, с целью
профилактики и восстановления возможных дисбиотических нарушений в микрофлоре
пищеварительного тракта всем детям назначался пробиотик — Линекс по 1 капсуле 3
раза в день, 14 дней.
Дополнительно в комплекс лечения детей с острым гнойным воспалением пазух
входило проведение оториноларингологических лечебных мероприятий (пункции,
промывание носа методом перемещения по Проетцу и пр.).
В ходе проводимого клинического испытания осложнения и побочные эффекты не
были выявлены ни у одного из пациентов. Положительный результат лечения
оценивался по данным бактериологической эрадикации хламидий.
В таблице сопряженности представлены результаты рандомизированного
контролируемого исследования по изучению эффективности поли- и
моноантибиотикотерапии у детей с острым синуситом.
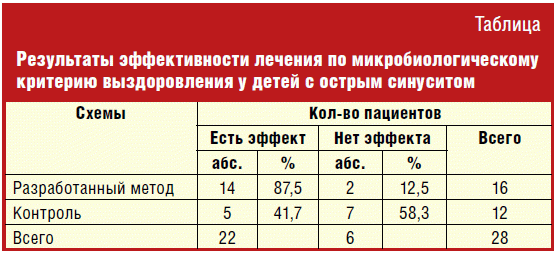
У детей, получавших один антибиотик, эффективность лечения оказалась
значительно ниже, чем у детей, получавших полиантибиотикотерапию. Так,
микробиологическое выздоровление у детей, у которых в комплексное лечение входил
только один джозамицин, имело место у 41,7% (95% ДИ оставил 16,5–69,4). Тогда
как у детей, получавших азитромицин и джозамицин, проводимая терапия оказалась
эффективной у 87,5% (95% ДИ 67,5–98,7). Проверка нулевой гипотезы о вероятности
отрицательного результата лечения разработанным методом, учитывая объем выборок,
осуществлялась с применением точного критерия Фишера. Результаты теста показали,
что с 99,9% доверительной вероятностью (р = 0,01) следует принять альтернативную
гипотезу о существовании различий между опытной и контрольной группами (р =
0,001).
Абсолютная вероятность получения положительного результата в опытной и
контрольной группах составила соответственно 0,88 и 0,42. Разность относительных
частот и относительная вероятность составила соответственно 0,46
(терапевтический эффект) и 2,2.
Различия между группами определялись тремя способами: расчетами ДИ для
разности абсолютных вероятностей, ДИ для отношения относительной вероятности и
ДИ отношения шансов, которые составили соответственно 0,12–0,80, 1,02–4,35 и
1,38–69,71.
Так как ДИ для разности абсолютных вероятностей не включает ноль, а ДИ для
отношения относительной вероятности и отношения шансов правее единицы,
следовательно, различия между группами статистически значимые.
Выводы
- Лечение хламидийных поражений околоносовых пазух у детей должно быть
комплексным и включать применение антимикробных препаратов, иммуномодуляторов,
местного лечения, физиопроцедур, пробиотиков.
- Результаты проведенного контролируемого клинического испытания показали
высокую эффективность и целесообразность использования в практической медицине
цикличной полиантибиотикотерапии макролидами острого верхнечелюстного
синусита, ассоциированного с хламидийной инфекцией, у детей, позволяющей
добиться клинико-микробиологического выздоровления в 87,5% случаев.
- С учетом того, что прямые тесты на хламидийные антигены и ДНК остаются
положительными в течение 1,5 месяцев после лечения, то этиологический контроль
выздоровления должен осуществляться также через 1,5 месяца после проведенной
антихламидийной терапии.
Литература
- Hammerschlag M. R. Antimicrobial susceptibility and therapy of
infections caused by chlamydia pneumoniae // Antimicrob. Agents Chemother.
1994. V. 38. P. 1837–1878.
- Страчунский Л. С., Козлов С. Н. Современная антимикробная
химиотерапия: Рук-во для врачей. М.: Боргес, 2002. 429 с.
- Аверьянов А. В. Хламидийная и микоплазменная инфекция при
патологии нижних дыхательных путей // Лечебное дело. 2009. № 4. С. 52–62.
- Таточенко В. К., Федоров А. М. О клиническом многообразии
респираторного хламидиоза у детей первых месяцев жизни // Актуальные вопросы
диагностики и лечения хламидийных инфекций: матер. всесоюз. совещ. М., 1990.
С. 34–36.
- Карбон К., Пул М. Д. Значение новых макролидов при лечении
внебольничных инфекций дыхательных путей: обзор экспериментальных и
клинических данных // Клиническая микробиология и антимикробная терапия. 2000.
№ 1. С. 47–58.
- Самсыгина Г. А., Охлопкова К. А. Кларитромицин в лечении острых
бактериальных бронхитов у детей раннего возраста // Педиатрия. 2001. № 1. С.
47–49.
- Moulder J. W. Genus Chlamydia // Bergey, s Manual of Bacteriology.
2000. V. 1. P. 729–739.
- Чеботарев В. В. Урогенитальный хламидиоз: современные проблемы
диагностики, патогенеза, лечения // Венерология. 2004. № 1. С. 43–48.
- Гомерг М. А., Поздняков О. Л., Соловьев А. М. Урогенитальная
хламидийная инфекция: лечить или не лечить? // Consilium medicum Ucraina.
2008. № 4. С. 8–11.
- Лобзин Ю. В., Ляшенко Ю. И., Позняк А. Л. Хламидийные инфекции.
СПб.: Фолиант, 2003. 396 с.
- Файдшмидт А. Б. Руководство к практическим занятиям. Красноярск,
1976. 75 с.
- Солдатов И. Б., Гофман В. Р. Оториноларингология. СПб.: ЭЛБИ,
2001. 472 с.
- Капустина Т. А., Парилова О. В., Кин Т. И., Маркина А. Н.
Лабораторная диагностика хламидийной инфекции верхнего отдела респираторного
тракта // Сибирский медицинский журнал. 2010. Т. 96. № 5. С. 23–26.
- Капустина Т. А., Парилова О. В., Маркина А. Н., Кин Т. И.
Хламидийная инфекция верхнего отдела респираторного тракта. Новосибирск:
Наука, 2012. 139 с.
- Ершов Ф. И., Романцева В. Г. Циклоферон: от эксперимента в
клинику. М., 1997. 89 с.
- Белова Е. В., Капустина Т. А., Манчук В. Т., Коленчукова О. А.
Эпидемиологическая и клинико-патогенетическая характеристика хронического
аденоидита, ассоциированного с хламидийной инфекцией // Бюл. СО РАМН. 2008. №
1. С. 101–105.
Статья опубликована в журнале
Лечащий Врач

