Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Контактный дерматит на металл (никель)
Д. Ш. Мачарадзе, доктор медицинских наук
Детская городская поликлиника № 102 СВАО, Москва
Современные исследования доказали, что среди основных причин развития
контактных дерматитов (КД) наиболее распространенной является аллергия на металл
(в основном никель). В обзорной статье Mortz и Anderson, посвященной результатам
17 исследований, отмечено, что ведущая
роль никеля в возникновении КД подтверждена в 14 из них, в том числе по
данным позитивных пэтч-тестов [1].
Первое сообщение о том, что никель является причиной КД, появилось еще в 1933
г. [2]. Аллергию на никель врачи стали значительно чаще диагностировать после
внедрения в клиническую практику стандартных пэтч-тестов. Наибольший рост КД на
никель был зафиксирован в 1990-е гг. почти во всех странах Европы, особенно в
Скандинавии [3–5]. Ученые связывают данный факт с высокой экспозицией никеля,
который попадает в организм путем контакта кожи с украшениями, драгоценностями,
из-за плохой гигиены рабочих мест, профессиональных факторов. Никель входит в
состав многих широко распространенных предметов обихода, таких как монеты,
ключи, запонки, часы, пояс и т. д. В зависимости от процессов окисления, ионы
никеля способны образовывать комплекс с другими металлами (например, с Fe, Mg,
Zn, Mn), тем самым индуцируя или снижая воспалительный ответ в организме [6–8].
Кроме того, современная мода (пирсинг), ортодонтологические и дентальные
вмешательства с применением никельсодержащих приспособлений также усугубляют
сенсибилизацию организма к этому металлу и способствуют развитию КД.
Усилиями диетологов Германии удалось подтвердить необходимость снижения
уровня никеля и в продуктах питания, через которые он поступает в организм
человека [10].
Контактный дерматит на никель рассматривается некоторыми авторами как
аутосомное заболевание: более 80% таких детей имеют позитивный семейный анамнез
в 1-м поколении [10], а среди 1546 пар близнецов, родившихся в Дании,
конкордантность составила 60% [11].
У детей с отягощенным семейным анамнезом целесообразно проводить
пэтч-тестирование; им рекомендуют также избегать контакта с никелем, начиная с
самого раннего возраста [10].
Эпидемиология КД на никель
Точных эпидемиологических данных о распространенности и заболеваемости КД у
детей и взрослых нет. По данным зарубежных исследователей, лишь 15–38% больных с
подозрением на КД обращаются к врачам [12].
В России гиподиагностика КД вызвана отсутствием на фармацевтическом рынке
пэтч-тестов. За рубежом с 80-х гг. прошлого столетия применение аппликационных (пэтч)
тестов с набором стандартных аллергенов является рутинным методом, широко
использующимся при обследовании практически всех дерматологических больных,
включая детей.
В 1990-е гг. в Германии распространенность КД на никель составила 20% в общей
популяции взрослых людей и 40% - среди всех больных с аллергическим контактным
дерматитом [12, 13]. Спустя 9 лет ученые зафиксировали тенденцию к снижению
распространенности данного заболевания как среди женщин (с 36,7 в 1992 г. до
25,8% в 2001 г.), так и у мужчин (с 8,9 до 5,2%) [12]. Авторы объяснили данный
факт эффективностью различных превентивных мер, предпринятых на государственном
уровне в этой стране. Это очень важное достижение, если учесть тот факт, что из
82 млн жителей Германии только на один аллерген - никель - имеют сенсибилизацию
до 4,5 млн человек [13].
В Индии в 2003 г. таких больных было около 15% [14].
Согласно европейскому исследованию, распространенность аллергии на никель у
детей с подозрением на КД составила 28% [15].
По нашим данным, основанным только на опросе 2147 детей в возрасте от 6 до 15
лет, проживающих в Северо-Восточном округе Москвы, распространенность КД на
никель составила 1,6%, причем из 33 таких пациентов было 30 девочек [16].
Контактным дерматитом на никель чаще всего страдают подростки и лица женского
пола. Довольно высокий процент больных с аллергией на никель встречается среди
больных с экземой рук. Так, по результатам исследования I. Bohm еt al., из 160
таких взрослых пациентов 48,8% сообщили, что имеют аллергию на металл, хотя
пэтч-тест на сульфат никеля был позитивным лишь в 21,3% случаев [17].
Развитие КД на никель достоверно чаще отмечалось в группе студентов,
сделавших пирсинг кожи (54% по сравнению с 12% из группы без пирсинга) [18].
Следует помнить о том, что лица, страдающие КД на никель (металл), при
обращении к ортодонту или стоматологу должны сообщить врачу о наличии у себя
такой аллергии. Дело в том, что в ортодонтологии широко используется сталь,
которая наиболее часто содержит такие металлы, как хром, никель, молибден,
железо, силикон, магний [19]. Никель высвобождается из металлических штифтов,
пластинок и ортодонтологических брекет при контакте со слюной, а постоянный
контакт слизистой полости рта с такой слюной может вызвать у сенсибилизированных
больных и экстрадентальные изменения.
Хотя клинические проявления КД могут быть связаны с разными материалами, из
которых никель высвобождается неодинаково, есть мнение, что определенную роль
здесь играют индивидуальные свойства слюны, влияющие на химические процессы
метаболизма металлов [20, 21].
До недавнего времени в Европе КД на никель в виде экземы рук считался не
столь уж редко встречающейся профессиональной болезнью кассиров. После принятия
специальных документов, строго регламентирующих содержание никеля в монетах,
отмечено снижение численности таких пациентов на территории стран Евросоюза.
Дети страдают КД, в том числе на никель, почти так же часто, как и взрослые.
Так, по данным сравнительного анализа, проведенного G. Heine и A. Schnuch,
аллергический контактный дерматит выявлен с помощью пэтч-тестов у 52,6% из 285
ребенка в возрасте 6–12 лет, у 49,7% - из 2175 подростков 13–18 лет и 52,2%
взрослых больных в возрасте 60–66 лет (общее число включенных в исследование -
7904 чел.) [22]. Среди детей распространенность КД на никель составляет в
различных возрастных группах 13,3–24,5%, с клиническими проявлениями заболевание
протекает у 56,5–94,4% из них [23].
Считается, что КД редко встречается у новорожденных и детей раннего возраста,
однако описаны случаи аллергии на никель даже у младенцев [23]. Cреди 85 детей в
возрасте 6 мес–5 лет, не имеющих симптомов КД, при пэтч-тестировании
подтверждена сенсибилизация к одному или нескольким аллергенам у 24,5%, к никелю
- в 8,2% случаев [24].
Анализ данных пэтч-тестирования, проведенного у 1304 детей в возрасте 12–18
мес, показал, что позитивную реакцию на никель имели 8,6% малышей (20 девочек и
6 мальчиков). Примерно столько же детей до 5 лет (7,6%) и школьников в возрасте
12–16 лет (8,6%) сенсибилизированы к никелю [26, 27].
Результаты последних исследований указывают на более высокий процент
численности детей, имеющих сенсибилизацию к никелю, тиомерзалу (консервант,
входящий в состав вакцин) и парфюмерной смеси (табл.
1) [15, 28]. Среди взрослых пациентов чаще встречается КД, вызванный
бальзамом Перу, неомицином или ланолином [29, 30].
![Наиболее часто встречающаяся контактная аллергия и распространенность сенсибилизации в различных группах пациентов [15]](images/art/all14/6.htm20.gif)
Наиболее часто встречающаяся контактная аллергия и
распространенность сенсибилизации в различных группах пациентов [15]
Практически все исследования показывают, что чаще всего КД страдают
девочки-подростки [15, 16, 31].
Установлено, что среди больных атопическим дерматитом КД встречается столь же
часто, как и у неатопиков. Большинство авторов не рассматривают атопию как
фактор риска развития КД, несмотря на тот факт, что одним из важных признаков
атопического дерматита является нарушение целостности кожного барьера [10, 31].
Клиника
В течении заболевания можно выделить 2 фазы: сенсибилизация и клинически
выраженная манифестация. Сенсибилизация не обязательно приводит к развитию
аллергического контактного дерматита. Длительный контакт кожи с гаптеном
(химическим веществом малой молекулярной массы) вызывает активацию
антигенпрезентирующих клеток Лангерганса и транспорт гаптен-специфических
Т-клеток в лимфатические узлы с последующей продукцией медиаторов воспаления и
клиническими проявлениями КД.
Однако с момента контакта кожи с аллергеном до появления первых клинических
проявлений КД может пройти от нескольких дней до месяца и более.
Острая реакция на никель может проявляться эритемой, зудящими папулами,
везикулами, буллезной сыпью, тогда как хроническая форма КД характеризуется
лихенификацией и шелушением кожи [32]. При этом потливость, трение, давление на
кожу вызывают повышение порога чувствительности кожи к никелю [33]. У некоторых
детей экспозиция никеля может привести к более тяжелым клиническим проявлениям в
виде дерматита с лихенификацией и папулезными высыпаниями, главным образом в
области коленей и ушей [30, 32, 34].
Традиционно наличие у пациента КД на никель подозревают в случае появления
аллергической реакции на коже лица, за ушами при ношении украшений, на запястье
- при контакте с часами, на руках - после контакта кожи с монетами, ключами или
другими металлическими предметами.
Большинство больных, сенсибилизированных к никелю, страдают также
периумбиликарным дерматитом: высыпаниями и зудом кожи в околопупочной области,
вызванными контактом с металлическими пуговицами, в основном при ношении
джинсовой одежды («аллергия на джинсовые застежки») [32].
S. Samimi et al. недавно описали новую локализацию КД на никель - на наружней
поверхности бедра («симптом школьной скамьи») [33].
Ангулярный хейлит может появиться через несколько месяцев после
ортодонтологических вмешательств как следствие КД на никель [19].
Лечение КД на никель
Наиболее важной рекомендацией в терапии КД на никель является исключение
контакта больного с этим металлом, чего практически невозможно достичь, ввиду
широкого распространения никеля в быту. Так, многие дети и подростки испытывают
трудности при выборе одежды, особенно джинсов, с которыми они традиционно не
расстаются.
Многие зарубежные исследователи отмечают уменьшение численности больных с КД
на никель после введения ряда ограничений, направленных на снижение уровня
никеля и других химических аллергенов в ювелирных изделиях, предметах быта,
пищевых продуктах и т. д. [12, 36, 37]. Так, в 1994 г. Парламент Евросоюза
принял директиву № 94/27/ЕС о необходимости снижения содержания никеля во многих
продуктах питания и ювелирных украшениях [38]. Специально для больных с
аллергией на никель немецкие диетологи разработали меры, направленные на
снижение поступления никеля в организм через продукты питания, а также
диетические рекомендации (табл. 2) [10].
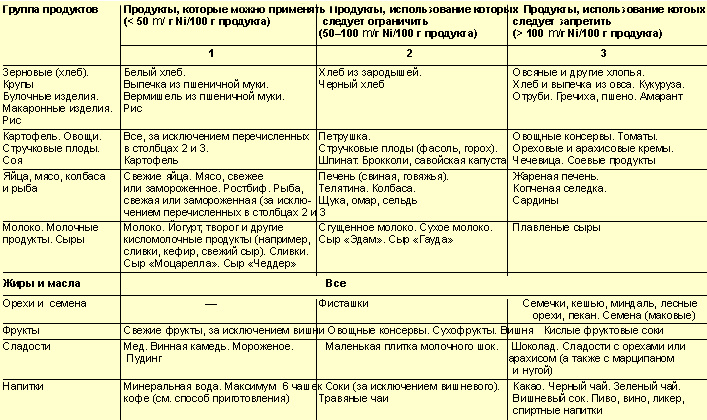
Мероприятия для уменьшения контакта с никелем
Показания: при подозрении на КД, вызванный никелем (диагноз подтверждается
врачом только после проведения провокационного теста).
Содержание никеля зависит от многих факторов: места, в котором выращивались
употребляемые в пищу растительные продукты; методов переработки пищевых
продуктов. Предлагаемая таблица 2 является лишь отправной точкой. При этом
каждый пациент может иметь индивидуальный порог толерантности, вплоть до
бессимптомных проявлений.
Для уменьшения поступления никеля в пищу следует:
- избегать использования старой кухонной посуды из нержавеющей стали,
поскольку довольно большое количество никеля поступает в пищу именно через
кухонную посуду. Новая кастрюля из высококачественной нержавеющей стали не
выделяет никель в продукты. Альтернатива: посуда из эмали, стекла, керамики,
глины;
- для приготовления блюд и напитков вместо водопроводной воды использовать в
половинном объеме воду из источников;
- при приготовлении консервов следует избегать дополнительного поступления
никеля в пищу. Во избежание риска необходимо ограничить потребление
кислотосодержащих продуктов (например, кислой капусты, кислых огурцов);
- кислотосодержащие продукты (ревень, шпинат, кислая капуста, цитрусы,
смородина и т. д.) следует хранить только в фарфоровой или стеклянной посуде;
- при приготовлении кофе не следует применять металлическую посуду, в том
числе кофемолку, при использовании которой концентрация никеля в кофе может
повыситься в десять раз;
- благодаря кожице (шелухе) содержание никеля во фруктах, крупах и овощах
снижается.
Примечание: через 2–4 нед после применения никельредуцированной диеты
больному следует провести провокационный тест (двойным слепым
плацебоконтролируемым методом), с тем чтобы иметь возможность назначить
дальнейшую диету.
Особенностью контактной сенсибилизации является тот факт, что если контакт с
провоцирующим веществом не повторяется, то обычно клинические симптомы
заболевания не требуют лечения.
Наиболее выраженные острые проявления КД на никель, а также тяжелое
хроническое течение заболевания лечат с помощью топических кортикостероидов и
гистаминоблокаторов.
Хотя в происхождении зуда, отека и гиперемии кожи, помимо гистамина,
участвуют множество клеток и медиаторов воспаления, пациентам с КД назначают
антигистаминные препараты. Показано применение гистаминоблокаторов нового
поколения, которые представляют собой метаболиты, обладающие антивоспалительным
действием. Все 3 известных на сегодняшний день подобных препарата - фексофенадин
(телфаст), дезлоратадин (эриус) и цетиризин (зиртек, аллертек) - не имеют
седативного, кардиотоксического и других нежелательных эффектов, что значительно
улучшает профиль их безопасности по сравнению с гистаминоблокаторами старого
поколения. Однако их противовоспалительное действие выражено в меньшей степени,
чем у наружных кортикостероидов.
Как известно, в эпидермисе кожи главными клетками-мишенями для топических
кортикостероидов являются базальные кератиноциты и клетки Лангерганса,
экспрессирующие на своей поверхности глюкокортикоидные рецепторы. Показано, что
в месте аппликации кортикостероидов значительно снижается количество клеток
Лангерганса и наблюдается нарушение их ультраструктуры за счет цитотоксического
действия гормонов. Кроме того, наружные кортикостероиды подавляют активность
многих цитокинов и медиаторов воспаления в коже.
Наиболее безопасными современными топическими кортикостероидами на сегодня
признаны:
- гидрокортизона 17-бутират (локоид), который относится к сильным стероидам
(как бетаметазона 17-валерат или триамцинолона ацетонид), при этом его местная
и системная безопасность сравнима с этими показателями у такого слабого
стероида, как гидрокортизон;
- метилпреднизолона ацепонат (адвантан), негалогенизированный топический
кортикостероид, разрешенный для применения в педиатрической практике у детей с
6-месячного возраста;
- алклометазона дипропионат (афлодерм) - препарат содержит один атом хлора в
положении C7, а не в С6 или С9, что делает его более безопасным в сравнении с
другими галогенизированными топическими кортикостероидами. По современной
классификации, алклометазона дипропионат относится к умеренно активным
кортикостероидам, тогда как по клинической эффективности препарат сопоставим с
топическим кортикостероидом сильного класса, а по безопасности - с
гидрокортизоном;
- мометазона фуроат (элоком), разрешен для применения у детей с 2 лет.
Адвантан и элоком применяют 1 раз в сутки в течение 3–5 дней, но по
показаниям возможно проведение более длительных курсов, например терапии
адвантаном - до 4 нед (у взрослых пациентов - до 6 нед).
Из других средств наружной терапии аллергического контактного дерматита
несомненный интерес представляют препараты нестероидного ряда, относящиеся к
лечебно-косметической линии. Первым таким лекарственным средством, обладающим
двойным действием, является крем барьедерм (фирмы Uriage). Барьедерм состоит из
комплекса 2 полимеров: 1) пирролидона, который изолирует поверхность кожи от
воздействия контактных аллергенов и различных ирритантов; 2) фосфорилхолина,
который проникает на 10 мкм в кожу и, благодаря содержанию в нем скваланам и
стеролам, восстанавливает и защищает барьерный слой кожи. Препарат может широко
применяться в лечении аллергических контактных дерматитов лица, тела и рук у
детей и взрослых.
Что касается топических кортикостероидов, то на лицо следует наносить только
эмульсию, например, адвантана или лосьон элокома. При выраженной активности
кожного процесса и тяжелом упорном течении заболевания назначают топические
кортикостероиды высокой активности под наблюдением врача. Однако, прежде чем
такому пациенту назначить наружный кортикостероид сильного класса, врач должен
провести с больным разъяснительную беседу, направленную на необходимость полного
исключения контакта кожи с раздражающим аллергеном. Кроме того, больного следует
познакомить с правилами ухода за кожей, объяснить, какими препаратами следует
пользоваться для профилактики и в случае обострения КД.
Врачам не следует забывать и о том, что в редких случаях причиной отсутствия
эффекта от проводимой терапии может быть аллергия к наружным средствам,
проявляющаяся в виде аллергического контактного дерматита на используемый
препарат, в том числе и кортикостероид.
Кроме того, в клинической практике, особенно среди детей, встречаются
больные, которые не могут лечиться топическими гормональными средствами либо
нуждаются в ограничении применения таких препаратов. По последним данным,
топические ингибиторы кальциневрина (такролимус, пимекролимус - элидел) могут
замещать наружные кортикостероиды или значительно снижать потребность в них [39,
40].
В отличие от наружных кортикостероидов топические ингибиторы кальциневрина не
оказывают влияния на экспрессию ко-стимулирующих молекул дендритных клеток, а
также на созревание или миграцию самих клеток Лангерганса [40]. Эти препараты не
вызывают атрофию кожи и лишены тех основных побочных эффектов, которые обычно
присущи топическим кортикостероидам. Зарубежные исследователи подтверждают
высокую терапевтическую эффективность топических ингибиторов кальциневрина в
лечении КД, в том числе индуцированного никелем [39].
Статья опубликована в журнале
Лечащий Врач

