Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Антиагреганты в практике лечения сердечно-сосудистых
заболеваний
А. М. Шилов, доктор медицинских наук, профессор
С. А. Князева, кандидат медицинских наук
С. А. Мацевич
ММА им. И. М. Сеченова, Москва
Тромбообразование играет ключевую роль в развитии различных
сердечно-сосудистых осложнений. В патогенезе ишемических болезней органов и
систем человеческого организма: ишемической болезни сердца (ИБС) [острый
коронарный синдром (ОКС), инфаркт миокарда (ИМ)], ишемического мозгового
инсульта, гангрены конечностей и других нарушений кровоснабжения органов и
тканей — значительное место занимают воспалительные и атеросклеротические
повреждения сосудов с нарушением целостности интимы, замедление кровотока,
дисбаланс свертывающей и противосвертывающей системы и нарушение реологических
параметров крови.
При повреждении эндотелия сосудов различной этиологии происходит формирование
тромба и вследствие этого — критическое сужение просвета сосудов или его полное
закрытие (частичная или полная окклюзия). В нарушениях реологических параметров
крови агрегационное состояние тромбоцитов и эритроцитов играет ведущую роль [1,
6, 8, 10, 17].
Современное лечение и профилактика сердечно-сосудистых осложнений, в
частности ИМ, невозможны без четкого представления механизмов тромбообразования,
материальным субстратом которого являются тромбоциты, эритроциты, фибриноген. ИМ
— ишемический некроз сердечной мышцы — в 95% случаев развивается в результате
формирования тромба в коронарной артерии, что подтверждается данными аутопсии
среди умерших в первые 3 ч от начала развития болевого синдрома и результатами
коронарографического исследования у больных, поступивших в стационар в первые
часы развития миокардиальной катастрофы [10].
В процессе тромбообразования тромбоцит проходит четыре стадии: активация,
высвобождение активных биологических веществ (тромбоксаны, аденозиндифосфат АДФ,
серотонин, гликопротеиновые (ГП) рецепторы — IIb/IIIa), агрегация и адгезия. Эти
процессы (макро- и микротромбообразование) особенно бурно проявляются при
дестабилизации коронарного кровотока — ОКС,, включая ИМ. В основе макро- и
микротромбообразования лежат механизмы, стимулирующие агрегационную активность
тромбоцитов и эритроцитов — наличие ускоренного, турбулентного тока крови в
суженном атеросклеротической бляшкой участке сосуда, что способствует
повреждению эндотелия (с развитием эндотелиальной дисфункции) и «обнажению»
коллагена, одного из главных факторов агрегации и адгезии тромбоцитов.
Тромбоциты вступают в контакт с субэндотелиальным слоем, в частности с главным
стимулятором адгезии — коллагеном, образуют отростки с образованием
тромбоцитарных конгломератов (агрегация) и приклеиваются (адгезия) на этих
участках, создавая белый тромб.
Активация тромбоцитов осуществляется катехоламинами, тромбином, АДФ,
серотонином, коллагеном, тромбоксаном А2 — продуктом метаболизма арахидоновой
кислоты.
В результате активации тромбоцитов происходит высвобождение из последних
биологически активных веществ (АДФ, тромбоксан А2, серотонина) и лабилизация
мембраны тромбоцита с образованием ГП-рецепторов IIb/IIIa под действием АДФ и
тромбоксана А2.
Агрегация тромбоцитов — образование тромбоцитарных конгломератов в плазме
крови — происходит при активации и взаимодействии ГП-рецепторов IIb/IIIa через
образования фибриновых мостиков между тромбоцитами.
Адгезия — прилипание тромбоцитарных конгломератов к поврежденной интиме
сосудов — контролируется фактором Виллебранда.
Таким образом, активация тромбоцитов — ключевой момент в патогенезе
сердечно-сосудистых осложнений, во многом определяющий выраженность нарушений
кровоснабжения органов и тканей (сердце, головной мозг, периферические сосуды),
поэтому антиагрегационная терапия является патогенетически обоснованной.
В настоящее время выделяют четыре группы антитромбоцитарных препаратов, в
основе разделения которых лежат принципы доказательной медицины, учитывающие
эффективность и наличие побочных действий. Первая группа антитромбоцитарных
препаратов, применение которых не рекомендуется для практической кардиологии
вследствие отсутствия доказательной основы преимуществ перед Аспирином,
неэффективности и потенциальной опасности: сульфинпиразон, дипиридамол,
простациклин, блокаторы синтетазы тромбоксана А2, антагонисты рецепторов
тромбоксана А2, препараты ингибиторов рецепторов IIb/IIIa тромбоцитов для приема
внутрь. Вторая группа, составляющая основу современной антитромбоцитарной
терапии, — ингибиторы циклооксигеназы (ЦОГ): ацетилсалициловая кислота (АСК) —
Аспирин. Третья группа — тиенопиридины (клопидогрел — Плавикс, тиклопидин —
Тиклин). Четвертая группа — блокаторы ГП-рецепторов IIb/IIIa для внутривенного
применения (абциксимаб, эптифибатид, тирофибан, фрамон) [1, 3, 8, 9, 11, 12].
АСК используется в медицинской практике более ста лет. Начиная с 1980-х
годов, Аспирин активно применяется в клинической практике при лечении ОКС с
целью предупреждения развития ИМ. Проведено несколько значительных исследований
(VA, RISC, ISIS-2), которые убедительно продемонстрировали способность Аспирина
снизить риск развития острого ИМ и смерти от острой коронарной недостаточности
на 41–70%. В 2002 г. Antithrombotic Trialists Collaboration опубликовала данные
крупнейшего метаанализа результатов 287 рандомизированных клинических
исследований, охвативших 135000 пациентов. Полученные данные свидетельствуют о
преимуществах Аспирина у пациентов с высоким риском развития осложнений. В
метаанализе убедительно показано, что применение высоких доз Аспирина (500–1500
мг) не имеет преимуществ в терапевтической эффективности по сравнению со
средними (160–325 мг) и низкими (75–150 мг) дозами и довольно часто
сопровождается побочными действиями со стороны желудочно-кишечного тракта (ЖКТ).
Подобные результаты легли в основу постулата: оптимальная доза Аспирина для
длительной профилактики сердечно-сосудистых осложнений у пациентов с высоким
риском находится в пределах 75–150 мг/сут [1, 4, 8, 11, 13, 17].
Американская диабетологическая ассоциация рекомендует применять АСК в дозе от
81 до 325 мг для вторичной профилактики поражений крупных сосудов у больных
диабетом старше 30 лет, сочетающегося с компонентами метаболического синдрома:
избыточной массой тела (> 120% от идеальной массы тела, индекс массы тела (ИМТ)
> 28 для женщин и > 27,3 для мужчин), атерогенной дислипидемией (триглицериды >
250 мг%, холестерин липопротеидов низкой плотности > 130 мг% и холестерин
липопротеидов высокой плотности < 40 мг%), высокое артериальное давление,
отягощенный анамнез по ИБС, курение [1, 5, 12].
Кроме того, в метаанализе установлена целесообразность назначения Аспирина
больным с фибрилляцией предсердия (в качестве альтернативы варфарину),
заболеваниями периферических артерий (стеноз сонных артерий) и терминальной
хронической почечной недостаточностью (требующей проведения гемодиализа).
В ряде независимых исследований было установлено, что у больных с ОКС без
подъема сегмента ST ЭКГ (ESSENCE, PRISM PLUS) ближайший прогноз зависит от
предшествующего приема Аспирина до развития обострения ИБС. Так, в исследовании
PRISM PLUS на фоне применения Аспирина при ОКС частота развития ИМ, рефрактерной
стенокардии и внезапной смерти к 7-му дню наблюдения составила 12,1% среди
больных, не принимавших ранее этот препарат, и 23,5% — среди лиц, принимавших
его до развития обострения. Этот факт получил название «аспириновый парадокс»,
что послужило поводом для D. L. Bhatt и E. J. Topol (2004) отнести Аспирин к «субоптимальным
антитромбоцитарным средствам» [12].
Механизм действия АСК представлен на рисунке.
Аспирин в первую очередь ингибирует ЦОГ тромбоцитов и эндотелия сосудов,
подавляет образование тромбоксана А2 (мощного индуктора агрегации тромбоцитов и
вазоконстрикции) — продукта метаболизма арахидоновой кислоты, а в больших дозах
— синтез простациклина (дезагрегант и вазодилататор). АСК и другие нестероидные
противовоспалительные препараты (индометацин) действуют на уровне метаболизма
арахидоновой кислоты, а в больших дозах (Аспирин — от 300 до 500 мг)
одновременно блокируют синтез простациклина, что косвенно может поддерживать
агрегационное состояние тромбоцитов в результате количественного уменьшения
простациклина и его дезагрегационного эффекта.
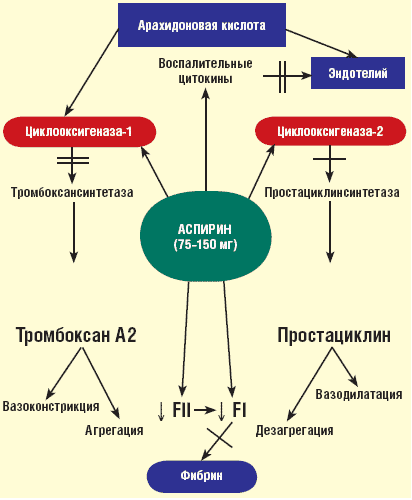
Схема антиагрегантного действия Аспирина
Существуют и другие механизмы действия АСК, которые отличают ее от других
антиагрегантных препаратов и обусловливают ее уникальность. Аспирин оказывает
ингибирующее влияние на образование фибрина через подавление образования
тромбина (FII → FIIa) и функционального состояния фибриногена FI (блокирует
лизин в молекулах фибриногена). Одновременно АСК способна активировать
фибринолиз через высвобождение активаторов плазминогена и «разрыхления» волокон
фибрина [3].
В последние годы активно обсуждается проблема резистентности к терапии
Аспирином, под которой понимают неспособность препарата у некоторых больных в
должной мере подавлять функцию тромбоцитов, снижать синтез тромбоксана А2 и/или
удлинять время кровотечения. Распространенность резистентности к терапии
Аспирином, по данным различных исследований, составляет от 10 до 45% [2, 7, 17].
Среди возможных причин этого феномена выделяют следующие:
- фармакодинамические взаимодействия Аспирина с нестероидными
противовоспалительными препаратами;
- наличие нетромбоцитарных источников синтеза тромбоксана А2 (эндотелий,
моноцитарная/макрофагальная ЦОГ-2);
- экспрессия ЦОГ-2 во вновь образующихся тромбоцитах;
- гидролиз Аспирина эстеразами слизистой оболочки ЖКТ;
- повышенный синтез тромбоксана А2;
- гиперлипидемия;
- генетические особенности.
Есть основания полагать, что резистентность к терапии Аспирином может быть
связана с полиморфизмом гена ЦОГ, затрагивающим активный центр фермента (Ser529),
полиморфизмом генов, кодирующих другие ферменты, участвующие в мобилизации и
метаболизме арахидоновой кислоты (фосфолипазы, тромбоксансинтетазы) и
полиморфизмом генов, кодирующих другие ГП-рецепторы тромбоцитов [7].
Наиболее перспективным c точки зрения эффективности профилактики и лечения
тромбозов является использование АСК в сочетании с тиенопиридинами [6, 9, 12,
13, 17, 18].
АСК, дипиридамол, сульфинпиразон обладают рядом побочных эффектов, которые
снижают их терапевтический эффект, поэтому в настоящее время группа
тиенопиридинов — синергистов Аспирина — представляет интерес для практической
медицины. По данным исследования TASS (Ticlopidine Aspirine Stroke Stady),
которое было выполнено с целью сравнения профилактической активности тиклопидина
(500 мг/сут) и АСК (1300 мг/сут) у больных с ИБС, эффективность тиклопидина была
значительно выше при меньшем количестве побочных эффектов: риск развития
инсультов и ИМ в группе пациентов, принимавших тиклопидин, был на 24% меньше в
первый год наблюдения по сравнению с группой больных, принимавших только Аспирин
в указанной дозе [9, 11, 12, 13, 17].
Механизм действия тиенопиридинов опосредуется через блокаду Р2Y12-рецепторов
тромбоцитов, что препятствует стимулирующему действию на них АДФ и последующей
активации ГП-рецепторов IIb/IIIa.
Экспериментальные исследования механизмов действия тиенопиридинов показали,
что препараты высокоэффективны только in vivo. В отличие от АСК, которая
ингибирует только вторую фазу агрегации тромбоцитов, индуцированную АДФ,
тиклопидин ингибирует обе фазы — агрегацию и адгезию. Тиенопиридины также
тормозят активацию тромбоцитов, вызванную коллагеном, адреналином, тромбином и
серотонином. При этом (в отличие от АСК) они не затрагивают метаболизм
арахидоновой кислоты и, таким образом, не влияют на синтез простациклина
эндотелием сосудов [1, 11].
Кроме вышеперечисленного, тиенопиридины повышают пластичность (деформируемость)
эритроцитов, способствуя улучшению реологических свойств крови и
микроциркуляции, что подтверждено в наших исследованиях: отмечено увеличение
электрофоретической подвижности эритроцитов под действием тиклопидина в дозе 400
мг/сут; одновременно препарат понижал вязкость крови путем снижения фибриногена
плазмы [9].
В настоящее время накоплен значительный клинический опыт применения
тиенопиридинов при различных сердечно-сосудистых патологиях: ОКС, инсульт,
облитерирующий атеросклероз сосудов нижних конечностей и диабетическая
ангиопатия. В исследовании CAPRIE при сравнении эффективности клопидогрела и
Аспирина с целью вторичной профилактики сердечно-сосудистых осложнений
показатели частоты ишемических инсультов, ИМ и смерти от внезапной сердечной
недостаточности за год в группах пациентов, применявших клопидогрел и Аспирин,
продемонстрировал и снижение относительного риска развития указанных осложнений
на фоне приема клопидогрела на 8,7%. Клопидогрел относится к группе
тиенопиридинов, обладает наиболее полноценным антитромботическим действием, при
нагрузочной дозе 300 мг (600 мг) его действие начинается через 2–4 ч от начала
приема препарата и достигает максимума антиагрегантного действия к концу
второго-третьего дня лечения. Тиклопедин редко используют в настоящее время в
практике лечения ОКС в связи с отсроченным началом антиагрегантного действия,
отсутствием выверенной нагрузочной дозы, более частыми, чем у клопидогрела,
развитиями осложнений — нейтропении, тромбоцитопении, нарушения функции печени
[1, 11, 13].
Наилучшие результаты получены при комбинированном лечении тиенопиридинами в
сочетании с Аспирином, что позволило уменьшить терапевтические дозы указанных
препаратов, снизить количество побочных эффектов и удешевить лечение.
В исследованиях CATS (Canadian-American Ticlopidin Stady), куда были включены
1053 пациента, перенесших недавно (в последние 4 мес) эпизоды ишемических
приступов, было продемонстрировано уменьшение риска развития ИМ, повторного
инсульта и смерти от сердечно-сосудистой недостаточности на 30,2% [1, 8, 11,
12].
Сходные результаты представлены французскими учеными Y. C. Aican et al.
(1989), аналогичные данные получены в ходе шведского многоцентрового
исследования STIM. Французские исследователи наблюдали за 169 пациентами, в
исследование STIM было включено 687 пациентов с перемежающейся хромотой.
Назначение тиклопидина проводилось по стандартной методике в дозе 250 мг/сут с
добавлением 75–100 мг Аспирина в сутки. В обеих группах наблюдения количество
сосудистых осложнений снизилось на 38–40% (с одновременным улучшением
периферического кровотока).
В исследовании CLARITI-TIMI 28 при добавлении клопидогрела к стандартной
терапии Аспирином у 3491 пациента с ОКС с подъемом сегмента ST к 30-му дню
лечения документально подтверждено снижение риска смерти от сердечно-сосудистой
недостаточности, ИМ, рецидива ишемии (требующего экстренной реваскуляризации) на
20% по сравнению с группой пациентов, применявших плацебо. Аналогичные
результаты получены в исследовании COMMIT-CCS-2, включившем 45852 пациента,
получавших АСК 162 мг в день и клопидогрел 75 мг в день: риск развития внезапной
смерти, повторного ИМ и инсульта снижался на 10% во время пребывания в
стационаре [1].
Таким образом, в настоящее время наиболее предпочтительным (по сравнению с
монотерапией) с точки зрения эффективности в профилактике эпизодов ишемии,
развития ИМ и стоимости лечения больных с ОКС является использование
тиенопиридинов (клопидогрел — однократно с нагрузочной дозой 300 мг, затем 75
мг/сут) в сочетании с Аспирином (100 мг/сут) в течение 9–12 мес, так как они
являются мощными ингибиторами агрегации и адгезии тромбоцитов и эритроцитов, а
следовательно, эффективными антитромботическими средствами, применяющимися в
кардиологической практике, с минимальными побочными эффектами.
В острых ситуациях ОКС, при проведении баллонной ангиопластики со
стентированием эффективность антиагрегантной терапии возрастает при
использовании комбинации АСК с клопидогрелом и/или антагонистами ГП-рецепторов
IIb/IIIa. В этих ситуациях используют нагрузочные дозы антитромбоцитарных
препаратов (Аспирин — 150–300 мг, клопидогрел — 300–600 мг однократно) с
последующим переходом на поддерживающие дозы (Аспирин — 75–150 мг/сут,
клопидогрел 75 мг/сут) в течение 12 мес.
Исследование CHARISMA, посвященное изучению эффективности терапии при
добавлении клопидогрела в дозе 75 мг/сут к стандартной терапии Аспирином 75–150
мг/сут на протяжении длительного времени (в течение одного года) у 15603
пациентов с хроническими формами сердечно-сосудистых заболеваний, показало
результаты, аналогичные по сравнению с группой пациентов, получавших монотерапию
АСК (7,3%), — снижение частоты развития ИМ, инсульта, смерти от внезапной
сердечной недостаточности до 6,8% при минимальных осложнениях со стороны ЖКТ
[1].
Основной клинической проблемой применения Аспирина, помимо риска кровотечений
(особенно у пожилых пациентов), являются осложнения со стороны ЖКТ в виде
развития диспептических расстройств и эрозивно-язвенного гастрита.
Эрозивно-язвенные изменения слизистой ЖКТ на фоне приема АКС в
стандартизированных дозах, применяемых в кардиологической практике, —
общеизвестный факт [14, 15, 16, 18, 19].
Долгое время единственным и практически 100-процентным решением этой проблемы
многие клиницисты считали применение кишечно-растворимых форм АСК: Тромбо АСС,
Аспифат, Аспирин-С, Аспирин Упса и др. Однако, согласно результатам последних
исследований, отмечено образование эрозий и язв желудка даже при применении
Аспирина, покрытого кишечно-растворимой оболочкой (они рубцевались в 90%
наблюдений при применении циметидина и антацидов только после отмены этих форм)
[18, 19].
Сравнительно малоизвестны и описанные недавно поражения тонкого и толстого
кишечника, вызванные Аспирином и другими нестероидными противовоспалительными
препаратами: скрытые и явные кровотечения, перфорации, стриктуры, обострения
хронических энтероколитов. Частота этих осложнений значительно меньше, чем
локализующихся в желудке и начальном отделе двенадцатиперстной кишки. Тем не
менее они также оказывают отрицательное влияние на практическую значимость
Аспирина в профилактике ишемических приступов.
Поражения тонкого кишечника в виде энтеропатий при приеме АСК встречались
чаще, чем в контрольной группе пациентов (не принимавших Аспирин). Наиболее
характерными были: диафрагмоподобные стриктуры (синдром обструкции тонкого
кишечника) и аспирин-индуцированная энтеропатия (синдром, характеризующийся
кишечными кровотечениями, потерей белка и мальабсорбцией).
Патологические изменения толстого кишечника при приеме нестероидных
противовоспалительных препаратов бывают двух типов:
- в ранее неизмененной толстой кишке (острый колит, одиночные язвы-эрозии в
слепой, ободочной, сигмовидной кишках);
- в ранее измененном кишечнике (перфорации при дивертикулезе, обострение
хронических воспалительных процессов).
Вопросы профилактики повреждения слизистой ЖКТ при назначении АСК до конца не
изучены и остаются актуальными в клинической практике. В настоящее время, по
данным литературы, очевидно лишь то, что использование кишечно-растворимых форм
АСК не решает этой проблемы.
Все вышеперечисленное ставит перед фармакологами и клиницистами задачи
создания и внедрения в клиническую практику новых форм лекарственных препаратов,
способных защитить ЖКТ от повреждающего воздействия пероральных нестероидных
противовоспалительных препаратов.
Аспирин-индуцированные осложнения в слизистой ЖКТ диктуют его отмену и
назначение цитопротекторов — антацидов. В ряде клинических и экспериментальных
исследований показано, что антациды эффективны в лечении и профилактике эрозий и
язв слизистой оболочки желудка при применении нестероидных противовоспалительных
препаратов. Было продемонстрировано, что цитопротекторный эффект антацидов
реализуется через стимуляцию образования простагландинов в стенке желудка
(снижение уровня простагландинов в слизистой желудка — основной механизм
эрозивно-язвенного процесса, вызванного применением Аспирина), усиление секреции
бикарбонатов и увеличение гликопротеинов в слизистой желудка.
Особый интерес представляет препарат Кардиомагнил, который представляет собой
соединение АСК (в наиболее эффективных и безопасных дозах — 75 и 150 мг) с
невсасывающимся антацидом — гидроокисью магния [3].
Невсасывающиеся антациды являются одними из наиболее часто применяемых
препаратов в гастроэнтерологической практике при лечении заболеваний желудка, в
том числе и язвенной болезни. Свой положительный эффект они реализуют через
абсорбцию соляной кислоты в желудке. Кроме того, невсасывающиеся антациды
обладают и рядом других положительных эффектов: снижают протеолитическую
активность желудочного секрета (адсорбируют пепсин, снижают его активность через
повышение рН среды), обладают обволакивающим свойством, связывают лизолецитин и
желчные кислоты, оказывающие неблагоприятное воздействие на слизистую ЖКТ.
Гидроокись магния, входящая в состав Кардиомагнила, действует быстрее по
сравнению с гидроокисью алюминия, что чрезвычайно важно при использовании этого
препарата в антиагрегантном лечении. АСК быстро всасывается из ЖКТ:
терапевтические концентрации Аспирина в плазме крови достигаются через 15–20 мин
от момента приема препарата, при этом специально проведенные исследования
показали, что гидроокись магния в составе Кардиомагнила не влияет на скорость
всасывания АСК [3, 10].
Кардиомагнил показан:
- пожилым людям (после 60 лет);
- пациентам с ИБС;
- пациентам, страдающим цереброваскулярными заболеваниями;
- пациентам, перенесшим инфаркты и инсульты;
- людям среднего возраста (35–50 лет), имеющим высокий риск
сердечно-сосудистых заболеваний.
Дозы и способы применения Кардиомагнила:
- для первичной профилактики: первые 2–3 дня по 150 мг, далее по 75 мг/сут
вечером после еды;
- для вторичной профилактики и лечения: по 150 мг/сут длительно.
Таким образом, профилактика тромбозов и тромбоэмболий, составляющих ключевой
момент в развитии сердечно-сосудистых патологий (ОКС, острый ИМ, ишемические
инсульты, тромбоэмболии легочной артерии, поражение почек, периферические
ангиопатии), с помощью антиагрегантных препаратов является определяющим
направлением в лечении больных в терапевтической и хирургической практике.
Тиенопиридины (в частности, клопидогрел (Плавикс)), АСК способствуют активной
профилактике тромбоэмболий, а их сочетание позволяет уменьшить количество
принимаемого препарата с повышением терапевтической активности и снижением
побочных эффектов.
Кардиомагнил — первая применяемая в России комбинация АСК (антиагрегант) и
гидроокиси магния (антацидный компонент) — устраняет ульцерогенное и
диспептическое действие Аспирина, что позволяет рекомендовать его к применению в
широкой практике лечения и профилактики сердечно-сосудистых патологий.
Статья опубликована в журнале
Лечащий Врач

