
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Факторы риска присоединения
условно-патогенных грибов к дефектам слизистой
оболочки желудка при язвенной болезни
-
- Л.Ю. Панкова, М.Ф. Осипенко, В.М.
Вергазов
Новосибирский государственный медицинский
университет, Новосибирский городской
гастроэнтерологический центр
-
- Условно-патогенные грибы (УПГ) в основном
присоединяются к уже имеющемуся язвенному
дефекту слизистой оболочки (СО) желудка.
Определены общие и местные факторы, связанные
с грибковой контаминацией дефектов СО при
язвенной болезни желудка (ЯБЖ). К общим
факторам относятся значительное снижение массы
тела, анемический синдром, снижение уровня
общего белка сыворотки крови, к местным
факторам – большая глубина дефекта, размеры
более 1,0 см, сниженная кислотообразующая
функция желудка, атрофические изменения и
метаплазия СО, а также локализация язвенного
дефекта в теле желудка.
- Ключевые слова: язвенная болезнь
желудка, условно-патогенные грибы, факторы
риска грибковой контаминации.
- Условно-патогенные грибы, являясь
составной частью эндоэкологической среды
человека, становятся причиной различных
заболеваний, активируя свои патогенные
свойства лишь при определенных условиях [3, 5,
19]. В различных отделах желудочно-кишечного
тракта (ЖКТ) грибы присутствуют у 23–76%
здоровых людей. При этом высевается от 100 до
10 000 колоний/мл или г в зависимости от места
определения. Наиболее частыми представителем
условно-патогенных грибов являются грибы рода
Candida [22]. Согласно многочисленным
исследованиям, Candida albicans выявляются не
менее чем в 30–80% на неизмененной СО и в
области язвенных дефектов желудка [10, 16,
25]. В связи с увеличением распространенности
микозов в последние десятилетия УПГ вызывают к
себе пристальный интерес [7, 13, 15, 24].
- В настоящее время имеется большое
количество разночтений, сложностей и
нерешенных вопросов в отношении причин и
частоты колонизации условно-патогенными
грибами дефектов СО различных отделов ЖКТ [1,
6, 10, 12, 15]. В качестве факторов,
провоцирующих активизацию УПГ, называют
следующие: применение антибактериальных
препаратов, гипохлоргидрическое состояние
желудка, сахарный диабет, злоупотребление
алкоголем, трофологическая недостаточность,
ослабление иммунной системы, пожилой возраст,
длительная госпитализация, катетеризация
центральных вен, операции на ЖКТ,
трансплантация органов и тканей,
онкологические заболевания [4, 8, 16, 19, 24].
- В связи с тем что факторы риска развития
грибковой инфекции выявлены в основном для
системных микозов [5, 16, 23], целью
проведенного исследования было выявление
факторов риска грибковой контаминации язвенных
дефектов желудка.
Материал и методы исследования
Для оценки частоты контаминации язвенного
дефекта условно-патогенными грибами
использовался одномоментный ретроспективный
анализ результатов эндоскопического
исследования верхних отделов ЖКТ у больных ЯБЖ,
проходивших амбулаторное и стационарное
обследование в городском
гастроэнтерологическом центре в 1999–2003 гг.
-
Для оценки факторов риска присоединения
грибковой инфекции была сформирована
основная группа из 51 пациента с ЯБЖ,
осложненной присоединением УПГ. Проводилось
одномоментное сравнительное исследование
«случай–контроль». У больных данной группы
на дне язвы имелся белый творожистый налет,
содержащий мицелий грибов. Отбор пациентов
осуществлялся методом сплошной выборки.
Группа сравнения была сформирована методом
случайной выборки и включала 105 больных ЯБЖ
без признаков активной микотической
инфекции.
-
- Критериями исключения из исследования
в обеих группах было наличие факторов
риска генерализованных форм грибковой
инфекции (массивная антибиотикотерапия и
химиотерапия злокачественных
новообразований в анамнезе), опухолевые
процессы в желудке, оперативные
вмешательства на верхних отделах ЖКТ,
недавнее желудочное кровотечение,
гематологические заболевания.
Характеристика включенных в исследование
пациентов представлена в табл. 1.
- Таблица 1. Характеристика пациентов с
язвенной болезнью желудка, включенных в
исследование, абс. число/%
|
- Основная группа
|
- Группа сравнения
|
- мужчины
|
- женщины
|
- всего
|
- мужчины
|
- женщины
|
- всего
|
- Число случаев
|
- 26/51
|
- 25/49
|
- n=51
|
- 53/50,48
|
- 52/49,52
|
- n=105
|
- Средний возраст, лет
|
- 51,1±10,5
|
- 58,8±10,8
|
- 54,9±11,0
|
- 51,2±10,4
|
- 52,2±11,9
|
- 51,7±11,1
|
- Всем больным при их добровольном согласии
проводилось детальное клиническое обследование
с подробным выяснением жалоб, анамнеза,
осмотром и объективной оценкой состояния СО
желудка. В перечень анамнестических факторов
были включены следующие: рациональность
питания (регулярность), курение (при
выкуривании хотя бы одной сигареты/ папиросы в
день), прием алкоголя (еженедельный), наличие
психоэмоциональных перегрузок по оценке самих
пациентов (постоянные психотравмирующие
ситуации или сильные жизненные потрясения),
контакт с производственными вредностями,
наличие грибкового поражения других органов и
систем. Для оценки трофологического статуса
рассчитывался индекс Кетле: индекс массы тела
(ИМТ) = масса тела, кг/рост, м2.
- Инструментальные методы включали
выполнение фиброгастродуоденоскопии (ФГДС) с
проведением щеточной биопсии для получения
мазка-отпечатка и материала для
гистологического исследования из дна и краев
язвы, определение кислотообразующей функции
желудка с использованием рН-метра «Гастроскан
24» (Россия).
- Лабораторная диагностика базировалась на
изучении общего анализа крови (количественная
и качественная оценка форменных элементов) и
показателей ее биохимического исследования
(определение общего белка, белковых фракций,
альбумина, анализ результатов функциональных
проб печени и пр.).
- Иммуноферментное исследование
геликобактерной инфекции проводилось при
помощи тест-системы «ХеликоБест-антитела»,
выявляющей иммуноглобулины классов M, A, G к
антигену Cag A Helicobacter pylori (H. pylori).
Для оценки Т-системы иммунитета служил метод
розеткообразования.
- Методы диагностики грибковой инфекции
включали микроскопическое исследование
патологического материала, полученного при
ФГДС (мазка-отпечатка и биоптата). Окраска
мазков-отпечатков позволяет проводить поиск
активных форм дрожжевых грибов – почкующихся
клеток, псевдомицелия и мицелия,
свидетельствующих о патогенности грибов. При
вторичном инфицировании язвенного дефекта
элементы грибов находятся в подслизистом слое
дна язвы, ярко представлены признаки
воспаления [1].
- Статистическая обработка полученных данных
проведена с применением пакетов программ SPSS
9,0.
-
- Результаты исследования и их обсуждение
-
- При анализе 27 172 эндоскопических
исследований язвенные поражения СО желудка
обнаружены в 2877 (10,6%). ЯБЖ, осложненная
присоединением УПГ, диагностирована в 83
случаях (6,4%), что согласуется с наблюдениями
М.А. Шевякова, согласно которым частота
поражения слизистой оболочки желудка у
пациентов с кандидозом верхних отделов ЖКТ (орофарингеальный,
пищевод, желудок) составила 5,2% [15, 16]. У
4,8% больных выявлены инвазивные формы
грибковой инфекции, впоследствии у 3 человек
обнаружен рак желудка, у одного –
сифилитическая язва.
- Достоверных различий и особенностей в
жалобах больных обеих групп не отмечено.
Пациенты основной группы чаще по сравнению с
группой сравнения жаловались на астению –
64,7% против 29,5% соответственно (OR 4,31;
95% CI 2,44–16,02; р<0,0001). У них же
выявлена бόльшая
частота снижения массы тела – 45,1% и 22,9% (р=0,008),
чаще отмечалось и значительное (более 10% за 3
мес от исходного) снижение массы тела –
соответственно 34,0% и 7,6% (OR 6,3; 95% CI
2,10–8,80; р<0,0001), что привело к
возникновению трофологической недостаточности
[11, 21] – рис. 1.

- Рис. 1. Частота клинических симптомов у
больных язвенной болезнью желудка в зависимости
от присоединения условно-патогенных грибов * р<0,0001;
** р=0,008
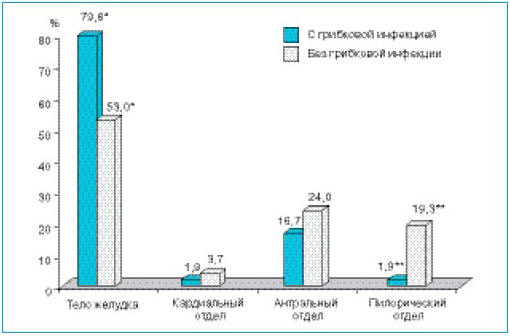
- Рис. 2. Частота локализации язвенных
дефектов у больных язвенной болезнью желудка в
зависимости от присоединения условно-патогенных
грибов * р=0,02; ** р<0,0001
- Особенностей по давности заболевания, частоте
рецидивирования, длительности наблюдавшегося
обострения у больных ЯБЖ, осложненной
присоединением УПГ, не выявлено. Язвенные дефекты
в теле желудка в этой группе локализовались в
79,6% случаев, в группе сравнения – в 53,0% (OR
4,7; 95% CI 2,02–10,97; p<0,0001). Достоверно реже
выявлялись УПГ при локализации дефекта в
пилороантральном отделе, особенно в пилорическом –
1,9% против 19,3% (OR 0,08; 95% CI 0,01–0,61; р=0,02)
– рис. 2.
- Различий между группами по количеству язвенных
дефектов не найдено. Обнаружена взаимосвязь между
размерами язв и наличием грибковой флоры. При
дефектах более 1,0 см вероятность присоединения
грибковой инфекции возрастает (95% CI 3,14–14,18;
р<0,0001). Особенно четко это прослеживается при
наличии язвенного дефекта более 2,5 см (OR 7,0,
95% CI 2,67–18,33; р<0,0001). В то же время риск
присоединения УПГ значительно уменьшается при
язвах менее 1,0 см (OR 0,2; 95% CI 0,09– 0,40; р<0,0001)
– рис. 3.

- Рис. 3. Частота размеров язвенных
дефектов у больных язвенной болезнью желудка в
зависимости от присоединения условно-патогенных
грибов * р<0,0001; ** р=0,04
- Таким образом, увеличение размеров язвенного
дефекта ассоциировано с повышенной вероятностью
обнаружения УПГ при ЯБЖ, что согласуется с
результатами, полученными другими авторами [1,
13].
- По данным литературы [1, 9], средняя глубина
язв составляет 5–20 мм, в разных участках она
может быть неодинаковой и не всегда точно
установленной, в связи с чем определение
«глубокого» язвенного дефекта носит субъективный
характер. При эндоскопическом исследовании
глубокие язвы отмечены в 58,8% в основной группе и
лишь в 24,8% в группе сравнения (р<0,0001).
Доказано, что риск присоединения грибковой
инфекции при глубоких язвенных дефектах выше в 4,3
раза (95% CI 2,13–8,85; р<0,0001).
- Подтвержденные морфологически атрофические
изменения СО желудка у пациентов с язвенной
болезнью, осложненной присоединением УПГ,
выявлялись достоверно чаще, чем в группе сравнения
(OR 3,17; 95% CI 1,01–9,12; р=0,03). Чаще
обнаруживалась контаминация грибами язвенных
дефектов и при наличии пилорической метаплазии в
теле желудка (OR 9,17; 95% CI 2,44–34,43; р<0,0001)
– табл. 2.
- Существенное влияние на состав микрофлоры ЖКТ
оказывает кислотность желудочного сока, а
гипохлоргидрию относят к одному из местных
факторов риска грибкового поражения [7, 12, 15].
- Полученные нами результаты выявили повышенный
риск присоединения грибковой микрофлоры при
снижении кислотопродуцирующей способности желудка
(OR 3,86; 95% CI 0,67–22,1; р<0,0001). При анализе
взаимосвязи показателей кислотообразования и
грибковой контаминации язвенных дефектов выявлена
умеренная отрицательная корреляция между наличием
УПГ и сохраненной повышенной кислотностью
желудочного сока (r= –0,291; р=0,001).
- При оценке клинико-биохимических показателей
крови у пациентов основной группы отмечено
снижение уровня сывороточного белка менее 65 г/л в
13,6% случаев против 5,3% в группе сравнения (OR
1,09; 95% CI 1,01–1,14; р=0,02). Анемия разного
гене-за (уровень гемоглобина менее 120 г/л для
женщин и менее 130 г/л для мужчин) достоверно чаще
наблюдалась в основной группе – 52,9% и 31,7%
соответственно (OR 2,81; 95% CI 1,41–5,63; р=0,003),
что нашло подтверждение в данных литературы [9,
12, 16].
- Проблема геликобактериоза относится к
важнейшим вопросам современной гастроэнтерологии.
В ряде работ показано, что амоксициллин и
кларитромицин, применяемые в эрадикационных
схемах, вызывают возрастание колонизации ЖКТ
Candida albicans и должны осторожно использоваться
у пациентов с высоким риском развития кандидоза
[2, 18, 20].
- В проведенном исследовании ЯБЖ,
ассоциированная с H. pylori, диагностирована у
64,3% больных основной группы и у 66,6% в группе
сравнения (р>0,05). Из анамнеза выяснено, что до
поступления в стационар эрадикация микроорганизма
осуществлялась у 35,7% пациентов с ЯБЖ,
осложненной присоединением условно-патогенных
грибов, и у 50% больных без микотической инфекции
(р>0,05). Таким образом, нами не выявлено связи
имеющейся грибковой инфекции с пилорическим
геликобактером и проведенной ранее эрадикацией. Не
обнаружено также взаимосвязи присоединения
грибковой инфекции к язвенным дефектам при
использовании нестероидных противовоспалительных
препаратов. Частота ЯБЖ, ассоциированной с их
приемом, достоверно не различалась и составила в
основной группе 9,8%, в группе сравнения 7,0% (р>0,05).
- В основе регуляции иммунного ответа при всех
формах кандидоза лежит деятельность Т-лимфоцитов.
Рядом авторов отмечено, что преобладание Th1 или
Th2 типов зависит от длительности течения инфекции
и массы инфицирующих клеток [6, 17]. В нашем
исследовании было установлено наличие абсолютной
Т-клеточной недостаточности у 33% пациентов
основной группы и у 16,6% в группе сравнения (р<0,05).
Т-клеточная относительная недостаточность отмечена
у 33% больных с УПГ и у 8,3% без грибов (р<0,05).
Таблица 2. Взаимосвязь между
морфологической картиной слизистой оболочки желудка
и присоединением условно-патогенных грибов у
пациентов с язвенной болезнью желудка
| Признак |
Основная
группа, %
(n=51) |
Группа
сравнения, %
(n=105) |
OR 95% CI |
Р |
| Атрофические изменения СО желудка |
47,8 |
22,4 |
3,17 1,10–9,12 |
0,03 |
| Пилорическая метаплазия в теле желудка |
45,4 |
8,3 |
9,17 2,44–34,43 |
<0,0001 |
Кишечная метаплазия в теле желудка
|
31,8 |
26,6 |
2,33 0,72-7,55 |
/ |
| Дисплазия эпителия |
4,5 |
6,2 |
0,717 0,07-7,28 |
/
|

Рис. 4. Местные факторы,
ассоциированные с повышенным риском присоединения
грибковой инфекции к язвенным дефектам желудка (OR с
95% CI, результаты унивариантного логистического
регрессионного анализа)

Рис. 5. Общие факторы, ассоциированные с
повышенным риском присоединения грибковой инфекции к
язвенным дефектам желудка (OR с 95% CI, результаты
унивариантного логистического регрессионного
анализа)
- Нами не найдено статистически достоверных
различий при анализе большинства показателей
иммунного статуса по частоте его отклонений в
обеих группах. Возможно, это связано с тем, что
все случаи представляли неинвазивную форму микоза,
а многие исследования посвящены генерализованным,
инвазивным формам. Нарушение иммунологической
регуляции при локальных формах грибковой инфекции
является важным, но не ведущим звеном патогенеза
заболевания.
- Итак, нами выявлены общие и местные факторы
риска присоединения УПГ к язвенным дефектам
желудка (рис. 4 и 5). При наличии этих факторов у
пациентов повышается вероятность осложнения ЯБЖ
присоединением УПГ и таких лиц следует относить к
группе риска. Им должно быть проведено
целенаправленное обследование на наличие грибковой
инфекции с обязательным взятием мазка-отпечатка из
дна язвы.
Выводы
- Частота язвенной болезни желудка, осложненной
присоединением условно-патогенных грибов,
составляет 6,4% среди больных с данной патологией,
при этом преобладают мицелярные (вегетирующие)
неинвазивные формы (95,2%) грибковой инфекции.
- Дефекты слизистой оболочки желудка при
язвенной болезни, осложненной присоединением
условно-патогенных грибов, ассоциированы с большей
их глубиной и размерами.
- К местным факторам, ассоциированным с
грибковой инфекцией язвенных дефектов, относятся:
пилорическая метаплазия в теле желудка,
локализация язвенного дефекта в теле желудка,
снижение кислотообразующей функции желудка,
атрофические изменения слизистой оболочки желудка.
- К общим факторам, повышающим вероятность
присоединения УПГ к язвенным дефектам СОЖ,
относятся: значительное снижение массы тела,
анемический синдром, снижение уровня общего белка
сыворотки крови менее 65 г/л.
Список литературы
- Аруин Л.И., Капуллер Л.Л., Исаков В.А.
Морфологическая диагностика болезней желудка и
кишечника. – М.: Триада-Х, 1998. – 483 с.
- Баженов Л.Г. и др. Роль грибов рода Candida в
микробиоценозе желудка при хеликобактериозе //
Успехи мед. микологии. – 2003. – Т. 1. – С. 8–9.
- Борисов Л.Б., Смирнова А.М. Медицинская
микробиология, вирусология, иммунология. – М.:
Медицина, 1994. – 528 с.
- Бурова С.А. Современные представления о
грибковой патологии пищеварительного тракта //
Лечащий врач. – 2005. – № 6. – С. 52–56.
- Веселов А.В. Ведение пациентов с кандидозом:
обзор новых рекомендаций IDSA // Клин. микробиол.
антимикроб. химиотер. – 2004. – Т. 6, № 2. – С.
168–185.
- Лебедева Т.Н. Иммунитет при кандидозе (Обзор)
// Пробл. мед. микологии. – 2004. – Т. 6, № 4. –
С. 19–23.
- Лесовой В.С., Липницкий А.В., Очкурова О.М.
Микозы пищеварительного тракта (Обзор) // Пробл.
мед. микологии. – 2004. – Т. 6, № 2. – С. 19–21.
- Маев И.В., Бусарова Г.А. Кандидоз пищевода //
Лечащий врач. – 2002. – № 6. – С. 44–50.
- Майоров В.М., Сверчкова Т.С., Степанян Б.Г.
Длительно незаживающие язвы желудка. – М.: Наука,
1992. – 70 с.
- Митрофанов В.С. Системные антифунгальные
препараты // Пробл. мед. микологии. – 2001. – Т.
3, № 2. – С. 6–14.
- Рудмен Д. Оценка состояния питания (внутренние
болезни): Пер. с англ. – М.: Медицина, 1993. – Т.
2. – С. 377–385.
- Сергеев А.Ю., Сергеев Ю.В. Кандидоз: природа
инфекции, механизмы агрессии и защиты,
лабораторная диагностика, клиника и лечение. – М.:
Триада-Х, 2001. – 472 с.
- Хмельницкий О.К. О кандидозе слизистых
оболочек // Арх. патол. – 2000. – № 6. – С. 3–10.
- Шевяков М.А. Диагностика и лечение кандидоза
пищевода // Фарматека. – 2005. – № 7 (102). – С.
60–63.
- Шевяков М.А. Диагностика и лечение кандидоза
желудка // Пробл. мед. микологии. – 2002. – Т. 4,
№ 2. – С. 50.
- Шевяков М.А. Стандартные подходы к диагностике
и лечению кандидоза слизистых оболочек
пищеварительного тракта // Пробл. мед. микологии.
– 2000. – Т. 2, № 2. – С. 53.
- David A.S. Diagnosis of
fungal infections: current status // J. Antimicrob.
Chemother. – 2002. – Vol. 49. – Р.
11–19.
- Dromer J.E., Hector R.F. Enhanced immune
responses in mice treated with
penicillin-tetracycline or
trimethoprim-sulfamethoxazole when colonized
intragastrically with Candida albicans //
Antimicrob. Agents Chemother. – 1987. – Vol. 31. –
P. 691–697.
- Kroschinsky F., Naumann R., Ehniger G.
Candidiasis in cancer patients: Epidemiology,
diagnosis, prophylaxis and therapy // Mycoses. –
1999. – Vol. 42 (suppl. 1). – P. 53–59.
- Maraki S. et al. Prospective evaluation of the
impact of amoxicillin, clarithromycin and their
combination on human gastrointestinal colonization
by Candida species // Chemotherapy. – 2001. – Vol.
47. – P. 215–218.
- Meier R. Prevalence of
malnutrition // Basics in clinical nutrition. –
Prague: Galen, 1999. – Р.
10–21.
- Minoli G. et al. A
prospective study on Candida as a gastric
opportunistic germ // Digestion. – 1982. – Vol.
25. – Р. 230–235.
- MаcFie
J. et al. Gut origin of sepsis: a prospective
study investigating associations between bacterial
translocation, gastric microflora, and septic
morbidity // Gut. – 1999. – Vol. 45. – Р.
223–228.
- Safdar N., Maki D.G. The commonality of risk
factors for nosocomial colonization and infection
with antimicrobial-resistant Staphylococcus aureus,
Enterococcus, gram-negative bacilli, Clostridium
difficile and Candida // Ann. Intern. Med. – 2002.
– Vol. 136. – N 4. – P. 834–844.
- Wu C., Wu S., Chen P. A
prospective study of fungal infection of gastric
ulcers: clinical significance and correlation with
medical treatment // Gastrointest. Endosc.
– 1995. – Vol. 42. – P. 56–58.
Статья опубликована на сайте
http://www.gastroscan.ru
Если вы заметили орфографическую, стилистическую или другую ошибку на этой странице, просто выделите ошибку мышью и нажмите Ctrl+Enter. Выделенный текст будет немедленно отослан редактору
|
|
|
|

