Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Аллергия на мясо. Клинические случаи
Х. А. Адаева-Янаева*
З. А. Муслимова*
Д. Ш. Мачарадзе**, доктор медицинских наук, профессор
* Лечебно-диагностический центр «Планета здоровья», Урус-Мартан
** ГБОУ ВПО РУДН, Москва
Несмотря на относительно высокий уровень потребления мяса, аллергические
реакции на него наблюдаются сравнительно редко [1]. Аллергия на мясо встречается
примерно у 3–15% детей и 3% взрослых пациентов с пищевой аллергией (ПА) [4].
Наиболее часто встречается аллергия на говядину, особенно среди детей,
страдающих ПА к белкам коровьего молока (20%) и атопическим дерматитом
(1,5–6,5%) [2]. Различия в распространенности реакций на тот или иной вид мяса
связаны с географическим преобладанием их употребления в рационе питания людей
[5, 6]. Так, описаны неблагоприятные реакции на другие виды мяса млекопитающих
(например, кенгуру, кита), а также на мясо курицы и индейки.
Основными аллергенами говядины являются термолабильный бычий сывороточный
альбумин (Bos d 6), в меньшей степени аллергизируют белки, производные мышц
(актин, миозин и т. п.) [3]. Кроме того, как показали недавние исследования, у
больных с аллергией на красное мясо может развиться замедленная анафилаксия,
опосредованная специфическими IgE к гликопротеину —
галактоза-альфа-1,3-галактозе (α-gal) [4–7]. По сути, открытие этих
специфических эпитопов привело к появлению нового типа ПА, впервые описанного
американскими учеными в 2009 г. [4]. Более того, α-gal позволил исследовать ряд
новых аспектов аллергических заболеваний. Оказалось, что пациенты,
сенсибилизированные к α-gal, чаще всего имели в анамнезе укус клещей, что
указывало на возможную взаимосвязь между этим фактором и началом аллергии на
красное мясо у взрослых [6]. Действительно, дальнейшие исследования подтвердили,
что клещи (их слюна, кишечник) содержат α-gal, однако не ясно, является ли
данный эпитоп общим для всех более чем 1000 разновидностей клещей, включая
разные эндемические регионы [8]. Другой интересный факт: α-gal был обнаружен в
противоопухолевом препарате цетуксимаб (в концентрации 10,2 мкг/5 мг), что
являлось причиной развития анафилаксии сразу после первой внутривенной инъекции
у ~20% онкологических больных [9].
D. Apostolovic и соавт. обнаружили 7 новых α-gal-содержащих IgE-связывающих
протеинов (М-креатинкиназа, аспартатаминотрансфераза, β-энолаза, α-энолаза и т.
п.), из которых 4 оставались стабильными при обработке мяса [10]. Ламинин γ-1 и
коллаген α-1 говядины являются α-gal-содержащими аллергенами, что объясняет
перекрестную реактивность красного мяса с желатином.
α-gal содержат также другие протеины: фибриноген, IgG, фибронектин,
тиреоглобулин, интегрин, однако его не обнаруживают в мясе домашних птиц и рыб
[5]. Оказалось, что IgA кошки (Fel d 5) является аллергеном, который содержит α-gal
[5].
Термическая и другие виды обработки разрушают протеины и модифицируют
IgE-связывающие свойства из-за изменения конформации эпитопов. Это может
приводить также к продукции новых эпитопов и тем самым повышению аллергенности
продукта [11]. Известно, что некоторые пациенты отмечают реакции на
вареное/жареное мясо одновременно [12].
Важно врачам и пациентам помнить также о перекрестной реактивности между
продуктами (например, бычьим сывороточным альбумином и альбуминами коз и свиней)
[13]. Перекрестная реактивность между альбумином кошки и свининой (синдром
«свинина–кошка») была впервые описана еще в 1994 г. [14]. Реже встречаются
аллергические реакции на желатин крупного рогатого скота и свиней [13]. Однако
из-за перекрестной реактивности желатин, входящий в состав сладостей,
лекарственных капсул и вакцин, может стать причиной аллергических реакций
(вплоть до анафилаксии) у пациентов, страдающих ПА на мясо [13, 15]. Подобные
случаи на коллоидные растворы предположительно объясняют сенсибилизацией
больного не только к желатину, но и α-gal [15].
Диагностические критерии
Пациента с аллергией на мясо следует расспросить: о клинических симптомах
заболевания; обязательно уточнить, бывал ли (или жил) в эндемичных районах, где
обитают клещи; в случае укуса клещей — как протекали реакции на них и т. п.
(табл. 1).

Как правило, аллергия на красное мясо чаще встречается среди детей, которые
перерастают ее в течение первых лет жизни [1]. Напротив, аллергия на свинину у
больных с аллергией на кошку возникает позже, часто в подростковом или зрелом
возрасте, причем сенсибилизация к перхоти кошки предшествует развитию аллергии
на свинину [6, 22]. Характерная особенность пациентов со специфическими IgE к α-gal
— укус клеща в анамнезе (возможно, даже неоднократно) и клинические признаки,
указывающие на замедленную анафилаксию.
Как обычно, обследование больных с подозрением на аллергию на мясо начинают с
постановки кожных проб с использованием коммерческих экстрактов аллергенов мяса.
Положительным считается результат при размере волдыря не менее 3 мм и
отрицательном контроле через 15 минут. Однако прик-тесты с коммерческими
экстрактами говядины, свинины или баранины чаще всего показывают небольшие
волдыри (от 2 до 4 мм в диаметре), что, по мнению A. Tripathi и соавт., будет
восприниматься врачами как клинически негативный результат [7]. Напротив,
внутрикожные тесты с коммерческими экстрактами аллергенов мяса или прик-тесты со
свежим мясом четко демонстрируют положительные результаты [4, 5]. Однако
эксперты по ПА не рекомендуют ставить внутрикожные пробы с пищевыми аллергенами,
тогда как прик-прик-тесты признаны наиболее достоверным методом обследования, в
частности, больных с оральным аллергическим синдромом [17]. Техника проведения
прик-прик-теста проста: после прокалывания продукта (используют сырое и вареное
мясо различных видов млекопитающих) с помощью ланцета, сразу этим же ланцетом
прокалывают саму кожу, а оценку результатов проводят аналогично кожным пробам
[17, 18].
В случаях, когда нельзя поставить кожные пробы или их результаты
отрицательны, пациенту назначают определение уровня специфических IgE в
сыворотке крови (такой диагностический метод не имеет никаких противопоказаний)
[17]. По данным литературы, у больных с аллергией на мясо уровни специфических
IgE к различным видам мяса были неизменно повышены [4–7, 19].
Учитывая перекрестную реактивность, таким пациентам необходимо также
назначить определение уровня специфических IgE к ряду других пищевых продуктов
(коровье молоко, бычий желатин, α-gal, эпителий собаки/кошки). Для этого
используют коммерческие экстракты (например, тест-системы Immulite, ImmunoCAP).
Положительным считается уровень специфических IgE > 0,35 мЕ/мл. Определение
уровня IgE антител к α-gal показано не только всем больным с аллергией на мясо,
но и в двух других случаях: перед назначением цетуксимаба и при подозрении на
замедленную анафилаксию, вызванную α-gal [7, 19]. Между тем исследования
показали, что ~1% детей, проживающих в Стокгольме (район, где нет клещей), имел
положительный анализ IgE к α-gal, а в США такой результат был получен у 20%
больных [5, 20]. Уровень специфических IgE к α-gal ≥ 0,35 kE/l обнаружен у 1,8%
и 2,2% популяции взрослых жителей Дании и Испании соответственно, что
коррелировало с укусом клещей в анамнезе, наличием атопии и кошки в доме [21].
Данные из Австралии, Швеции и США указывают, что основной причиной наличия
специфических IgE к α-gal был укус клещей. В то же время из 207 пациентов с
болезнью Лайма 22% из них имели повышенный уровень IgE к α-gal и достоверную
связь с B-отрицательной группой крови [22]. Повышенный уровень специфических IgE
к α-gal обнаружен в том числе у многих африканских детей, которые никогда не
имели неблагоприятных реакций на мясо млекопитающих [5].
В целом полученные результаты кожных и in vitro тестов с использованием
мясных экстрактов подтверждают низкую чувствительность обоих методов [5, 20].
Действительно, часто степень тяжести клинических реакций на мясо не коррелирует
с данными аллергологического обследования. Это связано со многими общеизвестными
причинами (изменение аллергенности мяса при получении экстракта из-за метода
экстракции/теплового воздействия; источника мяса и т. п.), которые в конечном
итоге могут привести к сильным отличиям результатов, полученных в разных
лабораториях и даже странах. Кроме того, результаты кожных проб и определения
уровня специфических IgE в сыворотке крови не являются взаимозаменяемыми,
особенно у детей [23].
Недавние исследования показали, что результаты прик-прик-проб являются более
точными в случае использования свежего мяса говядины и свинины, поскольку они
содержат больше α-gal, чем коммерческие экстракты аллергенов [5, 7]. Некоторые
авторы рекомендуют проведение кожных проб с препаратом цетуксимабом (как
источника эпитопа α-gal) в концентрациях 5, 50 и 500 мкг [9, 24]. По данным R.
Mullins большинство пациентов с аллергией на красное мясо имели также клинически
аллергию на желатин [15]. Некоторые ученые с диагностической целью дополнительно
применяли патч-тесты с подозреваемым аллергеном, хотя, по заключению экспертов,
их использование при диагностике ПА не оправдано [17].
В качестве дополнительного диагностического инструмента предложен тест
активации базофилов с помощью цетуксимаба, при котором повышенная экспрессия
CD63 коррелировала с клиническими симптомами [24]. Причем, по данным S. Commins
и соавт., активация базофилов в крови больных, у которых обнаруживали
специфические IgE к α-gal, не отмечалась через 120 мин после потребления мяса
(антиген, видимо, не попадает в кровяное русло ранее 3–5 ч после приема мяса
млекопитающих) [25]. Уровень триптазы повышен в крови больных с замедленной
анафилаксией.
Как правило, проведение пищевых провокационных проб не показано, если анамнез
болезни и аллергологическое обследование подтверждают пищевую
гиперчувствительность.
Таким образом, в развитии аллергической реакции на мясо могут быть
задействованы термолабильные белки, α-gal, желатин и другие компоненты. Хотя
приготовление продукта изменяет реактивность аллергенов и снижает сенсибилизацию
к мясу, сопутствующие факторы (например, физические упражнения), количество
съеденного мяса; содержание в нем других возможных аллергенов; кулинарная
обработка и т. п.) также могут играть важную роль в инициации неблагоприятных
реакций на мясо. Кроме того, возможно, потребление большого количества мяса
вечером повышает сократительную способность кишечника и тем самым влияет на
абсорбцию аллергенов [4, 7].
Клиника
Аллергия на мясо включает несколько клинических проявлений, которые не
представляют диагностических затруднений при IgE-опосредованных реакциях (табл.
1) [5]. Они могут варьировать от легкого зуда в полости рта, боли в животе и
диареи до ангионевротического отека. Самое тяжелое проявление аллергии на мясо —
анафилаксия. В течение 30 мин после употребления мяса у такого пациента могут
появиться симптомы вовлечения одной или нескольких систем: генерализованная
крапивница, одышка, свистящее дыхание; тошнота, рвота, боль в животе; или
сосудистый коллапс (гипотензия, спутанность/потеря сознания, недержание мочи,
головокружение, потливость).
Напротив, замедленное появление аллергических симптомов у α-gal-сенсибилизированных
пациентов создает определенные сложности в диагностике. Однако ряд уникальных
особенностей, присущих данному синдрому, помогут врачу вовремя поставить
правильный диагноз (табл. 2) [5]. В частности, чаще всего развитие симптомов
происходит через 3–7 ч после приема красного мяса; ранее все эти пациенты
потребляли мясо без каких-либо неблагоприятных реакций; в-третьих, большинство
из них не имело никаких аллергических симптомов, включая бронхиальную астму [9].

При сборе анамнеза важно расспросить пациента о возможных укусах клещей
(которые, как правило, имели место до появления аллергии на мясо). Есть
характерная особенность: в подобных случаях укус клещей сопровождается
выраженным локальным зудом в течение 10 дней и более [7, 19]. Напротив, зуд при
болезни Лайма (подтвержденной позитивным серологическим результатом на
Borrelia burgdorferi) слабый [19]. Клиницистам следует рассматривать
замедленную анафилаксию на красное мясо как одну из возможных причин
идиопатической анафилаксии [7].
Другая реакция — синдром «кошка–свинина» развивается только после приема
свинины, в основном, у пациентов зрелого возраста, имеющих первичную
сенсибилизацию к альбумину кошки. Большинство больных жалуется на спастические
боли в животе, тошноту, зуд кожи, крапивницу, которые появляются в течение 1
часа (через 20–45 мин) после употребления свинины или в неясных случаях — вообще
после еды [6]. К гастроинтестинальным симптомам могут присоединиться
головокружение, гипотензия и другие симптомы анафилаксии, которые при
благоприятном исходе самопроизвольно проходят в течение 45–60 мин. Иногда у
таких больных отсутствуют тошнота, рвота или диарея. J. Posthumus и соавт. из
многочисленной группы пациентов с подозрением на аллергию на мясо в 8 случаях
диагностировали синдром «кошка–свинина» и подробно описали его клинику [6].
Диагноз болезни был установлен на основании анамнеза болезни, оценки уровня
специфических IgE и клинического ответа на элиминационную диету (пищевые
провокационные пробы не проводили). Анализ собственных и литературных данных
позволил ученым сформулировать четыре наиболее характерных особенностей,
присущих синдрому «кошка–свинина»:
- Сенсибилизация к свинине не возникает на ранних этапах жизни больного:
большинство таких случаев описано у детей в возрасте старше 8 лет, но чаще — у
взрослых. В ряде случаев «новой пищевой аллергии» у детей школьного возраста
или взрослых следует исключить, в том числе, синдром «кошка–свинина».
- Пациенты не всегда сообщают о реакциях при каждом приеме свинины:
триггером аллергических реакций могут быть также сушеная/копченая свинина
(барбекю).
- Как протекает синдром «кошка–свинина» в динамике, не ясно. Возможно,
уровень специфических IgE к сывороточному альбумину кошки с течением времени
снижается, а постоянно продолжающийся контакт с кошкой и сохраняющаяся
сенсибилизация объясняют, почему некоторые пациенты в конечном итоге безопасно
потребляют свинину.
- Реакция на свинину начинается вскоре после потребления мяса [6].
Иногда под маской аллергии на мясо протекает анизакидоз — паразитарная
инвазия Anisakis simplex (нематодные паразиты рыб через корм могут попасть в
организм млекопитающих и домашних птиц) [18].
Лечение
Профилактические меры включают исключение потребления красного мяса. Таких
больных подробно информируют также о риске перекрестного загрязнения, особенно
при еде вне дома, и выдают подробный план лечения. Лечение анафилаксии у больных
всех возрастов включает незамедлительное введение адреналина подкожно,
глюкокортикостероидов и физиологического раствора внутривенно [34]. За рубежом
используют аутоинъектор адреналина, который после соответствующего обучения сам
себе вводит пациент в необходимых случаях. Поскольку пожилые люди, страдающие
сердечно-сосудистыми заболеваниями, особенно плохо переносят адреналин, им
взамен можно рекомендовать использование дифенгидрамина перорально или
внутримышечно, если нет прямых показаний для срочного введения адреналина.
Лечение и профилактика анафилаксии:
- Обеспечить проходимость дыхательных путей и нормальную деятельность
кровообращения.
- Адреналин для инъекций.
- Димедрол.
- Кортикостероиды.
- Паспорт аллергика (идентификационный браслет).
- Исключение потребления продуктов из красного мяса, включая говядину,
свинину и баранину.
- Направить такого пациента к аллергологу-иммунологу для дальнейшего
обследования и лечения.
Всем пациентам с аллергией на красное мясо млекопитающих рекомендуют избегать
укуса клещей (использовать защитную одежду и специальные средства при посещении
эндемических мест, особенно в жаркие месяцы). Вводить коллоидные растворы
(различные операционные вмешательства, инфаркт миокарда и т. д.) больным с
аллергией на желатин и бычьи протеины противопоказано [7].
Таким образом, знание клинических особенностей течения аллергии на мясо
помогут врачам в постановке диагноза и назначении правильного лечения.
Приводим описание клинических случаев замедленной анафилаксии на мясо
млекопитающих. Мы не встречали описания подобных случаев в России [26].
Цель работы. За период 08.2012–12.2014 г. к
аллергологу-иммунологу медицинского центра г. Урус-Мартана (Чечня) обратились
309 пациентов по поводу острой крапивницы и 314 пациентов с атопическим
дерматитом, которые обострение болезни связывали с ПА. Среди них аллергия на
мясо встречалась крайне редко. Мы сообщаем о 4 пациентах, которые имели все
клинические признаки замедленной анафилаксии на мясо.
Методы обследования. Всем пациентам с подозрением на
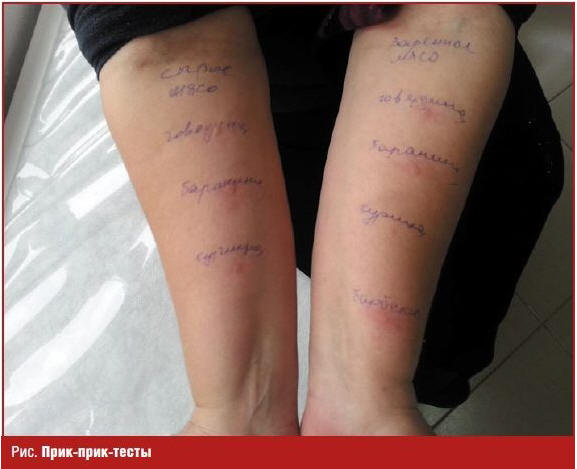
аллергию на мясо были поставлены прик-прик-тесты на сырое и вареное мясо, а
также прик-тесты коммерческими экстрактами эпидермальных аллергенов (табл. 3).

Результаты. У всех больных с аллергией на мясо клинические
симптомы заболевания полностью соответствовали замедленной анафилаксии:
крапивница, удушье, диарея появлялись через 2–6 часов после потребления мяса
млекопитающих. Кроме того, все они в анамнезе имели укус клещей. Прик-прик-тесты
на сырое мясо баранины и соус барбекю были резко положительными в 100% случаев
(рис.).
Предположительно, основной причиной подобной формы ПА на мясо является
сенсибилизация к гликопротеину α-gal. У наблюдаемых нами пациентов она, видимо,
была связана с укусом клещей. Лечение включает: обучение таких пациентов;
исключение потребления красного мяса и профилактика повторных укусов клещей;
адреналин — при тяжелой аллергической реакции.
Литература
- Theler B., Brockow K., Ballmer-Weber B. Clinical presentation and
diagnosis of meat allergy in Switzerland and Southern Germany // Swiss Med
Wkly. 2009; 139: 264–270.
- Werfel S., Cooke S., Sampson H. Clinical reactivity to beef in
children allergic to cow’s milk // J Allergy Clin Immunol. 1997; 99: 293–300.
- Restani P., Ballabio C., Tripodi S., Fiocchi A. Meat allergy //
Curr Opin Allergy Clin Immunol. 2009; 9: 265–269.
- Commins S., Satinover S., Hosen J. et al. Delayed anaphylaxis,
angioedema, or urticaria after consumption of red meat in patients with IgE
antibodies specific for galactose-alpha-1,3-galactose // J Allergy Clin
Immunol. 2009; 123: 426–433.
- Saleh H., Embry S., Nauli A. et al. Anaphylactic reactions to
oligosaccharides in red meat: a syndrome in evolution // Clin Mol Allergy.
2012; 10: 5.
- Commins S., Platts-Mills T. Tick bites and red meat allergy //
Curr Opin Allergy Clin Immunol. 2013; 13: 354–359.
- Tripathi A., Commins S., Heymann P., Platts-Mills T. Delayed
anaphylaxis to red meat masquerading as idiopathic anaphylaxis // J Allergy
Clin Immunol Pract. 2014; 2: 259–265.
- Hamsten C., Starkhammar M., Tran T. еt al. Identification of
galactose-alpha-1,3-galactose in the gastrointestinal tract of the tick Ixodes
ricinus; possible relationship with red meat allergy // Allergy. 2013; 68:
549–552.
- Berg E., Platts-Mills T., Commins S. Drug allergens and food —
the cetuximab and galactose-α-1,3-galactose story // Ann Allergy Asthma
Immunol. 2014; 112: 97–101.
- Apostolovic D., Tran T., Hamsten C. et al. Immunoproteomics of
processed beef proteins reveal novel galactose-α-1,3-galactose-containing
allergens // Allergy. 2014; 69: 1308–1315.
- Davis P., Williams S. Protein modification by thermal processing
// Ibid. 1998; 53 (46 Suppl): 102–105.
- Fiocchi A., Restani P., Riva E. Beef allergy in children //
Nutrition. 2000; 16 (6): 454–457.
- Mullins R. Anaphylaxis: risk factors for recurrence // Clin Exp
Allergy. 2003; 33: 1033–1040.
- Drouet M., Lauret M., Sabbah A. The pork-cat syndrome: effect of
sensitization to cats on sensitization to pork meat. Apropos of a case //
Allerg. Immunol (Paris). 1994; 26: 305–306.
- Mullins R. The relationship between red meat allergy and
sensitization to gelatin and galactose-alpha-1,3-galactose // J Allergy Clin
Immunol. 2012; 129: 1334–1342.
- Posthumus J., James H., Lane C. et al. Initial description of
pork-cat syndrome in the United States // Ibid. 2013; 131: 923–925.
- Boyce J., Assa’ad A., Burks A. et al. Guidelines for the
diagnosis and management of food allergy in the United States: report of the
NIAID-sponsored expert panel // Ibid. 2010; 126 (6 Suppl): S1–S58.
- Мачарадзе Д. Ш. Пищевая аллергия: клиника, диагностика, лечение.
Методическое пособие. (В печати).
- Chung C., Mirakhur B., Chan E. et al. Cetuximab- induced
anaphylaxis and IgE specific for galactose-alpha-1,3-galactose // N Engl J Med.
2008; 358: 1109–1117.
- Carrapatoso I., Zavala B., Ribeiro F. et al. Allergy to red meat
in adulthood: a case report // J Investig Allergol Clin Immunol. 2014; 24:
206–208.
- Gonzalez-Quintela A., Dam Laursen A., Vidal C. et al. IgE
antibodies to alpha-gal in the general adult population: relationship with
tick bites, atopy, and cat ownership // Clin Exp Allergy. 2014; 44: 1061–1068.
- Hamsten C., Tran T., Starkhammar M. et al. Red meat allergy in
Sweden: association with tick sensitization and B-negative blood groups // J
Allergy Clin Immunol. 2013; 132: 1431–1434.
- Schoos A.-M., Chawes B., Følsgaard N. et al. Disagreement between
skin prick test and specific IgE in young children // Allergy. 2015; 70:
41–48.
- Michel S., Scherer K., Heijnen I., Bircher A. Skin prick test and
basophil reactivity to cetuximab in patients with IgE to alpha-gal and allergy
to red meat // Ibid. 2014; 69: 403–405.
- Commins C., James H., Stevens W. et al. Delayed clinical and ex
vivo response to mammalian meat in patients with IgE to
galactose-alpha-1,3-galactose // J Allergy Clin Immunol. 2014; 134: 108–115.
- Адаева-Янаева Х. А., Муслимова З. А., Мачарадзе Д. Ш. Замедленная
анафилаксия на мясо у взрослых: случаи из практики. Международный форум
«Аллергология и иммунология. Взгляд в будущее». Тезисы. Москва, 26–28 января
2015 г.
Статья опубликована в журнале
Лечащий Врач

