Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Случай метастазирования опухоли головного мозга в брюшную
полость через вентрикуло-перитонеальный шунт
О. И. Щербенко, доктор медицинских наук
Р. А. Пархоменко, кандидат медицинских наук
Н. И. Зелинская, кандидат медицинских наук
Российский научный центр рентгенорадиологии,
Москва
Среди причин смерти детей от 1 года до 14 лет в индустриально развитых
странах злокачественные опухоли занимают второе место. К сожалению, практика
показывает, что недостаточные знания о такой патологии приводят к врачебным
ошибкам, и, как следствие, поздно начинается адекватное лечение. Несомненно,
знакомство с проблемами детской онкологии необходимо широкому кругу врачей.
Опухоли центральной нервной системы (ЦНС) занимают второе место среди
злокачественных новообразований детского возраста, составляя среди них 14-20% и
уступая только лимфомам и лейкозам [1]. Это наиболее часто встречающиеся
солидные опухоли у детей [1]. За последние десятилетия достигнуты определенные
успехи в лечении этих заболеваний благодаря совершенствованию диагностики,
хирургических способов лечения, лучевой терапии и химиотерапии. В ходе
комбинированного лечения при гидроцефалии, обусловленной опухолевым ростом, все
шире используется вентрикуло-перитонеальное шунтирование, позволяющее уменьшить
внутричерепное давление и тем самым облегчающее последующее проведение
облучения.
Вместе с тем в доступной нам отечественной литературе мы не нашли сведений о
метастазировании опухолей головного мозга по вентрикуло-перитонеальным шунтам
(ВПШ) в брюшную полость. В зарубежной литературе имеются лишь единичные описания
случаев такого метастазирования [2]. Приводим случай развития имплантационных
метастазов опухоли головного мозга в брюшной полости, который лишь один раз
встретился в практике детского отделения Российского научного центра
рентгенорадиологии, где лучевую терапию по поводу опухолей ЦНС с 1992 по 1998
годы прошел 121 ребенок. Примечательно, что решающую роль в диагностике этих
метастазов сыграл ультразвуковой метод.
Описание случая
Больной К., 13 лет, поступил в детское отделение Российского научного центра
рентгенорадиологии с жалобами на периодическую рвоту, невозможность
передвигаться без посторонней помощи. Заболевание началось за 2 месяца до этого,
остро, на фоне полного здоровья. После безуспешного лечения по месту жительства
по поводу предполагаемого гастрита при рентгеновской компьютерной томографии (РКТ)
головного мозга выявлены: опухоль задних отделов третьего желудочка (в проекции
эпифиза) с окклюзионной гидроцефалией и тень, позволяющая подозревать метастаз в
левой височной доле. В НИИ им. Н. Н. Бурденко выполнено
вентрикуло-перитонеальное шунтирование с последующим некоторым улучшением
состояния. Шунт из тела правого бокового желудочка был выведен за пределы мозга,
далее по подкожно-жировой клетчатке вниз до мезогастральной области справа, где
введен в брюшную полость вплоть до нижних ее отделов. Анализы на опухолевые
маркеры (альфа-фетопротеин, хорионический гонадотропин) отрицательны. В
неврологическом статусе — шаткость походки, неустойчивость в позе Ромберга. При
осмотре окулиста — небольшая девиация глазных яблок внутрь, горизонтальный
нистагм, гиперемия и нечеткость контуров дисков зрительных нервов, расширение и
сильная извитость вен.
В связи с тяжестью состояния было начато облучение центральных отделов
головного мозга с двух встречных полей 7х10 см по 1,5 Гр на центр ежедневно. На
суммарной очаговой дозе (СОД) 5,5 Гр при контрольной РКТ головного мозга
констатирована отрицательная динамика в виде появления нескольких новых
гиперденсивных очагов, хорошо накапливавших контрастное вещество: в
мосто-мозжечковом углу справа, в кортикальных отделах левой височной доли, в
правой теменной области на границе с лобной (размеры очагов от 9 до 14 мм) —
увеличение ранее обнаруженных очагов, в том числе опухоли в области заднего
отдела третьего желудочка. Учитывая отрицательную динамику по данным РКТ,
облучение продолжено в режиме мультифракционирования — по 1 Гр два раза в день с
интервалом 3-5 часов пять раз в неделю и в выходные дни по 1,5 Гр один раз в
день. При достижении СОД 25,5 Гр на центр мозга контрольная РКТ
продемонстрировала положительную динамику в виде «исчезновения» метастазов
(последние стали изоденсивными), первичный же очаг существенных изменений не
претерпел. Такая радиочувствительность опухоли позволила с наибольшей
вероятностью поставить клинический диагноз «злокачественная герминома». В связи
с этим облучение было продолжено: на весь головной мозг и на весь спинной мозг и
его оболочки по 1,5 Гр один раз в день 7 дней в неделю. Спинной мозг облучался с
трех последовательно расположенных полей с центральным лучом под прямым углом к
коже, по три поля в день; границы между спинальными полями периодически
смещались. СОД на весь объем головного мозга составила 35 Гр (на центральные его
отделы, включая первичную опухоль — 40 Гр), после чего лучевую терапию
продолжали проводить только на центральные его отделы с двух полей 6х8 см по 1,5
Гр в день, СОД — 50,5 Гр. СОД на спинной мозг доведена до 25,5 Гр. Облучение
проводилось на фоне дегидратационной терапии вначале лазиксом внутримышечно по
20-40 мг в сутки, затем — диакарбом по 0,25 г в день, принимался также постоянно
дексаметазон по 1,5-2 мг в день. На фоне облучения головного мозга, еще до
начала кранио-спинального облучения, один раз внутривенно введен винкристин —
1,5 мг. В процессе лучевой терапии состояние мальчика постепенно улучшилось, при
достижении СОД 35 Гр на центральные отделы головного мозга больной стал
самостоятельно ходить. Периодически отмечалась умеренная тошнота, изредка —
рвота, однако к концу курса облучения эти явления практически исчезли. Изредка
предъявлял жалобы на умеренные боли в эпигастрии. Пальпаторно определялась
болезненность в эпигастрии и в правом подреберье в зоне шунта. При двукратном
ультразвуковом исследовании (УЗИ) органов брюшной полости и забрюшинного
пространства патологии выявлено не было, за исключением небольшого усиления
сосудистого рисунка печени. При осмотре окулиста в конце курса облучения
констатировано уменьшение явлений застоя на глазном дне, осмотр невропатолога
патологических признаков не выявил. При РКТ, проведенной через 1,5 месяца после
курса лучевой терапии, патологические образования в головном мозге больше не
определялись. По рекомендации химиотерапевта, через этот же срок после облучения
мальчик принял 120 мг белустина внутрь однократно.
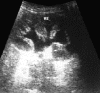
Рисунок 1. Ультрасонограмма левой почки: умеренное расширение чашек (до 10
мм) и лоханки (до 31х22 мм)
Примерно через 2,5 месяца после окончания курса лучевой терапии у мальчика
стали отмечаться боли в левом подреберье и в области левой почки, иногда
интенсивные, с иррадиацией вниз живота слева (типа почечных колик), которые
купировались но-шпой. Кроме того, вскоре стали беспокоить запоры. При УЗИ
органов брюшной полости, забрюшинного пространства обращало на себя внимание
умеренное расширение чашек (до 10 мм) и лоханки (до 31х22 мм) левой почки (рис.
1).
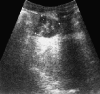
Рисунок 2. (а) УЗИ органов малого таза: слева от мочевого пузыря в левой
подвздошной области обнаруживается образование неравномерно сниженной
эхогенности, с неровными, довольно четкими контурами, размерами 43х37 мм
При УЗИ органов малого таза слева от мочевого пузыря (в левой подвздошной
области) обнаружено образование неправильной, ближе к овальной, формы,
неравномерно сниженной эхогенности, с неровными, довольно четкими контурами,
размерами 43х37 мм (рис. 2а). Подобное образование обнаружено в области малого
таза позади и частично — сверху от мочевого пузыря, размерами 54х56 мм (рис.
2б). При обзорной рентгенографии брюшной полости нижний край шунта обнаружен на
уровне мочевого
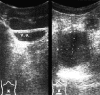
(б) Подобное образование выявлено в области малого таза позади и частично
- выше мочевого пузыря (v.u.), размерами 54х56 мм
пузыря слева от средней линии. При внутривенной урографии выявлено нарушение
секреторно-выделительной функции левой почки III степени, косвенные признаки
дилатации левой собирательной системы. Ректальное исследование: в полости малого
таза определялась плотная, неподвижная опухоль, верхний полюс ее не достигался.
В анализах мочи — умеренное количество оксалатов, в остальном — без
особенностей. В общих анализах крови — ускорение СОЭ до 30-37 мм/ч, в остальном
— без патологии. РКТ головного мозга — без признаков рецидива или метастазов,
данных за нарушение проходимости шунта не получено. Под контролем УЗИ была
выполнена диагностическая пункция и игловая биопсия образования в левой
подвздошной области. Цитологическое исследование полученного материала:
эритроциты, разрозненные полиморфные клетки округлой формы, возможно,
принадлежащие эпендимоме. Гистологическое исследование: среди сгустков крови —
фрагменты опухоли, состоящей из мелких темных клеток. Картина соответствует
медуллобластоме или анапластической эпендимоме, которые гистологически сходны
между собой. Проведено облучение указанных образований с двух встречных полей
15х15 мм фракциями по 1,8 Гр в день 5 раз в неделю до СОД 34 Гр, а затем поля
уменьшены до 9х9 см, и СОД доведена при таком же фракционировании до 43 Гр. В
результате максимальный диаметр большей опухоли уменьшился в 2 раза, а меньшей
опухоли — в 2,5 раза. На дозе 34 Гр отмечено исчезновение болей в области левой
почки, нормализация стула. По данным УЗИ, нормализовались и размеры элементов
собирательной системы левой почки. Однако в конце курса облучения мальчик стал
жаловаться на умеренные боли в правой стороне живота, при УЗИ непосредственно
под печенью и в области правого фланка отмечены два образования — до 2,5 и 3 см,
по эхоструктуре аналогичные опухолям в области мочевого пузыря. Был сделан вывод
о том, что они также соответствуют метастазам по брюшине. Больной прошел
высокоинтенсивную химиотерапию в отделении химиотерапии Республиканской детской
больницы, достигнута ремиссия, он жив в течение 15 месяцев после того, как
впервые были обнаружены метастазы в брюшной полости; состояние мальчика
удовлетворительное.
Обсуждение
Данный случай, на наш взгляд, хотя и является уникальным, тем не менее
заставляет проявлять особую настороженность в отношении возможного
метастазирования опухолей головного мозга в брюшную полость по
вентрикуло-перитонеальным шунтам. По нашим наблюдениям, дискомфорт или боли в
животе чувствуют практически все дети при наличии таких шунтов. Скорее всего,
эти ощущения обусловлены в большинстве случаев самим шунтом, либо являются
следствием воспалительных заболеваний желудочно-кишечного тракта, представляющих
собой побочные проявления комплексного лечения опухолей. В связи с этими болями
таким пациентам нередко проводят УЗИ. Данное наблюдение указывает на
целесообразность профилактического УЗИ у всех больных с ВПШ, при этом следует
тщательно осматривать все отделы брюшной полости, а также область малого таза
(при наполненном мочевом пузыре).
Настоящее наблюдение интересно не только с диагностической, но и с
клинической точки зрения. Примечателен поразительный эффект лучевой терапии,
позволившей добиться полной регрессии первичной опухоли и метастазов в головном
мозге. В результате больной, который до облучения не мог ходить и обслуживать
себя, практически вернулся к полноценной жизни. К сожалению, удалить первичную
опухоль или провести ее биопсию было невозможно из-за ее расположения и тяжелого
состояния больного. Имеется только информация о строении опухоли по данным
пункционной биопсии метастазов в брюшной полости, однако точный гистологический
диагноз (медуллобластома? анапластическая эпендимома?) поставить на основании
этого материала не удалось. Если судить по клиническому течению
радиочувствительности, это, вероятнее всего, герминогенная опухоль. Разителен
также и эффект от последующего химиолучевого лечения по поводу метастазов
опухоли в брюшной полости.
Данный случай демонстрирует возможности современной диагностики, а также
потенциал химиолучевого лечения, позволяющего помочь даже таким тяжелым больным.
Литература
1. Дурнов Л. А., Голдобенко Г. В., Курмашов В. И. Детская онкология. М.:
Литера. 1997. С. 18, 196-225.
2. Berger M. S., Baumeister B., Geyer J. R. et al. The risk of metastases from
shunting in children with primary central nervous system tumors // J. Neurosurg.
1991. V. 73. P. 872-877.
Статья опубликована в журнале
Лечащий Врач

