Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Стресс и сон
С. П. Маркин, доктор медицинских наук
ВГМУ им. Н. Н. Бурденко, Воронеж
Стресс — физиологическая нейрогормональная реакция на внешние и внутренние
воздействия, направленная на ликвидацию последствий действия «повреждающих»
факторов, приводящая к нарушению интегративной деятельности мозга и других
систем организма, а вследствие этого и к снижению тех или иных функциональных
возможностей человека. Впервые физиологический стресс описал Ганс Селье. Он
считал, что «полная свобода от стресса означает смерть».
Стресс может быть вызван тремя основными причинами:
- если желания человека не совпадают с его возможностями;
- если внешние обстоятельства таковы, что человеку приходится менять всю
свою жизнь;
- если на человека действуют внешние, необычайно агрессивные факторы,
связанные с угрозой для жизни.
Ганс Селье описал три стадии стресса:
- «реакция тревоги» (сопровождается мобилизацией нейроэндокринных механизмов
(повышается секреция андренокортикотропного гормона (АКТГ), адреналина,
глюкокортикоидов));
- «стадия сопротивляемости» (характеризуется восстановлением равновесия
между ката- и анаболическими реакциями (повышается секреция таких
анаболических гормонов, как соматотропный гормон и инсулин));
- «стадия истощения» (развивается при исчерпании адаптивных резервов
(исходом может быть срыв адаптивных механизмов, развитие болезни или даже
смерть)).
Причины стрессов (или стрессоры) делят на две группы: физические и
психические. Соответственно различают стрессы физиологические и
психоэмоциональные. При этом в одних и тех же условиях у разных людей стрессы
могут протекать по-разному, что, в первую очередь, определяется адаптационными
возможностями конкретного человека. Необходимо отметить, что важная роль в
деятельности антистрессорных механизмов человеческого организма отводится сну.
Сон — это особое генетически детерминированное состояние организма,
характеризующееся закономерной последовательной сменой определенных
полиграфических картин в виде циклов, фаз и стадий. В течение одной ночи человек
обычно проходит 4–6 циклов сна, состоящих из различных стадий, для которых
характерно определенное количество соответствующих фаз сна (один такой цикл
длится приблизительно 90 минут). В структуре сна выделяют фазу медленного сна
(анаболическая функция) и фазу быстрого сна (переработка информации, создание
программы поведения) [3]. Так, по образному выражению И. П. Павлова, «сон —
выручатель нервной системы». Периоды сна и бодрствования у человека сменяются с
циркадной периодичностью. Период циркадных ритмов обычно близок к 24 часам.
Гормоном, регулирующим циркадную активность организма, является мелатонин.
В настоящее время именно адаптационная (антистрессорная) система сна и
определяет степень резистентности организма к различным стрессам. Ее возможности
позволяют в период сна оптимизировать приспособление организма к окружающей
среде и отчасти определяют стрессоустойчивость в целом. Особенностью этой
системы является то, что она активно работает в течение всего времени сна, даже
при отсутствии действия стрессора.
Стрессовая реакция начинается в бодрствовании и продолжается во время всего
ночного сна, а при длительном воздействии стрессора — в течение нескольких
циклов сон–бодрствование. Сила и направленность стресса в период бодрствования
определяется сочетанием как силы стрессора, так и индивидуальных особенностей
человека (биологических и психологических факторов). Неспецифическое проявление
стресса характеризуется усилением деятельности восходящих активирующих систем
головного мозга и проявляется в увеличении представленности бодрствования в
период сна и нарушении стабильности в поддержании функциональных состояний сна.
Разнообразные специфические изменения сна зависят от типа воздействия и исходной
резистентности организма. Данные изменения можно обнаружить не только на
интрастрессорном, но и пострессорном этапе (спустя несколько дней после
окончания стресса), что может служить причиной развития инсомнии в будущем. При
этом возникает «порочный круг», когда стресс провоцирует бессонницу, а
бессонница еще больше усиливает стресс.
При кратковременном воздействии стресса развивается эпизодическая инсомния
(продолжительность до одной недели). Так, Г. В. Ковровым с соавт. (2011)
проведено исследование по изучению основных тенденций изменений структуры сна
под влиянием экспериментальных условий кратковременной «изоляции» (психоэмоциональный
стресс). Так, в условиях эксперимента произошло изменение базового цикла
сон–бодрствование по сравнению с исходным состоянием (основные изменения
заключались в том, что испытуемые стали поздно ложиться спать (в 1 час 15 мин),
время засыпания было увеличено и составило 16,2 минуты (при норме 10 минут),
стали появляться длительные ночные пробуждения (за ночь 1 раз с последующим
засыпанием за 22,9 мин)). Проведенная дополнительно полисомнография подтвердила
наличие отклонений в структуре сна, которые не носили постоянный характер, а
отмечались эпизодически.
Ведущим фактором хронификации инсомнии является персистирование стресса.
Персистированию стресса с последующим развитием ряда заболеваний могут
способствовать:
- безысходность или неопределенность ситуации, к которой трудно
приспособиться;
- высокая интенсивность или продолжительность стресс-реакции, завершающейся
истощением адаптивных резервов;
- личностные или биологические особенности, определяющие слабость
антистрессорной защиты;
- использование для защиты от стресса опасных для здоровья и жизни приемов.
Известно, что ночная работа негативно влияет на физическое здоровье человека.
Отрицательные последствия ночных смен для организма вызваны тем, что в генах
человека заложена программа, согласно которой он должен бодрствовать днем и
спать ночью. Так, например, исследования, проводимые университетом Чикаго,
показали, что нарушение сна влияет на повышение сахара в крови, что может
вызвать сахарный диабет. Кроме того, в ходе ряда исследований выяснилось, что у
человека, длительно работающего по ночам, в крови понижается уровень серотонина,
вследствие чего возрастает риск развития депрессии и тревоги, которые сами
являются основной причиной развития хронической инсомнии (длительностью более
трех недель).
Депрессия (от лат. подавление) характеризуется патологически сниженным
настроением (гипотимией) с негативной, пессимистической оценкой самого себя,
своего положения в окружающей действительности и своего будущего. Депрессия
(«психический насморк») встречается в 2,5–5% случаев. Однако в настоящее время
отмечается тенденция к росту данной патологии. Так, по данным ВОЗ, к 2020 году
депрессия займет второе место среди причин инвалидности (15% вклада) после
ишемической болезни сердца. Недаром 20 лет назад было предсказано наступление
«века меланхолии».
Депрессивные расстройства в 1,5 раза чаще выявляются среди женщин, чем среди
мужчин (средний возраст от 30 до 40 лет). Распространенность депрессии
увеличивается с возрастом (в среднем в 1,2–1,4 раза каждые 10 лет). Для
депрессии характерно рецидивирующее течение. Так, более чем в 85% случаев
наблюдаются повторные депрессии (в среднем 3 эпизода длительностью 2,5 месяца),
а в 10% их число достигает 10 и более [8].

Рис. 1. Ван Гог. Автопортрет
Основным диагностическим симптомом депрессии является сниженное настроение на
протяжении двух недель и более. Помимо подавленного настроения у пациентов с
депрессией в 4–6 раз повышается риск осложнений и летального исхода при тяжелых
соматических заболеваниях, опасность неадекватного поведения в болезни
(передозировка или, наоборот, резкая отмена лекарств (некомплаентность)), а
также снижаются адаптационные возможности пациента и его «качество жизни»
(18,1–52,3% вклада).
В настоящее время депрессию сравнивают с «айсбергом» (E. Wullf, 1978). Лишь
20% депрессивных расстройств имеют выраженные формы (вершина айсберга),
распознавание которых для психиатра не представляет особого труда. Однако
большинство депрессий («стертые формы») помещаются в более глубоких зонах
«айсберга». При этом количество больных, которые никогда не консультировались у
врача, неизвестно. Вследствие этого при депрессии наблюдается высокий риск
самоубийств. В этом отношении весьма интересно творчество голландского художника
Ван Гога, страдавшего депрессией (рис. 1).
Одна из причин того, почему Ван Гог отрезал себе ухо, — неразделенная любовь
художника к проститутке. Пытаясь унять душевную боль, Ван Гог пристрастился к
«мутному ядовитому напитку» — абсенту. Считалось, что он стимулирует творческий
процесс. Однако после постоянного употребления абсента развивается так
называемый синдром абсентизма, проявляющийся в виде бессонницы, галлюцинаций,
судорог из-за сильного галлюциногенного вещества, содержащегося в напитке.
Возможно, именно из-за пристрастия к абсенту в картинах Ван Гога так много
желтого цвета (рис. 2). Вследствие передозировки абсента человек начинает все
видеть в желтых тонах.

Рис. 2. Ван Гог. Звездная ночь
Расстройства сна — облигатный признак депрессии [1]. Нарушение медиации
серотонина и мелатонина, с одной стороны, играет важнейшую роль в развитии
депрессии, а с другой — имеет большое значение в организации сна.
Особенности расстройств сна при депрессии:
- нарушения сна достигают 100% случаев (проявляются в виде инсомнии и
инверсии цикла сон–бодрствование);
- могут предшествовать появлению собственно аффективных нарушений;
- могут быть единственным симптомом депрессии;
- сохраняются после исчезновения клинических признаков депрессивных
состояний [5].
Именно последние годы жизни Ван Гог страдал бессонницей. Он стал работать
ночами, «внутренние штормы» его души выливались и на полотна (рис. 3). Художник
пребывал «на грани», он был наполнен отчаянием, и одна из его попыток
самоубийства завершилась драматично.

Рис. 3. Ван Гог. Звездная ночь над Роной
При депрессии чаще всего встречаются постсомнические расстройства сна в виде
чувство «разбитости» после ночи и неимперативной дневной сонливости. Нередко при
депрессии соотношение между субъективными оценками сна и его объективными
характеристиками неоднозначно. Так, больные предъявляют жалобы на полное
отсутствие сна в течение многих ночей. Однако при объективном
полисомнографическом исследовании сон не только присутствует, но его
продолжительность превышает 5 часов (иногда достигая 8 часов) (искаженное
восприятие сна, или «агнозия сна»).
В 70% случаев депрессия сопровождается тревогой (коморбидность). Тревога —
эмоциональное переживание дискомфорта от неопределенности перспективы. По
образному выражению Е. Г. Старостиной, «если при депрессии нет будущего, то при
тревоге — оно есть, но пугает своей неопределенностью». Тревожные расстройства
встречаются в 9% случаев. При этом средний возраст начала заболевания составляет
25–27 лет.
Тревога включает в себя два компонента: осознание физиологических ощущений
(сердцебиение, потливость, тошнота и др.) и осознание самого факта тревоги. По
мнению некоторых исследователей, тревога представляет собой комбинацию из
нескольких эмоций — страха, печали, стыда и чувства вины. Несмотря на различную
клиническую картину, депрессия и тревога имеют перекрестные симптомы и, в первую
очередь, нарушения сна.

Рис. 4. Эдвард Мунк. Тревога
При тревожных расстройствах нарушения сна выявляются в 44–81% случаев. В 68%
они возникают одновременно с развитием тревоги, а в 15% — вслед за началом
тревожного расстройства. При тревоге чаще выявляются пресомнические расстройства
в виде трудности начала сна (процесс засыпания может затягиваться до двух часов
и более) и формирования патологических «ритуалов отхода ко сну», «боязни
постели» и «страха ненаступления сна».
Известный норвежский художник Эдвард Мунк, страдавший тревожными
расстройствами, писал: «С момента моего рождения ангелы тревоги, беспокойства и
смерти были всегда рядом. Часто я просыпался ночью, оглядывал комнату и
спрашивал себя, не в аду ли я?» Главная тема творчества Эдварда Мунка —
внутренний мир, полный боли и потерь (рис. 4).
В некоторых случаях тревога выступает в качестве продромального признака
депрессии. Так, N. Breslau с соавт. (1994) обнаружили у детей и подростков
выраженную тревогу, к которой в зрелом возрасте присоединялась депрессия.
Лечение нарушений сна, вызванных стрессом, предусматривает, в первую очередь,
нелекарственные методы лечения (соблюдение гигиены сна):
- ложиться спать и вставать в одно и то же время;
- исключить дневной сон, особенно во второй половине дня;
- не употреблять на ночь чай или кофе;
- уменьшить стрессовые ситуации, умственную нагрузку, особенно в вечернее
время;
- организовать физическую нагрузку в вечернее время, но не позднее, чем за
три часа до сна;
- регулярно использовать водные процедуры перед сном [4].
В том случае, если нелекарственная терапия не приносит должного эффекта
(особенно при хронической инсомнии), применяют медикаментозное лечение [7, 9].
При этом необходимо назначать короткие курсы (не более 3–4 недель) гипнотиков в
сочетании с адаптогенами. В настоящее время применяют три поколения гипнотиков:
производное этаноламина (донормил), бензодиазепины (например, феназепам) и
небензодиазепиновые гипнотики (производное циклопирролонов (Имован) и
имидазопиридина (Ивадал)). При этом выбор препарата определяется механизмом его
действия и наличием побочных неблагоприятных эффектов.
В настоящее время в качестве снотворного средства широко применяют
производное этаноламина — Донормил (блокатор гистаминовых Н1-рецепторов).
Особенностью действия Донормила (по сравнению с традиционными гипнотиками)
является отсутствие прямого влияния на сомногенные структуры, его воздействие
осуществляется на уровне систем бодрствования путем угнетения их активности [2,
6]. Кроме того, при применении Донормила не выявлено признаков апноэ во сне,
синдрома отмены и влияния на память и другие когнитивные функции [2, 4].
Целью настоящего исследования, проведенного на базе воронежского городского
Центра реабилитации больных, перенесших инсульт, явилась оценка эффективности
применения Донормила в сочетании с Адаптолом (адаптоген из группы
небензодиазепиновых транквилизаторов) при нарушении сна у пациентов с выраженной
тревогой.
В исследовании приняли участие 20 человек в возрасте 34,9 ± 4,8 года с
нарушением сна (длительностью более трех недель) на фоне тревожных расстройств.
До и после лечения степень выраженности тревоги оценивалась по шкале Спилбергера.
Количественная оценка сна проводилась с использованием стандартной анкеты
субъективной оценки сна, разработанной в сомнологическом центре МЗ РФ. Как
показали результаты тестирования, по шкале Спилбергера степень выраженности
тревоги составила: реактивная тревога 44,8 ± 1,7 балла, личностная тревога 47,4
± 1,6 балла. Одновременно отмечались выраженные расстройства сна. Так, согласно
анкете субъективной характеристики сна, общий балл составил 16,2 ± 0,6.
В последующем все пациенты, находившиеся под наблюдением, были разделены на
основную (11 человек) и контрольную (9 человек) группы. Пациенты основной группы
получали 15 мг Донормила на ночь в сочетании с 1000 мг Адаптола (500 мг 2 раза в
день), пациенты же контрольной группы — лишь один Адаптол. Повторное
тестирование проводилось через 14 и 21 день (табл.).
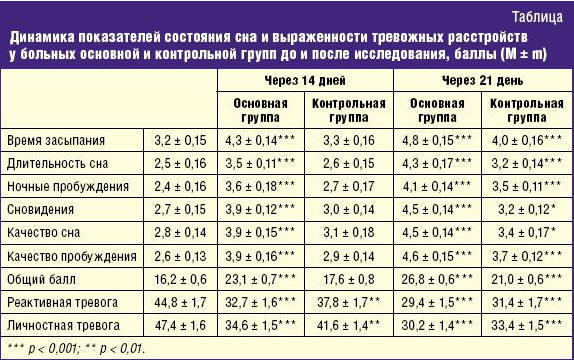
Как видно из таблицы, комплексное применение Донормила и Адаптола
способствовало улучшению показателей сна у больных основной группы на 30% (p <
0,001) с одновременным уменьшением выраженности тревожных расстройств на 27% (p
< 0,001) уже к концу 2-й недели лечения. В то время как в контрольной группе за
данный временной интервал отмечалось лишь уменьшение степени тревоги на 16% (p <
0,01).
Повторное исследование через три недели показало, что в основной группе сон
полностью восстановился у больных (общий балл по шкале субъективной
характеристики сна составил 26,8 ± 0,6 (p < 0,001)) на фоне редукции тревоги
(реактивная тревога 29,4 ± 1,5 балла, личностная тревога — 30,2 ± 1,4 балла (p <
0,001)). Одновременно и в контрольной группе отмечалось исчезновение симптомов
тревоги (реактивная тревога 31,4 ± 1,7 балла, личностная тревога — 33,4 ± 1,5
балла (p < 0,001)) с улучшением показателей сна (общий балл по шкале
субъективной характеристики сна составил 21,0 ± 0,6 (p < 0,001)), но не
достигших значений основной группы (p < 0,001).
Таким образом, стресс является ведущей причиной нарушения сна. При
персистировании стресса возможно развитие депрессии и тревоги, что способствует
дальнейшей хронизации инсомнии. Комплексное применение Донормила с адаптогеном
способствует редукции последствий стресса с одновременным восстановлением
нарушенной структуры сна.
Литература
- Асанов А. О. Нарушения сна при различных типах депрессии //
Доктор Ру. 2007, № 5, с. 34–38.
- Левин Я. И. Доксиламин (Донормил) в лечении инсомнии // Русский
медицинский журнал. 2006, т. 14, № 9, с. 704–709.
- Левин Я. И. Инсомния: современные и диагностические подходы. М.:
Медпрактика, 2005. 115 с.
- Левин Я. И. Сон, инсомния и принципы ее лечения. М., 2010. 42 с.
- Маркин С. П. Современный взгляд на проблему сна. Методические
рекомендации. М., 2010. 46 с.
- Markin S. P. Doxylamin and post-stroke sleep disturbances //
European journal of Neurology. 2008, vol. 15, sup. 3, p. 209.
- Рачин А. П. Терапия расстройств сна: классификационный и
аналитический подходы // Справочник поликлинического врача. 2007, № 6, с.
64–69.
- Смулевич А. Б. Депрессии при соматических заболеваниях. М.:
Медицинское информационное агентство, 2003. 432 с.
- Соколова Л. П., Кислый Н. Д. Нарушения сна у пожилых: особенности
терапии // Consilium medicum. 2007, т. 9, № 2, с. 133–137.
Статья опубликована в журнале
Лечащий Врач

