Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
В последние годы здоровью мужчин стало уделяться еще большее
внимание. Это обусловлено, прежде всего, проградиентным ростом смертности
мужского населения от социально значимых заболеваний. Так, по данным Росстата
(2007) от сердечно-сосудистых заболеваний (ССЗ) в 2006 г. в Москве умерло
71 542 человека, что составило 685,7 на 100 000 человек населения (56,2%);
смертность от злокачественных новообразований составила 18,3% или 223,0 на
100 000 населения. При этом если в развитых странах основная доля смертей
приходится на пожилой возраст, то, к примеру, в Москве это характерно только
для женщин. Что касается мужчин, то 42,4% (26 516 случаев) из них умирают в
трудоспособном возрасте (для сравнения у женщин — 10,7% (6 932)
соответственно.
Ориентиром при решении вопросов, касающихся продолжительности
жизни, является Концепция демографической политики Российской Федерации на
период до 2025 года, утвержденная Указом Президента РФ в 2007 году. Среди
первоочередных направлений данной концепции является разработка комплекса мер,
направленных на совершенствование способов профилактики и лечения ССЗ. И в
этом плане проводится крупномасштабная лечебно-профилактическая работа,
особенно на этапе первичной медицинской помощи.
Вместе с тем, по данным Городского центра
патолого-анатомических исследований (Зайратьянц О. В., 2008), за последние 7
лет в Москве на 2,2% увеличилась смертность от заболеваний мочеполовой
системы. Напомним, что по данным Zakaria L. et al. (2001) и Braun M. et al.
(2003) кардиоваскулярная патология у мужчин часто развивается одновременно с
доброкачественной гиперплазией предстательной железы (ДГПЖ); обе патологии
имеют близкие клинические и социальные последствия. В наблюдениях Shah M.,
Butler M. (2006) около 40% мужчин с ДГПЖ имеют ССЗ, и на них расходуется на
44% больше денежных средств. Turgut F. et al. (2007) показали, что 75% мужчин
с ДГПЖ и никтурией имеют больший уровень артериального давления (АД), особенно
в ночные часы, чем пациенты с нормальными размерами предстательной железы.
Ретроспективно изучая результаты аутопсий больных с ДГПЖ, Li
P. et al. (2008) выявили гиперлипидемию у 50,2% пациентов, причем уровень
липопротеидов высокой плотности (ЛПВП) был обратно пропорционален объему
предстательной железы. Авторы предполагают, что ССЗ и ДГПЖ имеют некоторую
общность причин и механизмов развития. Этот факт ранее уже был отмечен и в
отечественных исследованиях, согласно которым атеросклеротические изменения не
только способствуют дефекту кровотока в жизненно важных органах, но и
индуцируют повреждение гладкой мускулатуры предстательной железы и мочевого
пузыря (Лоран О. Б. и соавт., 1998; Сивков А. В., 1999). Подобных взглядов
придерживаются и Nandeesha H. et al. (2007), выявившие прямую связь с объемом
предстательной железы не только уровня липидов, но и степени резистентности к
инсулину.
Диагностике ДГПЖ в современной урологии отводится одно из
ведущих мест, а «золотым стандартом» в лечении этого заболевания до сих пор
остается трансуретральная резекция простаты. Однако, по данным литературы,
количество осложнений после оперативного лечения ДГПЖ составляет, в среднем,
10–20% (Mebust W. K. et al., 2002). Авторы объясняют этот факт не столько
выбором метода операции, сколько использованием превентивной фармакотерапии,
способной компенсировать, прежде всего, сердечно-сосудистые нарушения даже в
раннем послеоперационном периоде. В свете этого предположения актуальными
являются вопросы своевременной диагностики и оценки фармакотерапии ДГПЖ у
пациентов с кардиоваскулярной патологией в реальной терапевтической практике.
На первом этапе исследования были проанализированы протоколы
1521 патолого-анатомического вскрытия мужчин, умерших (возраст в момент смерти
составил 62,7 ± 16,4 года) в многопрофильном стационаре за 2003–2006 гг.
Подавляющее большинство — 1304 (85,7%) пациента скончались в отделениях
терапевтического профиля. Среди них, подобно общероссийским демографическим
показателям, большую часть составили болезни сердечно-сосудистой системы (n =
806, 53,0%) и новообразования (n = 230, 15,1%).
Реальная практика в нашей стране свидетельствует о том, что
патологоанатом во время аутопсии проводит вскрытие предстательной железы
только в случае указаний на ее заболевания в заключительном клиническом
диагнозе. Более того, само морфологическое описание предстательной железы
представляет скудную информацию и касается только констатации факта увеличения
ее объема. Поэтому приводимые в различной литературе сведения о
распространенности ДГПЖ и ее морфологических особенностях отражают только
тенденцию, а не реальные статистические данные. Из 1521 больного,
скончавшегося в многопрофильном стационаре, ДГПЖ на аутопсии была выявлена в
39,3% (597) случаев (рис. 1). При этом в заключительном клиническом диагнозе
указания на ДГПЖ имели место лишь в 107 (17,9%) наблюдениях, что
свидетельствует о низкой преморбидной диагностике данного заболевания. Так, у
пациентов, умерших от инфаркта миокарда, ДГПЖ была выявлена почти в 6 раз
чаще, чем при жизни.
Учитывая высокую распространенность ДГПЖ у пациентов, на
следующем этапе работы совместно с Зайратьянцем О. В. был проведен более
детальный анализ частоты выявления и характера морфологических изменений ДГПЖ
у всех умерших за 2 месяца (сентябрь-октябрь 2007 г.) мужчин в отделениях
терапевтического профиля трех крупных стационаров Департамента здравоохранения
Правительства города Москвы (ГКБ № 50, № 81 и № 33).
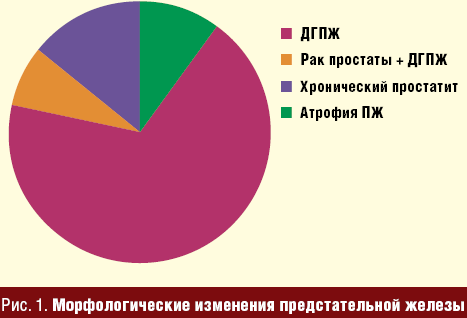
Общее количество вскрытий мужчин за этот период составило 234
(средний возраст 61,9 ± 15,8 года), из которых у 15 (6,4%) патологии
предстательной железы не выявлено, у 150 (64,1%) выявлена ДГПЖ, в 16 (6,8%)
случаях — в сочетании с раком предстательной железы, у 31 (13,2%) —
хронический простатит и у 22 (9,4%) — атрофия предстательной железы (рис. 1).
Для дальнейшего анализа методом пар было сформировано две
группы. В группу контроля вошли 55 случаев из 84, у которых ДГПЖ на секции не
выявлена. Из 150 случаев было выбрано аналогичное число больных с ДГПЖ,
сопоставимых по структуре и частоте ССЗ (табл. 1).

Учитывая, что у подавляющего большинства больных обеих групп
была АГ, в спектре используемых препаратов с большей частотой упоминаются
ингибиторы ангиотензин-превращающего фермента (АПФ) и их комбинация с другими
гипотензивными средствами (табл. 2).

В завершающей части исследования, в проспективный анализ
частоты выявления клинических симптомов ДГПЖ у пациентов c кардиоваскулярной
патологией, было включено 270 мужчин c ишемической болезнью сердца (ИБС), АГ и
сахарным диабетом (СД) или их сочетанием в возрасте 61,3 ± 6,7 года (табл. 3).

На момент начала исследования анамнестически ДГПЖ не была
диагностирована ни у одного пациента.
Как видно из табл. 3, в проспективный анализ было включено 270
больных, в том числе 34 пациента с ИБС, 127 — с АГ и 109 с сочетанием ИБС и АГ.
Основными заболеваниями, приведшими к смерти, у пациентов с
выявленной ДГПЖ были различные формы ИБС (38,7%), в том числе острый инфаркт
миокарда и постинфарктный кардиосклероз соответственно (табл. 4).

Реже встречались проявления алкогольной поливисцеропатии
(22%), онкологические (16,7%) и цереброваскулярные заболевания (12%). В 37
(24,7%) случаях было отмечено сочетание заболеваний. Следует отметить, что в
заключительном клиническом диагнозе ДГПЖ фигурировала лишь у 23 (15,3%)
пациентов.
Из табл. 4 видно, что у пациентов с ДГПЖ отмечается более
частое выявление как ХОБЛ, так и, что более важно, достоверно большее число
случаев сочетания болезней, чем у пациентов без ДГПЖ, — 24,7% и 15,5%
соответственно (р < 0,05).
Таким образом, оценивая реальную клиническую практику, следует
констатировать высокую распространенность ДГПЖ у пациентов c соматической
патологией. Наиболее часто ДГПЖ выявляется у пациентов c кардиоваскулярной
патологией. Однако при жизни данное заболевание в отделениях терапевтического
профиля диагностируется только в 15,3% случаев, что, вероятно, обусловлено
отсутствием активного скрининга клинических симптомов ДГПЖ врачами общей
практики. Тем не менее, у 2 больных при сборе анамнеза имелись указания на
эпизод острой задержки мочеиспускания, в связи с чем была заподозрена ДГПЖ и
назначена консультация уролога. В других наблюдениях при описании в истории
болезни раздела «органы мочевыделения», как правило, содержалась стандартная
информация об отсутствии визуальных изменений области почек, отрицательном
симптоме поколачивания с обеих сторон, отсутствии признаков дизурии.
Поскольку мы не нашли существенных отличий в частоте
кардиоваскулярных заболеваний у пациентов с ДГПЖ и без таковой (табл. 4), то
для анализа течения кардиоваскулярной патологии мы рандомизировали I и II
группу методом пар, где критерием сопоставимости определили основной
патолого-анатомический диагноз. Это обусловлено поиском достоверных сведений о
влиянии ДГПЖ на течение кардиоваскулярной атологии.
Как было указано выше, клиническая характеристика умерших
больных была оценена ретроспективно по историям болезни. Средний возраст в
момент смерти пациентов c ДГПЖ составил 61,9 ± 15,8 года, что отличалось от
возраста больных, у которых при аутопсии не было ДГПЖ (67,4 ± 13,2 года), р <
0,05. При этом клиническое течение ССЗ у пациентов с ДГПЖ отличалось более
длительным течением и высоким уровнем АГ.
Так, уровень как систолического АД (САД), так и
диастолического АД (ДАД) был значительно выше у пациентов I группы (рис. 2),
составив соответственно 163,7 ± 9,4 мм рт. ст. и 152,3 ± 11,2 (р < 0,05) и
97,6 ± 5,8 и 87,8 ± 6,3 мм рт. ст. (р < 0,05).

АГ также была продолжительнее в I группе и составила 17,7 ±
3,8 года. Во II группе АГ длилась 11,4 ± 5,1 года (р > 0,05).
В историях болезни всех умерших больных ни в одном случае не
были назначены альфа1-адреноблокаторы. Что касается других лекарственных
средств, следует отметить, что у пациентов I группы чаще применялась
комбинированная терапия АГ, в то числе в 27 (49,1%) наблюдениях комбинация из
трех препаратов. Во II группе подобная комбинация использовалась только в 14
(25,5%) случаях.
Это свидетельствует о том, что для достижения нормального АД у
больных с ДГПЖ требуется большее количество лекарственных препаратов.
Частота острого ИМ (ОИМ) как причины смерти была не достоверно
выше в группе пациентов, у которых на секции обнаружена ДГПЖ, в отличие от
пациентов, у которых ДГПЖ обнаружена не была, 67,3% и 65,5%, р > 0,05. Однако
у пациентов I группы на патолого-анатомическом вскрытии чаще диагностировался
повторный инфаркт миокарда (62,2% против 47,2% во II группе, р < 0,05).
СД 2-го типа в I группе констатирован в 17 (30,9%) случаях, а
во II — в 11 (20%). При этом соответственно по группам уровень глюкозы
составлял 8,7 ± 1,3 ммоль/л и 7,6 ± 1,8 ммоль/л (р < 0,05), что, вероятно,
свидетельствует о более тяжелом и неконтролируемом течении СД у пациентов c
ДГПЖ.
В I группе пациентов гиперхолестеринемия была выявлена в 43
(78,2%) случаях, во II — только в 27 (49,1%). При этом значение среднего
уровня общего холестерина составило соответственно 7,6 ± 1,4 ммоль/л и 6,4 ±
1,2 ммоль/л, р < 0,05 (рис. 3), а уровень липопротеидов низкой плотности (ЛПНП)
составил 3,4 ± 0,7 моль/л и 2,7 ± 0,6 ммоль/л.

Таким образом, клиническое течение ССЗ у больных ДГПЖ имеет
свои особенности. Прежде всего, это касается большей встречаемости компонентов
метаболического синдрома. Так, у пациентов c ДГПЖ уровень САД и ДАД выше в
среднем соответственно на 11,4 и 9,8 мм рт. ст., чем в группе больных без ДГПЖ.
Длительность АГ при выявлении ДГПЖ также в среднем на 6,3 года выше, чем при
отсутствии ДГПЖ. У пациентов c ДГПЖ более чем в полтора раза чаще отмечаются
патологические изменения липидного профиля и более чем на 10% чаще
диагностируется СД 2-го типа. Ожирение в протоколах вскрытий I группы было
отмечено в 37 (67,3%) случаев против 19 (34,5%) во II группе (р < 0,05).
В целом можно констатировать, что в большем проценте случаев
умерших больных с ДГПЖ выявляются все компоненты метаболического синдрома. Это
подтверждает мнение Parsons J. K. (2006) и Colombeau P. (2006), что
метаболический синдром чаще выявляется у больных с ДГПЖ.
Общепринятыми являются положения о том, что коррекция
метаболического синдрома уменьшает риск осложнений ССЗ (Чазова И. Е., McAffe
T., 2008). Тем не менее, в наших наблюдениях фармакотерапия как у больных с
ДГПЖ, так и при ее отсутствии принципиально не отличалась.
Проспективная часть работы была представлена наблюдениями за
270 пациентами c кардиоваскулярными заболеваниями. Почти в 70% случаев (187
больных) пациенты предъявляли жалобы на ночную поллакиурию, которая, как
известно, является ранним симптомом ДГПЖ.
Анализ ответов анкеты IPSS позволил разделить мужчин по
следующим категориям: балл по IPSS = 0; от 0 до 4; от 4 до 8; от 8 до 19;
более 19 (рис. 4). Среднее значение балла по IPSS по всей группе составило
12,3 ± 4,7. В соответствии с этим распределением клинически значимая ДГПЖ
(балл по IPSS более 8) была диагностирована более чем у половины больных (157,
58,2%) и в соответствии с принятыми рекомендациями требует медикаментозного
лечения.

Поэтому всем пациентам был назначен препарат доксазозин в дозе
2 мг, с последующей титрацией дозы до 8 мг в сут. После консультации уролога
29 (10,7%) пациентам рекомендовано выполнить оперативное пособие в плановом
порядке.
Согласно большинству эпидемиологических исследований тяжесть
клинических симптомов ДГПЖ нарастает пропорционально возрасту. В наших
наблюдениях мы выявили умеренно сильную корреляцию возраста пациентов и балла
по анкете IPSS (r = 0,4; р = 0,02).
Значимых корреляций баллов по анкете IPSS с уровнем АД,
значениями холестерина, индекса массы тела (ИМТ) мы не обнаружили, r = 0,1 (р
> 0,05), r = 0,09 (р > 0,05), r = 0,2 (р > 0,05), r = 0,2 (р > 0,05)
соответственно.
Данные УЗИ предстательной железы отражены в табл. 5. Так, у
117 (43,3%) пациентов на УЗИ было констатировано наличие остаточной мочи,
причем у 16 (5,9%) объем остаточной мочи превышал 100 мл.
Среднее значение остаточного объема мочи составило 56,9 ± 49,8
мл.
В отличие от отсутствия корреляционных взаимосвязей балла по
анкете IPSS, мы получили достоверную корреляцию умеренной силы между ИМТ и
объемом предстательной железы (r = 0,4; р = 0,03). Это свидетельствует о том,
что ИМТ следует рассматривать как неблагоприятный прогностический фактор для
прогрессирования ДГПЖ.
Мы также выявили, что среднее значение объема предстательной
железы у пациентов c гиперлипидемией составило 46,1 ± 9,6 см3, а у
пациентов без гиперлипидемии — 41,6 ± 6,3 см3 (р = 0,01).
Корреляции объема предстательной железы c уровнем САД и ДАД не
было.
Таким образом, почти 2/3 пациентов c кардиоваскулярной
патологией отмечают ночную поллакиурию и, несмотря на то, что это является
самым ранним симптомом ДГПЖ, ни у одного пациента ранее патология
предстательной железы выявлена не была.
Тяжесть клинических симптомов ДГПЖ зависит, в основном, от
возраста пациентов. Почти у половины больных (43,3%) на УЗИ предстательной
железы обнаружена остаточная моча, причем у 6% пациентов следует решать вопрос
об оперативном пособии (табл. 5).

У пациентов с гиперлипидемией, избыточной массой тела выявлены
большие размеры предстательной железы, что свидетельствует о неблагоприятном
влиянии данных симптомов на тяжесть и течение ДГПЖ.
Таким образом, в целом по результатам нашего исследования
можно констатировать, что при наличии ДГПЖ у пациентов с кардиоваскулярной
патологией отмечаются достоверно большие значения АД, уровней холестерина и
ЛПНП, чаще диагностируется СД 2-го типа и ожирение. Также больные с ДГПЖ
достоверно чаще переносят повторные инфаркты миокарда.
В то же время ожирение и гиперлипидемия являются факторами
более тяжелого течения ДГПЖ, что выражается в большем объеме предстательной
железы и остаточной мочи при УЗИ.
Выводы
-
На основании морфологического анализа доброкачественная гиперплазия
предстательной железы встречается у 64,1% мужчин c соматической
патологией. Наиболее часто ее гистологические признаки выявляются у
пациентов, причиной смерти которых явились кардиоваскулярные заболевания
(38,7%). Прижизненная диагностика доброкачественной гиперплазии
предстательной железы не превышает 15%.
-
Ретроспективный анализ историй болезни пациентов, умерших от
кардиоваскулярной патологии, продемонстрировал, что при наличии
доброкачественной гиперплазии предстательной железы у пациентов отмечался
достоверно больший уровень АД и холестерина.
-
У пациентов с АГ, сочетающейся с доброкачественной гиперплазией
предстательной железы, почти в 2 раза чаще применялась комбинированная
гипотензивная терапия 3 препаратами.
-
Почти 2/3 больных c кардиоваскулярными заболеваниями на фоне ожирения и
гиперлипидемии отмечают ночную поллакиурию и почти половина— остаточную
мочу, что требует медикаментозной коррекции.

